서론
본론
1. 노인당뇨병 환자의 치료 목표
2. 노인당뇨병 환자 치료 시 고려할 점
1) 노쇠
Table 1.
| Item | Questionnaire | Score |
|---|---|---|
| Fatigue | How much time during the previous 4 weeks did you feel tired? |
All of the time, most of the time = 1 point Often, sometimes, not at all 0 point |
| Resistance | Do you have any difficulty walking up 10 steps alone without resting and without aids? |
Yes = 1 point No = 0 point |
| Ambulation | Do you have any difficulty walking 300 meters alone without aids? |
Yes = 1 point No = 0 point |
| Illnessesa | How many illnesses do you have out of a list of 11 total? |
5 or more = 1 point less than 5 = 0 point |
| Loss of weight | Have you lost 5% or more weight over the past year? |
Yes = 1 point No = 0 point |
| Total score judgement |
3 or more points = frail 1 or 2 points = pre-frail 0 point = non-frail, robust |
2) 인지기능 저하
3) 여러 동반질병
① 우울증
② 시각장애
③ 근감소증, 낙상과 골절
3. 노인당뇨병 환자의 혈당조절 목표의 개별화
Table 2.
| Characteristics and health status of person with diabetes | Rationale | Reasonable HbA1c goala |
|---|---|---|
| Healthy (few and stable coexisting chronic illnesses and intact cognitive function and functional status) | Longer remaining life expectancy | < 7.0∼7.5% |
| Complex/intermediate (multiple coexisting chronic illnessesb or two or more instrumental ADL impairments or mild to moderate cognitive impairment) |
Variable life expectancy. Individualize goals, considering: • Severity of comorbidities • Cognitive and functional limitations • Frailty • Risk-to-benefit ratio of diabetes medications • Individual preference |
< 8.0% |
| Very complex/poor health (LTC or end-stage chronic illnessesc or moderate to severe cognitive impairment or two or more ADL impairments) | Limited remaining life expectancy makes benefit minimal | Avoid reliance on A1C; glucose control decisions should be based on avoiding hypoglycemia and symptomatic hyperglycemia |
Modified from American Diabetes Association Professional Practice Committee [4] (Diabetes Care 2024;47(Suppl 1):S244-57) with original copyright holder's permission. ADA, American Diabetes Association; ADL, activities of daily living; LTC, long-term care.
a A lower A1C goal may be set for an individual if achievable without recurrent or severe hypoglycemia or undue treatment burden.
b Coexisting chronic illnesses are conditions serious enough to require medications or lifestyle management and may include arthritis, cancer, heart failure, depression, emphysema, falls, hypertension, incontinence, stage 3 or worse chronic kidney disease, myocardial infarction, and stroke. “Multiple” means at least three, but many individuals may have five or more.
c The presence of a single end-stage chronic illnesses, such as stage 3∼4 heart failure or oxygen-dependent lung disease, chronic kidney disease requiring dialysis, or uncontrolled metastatic cancer, may cause significant symptoms or impairment of functional status and significantly reduce life expectancy.
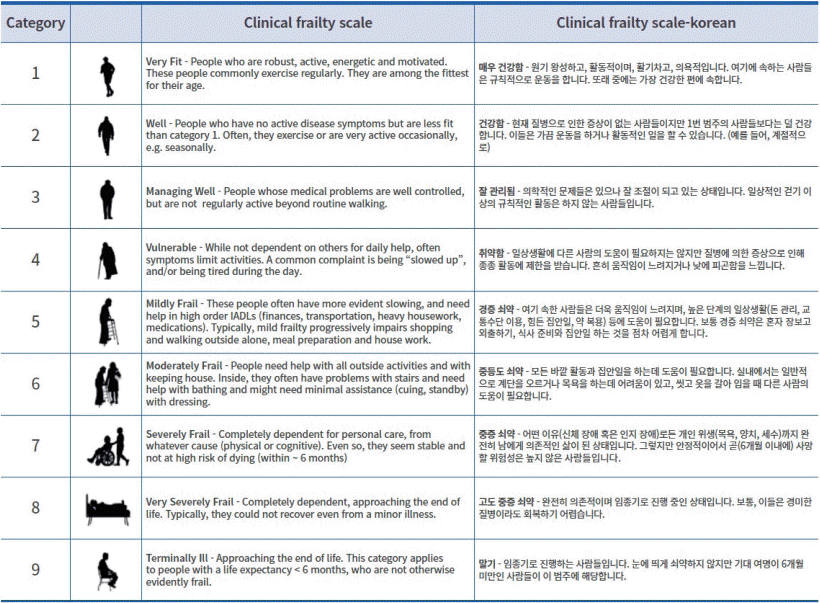
Table 3.
Modified from the article of Moon et al. [1] (Diabetes Metab J 2024;48:546-708) under the terms of the Creative Commons Attribution Non-Commercial (CC BY-NC 4.0) license.




 PDF
PDF Citation
Citation Print
Print


 XML Download
XML Download