Abstract
Background and Objectives
Sinonasal malignant lymphoma is rare and aggressive. Its low incidence has made detailed studies on epidemiology, survival, and consensus treatment modalities a challenge, and also has limited developing standardized protocols for diagnosis and management. This study analyzes the clinical factors of patients diagnosed with sinonasal malignant lymphoma and their treatment modalities to understand therapeutic outcome and prognostic factors.
Subjects and Method
The medical records of patients diagnosed between 2011 and 2020 as sinonasal (SN) malignant lymphoma (extranodal NK/T cell lymphoma [ENKTL]/diffuse large B cell lymphoma [DLBCL]) in Seoul national university hospital were retrospectively reviewed.
Results
A total 42 patients were included in the study. Of those, 30 patients were SN-ENKTL, 12 patients were SN-DLBCL. The mean age of SN-DLBCL and SN-DLBCL groups was 52.8±14.4, 60.8±12.4, respectively. The main chief complaint was nasal obstruction (54%). Approximately 75% were diagnosed as stage II (Ann-Arbor staging system) and most of the patients received multi-agent chemotherapy or chemoradiotherapy. The 3-year overall survival rate for SN-DLBCL and SN-DLBCL groups was roughly 90%, 88.9%, respectively and the average of disease-free survival period was approximately 41.1 and 22.1 months, respectively, after initiation of treatment.
Conclusion
We found that sinonasal malignant lymphoma is highly responsive to chemo or chemoradiotherapy. Early accurate diagnosis is important as early-stage patients receiving therapy may benefit from chemo or chemoradiotherapy. Our clinical data showed that in ambiguous situations, wide excision should be considered for diagnosis.
악성 림프종은 림프조직에서 기원한 악성 종양으로 World Health Organization에 따라 조직 병리학적으로 호지킨(Hodgkin lymphoma)과 비호지킨 림프종(non-Hodgkin lymphoma)으로 나눌 수 있다[1,2]. 주된 증상으로 림프절 종대, 발열, 야간 발한, 의미 있는 체중 감소(B-symptom) 등이 있으며, 림프절뿐 아니라, 위장관계, 피부, 구강, 비부비동 등의 림프절 외 공간에서도 발생할 수 있다[3]. 특히 비부비동 악성 림프종의 경우는 낮은 발병률로 인해 생존율, 예후인자, 치료 방법에 대한 연구가 부족하며, 이로 인해 진단 및 치료에 대한 표준화된 지침이 현재 없다.
본 연구는 비부비동 악성 림프종 중에서 미만성 거대 B세포 림프종(sinonasal diffuse large B-cell lymphoma, SNDLBCL)과 결절외 NK/T 세포 림프종(extranodal natural killer/T-cell lymphoma, SN-ENKTL)의 여러 사례들을 통해 치료 방법 및 그 효과/성적, 및 예후에 대해서 분석하고 그 결과를 고찰하고자 한다.
본 연구는 2011년 1월부터 2020년 10월까지 서울대학교병원에서 비부비동 미만성 거대 B세포 림프종(SN-DLBCL)과 결절외 NK/T 세포 림프종(SN-ENKTL)으로 진단받고 치료받은 환자들을 대상으로 하였다. 진단 이후 지속적으로 외래 추적 관찰을 한 환자의 의무기록을 후향적으로 분석하였고, 타병원에서 치료를 받거나 기록이 명확하지 않은 환자의 경우는 제외하였다.
총 42명의 환자가 상기 기준에 해당되었으며, SN-DLBCL의 경우 12명, SN-ENKTL의 경우 30명이었다. 환자 진단 당시 나이, 성별, 주된 증상, 원발 부위, 병기(Ann Arbor staging), B증상 여부, Epstein–Barr virus (EBV) 여부, 치료 방법을 확인하고, 치료 성적에 미치는 인자들을 조사하였다. 치료 성적의 지표로는 무병생존율(disease free survival rate)과 전체 생존율(overall survival rate, OS)이 사용되었다. 통계학적 분석에는 SPSS (22.0; IBM Corp., Armonk, NY, USA)를 사용하였으며 생존율 분석을 위해 Pearson’s chi-square, Kaplan-Meier method를 사용하였다.
본 연구는 서울대학교병원 연구윤리 심의 위원회((institutional review board, IRB)의 승인을 받았다(IRB No. 2402-078-1512).
총 42명의 비부비동 림프종 환자 주증상은 비폐색(n=23, 54%), 농성 분비물(n=5, 12%), 비출혈(n=4, 9%)이었으며, 이외에도 통증, 부종, 복시, 후각저하를 호소하였다.
SN-DLBCL 환자군의 평균 연령은 60.8±12.4세였고, 남성이 7명(58.3%), 여성이 5명(41.7%)이었다. 남성의 평균 연령은 58.3±15.6세, 여성의 경우는 64.2±6.1세였다. 원발 부위는 대체로 비강(n=6, 50%)이었다. 진단 병기는 Ann Arbor staging에 따라 I-IV로 분류하였으며 II가 75% (n=9)로 가장 많았다. SN-DLBCL 환자군은 모두 항암치료 rituximab, cyclophosphamide, hydroxydaunorubicin, vincristine, prednisone (R-CHOP) regimen를 받았고, 1명의 환자에서 항암 치료 전, 수술을 통해 종양 절제를 실시하였다. 이는 병리학적 진단이 안 되어 수술을 시행했던 케이스였다. 나머지 환자의 경우, 외래에서 시행한 조직검사로 확진된 후 항암치료를 시행했다. 초치료 후 재발이나 다른 부위 전이가 발견되어 구제 치료를 시행한 경우는 6명으로 50.0%에 해당되었다(Table 1).
SN-ENKTL 환자군의 평균 연령은 52.8±14.4세였고, 남성이 19명(63.3%) 여성이 11명(36.7%)이었다. 남성의 평균 연령은 54.7±14.0세, 여성의 경우는 49.3±15.3세였다. 원발 부위는 대체로 비강(n=25, 83.3%)이었으며 나머지는 부비동, 비인두, 구개, 구치후삼각(n=5, 16.6%)이었다. 진단 병기는 Ann arbor staging에 따라 I-IV로 분류하였으며 I이 86.7% (n=26)로 가장 많았다. SN-DLBCL과 다르게, 모든 환자에서 EBV가 양성이었다. 대부분의 환자(n=20, 66.7%)는 항암치료 dexamethasone, methotrexate, ifosfamide, L-asparaginase, etoposide (SMILE) 후 방사선 치료를 시행했고, 8명의 환자에서 항암방사선치료 전, 수술을 통해 종양 절제를 실시하였다. 이는 SN-DLBCL처럼 병리학적 진단이 안 되어 수술을 시행했던 케이스들이었다. 초치료 후 재발이나 다른 부위 전이가 발견되어 구제 치료를 시행한 경우는 4명으로 13.3%에 해당되었다(Table 2).
각 임상적 요인(나이, 원발 부위, 병기, 치료방법 등)에 따라 생존율을 분석하였다.
나이의 경우, 각 질환 평균나이에 따라 분석하였다. SNDLBCL의 경우, 60세 미만은 평균 무병생존기간은 29.8개월, 3년 전체 생존율은 80%였고, 60세 이상의 경우는 평균 무병생존기간은 20.4개월, 3년 전체 생존율은 100%였다.
비강/부비동/비인두 등으로 원발 부위를 나누었을 때 각각 평균 무병생존기간은 26.5개월, 11개월, 27.8개월이었으며, 3년 전체 생존율은 각각 100%, 50%, 75%였다.
Ann Arbor 병기 설정에 따라 분석을 실시한 경우, I은 평균 무병생존기간 42개월, 3년 전체 생존율은 100%로 다른 병기에 비해 좋은 성적을 보였다. 반면에, II, III의 경우 각각 평균 무병생존기간 25.3개월, 11개월, 3년 전체 생존율은 88.9%, 50%를 보였다(Table 3).
반면에, SN-ENKTL의 경우 50세 미만은 평균 무병생존기간은 26.3개월, 3년 전체 생존율은 100%였고, 50세 이상의 경우는 평균 무병생존기간은 38.2개월, 3년 전체 생존율은 90%였다.
비강/부비동/비인두 등으로 원발 부위를 나누었을 때 각각 평균 무병생존기간은 36.4개월, 10개월, 36개월이었으며, 3년 전체 생존율은 각각 80%, 100%, 100%였다. 구개나 구치후삼각과 같은 다른 부위에서 발생한 경우 낮은 생존율(33.3%)을 보였다.
Ann Arbor 병기 설정에 따라 분석을 실시한 경우 I은 평균무병생존기간 38.6개월, 3년 전체 생존율은 92.3%을 보였다. 반면에, II, III, IV의 경우 100%의 생존율을 보였지만, 각각 평균무병생존기간은 28개월, 31개월, 41개월이었다(Table 4).
앞서 기술한대로, SN-DLBCL의 경우 R-CHOP regimen, SN-ENKTL은 SMILE regimen과 방사선 치료를 주로 시행하였다. 구제치료로 주로 항암치료를 재시행하는 경우가 많았다.
SN-DLBCL은 항암치료만 시행한 경우가 가장 많았고(n=9, 75.0%), 평균 무병생존기간은 약 22.1개월, 3년 전체 생존율은 88.9%였다. 2건은 항암 후 방사선 치료를 시행한 경우였고, 평균 무병생존기간은 약 44개월, 50%의 생존율을 보였다. 1건은 수술적 절제로 진단된 후 항암치료를 시행했던 케이스로 100%의 생존율을 보였다(Table 3).
SN-ENKTL은 항암방사선치료를 시행한 경우가 가장 많았고(n=20, 66.7%), 평균 무병생존기간은 약 41.1개월, 생존율은 90%였다. 2건은 항암치료만 시행하였고, 100%의 생존율을 보였다. 8건은 수술적 절제로 진단된 후 항암방사선치료를 시행했던 케이스들이었다. 평균 무병생존기간은 33.7개월, 생존율은 100%로 항암방사선치료만 시행한 그룹과 비슷하였다(Table 4).
서양에서는 전체 비호지킨 림프종 중 약 0.2%-2.0%만이 비부비동에 발생할 정도로 드물며[3], 비부비동 림프종 중 미만성 거대 B세포 림프종(DLBCL)이 가장 흔하지만, 동아시아, 남미에서는 결절외 NK/T 세포 림프종(ENKTL)이 가장 흔하다[4]. 국내 연구 결과에 따르면, 비부비동 림프종 중 SN-ENKTL 빈도는 74.1%에서 98% 정도이고, 미만성 거대 B세포 림프종의 경우에는 2%에서 15%의 빈도로 발생한다[5]. 서양의 경우, 5년 생존율(OS)이 50%-75% 정도로 알려져 있으며[6], 미국내 한 연구에 따르면 SN-DLBCL에 대한 1년, 5년, 10년 병기별 생존율(disease-specific survival)은 각각 85.5%, 63.5%, 44.0%였으며, SN-ENKTL의 경우 각각 66.4%, 30.9%, 9.2%였다[7]. 반면에, 한국인 26명을 대상으로 한 연구에서는 5년 전체 생존율은 45.5%로 나타나, 국내외에서 보고된 비부비동 림프종 생존율 35.1%-52.0%와 비슷한 수치를 보였고, SN-ENKTL의 5년 생존율(28.6%)이 SN-DLBCL(88.9%)에 비해 현저하게 낮았다[3]. 다른 국내연구에서는 비부비동 림프종을 포함한 두경부에 생기는 림프종을 조사하였고, 병기 1, 2기의 국한성 비호지킨 림프종 환자 50예에서 5년 생존율 59.9%, 치료 방법별로 비교한 결과, 통계학적인 차이는 없었으나 항암화학요법 단독군과 병용요법군의 생존율이 각각 50.8%, 77%를 보였다[8]. 이처럼 비부비동 림프종의 경우, 발생율이 낮고, 인종에 따른 빈도의 차이로 예후 및 치료방침에 대해 논란이 여전히 있는 상태이다.
비부비동 악성 림프종은 의심 부위의 조직검사를 통해 확진이 되며, 수술은 절제 생검을 위한 목적 이외에는 초치료로 잘 이용되지 않는다[5]. National Cancer Comprehensive Network 가이드라인에 따르면, DLBCL의 경우 Ann Arbor staging에 따라 1-2기 병기에 대해서 초치료로 R-CHOP 다중항암요법을 권장하며, R-CHOP 요법의 주기 수에 따라 관련 부위 방사선 치료 여부를 결정한다. 3-4기의 경우에는 R-CHOP이 초기 치료로 고려되나, 나이, 병기, 병리학적 아형에 따라 다른 치료가 고려되기도 한다[5,6,9]. SN-ENKTL의 경우에는 상대적으로 낮은 발병률과 다양한 재발률로 치료 지침을 수립하는데 어려움이 있으나, 낮은 병기의 질환에서는 주로 항암방사선치료, 높은 병기에서는 항암치료를 진행한다. 항암치료만 진행할 때에는 낮은 생존율을 보이는 경향이 있어, L-asparaginase, 자가 조혈모세포이식이나 골수이식을 병행하기도 한다. 최근에는 방사선 치료에 SMILE의 항암치료를 시도해보고 있는 추세이다[10].
본 연구는 타연구에 비해 높은 생존율을 보였다. 이는 대체로 환자들이 낮은 병기일 때 진단되어 빠른 치료를 받을 수 있었기 때문으로 추측한다. 이는 진단이 늦을수록 이환율, 사망률이 올라갈 수 있음을 시사한다[11]. 특히, 림프종의 경우 림프구에 생기는 종양이기 때문에 수술보다는 세포에 직접 영향을 주는 항암치료가 주된 역할을 하고, 최근에는 종양의 아형 관련 진단적 기술과 표적치료가 발달되고 있기에 더욱이 진단의 중요성이 강조되고 있다.
보통 비부비동 종양의 경우 비특이적인 비강 관련 증상으로 이비인후과를 방문한 후 종양 의심 부위가 우연히 발견되어 진단되는 경우가 많다. 특히, 비부비동 및 주변 구조물의 복잡한 해부학으로 인해 SN-DLBCL과 SN-ENKTL의 증상은 한정적이지 않고, 다양하게 발현될 수 있다. 코막힘, 콧물, 비출혈, 안면 부종 또는 시각 증상 등이 포함될 수 있으며, 이러한 증상은 알레르기 비염, 상기도 감염, 양성 염증성 질환 등과 혼동될 수 있기도 하다[11]. 경우에 따라서는 열 및 체중 감소와 같은 B증상(B symptom)으로 인해 진단과 치료가 지연될 수 있다. 비부비동 비호지킨 림프종의 경우 주로 점막 하에 위치하며 궤양이 없는 종양 또는 육아종 형태의 비특이적 연조직 종괴로 내시경에 보인다. 특히, SN-DLBCL의 경우 진행됨에 따라 연조직 또는 골 괴사를 잘 보이며, 안과적 증상을 함께 유발한다. SN-ENKTL은 주로 중심부를 침범하는 침습적인 종괴의 형태로 발견되며, 진행됨에 따라 비중격 천공, 점막 미란(erosion), 가피(crusting), 점막 파쇄성(mucosal friability)과 같은 특징을 잘 동반한다(Fig. 1) [10].
이는 적절한 시기에 초치료를 받기 위해서 진단이 중요하며, 이를 위해서는 적절하게 의심 부위 조직검사를 시행해야 한다는 점을 시사한다. 림프종의 경우 괴사, 염증 소견이 함께 동반되어 있으면 만성 부비동염과 쉽게 혼동될 수 있고, 뚜렷한 종괴가 없다면 조직 검사의 시기가 늦춰지거나 부정확한 진단이 이루어질 수 있기 때문에 의심되는 부분이 있다면 검사를 충분히 하는 것이 추후 치료 효과를 위해서 도움이 된다. 종양이 의심되어 조직검사를 진행했음에도 검체가 미비하여 진단이 정확히 되지 않을 수 있고[12], 정확한 진단을 위해 반복적인 조직 검사나 깊은 조직의 생검이 필요할 수 있다. 간단한 조직 검사와 조직 채취를 위한 광범위한 수술적 절제를 비교한 연구에서 광범위한 수술적 절제가 더 중요하다고 알려져 있기도 하다[10]. 본 연구에서는 수술적 절제를 시행하고 나서야 진단되어 치료가 진행했던 케이스가 9예 있었다.
결국 처음 환자를 진료하게 되는 이비인후과 의사로서 림프종이 의심되는 소견이 있을 경우 수술까지 고려할 정도로 깊은 부위의 조직 검사가 필요할 수 있음을 인지하고 환자를 주의 깊게 보아야 한다. 다른 종양과 다르게 수술보다는 항암/방사선치료에 잘 반응하는 것으로 알려져 있기 때문에 정확한 진단만 이루어진다면 치료를 바로 진행할 수 있기 때문이다. 진단된 이후에는 재발 등의 여부를 확인하기 위해서 지속적인 관찰도 필요하다.
본 연구에서는 질환의 특성상 충분한 환자수를 이용한 연구를 진행하지 못하였다. 하지만 비부비동 림프종이 초치료에 비교적 잘 반응하는 것을 확인할 수 있었고, 초치료로 잘 이행하기 위해서는 진단이 중요하단 사실을 얻어낼 수 있었다. 향후 더 많은 환자군 및 긴 추적 관찰을 통해 추가적인 분석 및 이비인후과 의사로서 고찰이 필요하겠다.
Notes
Author Contribution
Conceptualization: Hyun Jik Kim. Data curation: Seo Young Kim. Formal analysis: Seo Young Kim. Investigation: Seo Young Kim. Methodology: Hyun Jik Kim. Supervision: Hyun Jik Kim. Validation: Jeong Kyou Kim, Young Chul Kim, Joonsik Yoon, Soo Min Kim, Jeeyon Park, Doo Hyun Song. Visualization: Seo Young Kim. Writing—original draft: Seo Young Kim. Writing—review & editing: Seo Young Kim, Hyun Jik Kim.
REFERENCES
1. Jiang M, Bennani NN, Feldman AL. Lymphoma classification update: T-cell lymphomas, Hodgkin lymphomas, and histiocytic/ dendritic cell neoplasms. Expert Rev Hematol. 2017; 10(3):239–49.
2. Nirmal RM. Diagnosis of malignant lymphoma – An overview. J Oral Maxillofac Pathol. 2020; 24(2):195–9.
3. Woo HJ, Bae CH, Song SY, Park SC, Kim YD. Prognostic factors of malignant lymphoma in the sinonasal tract and nasopharynx. Korean J Otorhinolaryngol-Head Neck Surg. 2008; 51(10):888–93.
4. Jin SG, Jin KS, Oh JH, Kim BG. A case of diffuse large B-cell lymphoma of sinonasal tract with acute visual disturbance. Korean J Otorhinolaryngol-Head Neck Surg. 2014; 57(4):266–9.

5. Lehrich BM, Abiri A, Goshtasbi K, Birkenbeuel J, Yasaka TM, Papagiannopoulos P, et al. Treatment modalities and survival outcomes for sinonasal diffuse large B-cell lymphoma. Laryngoscope. 2021; 131(11):E2727–35.
6. Zelenetz AD, Gordon LI, Chang JE, Christian B, Abramson JS, Advani RH, et al. NCCN guidelines® insights: B-cell lymphomas, version 5.2021. J Natl Compr Canc Netw. 2021; 19(11):1218–30.
7. Quraishi MS, Bessell EM, Clark D, Jones NS, Bradley PJ. Non-Hodgkin’s lymphoma of the sinonasal tract. Laryngoscope. 2000; 110(9):1489–92.
8. Choi CY, Jo YK, Lee BH, Lee YW, Lee KD, Yu TH. Analysis of treatment in the patients with non-Hodgkin’s lymphoma of the head and neck. Korean J Otorhinolaryngol-Head Neck Surg. 1997; 40(12):1820–5.
9. Phan J, Mazloom A, Medeiros LJ, Zreik TG, Wogan C, Shihadeh F, et al. Benefit of consolidative radiation therapy in patients with diffuse large B-cell lymphoma treated with R-CHOP chemotherapy. J Clin Oncol. 2010; 28(27):4170–6.
10. Bitner BF, Htun NN, Wang BY, Brem EA, Kuan EC. Sinonasal lymphoma: a primer for otolaryngologists. Laryngoscope Investig Otolaryngol. 2022; 7(6):1712–24.
11. Kanumuri VV, Khan MN, Vazquez A, Govindaraj S, Baredes S, Eloy JA. Diffuse large B-cell lymphoma of the sinonasal tract: analysis of survival in 852 cases. Am J Otolaryngol. 2014; 35(2):154–8.
12. Sánchez-Romero C, Bologna-Molina R, Paes de Almeida O, Santos-Silva AR, Prado-Ribeiro AC, Brandão TB, et al. Extranodal NK/T cell lymphoma, nasal type: an updated overview. Crit Rev Oncol Hematol. 2021; 159:103237.
Fig. 1.
Endoscopic and radiologic findings of sinonasal malignant lymphoma. A: Septal erosion and friable tissue seen in sinonasal NK/T cell lymphoma patient. B: Nasal mass in left nasal cavity seen in sinonasal NK/T cell lymphoma patient. C: CT finding from patient A, septal mucosa swelling. D: CT finding from patient B, left enhancing nasal cavity mass seen.
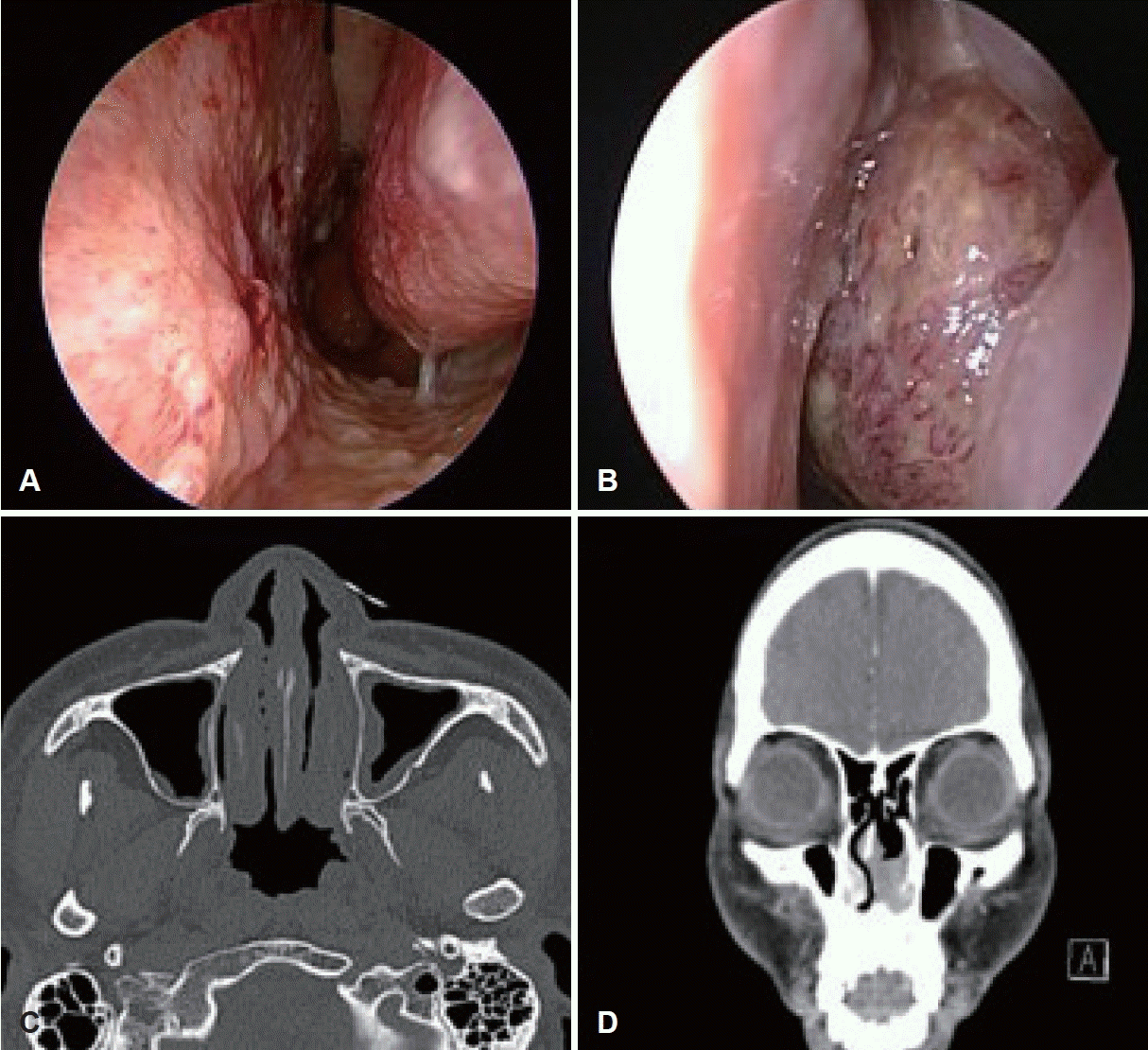
Table 1.
Demographics of patients (SN-DLBCL, n=12)
Table 2.
Demographics of patients (SN-ENKTL, n=30)
Table 3.
DFS and 3-year OS analysis (SN-DLBCL)
Table 4.
DFS and 3-year OS analysis (SN-ENKTL)
Table 5.
DFS and 3-year OS analysis of recurred patients (SNDLBCL)
| SN-DLBCL (n=6, 50%) | DFS (months)/OS (%) |
|---|---|
| By treatment | |
| Chemotherapy (n=3) | 46.4/66.7 |
| Chemotherapy+radiotherapy (n=2) | 44/50 |
| Surgery+chemotherapy (n=1) | 5/100 |
| Total (n=6) | 38.7/66.7 |




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download