Abstract
Objectives
This study aimed to analyze the relationship between depression and stress and oral-health behavior among Koreans before and during the coronavirus disease 2019 pandemic to provide basic data for systematically managing oral health in future infectious disasters and for developing mental-health policies based on oral health.
Methods
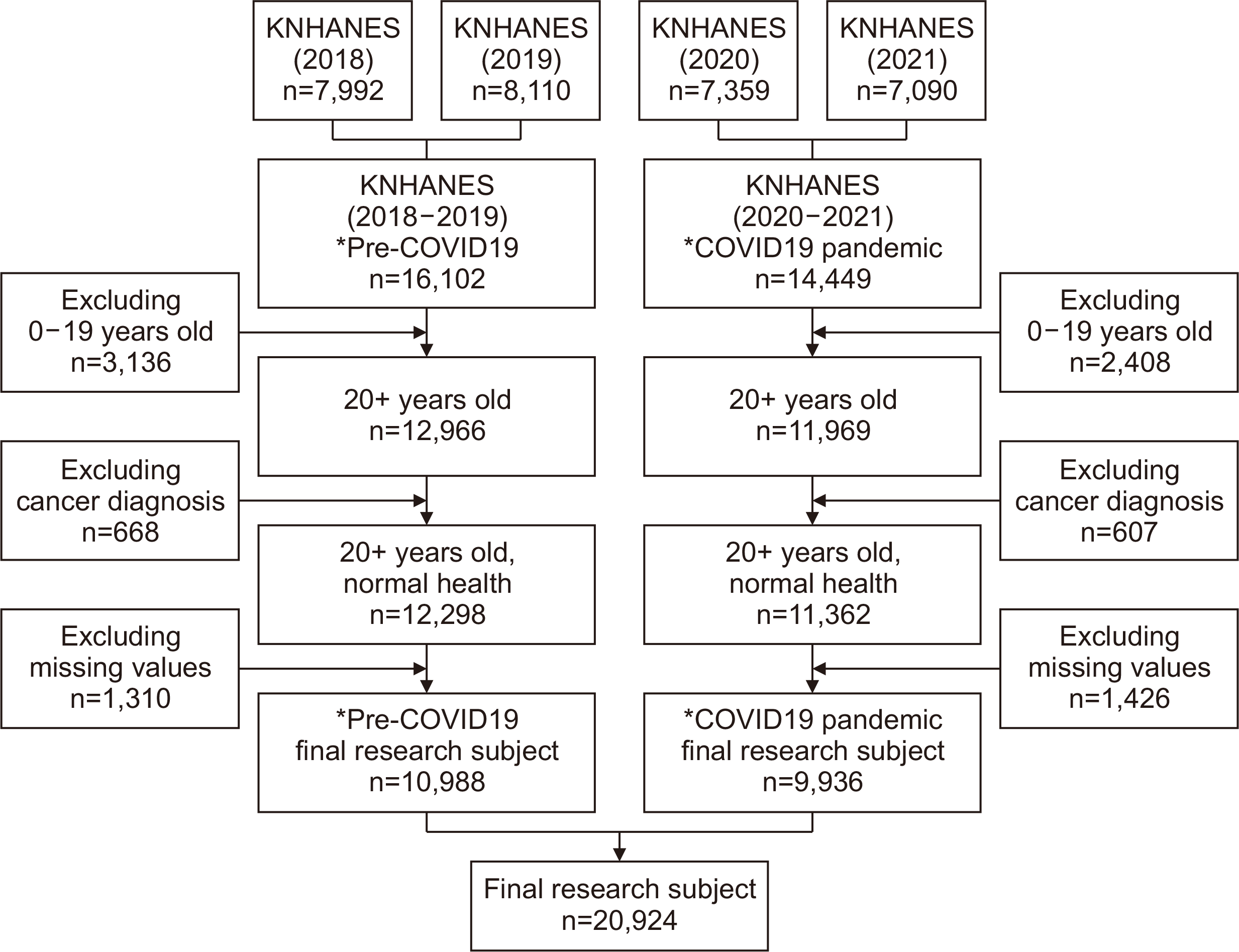
We used raw national health and nutrition research data for the years 2018-2021. The years 2018 and 2019 were classified as ‘the pre-pandemic period’ and 2020 and 2021 were classified as ‘the pandemic period.’ The pre-pandemic and pandemic groups included 16,102 and 14,449 individuals, respectively. We excluded individuals aged <20 years, patients with cancer which could affect the research results, and individuals with missing data. Finally, 20,924 individuals were included in the study, of which, 10,988 and 9,936 were classified into the pre-pandemic and pandemic groups, respectively.
Results
Oral-health behavior in patients with depression was significantly different between the pre-pandemic and pandemic periods. The proportion of participants with ideal oral-health behavior was significantly higher among individuals without depression than among those with depression. In the pre-pandemic and pandemic groups, the odds ratios for practicing ideal oral-health behavior among individuals with low stress perception were 1.182 (P=.002) and 1.148 (P=.010), respectively.
Conclusions
In preparation for a future pandemic, identifying and supporting individuals with high levels of depression or stress is necessary to establish guidelines for regular mental-health checkups in the dental-care environment. Additionally, integrative standard policies must be framed considering the complex interactions between mental health and stress and oral-health behavior.
WHO는 2030년에 우울증이 국가의 질병부담 1위 질환이 될 것으로 전망하고 있으며1), James 등2)은 전 세계적으로 우울증은 2억 6,200만 이상의 사람들이 고통을 받는 흔한 질병이 될 것으로 예측하였다. 또한 질병관리본부에서 발표한 2019년 지역사회건강조사 주요 결과에서는 정신건강과 관련하여 우울감 경험률과 스트레스 인지율을 발표하였으며, 우울감 경험률은 2019년 5.5%, 스트레스 인지율은 25.2%로 나타났다3).
코로나바이러스감염증-19 (Coronavirus disease 2019, COVID-19) 팬데믹 시기, 전 세계적 우울증 유병률은 더욱 증가하였고 일부 국가에서는 2배로 늘어나기도 하였다4). COVID-19라는 대규모 신종전염병은 일상적 스트레스보다 심각하고 광범위하며 통제하기 어려운 심리적 스트레스를 야기하고 일상으로 자리 잡은 스트레스 경험과 부담감 및 두려움은 우울 등의 부정적 심리를 야기할 수 있어 신속한 개입이 이루어지지 않을 경우 정신건강에 영향을 줄 수 있다고 보고되고 있다5). COVID-19 이후 2021년 우리나라 우울감 경험률은 6.7%, 스트레스 인지율은 26.2%로 COVID-19 이전보다 높게 나타났다6). 특히 우울감 경험률은 COVID-19 유행 후에 30-39세 남녀 모두에서 유행 전에 비해 증가하였고 자살 생각률 및 계획률은 스트레스와 우울감 경험이 있는 경우에 더 높았다7).
한편, 성인이 느끼는 다중적인 역할 부담과 스트레스는 사회적 기능과 정신건강 및 역할과 활력에 악영향을 미칠 수 있고, 이는 결국 신체적 건강 관련 삶의 질과도 밀접히 관련되어 있어 이에 대한 관심이 요구된다8). 또한, 스트레스는 심리적, 신체적으로 부정적인 영향과 심리적 장애의 발생과 관련이 높은 것으로 나타났으며9) 질병에 대하여 직접적인 경로뿐만 아니라 흡연과 음주 같은 건강에 해로운 행위를 증가시키는 등의 간접적인 경로를 통해서 영향을 미친다10). 국내 COVID-19 유행 전후를 비교한 연구에 따르면, 남성에 있어서 코로나 이전보다 고위험 음주 비율이 높아지고, 여성의 경우 코로나 이전보다 앉아서 보내는 시간이 증가했다 보고한 바 있다11). COVID-19 팬데믹 동안 불안과 우울의 예측 인자를 나이와 성별을 중심으로 분석한 Solomou와 Constantinidou12)는 COVID-19 팬데믹 동안 여성이 자신의 삶의 질(Quality of Life)에 대해 더욱 부정적이고, 불안과 우울이 더 높았다고 보고하였다. 대부분 사람들은 스트레스 사건 발생 이후 일정한 적응 기간이 지나면 정서적 디스트레스로부터 자연스럽게 완화될 수 있으나, 일부 사람들에게서는 만성화되는 경향을 보일 수 있다. 이는 명백한 정서적 디스트레스와 일상생활기능의 손상을 야기하는 심각한 정신 병리로 발전할 수 있으므로 주의 깊게 살펴볼 필요성이 있다13).
한편, Jain 등14)은 대부분의 정신질환은 신체활동이 적고, 음주나 흡연과 같은 건강생활습관이 비 경험자보다 좋지 않기 때문에 구강건강에 영향을 미치는 요인이 될 수 있다고 하였다. 또한 건강하지 못한 구강건강상태는 정신건강의 위해 요인으로 작용하며15) 정신건강에 문제가 생기면 말하기에도 어려움을 겪는 것으로 보고되고 있다16). 특히 우울증으로 인한 항우울제 복용은 타액분비율을 감소시켜 구강건조증을 일으킬 뿐만 아니라, 미생물의 번식으로 인하여 치아우식증의 직접적인 요인이 되기도 한다17).
지금까지 COVID-19로 인한 우울정도와 삶의 질 관련성18)에 관한 선행 연구는 이루어졌으나 COVID-19 팬데믹 전과 COVID-19 팬데믹 시기를 비교하여 앞으로 일어날 수 있는 다양한 바이러스 감염병 재난 상황에서 정신건강과 관련된 구강건강행태 및 건강한 구강 관리에 관한 연구는 부족한 실정으로 이에 본 연구는 이점을 주의 깊게 살펴봄으로써 대비할 필요성이 있다고 사료되어 국민영양조사 자료를 활용하여 COVID-19 팬데믹 전과 COVID-19 팬데믹 시기, 성인의 우울 및 스트레스와 구강건강행태와의 연관성을 살펴보고 앞으로 일어나게 될 감염병 재난 상황에서도 이상적인 구강건강행태를 잘 유지함으로써 성인에서의 구강건강을 노년에 이르기까지 잘 유지할 수 있도록 구강건강을 체계적으로 관리하고 구강보건과 관련한 정신보건 정책 마련에 기초자료를 제공하고자 한다.
본 연구는 국민건강영양조사(Korea National Health and Nutrition Examination Survey, KNHANES)의 2018, 2019, 2020, 2021 원시자료를 이용하였다. 질병관리청 국민건강영양조사 홈페이지에서 국민건강영양조사 원시자료(Korea national health & nutrition examination survey)를 요청하여 다운로드 받았으며, 질병관리청 연구윤리심의위원회 IRB 승인번호는 2018-01-03-P-A (KNHANES: 제7기 3차년도 2018), 2018-01-03-C-AKNHANES: 제8기 1차년도 2019), 2018-01-03-2C-A (KNHANES: 제8기 2차년도 2020), 2018-01-03-5C-A (KNHANES: 제8기 3차년도 2021)이다.
한국은 2020년 1월 20일, COVID-19 첫 환자발생이후 COVID-19 팬데믹 상황에 이르게 되었고, 2023년 5월 11일 COVID-19 팬데믹 종식을 선언하게 되었다. 따라서, 연구대상이 되는 데이터의 시점을 COVID-19 팬데믹 이전 2018, 2019년과 COVID-19 팬데믹 시기를 2020, 2021년으로 구분하였으며 COVID-19 팬데믹 이전 16,102명, COVID-19 팬데믹 시기 14,449명 중에서 만 20세 미만을 제외하고 연구결과에 영향을 미칠 수 있는 암 진단을 받은 자 및 결측값을 제외하여 최종분석 대상자는 COVID-19 팬데믹 이전 10,988명, COVID-19 팬데믹 시기 9,936명으로 총 20,924명으로 선정하였다. 연구대상자의 선정 과정은 Fig. 1과 같다.
일반적 특성 변수에는 선행연구19)와 구강건강과 정신건강의 위험요인을 고려하여 성별, 연령, 교육 수준, 개인소득과 가구소득 각각 4분위 수, 직업 유무, 독거 여부를 변수로 책정하였다. 성별은 남, 여, 연령은 20-39세, 40-64세, 65세 이상으로 연구자에 의해 재분류하였고, 교육 수준은 초졸 미만, 초졸, 중졸, 고졸, 대졸 이상으로 재분류하였으며, 소득수준에 있어서는 1인 가구 비중의 증가로 인해 개인소득을 포함하였고 개인소득과 가구소득 각각 미치는 영향력을 확인하기 위해 가구소득도 포함하여 각각을 4분위 수로 하, 중하, 중상, 상으로 구분하였다. 직업 여부는 ‘있음’과 ‘없음’, 독거 여부는 1인 가구는 ‘1’, 2인 이상 동거의 경우 ‘2’로 분류하였다.
건강행태 변수로 흡연 여부는 평생 담배를 피운 적 없는 사람을 ‘비흡연’으로, 5갑(100 개비) 미만과 5갑(100 개비) 이상 피운 사람을 ‘흡연’으로 재분류하였다. 음주 유무는 1년간 음주빈도가 월 1회 미만 섭취한 사람을 ‘비음주’로 월 1회 이상 섭취한 사람을 ‘음주’로 분류하였다. 유산소 신체활동 실천은 일주일에 중강도 신체활동을 2시간 30분 이상 또는 고강도 신체활동을 1시간 15분 이상 또는 중강도와 고강도 신체활동을 섞어서(고강도 1분은 중강도 2분) 각 활동에 상당하는 시간을 실천하지 않았을 경우 ‘0’, 했을 경우를 ‘1’로 분류하였고 중복 만성질환 여부는 중복되는 만성질환 수에 따라 재분류하였다.
본 연구에서는 SPSS 27 version (IBM Co., Armonk, NY, USA) 프로그램을 이용하여 통계분석을 하였다. 통계적 유의성을 결정하는 유의확률은 P<.05 수준으로 설정하였다. COVID-19 팬데믹 전과 COVID-19 펜데믹 시기의 일반적 특성과 건강행태에 따른 우울감 및 스트레스 인지율과의 차이와 COVID-19 팬데믹 전과 COVID-19 펜데믹 시기의 일반적 특성과 건강행태에 따른 구강건강행태의 차이 그리고 COVID-19 팬데믹 전과 COVID-19 펜데믹 시기의 우울감 및 스트레스 인지율에 따른 구강건강행태에 대해 파악하기 위해 교차분석을 하였다. 교차분석 시 전체적인 분석결과에서 기대 빈도가 작았기에 피어슨 카이제곱 대신 선형 대 선형 결합으로서 유의확률을 파악하였다. COVID-19 팬데믹 전과 COVID-19 펜데믹 시기 우울증 및 스트레스와 구강건강행태와의 연관성을 알아보기 위해 이분형 다중 로지스틱 회귀분석을 실시하였다.
COVID-19 팬데믹 전과 COVID-19 팬데믹 시기의 우울감의 유의성이 다른 경향을 보이는 변수는 연령이었는데 COVID-19 전에는 우울의 비중이 20-39세 4.7%, 40-64세 4.8%, 65세 이상 6.6%로서 연령이 높아질수록 많아지는 유의한 차이를 나타냈으나, COVID-19 팬데믹 시기에는 20-39세 6.1%, 40-64세 5.2%, 65세 이상 6.6%로 유의한 차이를 나타내지 않았다. 그 외에 COVID-19 팬데믹 전과 COVID-19 팬데믹 시기 둘 다 유의한 차이가 있는 경우는 성별, 개인소득, 가구소득, 교육수준, 직업 여부, 독거 여부, 음주 여부, 중복 만성질환 여부였으며, COVID-19 팬데믹 전과 COVID-19 팬데믹 시기 둘 다 유의한 차이가 없는 경우는 흡연 여부, 유산소 신체활동 실천이었다.
COVID-19 팬데믹 전과 COVID-19 팬데믹 시기의 스트레스 인지율의 유의성이 다른 경향을 보이는 변수는 가구소득, 독거 여부, 음주 여부, 중복 만성질환 여부였는데 가구소득에 따른 높은 스트레스가 COVID-19 팬데믹 전에는 하 24.5%, 중하 27.6%, 중상 26.4%, 상 26.5%로 유의한 차이가 없었으나, COVID-19 팬데믹 시기에는 하 22.7%, 중하 26.2%, 중상 27.9%, 상 28.1%로 가구소득이 높을수록 높은 스트레스의 비중이 많은 것으로 유의한 차이를 나타냈다. 독거 여부에 따른 높은 스트레스는 COVID-19 전일 때 1인 가구 74.5%, 2인 이상 동거 76.5%로 유의한 차이가 없었으나, COVID-19 팬데믹 시기에는 1인 가구 24.3%, 2인 이상 동거 27.1%로 2인 이상 함께 살 경우 높은 스트레스를 받는 비중이 더 많은 것으로 유의한 차이를 나타냈다. COVID-19 팬데믹 전에는 음주를 하지 않는 경우 25.9%, 음주를 하는 경우 26.8%로 스트레스 인지율에 유의한 차이가 없었으나, COVID-19 팬데믹 시기에는 음주를 하지 않는 경우 24.8%, 음주를 하는 경우 28.4%로 음주를 하는 경우 높은 스트레스를 받는 비중이 높은 것으로 유의한 차이를 나타냈다. 중복 만성질환 여부에서는 COVID-19 팬데믹 전에 높은 스트레스를 받는 경우가 질환 없음은 26.0%, 1개 질환 27.2%, 2개 질환 26.9%, 3개 질환 26.6%, 4개 이상 질환 25.2%로 유의한 차이가 없었으나, COVID-19 팬데믹 시기에 높은 스트레스를 받는 경우는 질환 없음이 27.9%, 1개 질환 27.5%, 2개 질환 27.0%, 3개 질환 22.7%, 4개 이상 질환 25.0%로 중복 만성질환이 적을수록 높은 스트레스를 받는 비중이 높은 것으로 유의한 차이를 나타냈다. 그 외에 COVID-19 팬데믹 전과 COVID-19 팬데믹 시기 둘 다 유의한 차이가 있는 경우는 성별, 연령, 개인소득, 교육수준, 직업 여부, 흡연 여부였으며, COVID-19 팬데믹 전과 COVID-19 팬데믹 둘 다 유의한 차이가 없는 경우는 유산소 신체활동 실천이었다(P<0.01) (Table 1).
COVID-19 팬데믹 전과 COVID-19 팬데믹 시기, 구강건강행태의 유의성이 다른 경향을 보이는 변수는 음주 여부였는데 COVID-19 전에는 이상적 구강건강행태를 가진 경우가 비음주자는 24.4%, 음주자는 26.3%로 유의한 차이를 보였으나, COVID-19 팬데믹 시기에는 이상적 구강건강행태를 가진 경우는 비음주자가 28.1%, 음주자가 29.3%로 유의한 차이가 없었다. 그 외에 COVID-19 팬데믹 전과 COVID-19 팬데믹 시기 둘 다 유의한 차이가 있는 경우는 성별, 연령, 개인소득, 가구소득, 교육수준 직업 여부, 독거 여부, 흡연 여부, 유산소 신체활동, 중복 만성질환 여부였으며, COVID-19 팬데믹 전과 COVID-19 팬데믹 시기 둘 다 유의한 차이가 없는 경우의 변수는 없었다(Table 2).
COVID-19 전과 COVID-19 팬데믹 시기의 구강건강행태의 유의성이 다른 경향을 보이는 변수는 우울감이었는데 COVID-19 전에는 우울한 경우 이상적 구강건강행태가 21.6%, 우울하지 않은 경우 25.6%로 우울할 때 이상적 구강건강행태를 하는 비중이 더 낮은 것으로 유의한 차이가 있었다(P<.05). 그리고 COVID-19 전에는 스트레스가 높은 경우 이상적 구강건강행태가 24.1%, 스트레스가 낮은 경우엔 25.9%로 스트레스가 높은 경우 이상적 구강건강행태를 하는 비중이 더 낮았다(Table 3).
COVID-19 팬데믹 전의 경우 인구사회적 특성과 건강행태를 통제한 상태에서 스트레스 인지율이 높은 경우보다 낮은 경우가 OR=1.182 (P=.002)로 이상적 구강건강행태를 실천할 확률이 높았다. 그 외 통제 변수들에서는 성별이 남자보다 여자인 경우 OR=1.533 (P=<.001), 가구소득이 높을수록 OR=1.176 (P=<.001), 교육수준이 높을수록 OR=1.58 (P=<.001), 흡연자보다 비흡연자일수록 OR=1.307 (P<.001), 유산소 신체활동을 비실천자보다 실천하는 사람이 OR=1.373 (P<.001), 중복만성질환이 있는 사람보다 없는 사람이 OR=1.073 (P<.001)으로 이상적 구강건강행태를 실천할 확률이 높았다.
COVID-19 팬데믹 시기 동안은 인구사회적 특성과 건강행태를 통제한 상태에서 스트레스 인지율이 높은 경우보다 낮은 경우가 OR=1.148 (P=.010)로 이상적 구강건강행태를 실천할 확률이 높았다. 그 외 통제 변수들에서는 성별이 남자보다 여자인 경우 OR=1.446 (P=<.001), 가구소득이 높을수록 OR=1.201 (P=<.001), 교육수준이 높을수록 OR=1.522 (P=<.001), 흡연자보다 비흡연자일수록 OR=1.475 (P<.001), 유산소 신체활동을 비실천자보다 실천하는 사람이 OR=1.277 (P<.001), 중복만성질환이 있는 사람보다 없는 사람이 OR=1.108 (P<.001)로 이상적 구강건강행태를 실천할 확률이 높았다(Table 4).
COVID-19 팬데믹 상황으로 인한 감염병 사태는 전염을 통한 건강 악화와 비감염자의 감염 우려가 극대화됐으며 우리 주변에서는 이와 관련된 스트레스를 경험하고 정신건강 문제를 호소하는 사람들이 증가하였다. 당시에는 COVID-19라는 예상치 못한 펜데믹 사태의 장기화로 여러 분야의 사람들이 가중된 심리적 스트레스와 불안감 속에 고통받으며 하루하루를 버텨내고 있었다20).
본 연구는 우리나라를 대표하는 국가조사 자료인 국민건강영양조사 자료를 활용하여 COVID-19 팬데믹 전 2018-2019년과 COVID-19 팬데믹 시기 2020-2021년, 성인의 우울 및 스트레스와 구강건강행태와의 연관성에 대하여 살펴보고 앞으로 일어나게 될 감염병 재난 상황에서도 이상적인 구강건강행태를 잘 유지함으로써 성인에서의 구강건강을 노년에 이르기까지 잘 유지할 수 있도록 구강건강을 체계적으로 관리하고 구강보건과 관련한 정신보건을 위한 공공 정책을 구현하는 것에 기초자료를 제공하고자 하였다.
COVID-19 팬데믹 전과 팬데믹 시기를 비교하기 위하여 다수의 데이터를 합친 후 분할을 고려하여 비교 분석한 결과, COVID-19 팬데믹 전보다 COVID-19 팬데믹 시기의 응답자들이 더 우울한 것으로 나타났다. 이러한 경향성은 COVID-19 팬데믹 시기 우울증이 유의미하게 증가한 우리나라뿐만 아니라 다른 나라의 연구와도 일치한다21,22).
Kim과 Won23)의 연구에 의하면 COVID-19 팬데믹 전과 COVID-19 팬데믹 시기의 구강건강행태의 유의성이 다른 경향을 보이는 변수는 우울감으로 우울이 지속될 경우 구강진료의 시기를 연기하거나 회피할 가능성이 있으며, 이는 결국 치료시기를 지연시킴에 따라 구강건강에 더 나쁜 영향을 미칠 것이라 하여 구강건강을 위해 우울과 같은 정신건강을 고려해야 한다고 하였다. 본 연구결과에서도 COVID-19 팬데믹 전에는 이상적 구강건강행태를 가진 경우가 우울하지 않은 경우 25.6%, 우울한 경우 21.6%로 우울하지 않은 경우의 이상적 구강건강행태의 비중이 많았으며 유의한 차이(P<.05)를 나타냈다. 질병으로 인한 사망 또는 건강문제로 인한 손실연수(DALY)의 증가는 우울 장애 및 불안 장애로 인해 상실된 건강한 삶의 기간이 더 길어짐으로써 전 세계적으로 공중 보건에 중대한 영향을 미친다. COVID-19 팬데믹으로 인해 전 세계적으로 주요 우울 장애 사례가 5,320만 명 증가했고 전 세계적으로 불안 장애가 추가로 7,620만 건, 25.6% 증가한 것으로 추정되어 전체 유병률은 인구 10만 명당 4건, 2020년 전 세계적으로 주요 우울 장애는 4,940만 DALYs를 일으켰고 불안 장애는 4,450만 DALYs를 유발했다24). 이는 우울 장애 및 불안 장애와 같은 정신 질환으로 인한 질병부담에 크게 기여한다. 이러한 결과들을 미루어 볼 때 향후 넥스트 팬데믹 가능성을 가늠하고 있는 질병관리청의 최근 보고25)에 대비하기 위하여 구강건강 유지를 위해 우울과 같은 정신건강을 고려해야 한다고 사료된다.
COVID-19 팬데믹 전과 COVID-19 팬데믹 시기의 우울감 및 스트레스 인지율에 따른 구강건강행태를 살펴보면 COVID-19 팬데믹 전에는 우울이나 스트레스가 있으면 이상적 구강건강행태 실천이 감소하였으나, COVID-19 팬데믹 시기에는 우울이나 스트레스 정도가 구강건강행태에 차이를 미치지 않는 것으로 나타났다. 그러나, COVID-19 팬데믹 전과 COVID-19 팬데믹 시기 우울증 및 스트레스와 구강건강행태와의 연관성에서는 COVID-19 팬데믹 이전의 경우 인구사회적 특성과 건강행태를 통제한 상태에서 스트레스 인지율이 높은 경우보다 낮은 경우가 OR=1.182 (P=.002)로 이상적 구강건강행태를 실천할 확률이 높았고 COVID-19 팬데믹 시기 또한 인구사회적 특성과 건강행태를 통제한 상태에서 스트레스 인지율이 높은 경우보다 낮은 경우가 OR=1.148 (P=.010)로 이상적 구강건강행태를 실천할 확률이 높았다. 이는 COVID-19 팬데믹 시기 1,770명 중국 대학생을 대상으로 한 연구26), 스트레스는 불안을 통해 구강 건강에 영향을 미칠 수 있고 불안을 경험하는 학생들은 더 많은 스트레스를 받고 이는 구강 건강에 부정적인 영향을 미칠 있다고 하여 본 연구결과와 유사하였다. 또한, COVID-19 기간 동안 호주 성인을 대상으로 실시한 연구27)에서 우울증 증상의 심각도가 높을수록 신체활동 및 수면 부족, 흡연 및 음주 증가와 같은 건강행동 악화와 관련이 있다고 보고하여 우울증 증상이 높을수록 이상적 구강건강행태를 실천할 확률이 낮아지게 되는 것과 유의미한 관련이 있다. Heo와 Kim28)은 우울정도는 구강건강행위와 자가구강증상에 있어서 삶의 질에 유의한 영향이 있고 COVID-19로 우울과 불안을 해소하기 위한 지역사회의 정신건강과 관련된 프로그램 개발이 시급하다 하였다. 따라서, COVID-19 팬데믹 전과 COVID-19 팬데믹 시기, 우울 및 스트레스로 인한 행동과 관련된 건강위기의 가능성이 높기 때문에 앞으로 일어나게 될 감염병 재난 상황에 대비하기 위해 건강을 해치는 행동 대신 건강을 향상시키는 행동을 장려하고 이로 인해 이상적인 구강건강행태를 잘 유지하여 성인에서의 구강건강을 노년에 이르기까지 잘 유지하도록 구강건강을 체계적으로 관리할 수 있는 구강보건과 관련한 정신보건 정책 마련이 시급한 실정이다.
본 연구의 제한점은 COVID-19 팬데믹 전과 COVID-19 팬데믹 시기를 비교하기 위하여 다수의 데이터를 합친 후 분할을 고려하여 비교 분석함으로 인해 국민건강영양조사에서 권장하는 복합표본 분석을 적용하지 못하였다. 또한 본 연구는 국민건강영양조사 데이터에서 제공된 변수 목록 내에서 분석했기에 실제 현상에 영향을 줄 수도 있는 다양한 변수를 고려하지 못하였다. 추후 관련 변인을 고려한 분석이 요구된다.
본 연구는 국민영양조사 자료를 활용하여 COVID-19 팬데믹 전과 COVID-19 팬데믹 시기, 한국인의 우울증 및 스트레스와 구강건강행태와의 연관성을 비교함으로써 다음과 같은 결론을 도출하였다.
1. COVID-19 팬데믹 전과 COVID-19 팬데믹 시기의 구강건강행태의 유의성이 다른 경향을 보이는 변수는 우울감이었고 COVID-19 팬데믹 전과 COVID-19 팬데믹 시기를 비교했을 때 우울한 경우 이상적 구강건강행태의 비중이 낮아 유의한 차이가 있었고 COVID-19 팬데믹 전과 COVID-19 팬데믹 시기의 스트레스가 높은 경우 이상적 구강건강행태를 하는 비중이 더 낮았으므로 새로운 감염병의 대유행에 대비해 높은 수준의 우울이나 스트레스를 앓고 있는 개인을 식별하고 지원하기 위해 치과 진료 환경에서 정기적인 정신 건강 검진을 위한 대책 마련이 필요하다.
2. COVID-19 팬데믹 전과 COVID-19 팬데믹 시기 우울증 및 스트레스와 구강건강행태와의 연관성을 살펴본 결과, 스트레스 인지율이 낮은 경우가 이상적 구강건강행태를 실천할 확률이 높았고, COVID-19 팬데믹 시기 동안 또한 스트레스 인지율이 낮은 경우가 이상적 구강건강행태를 실천할 확률이 높게 나타난 결과를 토대로 정신 건강, 스트레스 및 건강 행동 사이의 복잡한 상호작용을 고려하는 정신 보건 정책 마련을 위한 통합적이고 표준화된 접근 방식의 제도 마련이 필요할 수 있다.
이러한 연구들의 축적과 도입을 바탕으로 앞으로 일어나게 될 감염병 재난 상황에서도 이상적인 구강건강행태를 잘 유지함으로써 성인에서의 구강건강을 노년에 이르기까지 잘 유지할 수 있도록 구강건강을 체계적으로 관리하고 구강보건과 관련한 정신보건 정책 마련을 위한 기초자료를 갖추기를 고대한다.
References
1. Murray J. L., Lopez A. D.. The global burden of disease: A comprehensive assessment of mortality and disability from diseases, injuries and risk factors in 1990 and projected to 2020. World Health Organization;1996. p. 41. https://iris.who.int/handle/10665/41864.
2. James S. L., Abate D., Abate K. H., Abay S. M., Abbafati C., Abbasi N, et al. Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990-2017: a systematic analysis for the global eurden of disease study 2017. The Lancet. 2018; 392:789–1858. DOI: 10.1016/S0140-6736(18)32279-7.
3. Korea Disease Control and Prevention Agency. 2020. Major results of the 2019 Community health survey. KDCA;from kdca.go.kr/board/board.es?mid=a20602010000&bid=0034&act=view&list_no=367616.
4. Organisation for Economic Co-operation and Development. Tackling the Mental Health Impact of the COVID-19 Crisis: An Integrated, Whole of-Society Response. 2021. OECD Publishing.
5. Lee DH, Kim YJ, Lee DH, Hwang HH, Nam SK, Kim JY. 2020; The influence of public fear, and psycho-social experiences during the coronavirus disease 2019 (COVID19) pandemic on depression and anxiety in South Korea. Korean J. Counsel. 32:2119–2156. https://doi.org/10.23844/kjcp.2020.11.32.4.2119. DOI: 10.23844/kjcp.2020.11.32.4.2119.
6. KDCA. KDCA, Korea Community Health at a Glance 2023: Korea Community Health Survey (Brief version). 2023. https://chs.kdca.go.kr/chs/stats/statsMain.do.
7. Korea Health Statistics 2022: Korea National Health and Nutrition Examination Survey (KNHANES Ⅸ-1). http://knhanes.kdca.go.kr/.
8. Bambra C, Albani V, Franklin P. 2021; COVID-19 and the gender health paradox. Scand J Public Health. 49:17–26. https://doi.org/10.1177/1403494820975604). DOI: 10.1177/1403494820975604. PMID: 33308006. PMCID: PMC7859577.
9. Brown T. A., Chorpita B. F., Korotitsch W., Barlow D. H.. 1997; Psychometric properties of the Depression Anxiety Stress Scales (DASS) in clinical samples. Behav. Res. Ther. 35:79–89. DOI: 10.1016/S0005-7967(96)00068-X. PMID: 9009048.
10. Kim HM, Jeon YH, Hong JP. 1997; The effect of salivary gland of streptozotocin induced diabetic rats by stress. KJOM. 1:65–80.
11. Kim YJ, Park SY, Oh KW. Changes in health behavior and chronic diseases after the COVID-19 pandemic (Report No. 11-1790387-000384-01). Cheongju: Korea Disease Control and Prevention Agency;2021.
12. Solomou I., Constantinidou F. 2020; Prevalence and predictors of anxiety and depression symptoms during the COVID-19 pandemic and compliance with precautionary measures: Age and sex matter. Int. J. Environ. Res. Public Health. 17:4924. https://doi.org/10.3390/ijerph17144924. DOI: 10.3390/ijerph17144924. PMID: 32650522. PMCID: PMC7400373.
13. Kang MC, Cho HJ, Lee JS. 2013; A latent profile analysis of depression, anxiety, shame, and suicidal ideation. Korean J. Counsel. 25:873–896.
14. Jain M., Mathur A., Sawla L., Choudhary G., Kabra K., Duraiswamy P., et al. 2009; Oral health status of mentally disabled subjects in India. J Oral Sci. 51:333–340. DOI: 10.2334/josnusd.51.333. DOI: 10.2334/josnusd.51.333. PMID: 19776499.
15. Lee HJ, Kim YS. Relationship between oral health status and depressive symptoms in middle-aged women: the sixth korea national health and nutrition examination survey. JKSDH. 22019;19:941–950.
16. Won YS, Kim JH. 2015; The relationship between psychological health and self-rated oral health on convergence study. J Digit Converg. 13:239–48. https://doi.org/10.14400/JDC.2015.13.7.239. DOI: 10.14400/JDC.2015.13.7.239.
17. Oh JG, Kim YJ, Go HS. 2001; A study on the clinical characteristics of patients with dry mouth. J Oral Med Pain. 26:331–43.
18. Heo SE, Kim YR. 2021; Fusion correlation between the degree of depression and oral health behavior, autologous oral health symptoms, and quality of life due to COVID-19. KCS. 1:27–34.
19. Brennan D, Spencer A, Roberts-Thomson K. 2019; Socioeconomic and psychosocial associations with oral health impact and general health. Community Dent. Oral Epidemiol. 47:32–39. http://dx.doi.org/10.1111/cdoe.12419. DOI: 10.1111/cdoe.12419. PMID: 30256446.
20. The relationship between distress and oral health management and awareness of generation Y amid the COVID-19 pandemic. 2021; KJ-HSM. 15:35–49. https://doi.org/10.12811/kshsm.2021.15.3.035. DOI: 10.12811/kshsm.2021.15.3.035.
21. Lee EJ, Kim SJ. 2023; Prevalence and related factors of depression before and during the COVID-19 pandemic: Findings from the Korea national health and nutrition examination survey. J Korean Med Sci. 38:e74. https://doi.org/10.3346/jkms.2023.38.e74. DOI: 10.3346/jkms.2023.38.e74. PMID: 36918028. PMCID: PMC10010913.
22. Ettman CK, Abdalla SM, Cohen GH, Sampson L, Vivier PM, Galea S. 2020; Prevalence of depression symptoms in us adults before and during the Covid-19 Pandemic. JAMA Netw Open. 3:e2019686. DOI: 10.1001/jamanetworkopen.2020.19686. PMID: 32876685. PMCID: PMC7489837.
23. Kim JH, Won YS. 2016; A study on depressive symptoms and periodontal diseases. J Korean Acad Oral Health. 40:250–254. https://doi.org/10.11149/jkaoh.2016.40.4.250. DOI: 10.11149/jkaoh.2016.40.4.250.
24. COVID-19 Mental Disorders Collaborators. 2021; Global prevalence and burden of depressive and anxiety disorders in 204 countries and territories in 2020 due to the COVID-19 pandemic. Lancet. 398:1700–1712. DOI: 10.1016/S0140-6736(21)02143-7. PMID: 34634250. PMCID: PMC8500697.
25. Shin SH, Kim SS, Hong JI. 2018; Pandemic influenza preparedness and response plan. PHWR KCDC. 11:1163–1166.
26. Cao R., Lai J., Fu X., Qiu P., Chen J., Liu W. Association between psychological stress, anxiety and oral health status among college students during the Omicron wave: a cross-sectional study. BMC Oral Health. 2023; (23):470. https://doi.org/10.1186/s12903-023-03151-3. DOI: 10.1186/s12903-023-03151-3. PMID: 37424009. PMCID: PMC10332074.
27. Stanton R., To G.Q., Khalesi S., Williams S.L., Alley S.J., Thwaite T.L., et al. 2020; Depression, anxiety and stress during COVID-19: Associations with changes in physical activity, sleep, tobacco and alcohol use in Australian adults. Int. J. Environ. Res. Public Health. 17:4065. doi: 10.3390/ijerph17114065. DOI: 10.3390/ijerph17114065. PMID: 32517294. PMCID: PMC7312903.
28. Heo SE, Kim YR. 2021; Fusion correlation between the degree of depression and oral health behavior, autologous oral health symptoms, and quality of life due to COVID-19. JKCS. 12:27–34. https://doi.org/10.15207/JKCS.2021.12.3.027.
Table 1
Before COVID-19 and during the COVID-19 pandemic general characteristics and rates of depression and stress perception according to health behavior
Table 2
Oral health behavior according to general characteristics and health behaviors before COVID-19 and during the COVID-19 pandemic
Table 3
Oral health behavior in relation to depression and stress perception rates before COVID-19 and COVID-19 pandemic
Table 4
The relationship between depression, stress and oral health behaviors before and during the COVID-19 pandemic




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download