INTRODUCTION
레지오넬라증(Legionellosis)은 제3급 법정 감염병으로 병원성 레지오넬라균(Legionella species) 감염에 의한 급성 호흡기 질환이다. 2000년 1월에 처음으로 법정 감염병으로 지정된 이후 2002년 국립보건원의 관리지침 제정, 2008년 하절기 다중이용시설 환경수계 검사를 도입하여 레지오넬라증 예방 및 조기인지를 위한 체계적인 관리를 하기 시작하였다.
레지오넬라증을 일으키는 레지오넬라균은 냉각탑수, 건물의 급수시설, 가습기, 호흡기 치료기기, 온천 등과 같은 에어로졸 발생시설에서 주로 서식하며, 가정용 배관시설 등도 감염원이 될 수 있다. 레지오넬라균은 그람음성 호기성 간균으로 오염된 물 속의 균이 비말 형태로 인체에 흡입되어 전파되며, 일반적으로 사람 간 전파는 없는 것이 특징이다. 레지오넬라균에 의한 인체 감염 중 95%는 감기와 유사한 증상을 나타내는 폰티악 열(Pontiac fever)을 일으키며 특별한 치료없이 2~5일 내 회복되지만 5%는 레지오넬라 폐렴(Legionnaires′ disease) 등을 유발할 수 있어 주의가 필요하다. 일반적으로 레지오넬라균의 독성인자는 mip (macrophage infectivity potentiator)단백질, 프로티아제(protease), 철 요구시스템 등으로 알려져 있다. 이중 레지오넬라라증의 주요 원인균인 Legionella pneumophila (L. pneumophila) 에 특이적으로 존재하는 독소유전자인 mip 유전자의 존재유무로 L. pneumophila와 non-L. pneumophila를 구분한다 (1, 2).
레지오넬라증은 1976년 미국 필라델피아의 재향군인회에서 221명(사망 34명 포함)의 집단 폐렴 환자가 발생하였고, 이후 레지오넬라균이 원인 병원체로 밝혀지면서 처음으로 보고되었다. 2002년 일본에서는 온천시설에서 295명(사망 7명 포함)이 집단 발생하였으며, 가장 최근에는 2022년 9월 아르헨티나 산미겔데투쿠만 시 소재 의료기관에서 환자 총 11명(사망 4명 포함)이 발생하는 등 전 세계적으로 산발적인 발생과 집단발병 사례가 지속적으로 보고되고 있다. 국내의 경우에는 1984년 병원 중환자실 근무 의료인을 시작으로 집단 발병한 폰티악 열로 인한 레지오넬라증이 처음 보고되었으며, 중환자실에 입원한 환자 3명이 같은 날 사망하여 역학조사 과정에서 알려지게 되었다 (1, 3, 4, 5). 질병관리청 통계에 따르면 2000~2005년까지 10명 이내, 2006년 이후 20~30명 수준으로 신고되다가, 2016년부터 급격하게 증가하기 시작하여 2018년부터 현재까지 매년 300~500건의 신고가 지속되고 있다.
질병관리청에서는 2018년도 레지오넬라증 관리지침에 따라 2016~2018년 국내에서 발생한 레지오넬라증의 감염경로를 추정한 결과 지역사회 감염 24.0%, 의료기관 감염 17.5%, 가정 내 감염 5.4%, 여행관련 감염 2.9%, 감염경로 추정 불가 50.2%로 나타났다 (6). 가정 내 감염은 2016~2017년 국내 아파트에서 레지오넬라균 감염이 확인된 사례가 있지만 주거시설에 대한 레지오넬라균 오염도 현황 파악은 아직 미흡한 실정이다 (7, 8).
또한 통계청 주택총조사에 따르면 2021년 기준 우리나라 주택 거주 유형의 78%가 아파트, 연립, 다세대 주택 등 공동주택의 형태로 이루어져 있다. 공동주택 중 가장 높은 비율을 차지하고 있는 아파트는 주택으로 쓰는 층수가 5개 이상인 주택(건축법 시행령 별표1)으로, 2000년 아파트 거주 비율 48%에서 2021년 기준 64%로 점차 증가되고 있는 추세이다.
따라서 본 연구는 부산지역 아파트 내 사용 용수 중 레지오넬라균 오염실태를 조사하고 다중이용시설의 수계환경에서 분리된 레지오넬라균과 비교 분석하여 감염 위험성 파악 및 역학적 특성을 분석하였다.
Go to : 
MATERIALS AND METHODS
시료채취
2023년 1월부터 11월까지 부산지역 아파트의 냉수, 온수, 수도꼭지 등을 대상으로 한 검체 298건과 다중이용시설(목욕탕, 대형건물, 병원, 숙박시설, 분수대 등)의 냉각탑수, 냉수, 온수 등 검체 1,356건에 대하여 레지오넬라균에 대한 검사를 실시하였다.
냉수 및 온수는 수도나 샤워기 꼭지를 냉수, 온수로 최대한 옮긴 다음 1~2분간 물을 그냥 흘려보낸 후 무균 채수병에 1 L 이상 채수하였다. 수도꼭지는 표면을 면봉으로 도말하여 검체를 채취하였으며 냉각탑수는 냉각탑이 가동될 때, 냉각탑 안에 있는 물을 무균 채수병에 1 L 이상 채취하였다.
시료 전처리 및 균주 분리
균주 분리를 위하여 무균 채수병에 채수된 검체 1 L를 0.45 ㎛ pore size의 membrane filter (MF-MiliporeTM, Merck, Darmstadt, Germany)에 여과시킨 다음 여과지를 멸균된 증류수 20㎖에 절단하여 넣었다. 이를 5분간 초음파 처리 및 50℃에서 30분간 열처리한 후 이를 검액으로 하였다. 검액 100㎕를 Glycine Vancomycin Polymyxin Cyclo heximide (GVPC, bioMerieux, France) 배지에 도말 한 후, 이를 90% 습도가 유지되는 35℃ 배양기에서 14일간 배양 및 관찰하였다. 균의 동정은 3일 후부터 자라 나온 레지오넬라의 특성을 나타내는 집락을 선택하여 각 집락을 Buffered charchoal yeast extract (BCYE) (Difco, Detroit, MI, USA)와 BYCE-Cys (L-cystein 미포함) 각각의 배지에 동시에 접종하였다. 이 후 BCYE 배지에서는 성장하지만 BYCE-Cys 배지에서는 자라지 못하는 집락을 레지오넬라균으로 추정하였다 (9).
균주 유전자 확인
분리된 균주는 Polymerase Chain Reaction (PCR) (Applied biosystems, Waltham, Massachusetts, USA) 장비를 사용하여 유전자를 확인 및 동정하였다. 유전자 확인 시 사용한 primer는 Table 1과 같다. PCR 반응은 95℃ 5분 1회, 95℃ 1분, 60℃ 1분, 72℃ 1분 30회, 75℃ 5분의 조건으로 실시하였다. 증폭산물은 자동전기영동장치인 QIAxcel (Qigen, Hilden, Germany)로 증폭 유무를 확인하였다. 16S rRNA 및 mip 유전자 모두를 가지고 있는 균을 L. pneumophila로, 16S rRNA 유전자만을 가진 균은 non-L. pneumophila로 판단하였다.
분리균의 혈청형 확인
PCR을 통하여 확인된 L. pneumophila 균주의 혈청형을 분석하기 위하여 Legionella Latex Test (Oxoid, Basingstoke, UK)를 사용하였다. Legionella와 반응하는 특이항체가 포함되어있는 Latex particle과 항원부유액을 한 방울씩 떨어뜨리고 1분 이내 강한 응집반응을 나타내는 것을 양성으로 판독하여 L. pneumophila serogroup 1 (L. pneumophila sg 1), L. pneumophila serogroup 2-14 (L. pneumophila sg 2-14)로 구분하였다.
분리균의 염기서열 분석
분리된 non-L. pneumophila 균주는 유전학적 동정을 위해 염기서열분석 업체(Bionics, Daejeon, Korea)에 16S rRNA 염기서열분석을 의뢰하였으며, 분석 결과는 미국 국립생물정보센터(National Center for Biotechnology Information, NCBI)의 DNA 염기서열 database와 비교하여 non-L. pneumophila species를 최종 확인하였다.
Go to : 
RESULTS
검체 종류별 레지오넬라균 오염 현황
2023년 부산지역 아파트 냉‧온수 및 수도꼭지 등 검체 298건을 대상으로 레지오넬라균을 검사한 결과, 총 27건(9.1%)에서 레지오넬라균이 28주 검출되었다. 검체 종류별 검출률은 온수 16.7%(16건/96건), 수도꼭지 5.9%(6건/101건), 냉수 5.2%(5건/97건) 순이었으며, 저수조는 4건 검사하였지만 검출되지 않았다 (Table 2). 가구수에 따른 검사현황은 아파트 총 88가구를 검사한 결과, 20가구에서 레지오넬라균이 검출되어 22.7%의 검출률을 보였다. 한 가구에서 2가지 이상의 검체가 동시에 레지오넬라균이 검출된 경우가 4건이었으며, 이 중 한 가구에서 온수와 수도꼭지 검체가 동시에 검출된 경우가 2건, 냉수와 수도꼭지에서 검출된 경우 1건, 냉‧온수 및 수도꼭지에서 모두 검출된 경우가 1건이었다.
Table 2.
Legionella detection results by apartment sample type
분리균의 혈청형 및 염기서열 분석결과
아파트 검체에서 분리된 레지오넬라균 28주 중 10주(35.7%)는 L. pneumophila 이었고 18주(64.3%)는 non-L. pneumophila 이었다. 혈청형 및 염기서열 분석결과 L. pneumophila sg1 3주, L. pneumophila sg 2-14 7주, L. longbeachae 12주, L. anisa 5주, L. erythra 1주이었다 (Fig. 1). 레지오넬라 속에는 60여개의 종(species)과 70개 이상의 혈청형이 존재 하며 약 20여 종이 사람에게 질병을 일으키는데 L. pneumophila 종에 의한 감염이 80 ~90%로 대부분을 차지하고 있다. L. pneumophila 종에는 18개의 혈청형이 존재하는데 이 중 L. pneumophila sg 1이 레지오넬라증 환자의 주요 원인 병원체이며 수계환경에서도 가장 높은 분포율을 나타내고 있는 것으로 알려져 있다. 본 연구결과에서도 레지오넬라증의 주요 원인균인 L. pneumophila가 10주 검출되었으며, 그 외 18주 검출된 L. longbeachae, L. anisa, L. erythra도 사람에게 감염을 일으킬 수 있으며, 특히 L. longbeachae는 미국, 호주, 일본 등에서 감염사례가 많이 보고되고 있다 (10, 11, 12, 13).
레지오넬라균수에 따른 검출 현황
질병관리청 2023년도 레지오넬라증 관리지침에 따르면 급수시설 냉‧온수에서 검출된 레지오넬라균수가 1×100~1×1,000 CFU/L일 경우 균 검출 검체 수에 따라 조치 수준을 결정하며, 1×1,000 CFU/L 초과 시 청소 및 소독 조치를 실시하고 관리방법을 점검‧개선하여야 한다.
이에 따라 확인한 부산지역 아파트 중 레지오넬라균수에 따른 검출 현황은 Table 3과 같다. 검체 중 수도꼭지는 멸균 면봉을 수도꼭지 안으로 넣고 3~4회 돌려 내부의 침전물을 채취하여 정량 시험이 불가하였다. 전체 검사건수 대비한 1×1,000 CFU/L 초과 비율은 1.7%(5건/298건) 이었다. 아파트 중 수도꼭지(Swab)에서 검출된 6주를 제외한 22주의 균수 검출범위는 200~16,000 CFU/L이었으며 1×1,000 CFU/L 초과한 경우는 22.7%(5주/22주)로 나타났으며, 온수에서 4주, 냉수에서 1주 검출되었다. 그리고 1×1,000 CFU/L 이하로 검출된 경우는 77.3%(17주/22주)로 검출 범위는 200~1,000 CFU/L이었고 200 CFU/L 8주, 400 CFU/L 4주로 대부분을 차지하였으며, 검체 종류는 온수 12주, 냉수 5주 이었다.
Table 3.
Legionella detections in apartments by the level of colonization
아파트 노후도별 레지오넬라균 오염 현황
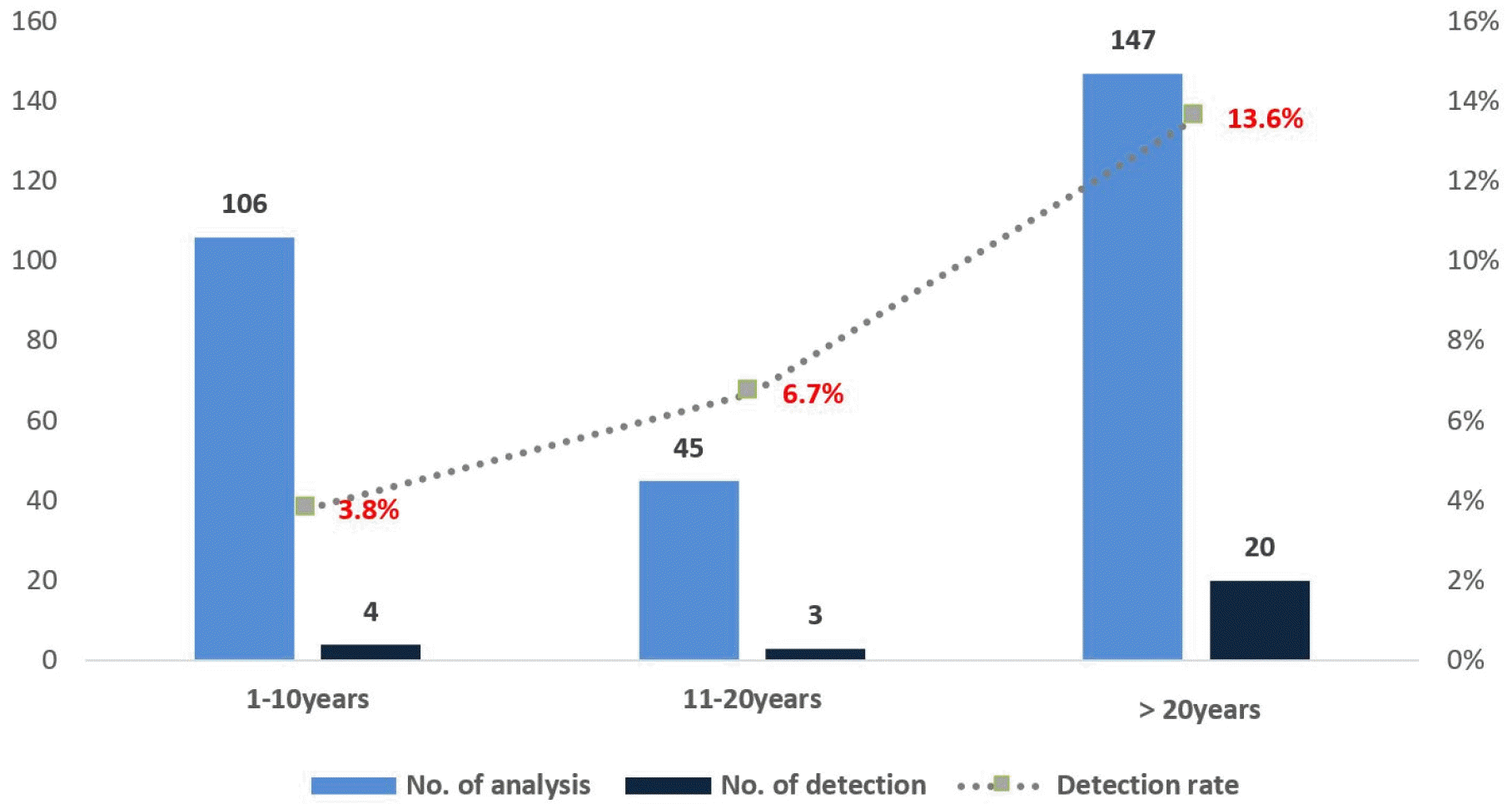
아파트의 노후도별 레지오넬라균 검출률은 1~10년 3.8%(4건/106건), 11~20년 6.7%(3건/45건), 20년 초과 13.6%(20건/147건)로 조사되었다 (Fig. 2). 레지오넬라균은 건축 이후 5년부터 검출되기 시작하였고, 이 후 노후도에 따른 검출률은 점차 증가하는 경향을 보였는데 이는 경기도 등의 연구 결과와 일치하였다. 레지오넬라균 검출률은 아파트 건축 연도에 따른 노후도뿐만 아니라 배관 설계 및 저장탱크, 배관 등 청소‧소독 상태 등의 요인이 복합적인 영향을 미친다. 레지오넬라증 관리지침에 따르면 레지오넬라균은 pH7.2~8.3, 온도 25~45℃의 다양한 환경 조건에서 생존이 가능하며, 유기물질, 무기물질, 세균 집락 등의 결합체인 Biofilm(생물막)은 유속이 낮은 곳, 물의 흐림이 없는 곳, 따뜻한 물이 흐르는 곳, 부식된 곳에서 형성된다. 따라서 레지오넬라증 위험을 감소시키기 위해서는 미생물, 영양물질, 유속, 수온 등이 적절하게 관리되어야 한다.
다중이용시설의 레지오넬라균 오염 현황
부산지역 다중이용시설의 냉각탑수, 냉‧온수, 저수조 등의 환경 수계 1,356건을 분석한 결과 199건(14.7%)에서 213주의 레지오넬라균이 검출되었다. 검출된 균주 213주 중 123주(57.7%)는 L. pneumophila 이었고 그 외 non-L. pneumophila가 90주(42.3%) 이었으며 14건의 검체에서 L. pneumophila와 non-L. pneumophila가 모두 검출되었다.
검체 종류별 검출률은 냉각탑수가 23.3%(38건/163건)로 가장 높은 검출률을 보였으며, 온수 19.3%(104건/538건), 저수조 11.9%(12건/101건), 분수대 8.3%(1건/12건), 냉수 8.1%(44건/542건) 순으로 조사되었다 (Table 4).
Table 4.
Legionella detection results by multi-use facilities sample type
시설별로는 쇼핑센터 24.6%(17건/69건), 대형건물 21.3%(10건/47건), 노인복지시설 21.2%(43건/203건), 목욕시설 18.6%(48건/258건), 대형병원 12.2%(52건/425건), 숙박시설 8.6%(6건/70건), 분수대 8.3%(1건/12건), 요양병원 8.1%(22건/272건) 순이었다 (Table 5).
Table 5.
Legionella detection results by facilities
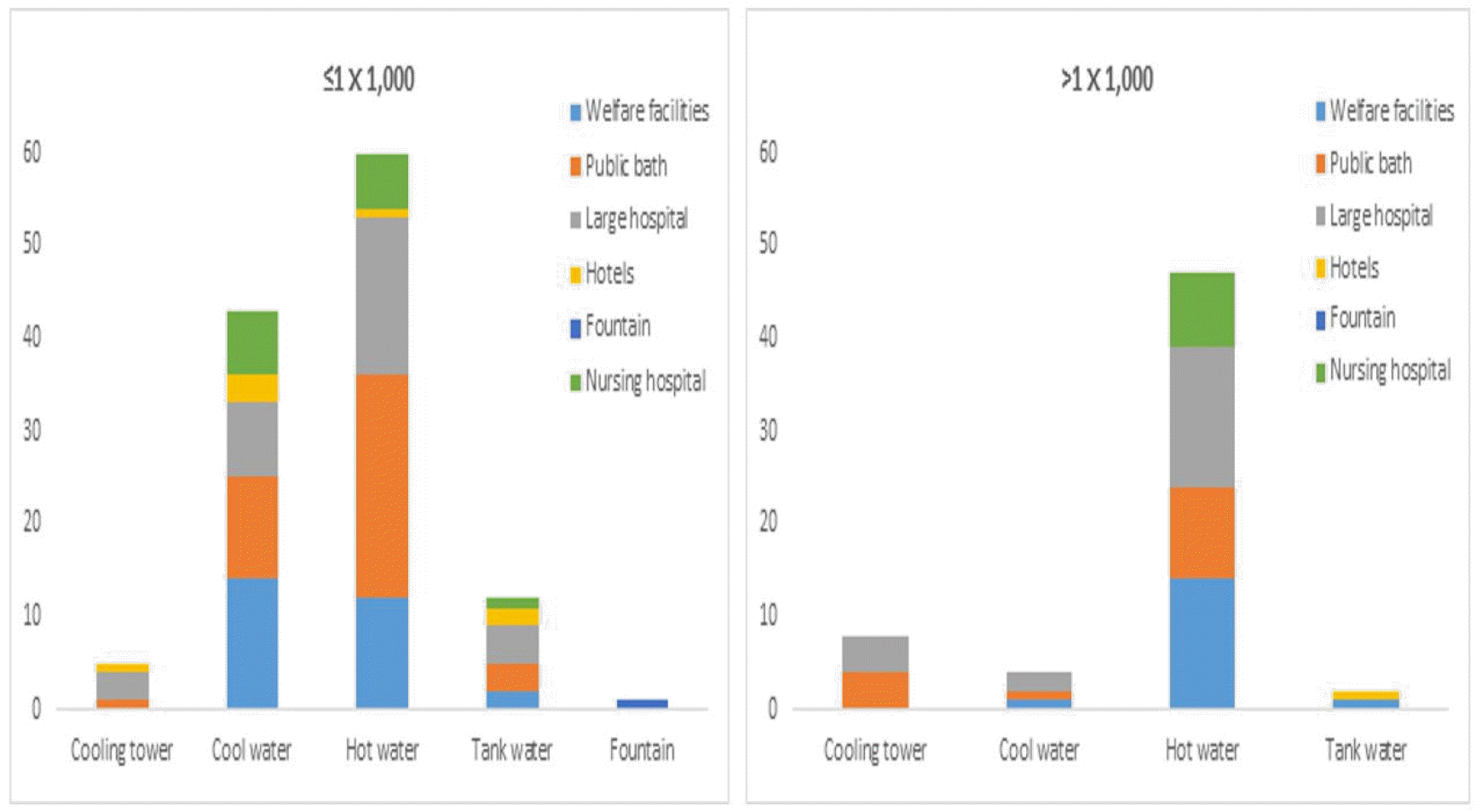
또한 다중이용시설에서 검출된 레지오넬라균 213주의 검출 범위는 200~80,000 CFU/L이었으며, 이 중 1×1,000 CFU/L 초과한 경우는 34.7%(74주/213주)를 차지하였고, 1ⅹ1,000 CFU/L 이하는 65.3%(139주/213주) 이었다. 각 시설별 1×1,000 CFU/L을 초과하는 검체의 비율은 쇼핑센터 13.0%(9건/69건), 대형건물 12.8%(6건/47건), 노인복지시설 7.9%(16건/203건), 목욕시설 5.8%(15건/258건) 순이었다. 검체종류별 1×1,000 CFU/L을 초과하는 검체의 비율은 냉각탑수 14.1%(23건/163건), 온수 8.4%(45건/583건), 저수조 2.0%(2건/101건), 냉수 0.7%(4건/542건)순 이었다 (Table 6, Fig. 3).
Table 6.
Level of Legionella species colonization in multi-use facilities
Go to : 
DISCUSSION
본 연구는 2023년 1월부터 11월까지 부산지역 아파트의 사용 용수 등 검체 298건과 다중이용시설의 수계환경 검체 1,356건을 대상으로 레지오넬라균을 분리하고, 분리균에 대한 특성을 비교 분석하였다.
아파트의 레지오넬라균 검출률은 9.1%로 전체 다중이용시설 14.7% 보다는 낮았으나, 다중이용시설 중 숙박시설(8.6%), 분수대(8.3%), 요양병원(8.1%) 보다는 높았다. 레지오넬라증의 주요 원인균인 L. pneumophila의 분리율은 아파트 35.7%, 다중이용시설 57.7%로 조사되었다. 아파트는 non-L. pneumophila의 비율이 높았으며, 다중이용시설은 L. pneumophila의 비율이 높게 나타났다. 다중이용시설에 대해서는 서울, 대전 등에서 실시한 연구와 동일한 결과를 보였으나, 아파트는 경기도에서 실시한 공동주택에 대한 레지오넬라 연구 결과 71.4%가 L. pneumophila로 조사되어 본 연구 결과와는 다른 양상을 보였다 (14, 15, 16).
아파트의 경우 레지오넬라증의 주요 원인병원체인 L. pneumophila sg 1이 3주 검출되어 분리된 균 중에서 차지하는 비율 10.7%, 전체 검사건수 대비한 검출률 1.0%로 낮은 수준이었다. 2020~2022년 부산지역 다중이용시설의 수계 검체에서 분리된 레지오넬라균 660주에 대한 연구결과 L. pneumophila sg 1 196주, L. pneumophila sg 2-14가 337주로 확인되었다 (17).
검체 종류별로는 아파트의 온수(16.7%), 다중이용시설의 냉각탑수(23.3%), 온수(19.3%)에서 검출률이 높게 조사 되었으며 이는 경기도, 충남의 연구 결과와도 동일 하였다 (18, 19). 냉각탑수는 물과 공기가 직접 접촉하는 구조로 되어 있어 레지오넬라균의 유입이 쉽고 균 증식에 이상적인 온도의 물이 순환하는 시스템으로 구성되어 있으며, 온수는 급탕시스템을 거쳐서 뜨거운 상태로 온수 배관을 통해 급수되는데 물의 온도가 50℃ 미만로 유지 시 레지오넬라균의 용이한 환경이므로 레지오넬라균 최소화를 위한 적절한 관리가 중요할 것으로 보인다 (20).
검출된 레지오넬라균의 균수 범위는 아파트 200~16,000 CFU/L, 다중이용시설 200~80,000 CFU/L이었으며, 분리된 균 중 1×1,000 CFU/L을 초과하는 경우는 아파트 17.9%, 다중이용시설 34.7%이었다.
본 연구결과를 통해 부산지역 아파트에서의 레지오넬라증 감염 위험성을 파악할 수 있었으며, 다중이용시설 뿐만 아니라 주거시설에 대한 지속적인 조사가 이루어져야 할 것으로 판단된다. 이와 더불어 레지오넬라균 증식을 예방하기 위한 적절한 관리가 실행되어야 한다. 미생물 오염을 최소화하기 위한 주기적인 저수조, 배관의 청소 및 소독 등의 환경관리가 필요하며, 가정에서는 냉‧온수 사용시 수도꼭지 필터 설치 및 주기적인 교체 등의 관리로 레지오넬라균 감염에 대비하여야 한다.
Go to : 




 PDF
PDF Citation
Citation Print
Print


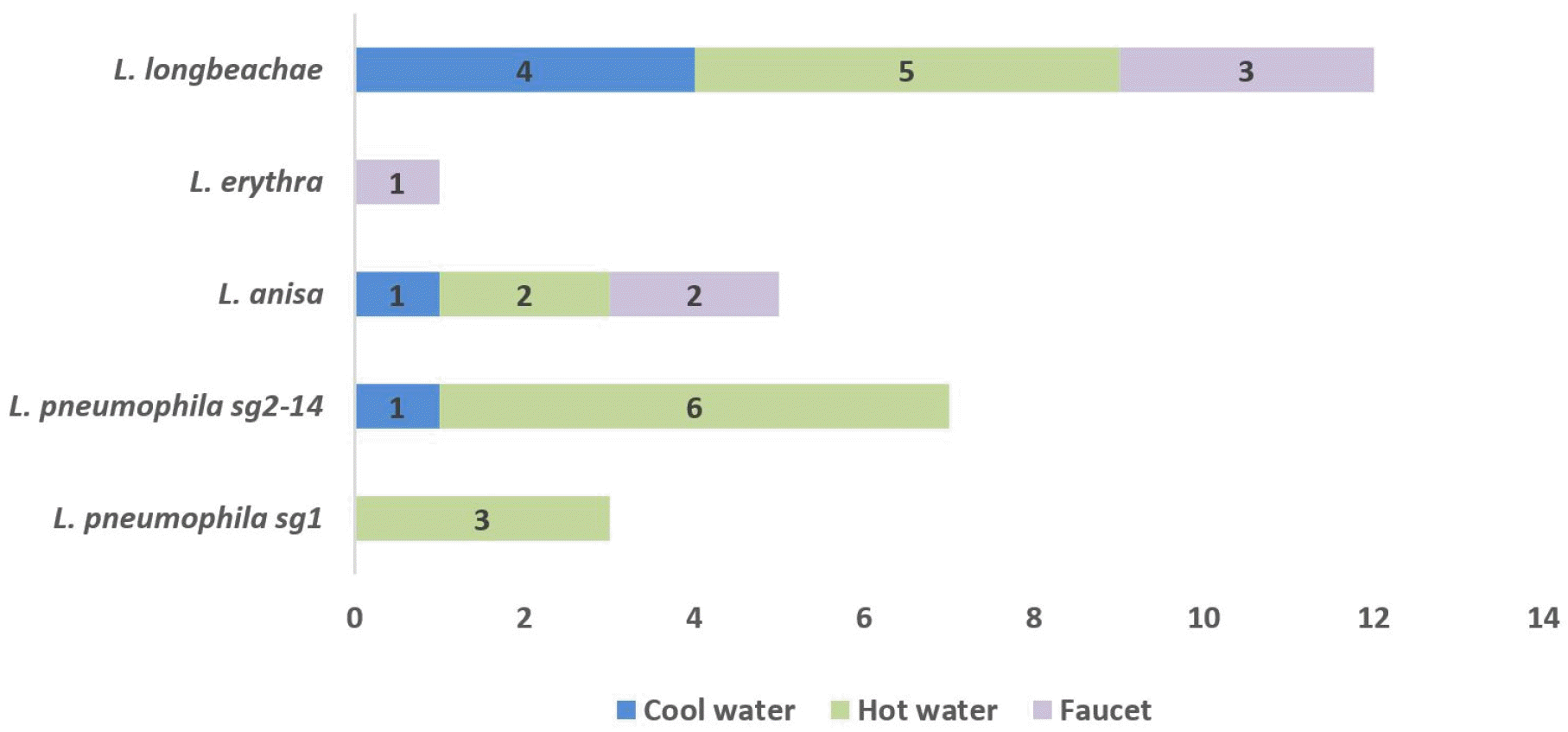
 XML Download
XML Download