Abstract
Negative pressure wound therapy (NPWT) has emerged as a valuable tool for managing complex wounds within the foot and ankle field. This review article discusses the expanding applications of NPWT in this specialized field. Specifically, it discusses the efficacy of NPWT for various wound types, including diabetic foot wounds, traumatic wounds, surgical wounds, and wounds involving exposed bone or soft tissue defects. NPWT demonstrates versatile utility for foot and ankle wound management by promoting healing, potentially reducing the need for secondary surgery, improving diabetic and neuropathic ulcer healing times and outcomes, and optimizing the healing of high-risk incisions. In addition, this review explores the underlying mechanisms through which NPWT might enhance wound healing. By synthesizing current evidence, this review provides a comprehensive overview of the role of NPWT in foot and ankle surgery and offers valuable insights to clinicians navigating the complexities of wound care in this challenging anatomical area.
고령화 시대에 접어들면서 난치성 창상을 접하는 경우가 점차 증가하고 있다. 이는 당뇨 및 말초혈관질환, 비만 등의 기저질환과 함께 치료 기간 및 경제적 부담을 증가시키며, 특히 족부족관절 영역에서는 절단 또는 복잡한 재건술 같은 추가적인 수술로 이어지는 경우가 적지 않다. 음압창상처치(negative pressure wound therapy, NPWT)는 창상부에 음압을 가하여 치유를 촉진하는 방법으로서, 이러한 난치성 창상 치료에 유용한 보조적 수단으로 사용되고 있다. 1990년대에 최신 형태의 Vacuum-Assisted Closure (VAC)가 소개된 이후,1) NPWT는 기술 발전과 연구를 통해 괄목할 만한 진보를 이루어 왔다. 초기에는 일차 봉합이 어려운 창상에 대한 치료로 고안되었지만, 적응증을 점차 넓혀 전통적인 드레싱으로 치료가 어려운 외상, 벌어진 상처, 당뇨발 궤양, 피부이식술, 피판술부의 치유 등의 매우 다양한 임상 상황에 적용되기에 이르렀다.2)
본 연구에서는 NPWT의 역사, 작용 기전, 족부족관절 영역의 창상 치료에 대한 임상적 적용 범위, 장단점 등을 종합적으로 살펴보고, 최근 연구 동향과 향후 전망을 소개하여 NPWT의 효과적 활용에 대한 유용한 정보를 제시하고자 한다.
창상 치료를 위한 현대적 의미의 NPWT의 시작은 1970년대 러시아의 연구에서 찾을 수 있다. 피부이식부나 외상으로 인한 개방창에 투명하고 유연한 형태의 드레싱을 적용하고 침상 벽면의 흡착기를 통해 음압을 적용한 연구들이 확인된다.3,4) 1989년 Chariker5)는 거즈 필러 드레싱과 벽면 흡착기를 사용한 연구를 소개하였고, 이후 1986년부터 1991년까지 구 소련의 학자들은 음압 드레싱의 특성을 반영하는 연구들을 발표했다. Kostiuchenok 등6)은 90명을 대상으로 음압 드레싱을 더한 그룹에서 단순 변연절제술 관리 그룹보다 우수한 치료 성적을 보고하였으며, Fleischmann 등7)은 연부조직손상 치료를 위한 진공 밀폐의 적응증과 방법 및 결과를 논의하였다. NPWT는 1995년 미국식품의약국 승인을 거쳐 상용화되었고, 1997년에는 Argenta와 Morykwas8)가 폴리우레탄 폼 창상 충전재와 음압 펌프를 사용한 현대적인 형태의 VAC 처치 결과에 대하여 처음으로 발표하였다. 이들은 300예의 창상에 폴리우레탄 폼과 125 mmHg의 음압이 일정하게 유지되는 장비를 이용하여 부종을 줄이고, 국소 혈액순환을 개선하여 육아조직 형성을 증가시킬 수 있었다고 보고하였다. 이후 수많은 연구들이 이어지면서 NPWT의 안정성과 유용성, 확장성이 창상 의학 전반에서 인정받게 되었다.
정상적인 창상 치유 과정은 지혈기, 염증기, 증식기, 그리고 재형성기의 순서로 진행된다. 이 과정에서 창상이 건조하거나, 부종이 과다하거나, 삼출물이 많거나, 조직의 배치와 정렬에 문제가 있거나, 감염이 동반되면 정상적인 치유 과정에 문제가 발생하게 되며, 특히 삼출물이 저류되면 창상 치유 과정에서 악화 요인으로 작용한다.9) 동물 실험을 비롯한 여러 문헌에서 국소 음압 환경이 직간접적으로 창상 치유를 촉진하는 것을 보고하고 있으며,8,10) Orgill과 Bayer2)에 의하면 NPWT의 작용기전은 크게 다음과 같이 분류된다.
NPWT는 접착성 밀폐 드레싱, 보관 용기(canister), 음압 장비, 경계면 소재가 필요하다(Fig. 2). 경계면 소재로는 주로 폴리우레탄 폼을 이용하고, 창상의 형태와 크기에 맞게 잘라 상처 위에 고정시킨다. 주변의 정상 피부 조직에 폴리우레탄 폼이 직접 닿게 되면 정상 피부조직에 미세 변형이 발생하게 되므로, 폼은 창상 크기보다 10% 정도 작게 재단하는 것이 좋다. 비닐 필름 등으로 창상을 밀폐하되 과도한 밀폐로 인해 조직에 추가적인 손상이 가해지지 않게 해야 한다. 발가락이나 물갈퀴 공간을 침범한 복잡한 형태의 창상일 경우에는 발가락끼리 직접 닿지 않고 창상에 과도한 압력이 가해지지 않도록 신중하게 드레싱을 적용해야 한다. 드레싱 교체 주기는 감염이나 출혈, 허혈이 없을 경우 3∼5일 간격으로 시행하는 것이 일반적이나, 실제 임상에서는 환부의 상태에 따라 그 간격을 결정해야 한다.18-21) 음압의 정도는 50∼200 mmHg 사이가 효과적인 범위라는 연구들이 주를 이루지만,22) 그 결과들이 압력별로 상이하여 최적 압력에 대한 일치된 결론은 없는 상태이다. 1997년 Morykwas 등23)이 동물실험 연구에 사용했던 125 mmHg가 현재까지도 가장 최적의 압력으로 제시되고 있으며 실제 상용화된 음압 장비의 기본 설정값으로 사용되고 있다. 다만 높은 음압이 통증을 유발하거나 미세혈류 흐름을 방해할 수 있으므로 민감한 피부나 혈류가 불량한 조직에는 60∼80 mmHg까지 낮춰볼 수 있으며,24) 허혈이 없는 당뇨발의 경우 환부 상태 및 삼출액의 정도 등에 따라 80∼125 mmHg 범위로 설정할 수 있다.25,26) 흡입 방식은 연속적 방식이 임상적으로 가장 많이 사용된다. 간헐적 방식은 5분 작동 후 2분 정지 주기를 반복하는데, 이는 연속형에 비해 육아조직 형성이 우수하다는 장점이 있는 반면 통증발현 빈도가 높다는 단점이 있다. 효과적인 사용을 위해서 초기에는 연속형 방식을 적용하고 환부 상태가 호전되면 간헐적 방식으로 변경하는 방법이 추천되고 있다.22)
보다 복잡한 급성 창상이나 감염 상황에 대한 대처를 위해 NPWT 내부에 주기적으로 식염수 등을 주입하는 점적식 NPWT (NPWT with Instillation, NPWTi)가 있다.27) 최근에는 용액의 주입량과 체류 시간 및 주기를 정확하게 설정할 수 있는 점적 및 체류식 NPWT (NPWT with Instillation and Dwell Time, NPWTi-d)도 소개되었다.28) 이들은 창상에서 발생하는 괴사 조직과 삼출물, 감염 물질 등을 기존 NPWT보다 더 적극적으로 제거하고자 하는 의도에서 개발된 것으로 다양한 임상적 응용이 가능하다. NPWTi나 NPWTi-d에 사용하는 용액은 생리 식염수 외에도 소독약품이나 항생제 등을 선택할 수 있으며, 이를 창상에 직접 적용할 수 있어 기존의 NPWT에 비해 오염되거나 감염된 상처를 접한 상황에서 고려할 만한 선택지가 될 수 있으나, 실제적인 사용 가이드 라인은 아직 정립되지 않았다.28-30)
NPWT의 주 적응증은 만성 창상이며, 그 외에도 여러 정형외과적 수술 후에 발생하는 창상이나 괴사성 감염부, 압박 궤양 등에 대한 변연절제술 이후의 피복, 당뇨발 궤양, 피부이식이나 피판술 부위의 피복 등을 포함하는 광범위한 임상 상황에 적용할 수 있다. 수술부 감염 예방을 위해서나, 창상의 연속적인 세척을 위한 목적으로도 사용 가능하다. NPWT는 전통적인 방식의 창상 관리법에 비해 몇 가지 이점이 있다. 전통적인 방식에서는 창상에 따라 하루 최대 3회 혹은 그 이상 습윤 드레싱을 교체해야 하지만, NPWT 드레싱은 교체 주기가 2∼5일 정도로 상대적으로 길어진다. 이로 인해 드레싱 교체 중에 발생하는 통증을 선제적으로 관리할 수 있고, 담당 의료진의 피로 누적을 줄일 수 있다. 그리고 다른 형태의 창상 드레싱과 비교하여 비교적 쉽게 창상의 형태와 크기에 맞춰 적용할 수 있으며, 창상 회복의 속도가 빠르므로 재활이나 일상 생활로의 복귀를 앞당길 수 있는 것도 장점이다. 환자가 음압 장비를 상시 휴대하고 있어야 하고, 비용적인 측면에서 전통적인 방식의 창상 관리법에 비해 단점이 있지만, 최근에는 기술의 발전으로 음압 장비의 크기가 작아져 휴대가 편해졌다. 드레싱 교체 주기나, 전반적인 창상 회복 속도의 차이 등을 고려하면 비용적인 측면에서도 충분히 고려할 수 있는 선택지가 된다.
모든 창상에 NPWT를 적용할 수 있는 것은 아니며 몇 가지 절대적 및 상대적 금기를 고려해야 한다. 장기나 혈관, 혈관이식편이 직접 노출되어 있는 경우 NPWT를 피복해서는 안 된다. 폴리우레탄 폼이 이러한 주요 조직에 직접 닿게 되면 조직의 미란과 침식의 위험을 증가시켜 누공 또는 출혈이 발생할 수 있다.31) 보통은 육아조직이 덮힌 뒤나 피판술 등으로 피복한 후에 NPWT를 적용하는 것이 일반적이며, 부득이한 경우 노출된 조직에 세균 또는 진균 흡착성 그물망(mesh) 드레싱 제품(예, Sorbact; Abigo Medical AB) 같은 친수성 라이너 드레싱을 덧대어 폴리우레탄 폼이 직접 닿지 않게 하는 것도 고려해볼 수 있다. 또한 창상에 악성 종물이 있는 경우에는 조직의 성장이 촉진되고, 출혈이 발생하기 쉬우므로 NPWT를 피복해서는 안되며,32) 적절한 치료가 이루어지지 않은 골수염 창상에도 NPWT는 피해야 한다.
NPWT 적용 시 상대적으로 주의가 필요한 경우로는 첫째, 허혈성 창상에 적용 시에는 보다 신중한 결정이 필요하다. 이는 절대적인 금기는 아니지만 NPWT 적용 시 특정 부위에 혈류가 더욱 감소할 수 있으며, 일부 문헌에서는 허혈성 창상에 대한 NPWT의 효과에 근본적인 의문을 제기하는 보고도 있었다.10) 둘째, 감염이 진행되고 있거나 괴사된 조직에는 NPWT의 적용보다 충분한 변연 절제술과 감염 치료가 우선한다. 괴사된 조직들이 적절하게 제거되지 않은 상태에서 NPWT를 적용하면 폴리우레탄 폼에 균주가 축적되어 무증상감염을 거쳐 실제 창상 감염으로 진행될 위험이 있기 때문이며,33,34) 부득이한 경우 이에 대한 대안으로 NPWTi를 고려할 수도 있을 것이다.27) 셋째, 고령의 환자, 만성적인 스테로이드 사용자 또는 콜라겐 혈관 장애로 인해 피부가 연약한 환자의 경우 창상 변연부에 가해지는 전단력으로 인해 피부가 벌어지거나 괴사될 가능성이 있으므로 주의가 필요하며 적용 시 낮은 압력을 설정하는 방법을 고려할 수 있다. 넷째, 응고 장애나 항응고제를 복용 중인 경우에는 드레싱 적용 및 폴리우레탄 폼 제거 시 과도한 출혈의 위험이 있으며, 특히 밀폐 드레싱 내부에 과도한 혈종이 생기면 음압 장비가 정상적으로 작동하지 않는다.
당뇨발 궤양은 초기에 발견하고 잘 치료하여 절단으로 이어지지 않아야 하는데, NPWT를 이용한 창상 관리가 여러 문헌을 통해 그 효과를 입증해왔다.35)
Armstrong 등36)은 NPWT를 이용한 당뇨발 창상 치료 시 치유 성공률이 높고, 치유 속도가 더 빠르며, 재절단율이 낮다고 보고하였다. 다른 다기관 연구에서도 궤양의 완전한 회복율이 높아지는 것으로 나타나 NPWT가 전통적인 드레싱보다 효과적임을 시사하였다.37) 충분한 변연절제술을 통해 괴사 조직을 제거하고 국소 감염이 조절된 이후에 NPWT를 적용하는 것이 일반적이며(Fig. 3), 국소 감염이 남아 있다고 판단되면 적절하게 NPWTi나 NPWTi-d를 적용할 수도 있다. 하지만 NPWT를 2∼3회 가량 반복한 후에도 창상에 깨끗한 육아조직이 형성되지 않는다면 창상에 대한 재평가가 필요하고, 건강한 육아조직이 충분하게 형성되었지만 창상 봉합이 불가능한 경우에는 피부 이식이나 피판술로 창상을 피복한다.
급성 창상은 대부분 외상에 의해 발생하지만, 만성 창상이 감염부나 괴사 조직을 변연 절제하는 과정을 거치면서 새로이 급성 창상으로 전환되기도 한다. 괴사된 조직은 보다 적극적으로, 광범위하게, 반복적으로 변연 절제해야 한다. 적절한 항생제 사용은 필수적이며, 오염이 충분히 제거되지 않거나 패혈증 징후가 보이는 경우 변연 절제술 간격을 줄인다. 이 과정에서 잔존 상처가 광범위한 경우가 많고 해부학적 위치, 조직 결손의 크기, 환자 상태에 따라 창상 관리에 어려움이 생길 수 있다. 대부분 치유 여부보다는 회복까지 얼마나 오랜 시간이 소요될지가 문제가 되며, 이때 창상의 형태에 맞춰 NPWT를 바로 적용하면 창상 표면적을 빠르게 줄이고 2차 봉합 시기를 당길 수 있으며,38) 이후 이어지는 피부 이식이나 피판술 후 창상 관리에도 마찬가지로 NPWT를 적용할 수 있다. 피부이식편을 고정하기 위한 받침(bolster) 드레싱 대신 NPWT를 적용하면 이식편 표면에 양압이 균일하게 분포하게 되고 이식편이 움직이지 않도록 고정하여 손실을 최소화할 수 있다. 피부이식 후 NPWT 적용에 대한 체계적 문헌 고찰 연구에 따르면 고식적 고정법에 비해 더 효과적인 생착률을 보였고, 80 mmHg의 음압 설정 및 수술 후 4∼7일째 드레싱 교체를 추천하고 있다.39)
탈장갑손상, 개방성 절단, 복합 개방성 골절의 개방창의 관리에도 NPWT를 적용할 수 있다. 특히 건, 골조직, 정형외과적 내고정 금속들이 노출된 창상은 전통적인 방법으로는 관리하기가 매우 까다로운 경우가 많다. 이에 NPWT를 적용한 여러 연구에서 전통적인 드레싱 방법과 유사한 임상 결과를 보였고,40) 후속 치료 절차도 더 명료해졌다고 보고하였다.1,8) 감염 가능성이 높은 개방성 골절의 경우 사지 구제를 위해 항생제 함유 시멘트 염주를 사용하기도 하는데, 이를 NPWT와 동반 사용하는 방법도 고려할 수 있다(Fig. 4).41) 이때 시멘트 염주에 의한 창상의 물리적 압박 가능성과 NPWT 적용으로 인한 감염의 악화 가능성 등을 면밀하게 고려하여 임상 상황에 적용해야 할 것이다.
NPWT 드레싱은 일반적으로 안전하고 내구성이 좋지만 출혈, 감염, 통증 등의 합병증이 발생할 수 있다.44) 이러한 합병증은 괴사된 조직이나 혈관, 신경 문합부, 장기 등이 노출된 상태 그대로 NPWT를 적용했을 때 발생할 가능성이 높다.
NPWT로 인한 가장 심각한 합병증은 출혈로,31) 드레싱 교체 과정에서 창상 기저부의 육아 조직으로 인해 경미한 출혈이 발생하는 일은 매우 흔하다. 경계면 소재가 창상 표면에 정확하게 밀착되고 과도하게 눌리지 않도록 드레싱을 적용해야 한다. 항응고 치료를 받는 환자나 혈관이나 혈관 이식편이 노출되어 있는 경우에는 유착되어 있던 폴리우레탄 폼을 제거하는 과정에서 심각한 출혈이 발생할 수도 있어 주의를 요한다. 광범위한 변연절제술 직후에 출혈로 인해 NPWT 드레싱 내부에 혈종이 생길 수 있으므로, 우선 전통적인 방식의 습윤 거즈 드레싱을 적용하고, 적절하게 지혈된 이후에 폴리우레탄 폼으로 교체하는 방법도 고려할 수 있다.
감염의 경우 대부분 초기 감염원이 불충분하게 제거된 상태에서 NPWT를 적용하는 과정에서 발생한다. 발열, 발적, 부종 등 감염이 의심되거나 보관 용기(canister)에서 농양성 삼출물이 확인되면 NPWT를 중단하고 창상에 대한 정확한 재평가를 진행해야 한다. 삼출물 배액이 잘 안되는 경우에는 저류로 인해 감염원이 증식되어 독성 쇼크 증후군이 발생할 수도 있어 주의가 필요하다.45) 충분한 창상 세척 및 변연절제술 후 세균 배양 검사를 다시 시행하고, 경험적 항생제를 투약한다.
족부족관절 분야의 NPWT의 적용은 비교적 입증된 근거를 바탕으로 임상에 적용되고 있지만, NPWT의 역할과 효과를 정의할 높은 수준의 근거는 아직 부족하다. 당뇨발 궤양의 경우 혈관 질환이 동반되는 경우가 많으므로 NPWT 적용 시 창상 주변 혈류량과 혈류 속도, 관류량의 변화에 대한 추가 분석이 필요하며 이를 기반으로 세부적인 가이드라인이 제시될 수 있을 것이다. 감염성 당뇨발 궤양의 경우 NPWTi나 NPWTi-d에 대한 양질의 연구가 이어진다면 마찬가지로 보다 나은 창상 관리가 가능해질 것으로 기대한다. 본 연구에서는 다양한 생물학적 제제를 같이 이용하는 NPWT의 적용에 대해 논의가 이루어지지 않은 바 향후 추가적인 연구가 필요할 것으로 생각된다.
REFERENCES
1. Argenta LC, Morykwas MJ, Marks MW, DeFranzo AJ, Molnar JA, David LR. 2006; Vacuum-assisted closure: state of clinic art. Plast Reconstr Surg. 117(7 Suppl):127S–42S. doi: 10.1097/01.prs.0000222551.10793.51. DOI: 10.1097/01.prs.0000222551.10793.51. PMID: 16799380.

2. Orgill DP, Bayer LR. 2011; Update on negative-pressure wound therapy. Plast Reconstr Surg. 127 Suppl 1:105S–15S. doi: 10.1097/PRS.0b013e318200a427. DOI: 10.1097/PRS.0b013e318200a427. PMID: 21200280.

3. Shiffman MA. Shiffman MA, editor. 2020. History of Negative-Pressure Wound Therapy(NPWT). Pressure Injury, Diabetes and Negative Pressure Wound Therapy. Springer;p. 223–8. DOI: 10.1007/15695_2017_50.
4. Okhotsky V, Kaulen D, Klopov L. 1973; The vacuum method in the primary surgical debridement of the open limb traumas. Sov Med. 1:17–20.
5. Chariker ME. 1989; Effective management of incisional and cutaneous fistulae with closed suction wound drainage. Contemp Surg. 34:59–63.
6. Kostiuchenok BM, Kolker II, Karlov VA, Ignatenko SN, Muzykant LI. 1986; [Vacuum treatment in the surgical management of suppurative wounds]. Vestn Khir Im I I Grek. 137:18–21. Russian.
7. Fleischmann W, Becker U, Bischoff M, Hoekstra H. 1995; Vacuum sealing: indication, technique, and results. Eur J Orthop Surg Traumatol. 5:37–40. doi: 10.1007/BF02716212. DOI: 10.1007/BF02716212. PMID: 24193271.

8. Argenta LC, Morykwas MJ. 1997; Vacuum-assisted closure: a new method for wound control and treatment: clinical experience. Ann Plast Surg. 38:563–76. discussion 577. doi: 10.1097/00000637-199706000-00002. DOI: 10.1097/00000637-199706000-00002. PMID: 9188971.
9. Bucalo B, Eaglstein WH, Falanga V. 1993; Inhibition of cell proliferation by chronic wound fluid. Wound Repair Regen. 1:181–6. doi: 10.1046/j.1524-475X.1993.10308.x. DOI: 10.1046/j.1524-475X.1993.10308.x. PMID: 17163887.

10. Orgill DP, Manders EK, Sumpio BE, Lee RC, Attinger CE, Gurtner GC, et al. 2009; The mechanisms of action of vacuum assisted closure: more to learn. Surgery. 146:40–51. doi: 10.1016/j.surg.2009.02.002. DOI: 10.1016/j.surg.2009.02.002. PMID: 19541009.

11. Kairinos N, Solomons M, Hudson DA. 2009; Negative-pressure wound therapy I: the paradox of negative-pressure wound therapy. Plast Reconstr Surg. 123:589–98. doi: 10.1097/PRS.0b013e3181956551. DOI: 10.1097/PRS.0b013e3181956551. PMID: 19182617.

12. Huang C, Leavitt T, Bayer LR, Orgill DP. 2014; Effect of negative pressure wound therapy on wound healing. Curr Probl Surg. 51:301–31. doi: 10.1067/j.cpsurg.2014.04.001. DOI: 10.1067/j.cpsurg.2014.04.001. PMID: 24935079.

13. Anghel EL, Kim PJ. 2016; Negative-pressure wound therapy: a comprehensive review of the evidence. Plast Reconstr Surg. 138(3 Suppl):129S–37S. doi: 10.1097/PRS.0000000000002645. DOI: 10.1097/PRS.0000000000002645. PMID: 27556753.

14. Breen E, Tang K, Olfert M, Knapp A, Wagner P. 2008; Skeletal muscle capillarity during hypoxia: VEGF and its activation. High Alt Med Biol. 9:158–66. doi: 10.1089/ham.2008.1010. DOI: 10.1089/ham.2008.1010. PMID: 18578647.

15. Kairinos N, Voogd AM, Botha PH, Kotze T, Kahn D, Hudson DA, et al. 2009; Negative-pressure wound therapy II: negative-pressure wound therapy and increased perfusion. Just an illusion? Plast Reconstr Surg. 123:601–12. doi: 10.1097/PRS.0b013e318196b97b. DOI: 10.1097/PRS.0b013e318196b97b. PMID: 19182619.

16. Wackenfors A, Sjögren J, Gustafsson R, Algotsson L, Ingemansson R, Malmsjö M. 2004; Effects of vacuum-assisted closure therapy on inguinal wound edge microvascular blood flow. Wound Repair Regen. 12:600–6. doi: 10.1111/j.1067-1927.2004.12602.x. DOI: 10.1111/j.1067-1927.2004.12602.x. PMID: 15555050.

17. Greene AK, Puder M, Roy R, Arsenault D, Kwei S, Moses MA, et al. 2006; Microdeformational wound therapy: effects on angiogenesis and matrix metalloproteinases in chronic wounds of 3 debilitated patients. Ann Plast Surg. 56:418–22. doi: 10.1097/01.sap.0000202831.43294.02. DOI: 10.1097/01.sap.0000202831.43294.02. PMID: 16557076.
18. Hafeez K, Kaim Khani GM, Kumar D, Kumar S. Haroon-Ur-Rashid. 2015; Vacuum Assisted Closure- utilization as home based therapy in the management of complex diabetic extremity wounds. Pak J Med Sci. 31:95–9. doi: 10.12669/pjms.311.6093. DOI: 10.12669/pjms.311.6093. PMID: 25878622. PMCID: PMC4386165.
19. Yao M, Fabbi M, Hayashi H, Park N, Attala K, Gu G, et al. 2014; A retrospective cohort study evaluating efficacy in high-risk patients with chronic lower extremity ulcers treated with negative pressure wound therapy. Int Wound J. 11:483–8. doi: 10.1111/j.1742-481X.2012.01113.x. DOI: 10.1111/j.1742-481X.2012.01113.x. PMID: 23163962. PMCID: PMC7950652.

20. Dzieciuchowicz Ł, Kruszyna Ł, Espinosa G. Krasiński Z. 2012; Monitoring of systemic inflammatory response in diabetic patients with deep foot infection treated with negative pressure wound therapy. Foot Ankle Int. 33:832–7. doi: 10.3113/FAI.2012.0832. DOI: 10.3113/FAI.2012.0832. PMID: 23050705.

21. McCallon SK, Knight CA, Valiulus JP, Cunningham MW, McCulloch JM, Farinas LP. 2000; Vacuum-assisted closure versus saline-moistened gauze in the healing of postoperative diabetic foot wounds. Ostomy Wound Manage. 46:28–32. 34
22. Birke-Sorensen H, Malmsjo M, Rome P, Hudson D, Krug E, Berg L, et al. 2011; Evidence-based recommendations for negative pressure wound therapy: treatment variables (pressure levels, wound filler and contact layer)--steps towards an international consensus. J Plast Reconstr Aesthet Surg. 64(Suppl):S1–16. doi: 10.1016/j.bjps.2011.06.001. DOI: 10.1016/j.bjps.2011.06.001. PMID: 21868296.
23. Morykwas MJ, Argenta LC, Shelton-Brown EI, McGuirt W. 1997; Vacuum-assisted closure: a new method for wound control and treatment: animal studies and basic foundation. Ann Plast Surg. 38:553–62. doi: 10.1097/00000637-199706000-00001. DOI: 10.1097/00000637-199706000-00001. PMID: 9188970.
24. Lavery LA, Murdoch DP, Kim PJ, Fontaine JL, Thakral G, Davis KE. 2014; Negative pressure wound therapy with low pressure and gauze dressings to treat diabetic foot wounds. J Diabetes Sci Technol. 8:346–9. doi: 10.1177/1932296813519012. DOI: 10.1177/1932296813519012. PMID: 24876586. PMCID: PMC4455400.

25. Lee KN, Ben-Nakhi M, Park EJ, Hong JP. 2015; Cyclic negative pressure wound therapy: an alternative mode to intermittent system. Int Wound J. 12:686–92. doi: 10.1111/iwj.12201. DOI: 10.1111/iwj.12201. PMID: 24373578. PMCID: PMC7950479.

26. Borys S, Hohendorff J, Koblik T, Witek P, Ludwig-Slomczynska AH, Frankfurter C, et al. 2018; Negative-pressure wound therapy for management of chronic neuropathic noninfected diabetic foot ulcerations - short-term efficacy and long-term outcomes. Endocrine. 62:611–6. doi: 10.1007/s12020-018-1707-0. DOI: 10.1007/s12020-018-1707-0. PMID: 30099674. PMCID: PMC6244911.

27. Yang C, Goss SG, Alcantara S, Schultz G, Lantis Ii JC. 2017; Effect of negative pressure wound therapy with instillation on bioburden in chronically infected wounds. Wounds. 29:240–6.
28. Saini R, Jeyaraman M, Jayakumar T, Iyengar KP, Jeyaraman N, Jain VK. 2023; Evolving role of negative pressure wound therapy with instillation and dwell time (NPWTi-d-) in management of trauma and orthopaedic wounds: mechanism, applications and future perspectives. Indian J Orthop. 57:1968–83. doi: 10.1007/s43465-023-01018-x. DOI: 10.1007/s43465-023-01018-x. PMID: 38009182.

29. Kim PJ, Attinger CE, Steinberg JS, Evans KK, Lehner B, Willy C, et al. 2013; Negative-pressure wound therapy with instillation: international consensus guidelines. Plast Reconstr Surg. 132:1569–79. doi: 10.1097/PRS.0b013e3182a80586. DOI: 10.1097/PRS.0b013e3182a80586. PMID: 24005370.
30. Kim PJ, Attinger CE, Steinberg JS, Evans KK, Powers KA, Hung RW, et al. 2014; The impact of negative-pressure wound therapy with instillation compared with standard negative-pressure wound therapy: a retrospective, historical, cohort, controlled study. Plast Reconstr Surg. 133:709–16. doi: 10.1097/01.prs.0000438060.46290.7a. DOI: 10.1097/01.prs.0000438060.46290.7a. PMID: 24572860.
31. White RA, Miki RA, Kazmier P, Anglen JO. 2005; Vacuum-assisted closure complicated by erosion and hemorrhage of the anterior tibial artery. J Orthop Trauma. 19:56–9. doi: 10.1097/00005131-200501000-00011. DOI: 10.1097/00005131-200501000-00011. PMID: 15668586.

32. Venturi ML, Attinger CE, Mesbahi AN, Hess CL, Graw KS. 2005; Mechanisms and clinical applications of the vacuum-assisted closure (VAC) device: a review. Am J Clin Dermatol. 6:185–94. doi: 10.2165/00128071-200506030-00005. DOI: 10.2165/00128071-200506030-00005. PMID: 15943495.
33. Kim PJ, Attinger CE, Oliver N, Garwood C, Evans KK, Steinberg JS, et al. 2015; Comparison of outcomes for normal saline and an antiseptic solution for negative-pressure wound therapy with instillation. Plast Reconstr Surg. 136:657e–64e. doi: 10.1097/PRS.0000000000001709. DOI: 10.1097/PRS.0000000000001709. PMID: 26505723.

34. Glass GE, Murphy GRF, Nanchahal J. 2017; Does negative-pressure wound therapy influence subjacent bacterial growth? A systematic review. J Plast Reconstr Aesthet Surg. 70:1028–37. doi: 10.1016/j.bjps.2017.05.027. DOI: 10.1016/j.bjps.2017.05.027. PMID: 28602266.

35. Dumville JC, Hinchliffe RJ, Cullum N, Game F, Stubbs N, Sweeting M, et al. 2013; Negative pressure wound therapy for treating foot wounds in people with diabetes mellitus. Cochrane Database Syst Rev. (10):CD010318. doi: 10.1002/14651858.CD010318.pub2. DOI: 10.1002/14651858.CD010318.pub2.

36. Armstrong DG, Lavery LA. Diabetic Foot Study Consortium. 2005; Negative pressure wound therapy after partial diabetic foot amputation: a multicentre, randomised controlled trial. Lancet. 366:1704–10. doi: 10.1016/S0140-6736(05)67695-7. DOI: 10.1016/S0140-6736(05)67695-7. PMID: 16291063.

37. Blume PA, Walters J, Payne W, Ayala J, Lantis J. 2008; Comparison of negative pressure wound therapy using vacuum-assisted closure with advanced moist wound therapy in the treatment of diabetic foot ulcers: a multicenter randomized controlled trial. Diabetes Care. 31:631–6. doi: 10.2337/dc07-2196. DOI: 10.2337/dc07-2196. PMID: 18162494.

38. Mouës CM, van den Bemd GJ, Heule F, Hovius SE. 2007; Comparing conventional gauze therapy to vacuum-assisted closure wound therapy: a prospective randomised trial. J Plast Reconstr Aesthet Surg. 60:672–81. doi: 10.1016/j.bjps.2006.01.041. DOI: 10.1016/j.bjps.2006.01.041. PMID: 17485058.

39. Jiang ZY, Yu XT, Liao XC, Liu MZ, Fu ZH, Min DH, et al. 2021; Negative-pressure wound therapy in skin grafts: a systematic review and meta-analysis of randomized controlled trials. Burns. 47:747–55. doi: 10.1016/j.burns.2021.02.012. DOI: 10.1016/j.burns.2021.02.012. PMID: 33814213.

40. Iheozor-Ejiofor Z, Newton K, Dumville JC, Costa ML, Norman G, Bruce J. 2018; Negative pressure wound therapy for open traumatic wounds. Cochrane Database Syst Rev. 7:CD012522. doi: 10.1002/14651858.CD012522.pub2. DOI: 10.1002/14651858.CD012522.pub2. PMID: 29969521.

41. Burtt KE, Badash I, Leland HA, Gould DJ, Rounds AD, Patel KM, et al. 2020; The efficacy of negative pressure wound therapy and antibiotic beads in lower extremity salvage. J Surg Res. 247:499–507. doi: 10.1016/j.jss.2019.09.055. DOI: 10.1016/j.jss.2019.09.055. PMID: 31690532.

42. Zenke Y, Inokuchi K, Okada H, Ooae K, Matsui K, Sakai A. 2014; Useful technique using negative pressure wound therapy on postoperative lower leg open wounds with compartment syndrome. Inj Extra. 45:83–7. doi: 10.1016/j.injury.2014.07.015. DOI: 10.1016/j.injury.2014.07.015.

43. Onoe A, Muroya T, Nakamura Y, Nakamura F, Yagura T, Nakajima M, et al. 2023; Efficacy of the shoelace technique for extremity fasciotomy wounds due to compartment syndrome. BMC Musculoskelet Disord. 24:704. doi: 10.1186/s12891-023-06849-1. DOI: 10.1186/s12891-023-06849-1. PMID: 37667241. PMCID: PMC10476399.

44. Petzina R, Malmsjö M, Stamm C, Hetzer R. 2010; Major complications during negative pressure wound therapy in poststernotomy mediastinitis after cardiac surgery. J Thorac Cardiovasc Surg. 140:1133–6. doi: 10.1016/j.jtcvs.2010.06.063. DOI: 10.1016/j.jtcvs.2010.06.063. PMID: 20832086.

45. Normandin S, Safran T, Winocour S, Chu CK, Vorstenbosch J, Murphy AM, et al. 2021; Negative pressure wound therapy: mechanism of action and clinical applications. Semin Plast Surg. 35:164–70. doi: 10.1055/s-0041-1731792. DOI: 10.1055/s-0041-1731792. PMID: 34526864. PMCID: PMC8432996.

Figure 1
Schematic diagram of negative pressure wound therapy and the concept of macrodeformation and microdeformation are depicted. As the polyurethane foam shrinks and pulls the edge of the wound, the overall size of the wound gradually decreases (macrodeformation), and sound pressure is properly distributed into the wound through the microscopic holes in the polyurethane foam, causing fine deformation on the wound surface (microdeformation). NPWT: negative pressure wound therapy.
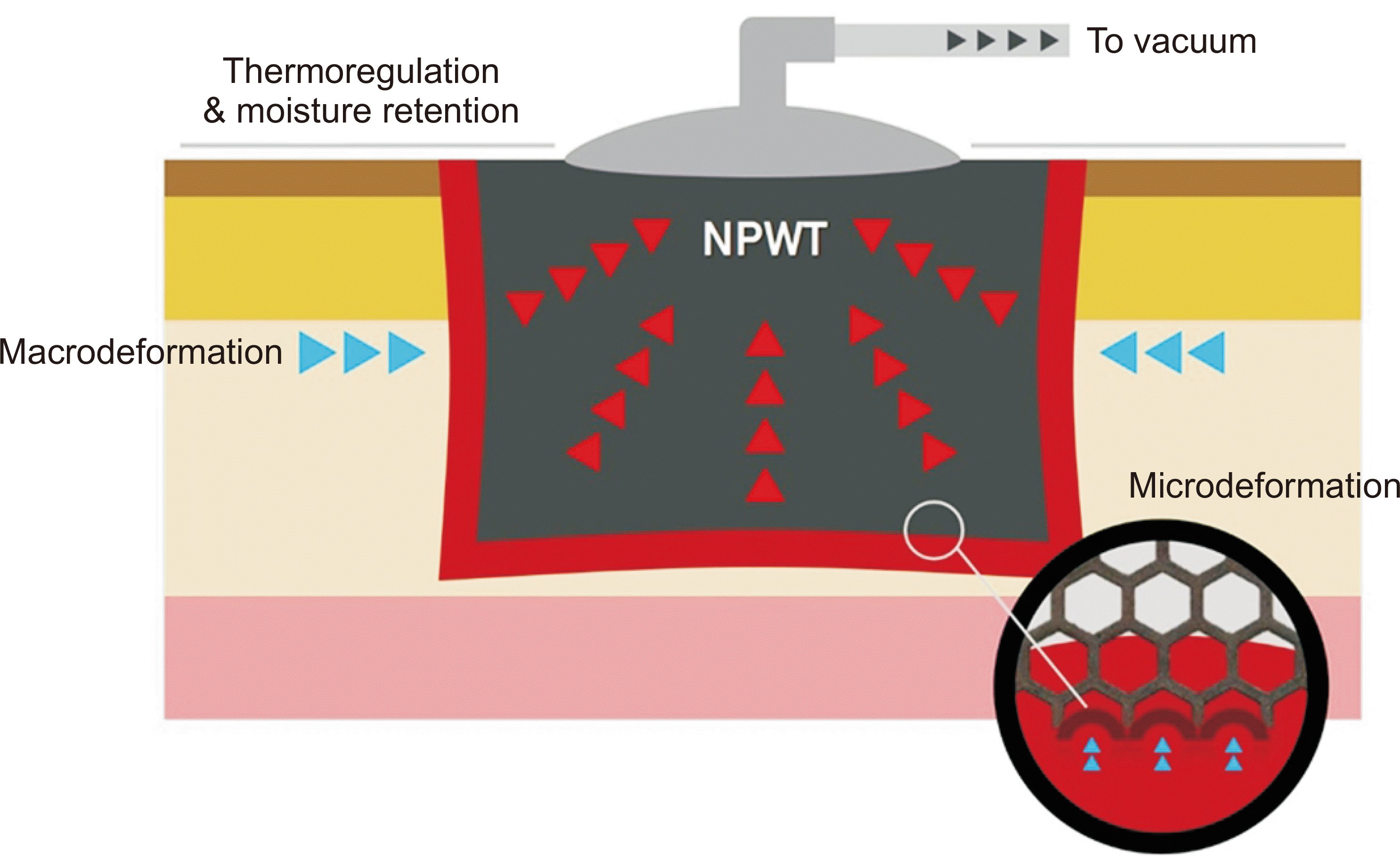
Figure 2
The basic components of negative pressure wound therapy include negative pressure pump, storage container (canister), suction tube and port, polyurethane sponge foam, and adhesive sealing film.
Figure 3
Adequate debridement was performed for a diabetic foot ulcer accompanied by suppurative tenosynovitis (A). After controlling local infection, polyurethane foam was cut to fit the size of the lesion (B), holes were made at the site to attach the negative pressure pump (C), and an absorption cap was attached (D). Subsequently, healthy granulation tissue proliferated (E).

Figure 4
A patient with an open comminuted fracture of the distal tibia due to a motor vehicle accident presented to the hospital (A). The open wound revealed severe contamination and a diagnosed Gustilo-Anderson type IIIb fracture (B). After applying an external fixation device and performing debridement, antibiotics-loaded cement beads were inserted, and negative pressure wound therapy was applied (C). Subsequently, the infection was controlled, and the wound size gradually decreased (D). A reverse sural flap was then performed (E). This was followed by intramedullary nailing (F).





 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download