Abstract
Chyle leakage is a rare but challenging complication that can occur after surgery for thyroid cancer involving lymph node dissection in the neck. The authors discuss preventive measures and surgical techniques to minimize the risk of chyle leakage. Postoperative chyle leakage diagnosis and conservative management strategies, such as fasting, nutrition support, and pharmacological treatment, are detailed for low output chyle leakage. For high- output or refractory cases, surgical treatments, including local myofascial local flap, direct thoracic duct ligation, thoracic duct ligation via video-assisted thoracoscopy and radiologic interventions like thoracic duct embolization, are considered. Managing postoperative chyle leakage is crucial, and it should be tailored to the individual patient's condition and the volume of chyle leakage. Understanding the anatomy and having a comprehensive management strategy are essential for effectively addressing chyle leakage after thyroid cancer surgery.
갑상선암의 중심 경부 및 측경부의 림프절 전이에 대한 예방적 또는 치료적 림프절곽청술 후 유미액 누출은 중심경부의 경우 0.5-1.4%, 측경부의 경우 2-8%의 낮은 빈도를 보인다.1-4) 유미액의 누출이 미세 누출인 경우 금식 또는 무지방 식이 등의 보존적 요법으로 누출량을 감소시켜 며칠 안에 누출이 중단되는 경우도 있지만 환자가 다시 식이를 시작하면서 누출이 반복되거나 지속적으로 누출량이 많은 경우에는 수술적 접근법 또는 중재술이 필요할 수 있다. 드물게 발생하는 합병증일수록 처음 그 합병증을 접하게 되면 환자의 상태를 파악하여 적절한 처치를 계획하기가 쉬운 일은 아니다. 유미액 누출은 누출의 차단을 위해 굉장히 다양한 접근법을 가지게 되는데 이는 누출의 처치에 대한 명확한 답이 부재함을 반증한다. 저자들은 이러한 유미액 누출의 차단을 위한 다양한 접근법과 관리에 대해 문헌 고찰과 임상적 경험을 통한 방법에 대해 정리해 보고자 한다.
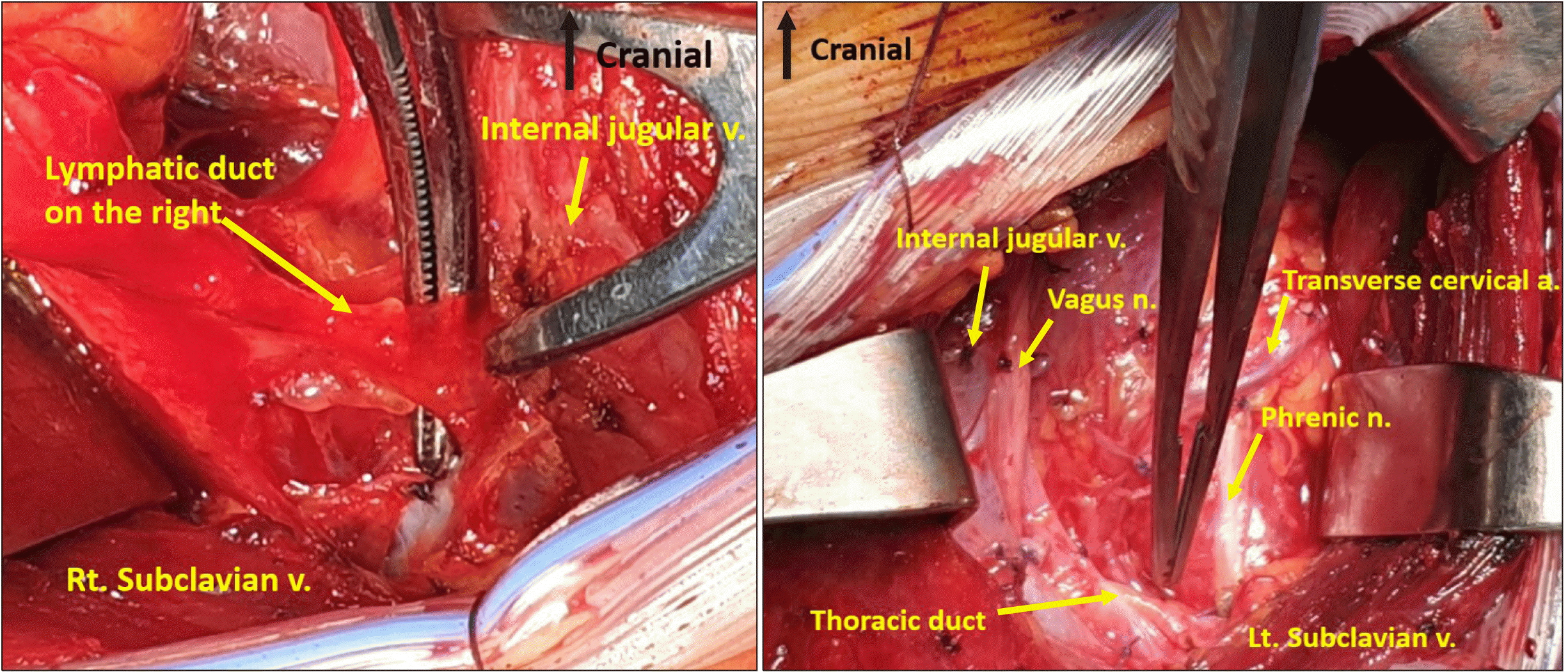
해부학적으로 흉관(thoracic duct)은 유미조(cysterna chyli)에서 시작하여 대동맥 우측으로 상행하며 흉추 5-6번 근처에서 대동맥 뒤를 지나 좌측 경부의 내경정맥과 쇄골하 정맥 사이로 들어가며 이는 쇄골 상방 3-7 cm까지 올라갈 수 있다.4) 이와 같은 해부학적 특징으로 인해 일반적으로 유미액의 누출은 좌측 측경부 림프절곽청술 후에 더 빈번하게 발생한다.1,3,4) 하지만 우측에도 흉관을 거치지 않은 우측 림프관 또는 분지 형태의 림프관이 존재하기 때문에 좌, 우측에 관계없이 수술 후 유미액 누출을 막기 위해서는 수술 시 림프관이 손상되지 않도록 주의를 기울여야 한다. 좌측 흉관의 배액은 내경정맥과 쇄골하정맥, 그리고 두 정맥이 만나는 부위로 주로 말단을 이루나 드물게 외경정맥으로 배액되는 다양한 변이를 가진다.5) 또한 림프액은 혈액처럼 잘 응고되지 않으며 림프관의 구조가 혈관에 비해 근육층이 치밀하지 못하기 때문에 손상이 될 경우 그 누출이 잘 멎지 않는다.6) 이러한 해부학적 특징과 조직학적 특징으로 수술 중 세심한 술기를 진행했음에도 유미액 누출을 완전하게 예방할 수는 없으므로 누출이 발생하였을 때에 적절한 치료를 계획하는 것은 중요하다.
일반적으로 두경부의 림프절곽청술은 갑상선암의 림프절 전이로 인해 가장 많이 시행되는데, 경부의 림프절 전이는 다양한 위치와 범위로 발생할 수 있으며 그 전이 림프절의 심각도에 따라 수술 중 유미액 누출을 방지하기 위한 주의력과 난이도도 달라진다. 일차적으로 림프관이 과도하게 발달한 환자나 경부에 노출된 흉관 주변에 림프절 전이와 침범이 광범위하게 생긴 경우 가능한 림프관 및 흉관의 손상에 각별히 주의를 기울이고 림프절곽청 시 림프가지들을 세심하게 결찰할 필요가 있다. 특히 좌측 경부의 4번 구역(level 4)은 림프관이 발달하면 눈으로 흉관이나 분지 림프관을 관찰할 수 있는 경우가 드물지 않게 있고 이 구역에서 발견된 림프관의 분지는 가능한 결찰하여 림프액의 누출을 최소화할 필요가 있다(Fig. 1). 일반적으로 수술 중 림프액의 누출은 맑은 림프액 양상을 보이며 육안으로 확인할 수 있는데 이 경우 수술 중 주변의 단단한 조직은 이용하여 휘갑치는 방식(oversew)으로 연속 봉합을 시행하고 림프액의 누출이 멈추었는지를 확인한다.1,7) 휘갑치는 방식으로 연속봉합을 시행 후에도 미세한 누출이 지속되면 미세 누출부를 보강 봉합(reinforce suture)을 시행하여 누출이 멈추도록 해야 한다. 이에 추가하여 이러한 수술적 처치를 한 주변에 피브린 밀봉재 또는 히스토아트릴(HistoacrylⓇ)을 보강도포하거나 폴리글리콜산 매쉬시트(NeoveilⓇ) 등의 보강재를 사용하는 것이 수술 후 유미액 누출을 줄이는 데 도움이 된다는 보고가 있다.8-10)
수술 후 유미액 누출은 식이 시작 이후 배액관을 통해 우유 또는 딸기 우유 양상의 배액이 확인될 때 진단할 수 있는데 유미액의 확진을 위해서는 배액 내 중성지방이 1.2 mmol/L 이상 함유된 경우, 유미미립(chylomicron)이 4% 이상 포함하고 있는 경우 등을 검사를 통해 확인할 수 있다.11,12)
일반적으로 보존적 치료보다 수술적 치료가 필요할 수 있는 고배액 유미루는 하루 배액량이 1000 mL 이상일 경우로 정의한다.11,13,14) 하지만 일부 문헌에서는 지속되는 하루 500 mL 이상의 유미루를 고배액 유미루로 분류하기도 하며, 저배액 유미루는 하루 500 mL 미만의 배액량을 가질 때로 정의한다.4,13,15) 저배액 유미루의 경우에 우선적으로 보존적 치료를 시행해 볼 수 있는데 이는 금식과 더불어 완전 비경구 영양법(total parenteral nutrition, TPN), 세미파울러자세(semi-Fowler’s position), 쇄골 상부 오목에 압박 드레싱, SandostatinⓇ 피하주사요법 등을 사용해 볼 수 있다.1,6,7,11-13,15-18) SandostatinⓇ은 소마토스타틴 수용체에 작용하여 림프액의 배출을 줄이고 간접적으로 림프액의 생성도 줄여 수술 부위의 유착이 발생하면서 유미루의 누출이 치료되는 데 도움이 될 수 있다.19-21)
배액관을 통해 병실에서 림프액 누출을 발견하게 되는 경우 수술 중 환자의 림프관의 상태를 기억하거나 수술 중 손상되었을 것으로 예상되는 림프관의 손상 정도를 예측한다면 그에 따른 적절한 치료 계획을 수립할 수 있어 도움이 된다. 유미액 누출의 수술적 치료는 기본적으로 수술 중 유미액의 누출에 대한 수술적 처치와 동일하나 재수술의 경우 수술 부위의 유착 등으로 누출부를 노출하기 어렵거나 박리 도중 추가로 림프관을 손상시킬 가능성이 있어 조금 더 처치에 어려움을 겪는다. 게다가 어렵게 수술장을 박리하여 누출이 예상되는 부위를 노출시켰음에도 정확한 누출 부위를 찾기 어려운 경우가 있다. 이러한 경우 트렌델렌버그(Trendelenburg) 체위를 하거나 마취의의 도움으로 Valsalva 방법을 이용하면 누출부를 확인하는 데 도움을 받을 수 있다. 이러한 방법에도 누출부를 찾을 수 없다면 수술 중 비위관을 이용하여 유지방을 투여하면 맑은 유미액이 아닌 우윳빛 유미액의 누출을 조장하여 누출 부위를 찾는 데 도움이 될 수 있다. 유미액 누출로 인한 재수술은 누출 부위를 찾아도 림프관을 결찰하는 데 어려움이 있는 경우가 많은데 이는 수술부 조직의 염증으로 인해 단단한 조직을 당겨서 압전(tamponade)하는 데 어려움이 있을 수 있기 때문이다. 가능한 염증이 덜하고 봉합으로 인한 당기는 장력을 견딜 수 있는 조직을 이용하여 적절한 강도로 누출부의 국소압박을 이루는 것이 중요하다. 이때 일부 혈관의 조직을 직접 이용하거나 주변의 단단한 막을 이용하여 봉합을 할 수 있다. 이러한 수술 술기로 국소적 압전을 이루지 못하거나 보강 봉합까지 시행하였으나 누출이 지속되는 경우 쇄골 골막편이나 흉쇄유돌근의 일부를 이용하여 쇄골 상부의 흉관 근처의 사강(dead space)을 전체를 채워 유미루를 폐쇄하는 방법 등을 시도해 볼 수 있겠다.8,24,25)
유미액 누출로 인한 재수술 이후에도 누출이 지속되는 난치성 유미루의 경우 흉곽 내에 주행하는 흉관을 찾아서 결찰하여 경부로 가는 유미액 자체를 차단하는 방법을 사용할 수 있는데 흉강경이 발달한 이후에는 과거보다 비교적 덜 침습적으로 흉관결찰술이 시행되고 있다.30-33) 이러한 흉곽 내 흉관결찰술 후에도 유미흉이 발생할 수 있으니 수술 후 환자 상태를 면밀히 관찰해야 한다.
수술 후 발생할 수 있는 유미액 누출은 측경부 림프관의 주행 및 해부를 숙지하여 수술 중 섬세한 술기를 시행함으로 가능한 발생하지 않도록 하는 것이 중요하다. 하지만 수술 후 유미루가 발생한 경우에는 유미액의 배액량과 지속 양상에 따라 보존적 치료를 시행하고 그에 따른 치료 경과와 환자의 상태에 따라 수술적 치료를 결정해야 한다. 치료적 결정에 있어 다양한 접근법이 어떠한 개념을 가지는지를 이해하고 환자의 상태에 따라 어떠한 접근법을 선택할 지를 결정한다(Table 1).
재수술의 경우에는 초기 수술보다 유착으로 인한 어려움이 있지만 외과의가 시행할 수 있는 다양한 술기를 이용하여 유미액 누출이 다시 발생하지 않도록 유미액 누출부의 압전을 시행한다. 그럼에도 불구하고 지속되는 난치성 유미액 누출에 대하여는 흉강경을 이용한 흉곽 내 흉관결찰술을 시행하거나 흉관색전술과 같은 영상의학과적 중재술을 시행해 볼 수 있겠다.
갑상선암 수술 후 유미액 누출은 다양한 접근법을 가지며 각각의 접근법은 의료진과 환자에게 서로 다른 장, 단점을 가진다(Table 2). 유미액 누출의 양, 수술 후 환자의 상태, 유미액 누출 관리의 장, 단점 등을 고려하여 가장 적절한 접근법을 적시에 선택하여 환자와 의료진 모두에게 가장 적은 불편감을 갖도록 하는 것이 중요하겠다.
중심 단어: 유미, 갑상선암, 수술 후 합병증.
References
1. Crumley RL, Smith JD. 1976; Postoperative chylous fistula prevention and management. Laryngoscope. 86(6):804–13. DOI: 10.1288/00005537-197606000-00008. PMID: 933672.

2. Dhiwakar M, Nambi GI, Ramanikanth TV. 2014; Drain removal and aspiration to treat low output chylous fistula. Eur Arch Otorhinolaryngol. 271(3):561–5. DOI: 10.1007/s00405-013-2534-9. PMID: 23653306.

3. Langford RJ, Daudia AT, Malins TJ. 1999; A morphological study of the thoracic duct at the jugulo-subclavian junction. J Craniomaxillofac Surg. 27(2):100–4. DOI: 10.1016/S1010-5182(99)80021-3. PMID: 10342146.

4. Nussenbaum B, Liu JH, Sinard RJ. 2000; Systematic management of chyle fistula: the Southwestern experience and review of the literature. Otolaryngol Head Neck Surg. 122(1):31–8. DOI: 10.1016/S0194-5998(00)70140-9. PMID: 10629479.

5. Phang K, Bowman M, Phillips A, Windsor J. 2014; Review of thoracic duct anatomical variations and clinical implications. Clin Anat. 27(4):637–44. DOI: 10.1002/ca.22337. PMID: 24302465.

6. Havas TE, Gullane PJ, Kassel RN. 1987; The incidence and management of chylous fistulae. Aust N Z J Surg. 57(11):851–4. DOI: 10.1111/j.1445-2197.1987.tb01279.x. PMID: 3439928.

7. Lucente FE, Diktaban T, Lawson W, Biller HF. 1981; Chyle fistula management. Otolaryngol Head Neck Surg. 89(4):575–8. DOI: 10.1177/019459988108900413. PMID: 6793967.

8. Yoshimura Y, Kondoh T. 2002; Treatment of chylous fistula with fibrin glue and clavicular periosteal flap. Br J Oral Maxillofac Surg. 40(2):138–9. DOI: 10.1054/bjom.2001.0653. PMID: 12180206.

9. Kim HK, Kim SM, Chang H, Kim BW, Lee YS, Lim CY, et al. 2016; Clinical experience with n-Butyl-2-Cyanoacrylate in performing lateral neck dissection for metastatic thyroid cancer. Surg Innov. 23(5):481–5. DOI: 10.1177/1553350616628683. PMID: 26864068.

10. Kim SH, Ahn JH, Yoon HJ, Kim JH, Hwang YM, Choi YS, et al. 2022; Effect of a polyglycolic acid mesh sheet (Neoveil) in thyroid cancer surgery: a prospective randomized controlled trial. Cancers (Basel). 14(16):3901. DOI: 10.3390/cancers14163901. PMID: 36010894. PMCID: PMC9406169.

11. Smith R, Higginson J, Breik O, Praveen P, Parmar S. Nutritional management of chyle leak after head and neck surgery: a systematic review and proposed protocol for manage-ment. Oral Maxillofac Surg. 2023; DOI: 10.1007/s10006-023-01152-8. PMID: 37014458.

12. Seong IH, Park JW, Woo KJ. 2020; No-fat diet for treatment of donor site chyle leakage in vascularized supraclavicular lymph node transfer. Arch Craniofac Surg. 21(6):376–9. DOI: 10.7181/acfs.2020.00437. PMID: 33663148. PMCID: PMC7933729.

13. Ilczyszyn A, Ridha H, Durrani AJ. 2011; Management of chyle leak post neck dissection: a case report and literature review. J Plast Reconstr Aesthet Surg. 64(9):e223–30. DOI: 10.1016/j.bjps.2010.12.018. PMID: 21296632.

14. Al-khudari S, Vitale L, Ghanem T, McLean S. 2010; Recurrent high output chyle fistula post neck dissection resolution with conservative management. Laryngoscope. 120 Suppl 4:S141. DOI: 10.1002/lary.21605. PMID: 21225739.
15. Leovic D, Pastorcic Grgic M, Gugic Radojkovic I, Blivajs I, Matoc L, Grsic K. 2022; Management of chyle leak following head and neck surgery: review of current treatment strategies and algorithmic approach to the treatment. Acta Clin Croat. 61(Suppl 4):88–95. DOI: 10.20471/acc.2022.61.s4.11. PMID: 37250658. PMCID: PMC10218081.
16. Delaney SW, Shi H, Shokrani A, Sinha UK. 2017; Management of chyle leak after head and neck surgery: review of current treatment strategies. Int J Otolaryngol. 2017:8362874. DOI: 10.1155/2017/8362874. PMID: 28203252. PMCID: PMC5288539.

17. Swanson MS, Hudson RL, Bhandari N, Sinha UK, Maceri DR, Kokot N. 2015; Use of octreotide for the management of chyle fistula following neck dissection. JAMA Otolaryngol Head Neck Surg. 141(8):723–7. DOI: 10.1001/jamaoto.2015.1176. PMID: 26135979.

18. Bejarano Glez-Serna D, Utrera-Glez A, Cordoncillo-Prieto JM, de la Portilla de Juan F, Rada-Morgades R, Carranza-Albarran G. 2006; Chyle fistula. Medical management with octreotide. Cir Esp. 79(4):250–1. DOI: 10.1016/S0009-739X(06)70862-4. PMID: 16753107.
19. Ahn D, Lee DJ, Sohn JH, Yoon SP. 2012; Somatostatin treatment in two cases of chyle fistula after neck dissection. Korean J Otorhinolaryngol-Head Neck Surg. 55(11):724–7. DOI: 10.3342/kjorl-hns.2012.55.11.724.

20. Coskun A, Yildirim M. 2010; Somatostatin in medical management of chyle fistula after neck dissection for papillary thyroid carcinoma. Am J Otolaryngol. 31(5):395–6. DOI: 10.1016/j.amjoto.2009.05.002. PMID: 20015785.

21. Nyquist GG, Hagr A, Sobol SE, Hier MP, Black MJ. 2003; Octreotide in the medical management of chyle fistula. Otolaryngol Head Neck Surg. 128(6):910–1. DOI: 10.1016/S0194-59980300464-9. PMID: 12825049.

22. Chen Q, Chen Y, Su A, Ma Y, Yu B, Zou X, et al. 2020; Ultrasound-guided percutaneous injection of Pseudomonas aeruginosa-mannose sensitive hemagglutinin for treatment of chyle fistula following neck dissection: two case reports. Medicine (Baltimore). 99(5):e18816. DOI: 10.1097/MD.0000000000018816. PMID: 32000384. PMCID: PMC7004758.
23. Parmeggiani D, Gualtieri G, Terracciano G, Gambardella C, Parisi S, Brusciano L, et al. 2021; Prolonged iatrogenic thoracic duct chylous fistula in neck surgery: conservative management or surgery? A literature review. Scand J Surg. 110(4):550–6. DOI: 10.1177/1457496920987076. PMID: 33423617.

24. Kim SB, Lee HS, Lee KD, Kim SW. 2016; Case report: Intraopera-tive management using inferior based rotation flap of sternoclei-domastoid muscle for chyle fistula. Korean J Head Neck Oncol. 32(2):79–83. DOI: 10.21593/kjhno/2016.32.2.79.

25. Qureshi SS, Chaturvedi P. 2007; A novel technique of management of high output chyle leak after neck dissection. J Surg Oncol. 96(2):176–7. DOI: 10.1002/jso.20763. PMID: 17372924.

26. Kim MG, Chang JW, Koo BS, Won H-R. 2023; Chylothorax after salvage neck dissection without chyle leakage at operation site: a case report. Korean J Otorhinolaryngol-Head Neck Surg. 66(4):277–80. DOI: 10.3342/kjorl-hns.2022.00829.

27. Singh R, Krishnan S, George NA, Gowri BP, Iqbal Ahamed M, Sebastian P. 2016; Bilateral chylothorax following neck dissection: case report & review of literature. Indian J Surg Oncol. 7(1):115–8. DOI: 10.1007/s13193-015-0445-5. PMID: 27065696. PMCID: PMC4811813.
28. Runge T, Borbely Y, Candinas D, Seiler C. 2014; Bilateral chylothorax following neck dissection: a case report. BMC Res Notes. 7:311. DOI: 10.1186/1756-0500-7-311. PMID: 24885488. PMCID: PMC4036830.
29. Srikumar S, Newton JR, Westin TA. 2006; Bilateral chylothorax following left-sided radical neck dissection. J Laryngol Otol. 120(8):705–7. DOI: 10.1017/S0022215106001344. PMID: 16740206.

30. Arshava EV, Parekh KR. 2020; Thoracoscopic thoracic duct ligation: how I teach it. Ann Thorac Surg. 109(5):1330–4. DOI: 10.1016/j.athoracsur.2020.01.004. PMID: 32035916.

31. Zhou MG, Hu SH, Zhang L. 2016; Thoracic duct ligation under thoracoscope to deal with severe neck chyle leakage after neck dissection. Zhonghua Er Bi Yan Hou Tou Jing Wai Ke Za Zhi. 51(2):128–9. DOI: 10.3760/cma.j.issn.1673-0860.2016.02.012. PMID: 26898871.
32. Ikeda Y. 2014; Thoracoscopic management of cervical thoracic duct injuries after thyroidectomy with lymphadenectomy. Asian J Endosc Surg. 7(1):82–4. DOI: 10.1111/ases.12075. PMID: 24450352.

33. Campisi CC, Boccardo F, Piazza C, Campisi C. 2013; Evolution of chylous fistula management after neck dissection. Curr Opin Otolaryngol Head Neck Surg. 21(2):150–6. DOI: 10.1097/MOO.0b013e32835e9d97. PMID: 23449286.

34. Pines G, Malka Yosef L, Lazar LO, Bar I, Schindel D. 2020; Negative-pressure vacuum therapy for high-output chyle leak following neck dissection. Innovations (Phila). 15(5):481–3. DOI: 10.1177/1556984520935535. PMID: 32628079.

35. Wu G, Chang X, Xia Y, Huang W, Koch WM. 2012; Prospective randomized trial of high versus low negative pressure suction in management of chyle fistula after neck dissection for metastatic thyroid carcinoma. Head Neck. 34(12):1711–5. DOI: 10.1002/hed.21979. PMID: 22180331.

36. Ushinsky A, Guevara CJ, Kim SK. 2021; Intranodal lymphangio-graphy with thoracic duct embolization for the treatment of chyle leaks after head and neck cancer surgery. Head Neck. 43(6):1823–9. DOI: 10.1002/hed.26646. PMID: 33586824.

37. Lee I, Kim HK, Lee J, Soh EY, Kim J. 2020; Thoracic duct embolization for chyle leakage after thyroid surgery. Int J Thyroidol. 13(1):47–50. DOI: 10.11106/ijt.2020.13.1.47.

Table 1
Various approaches to management of chyle leakage
Table 2
Pros and cons of approaches to chyle leakage




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download