초록
하악전돌 양상을 보이는 3급 부정교합은 골격성 3급과 치아변위에 의한 가성 3급으로 나눌 수 있다. 골격성 부정교합은 수복공간 확보 및 심미적, 기능적 결과를 얻기 위해 적절한 수직 및 수평 악간관계를 설정하면 양호한 치료결과를 얻을 수 있다. 본 증례는 하악 전돌과 전치부 마모 및 교합수직고경의 감소를 보이는 환자에서 임플란트와 고정성 보철물을 이용하여 완전구강회복을 시행하였다. 모형 분석과 디지털 진단을 시행 후 수직고경을 거상한 임시수복물을 제작하여 구치부 지지를 확보하고 안정적인 중심교합을 평가하였고, 이를 반영한 최종보철물로 양호한 기능과 심미를 회복할 수 있었기에 이를 보고하는 바이다.
Abstract
Class III malocclusion with mandibular protrusion can be divided into skeletal and pseudo malocclusion due to tooth displacement. For skeletal malocclusion, favorable treatment results can be obtained by establishing an appropriate vertical and horizontal intermaxillary relationship in order to secure a restoration space and obtain aesthetic and functional results. In this case, complete mouth rehabilitation was performed using an implant and a fixed prosthesis in a patient with mandibular protrusion and anterior teeth wear and reduced occlusal vertical dimension. After cast analysis and digital diagnosis, a provisional restoration with increased vertical dimension was fabricated to secure posterior support and evaluate stable centric occlusion. With the definitive prosthesis reflecting the provisional restoration, favorable function and aesthetics were obtained.
3급 부정교합은 가성과 골격성으로 나뉜다. 가성 또는 기능성 3급 부정교합(pseudo Class III, functional Class III)은, 상하악 악골관계는 정상이나 폐구 시 전치나 견치의 교합간섭에 의해 습관적으로 하악을 전방으로 내밀어 전치부 반대교합을 보이는 경우이다. 반면, 골격성 부정교합은 상하악 악궁 크기나 위치 부조화로 인한 반대교합으로, 이러한 골격성 부조화가 심할수록 상악 전치의 순측 경사와 하악 전치의 설측 경사와 같은 치성 보상반응을 보인다. 가성 부정교합의 치료는 교합간섭을 제거하는 것만으로도 쉽게 개선되지만, 골격성 부정교합은 악교정 수술을 동반한 보철치료를 하는 것이 정상적인 악간관계를 회복하는데 일반적이므로, 3급 부정교합을 치료하는데 있어 골격성인지 가성 3급 부정교합인지를 감별해야 하며, 모든 치료는 적절한 기능과 심미성을 확립하여야 한다. 하지만 3급 악간관계 환자에서 보철수복만으로 기능과 심미성을 회복해 주어야 하는 경우들이 있는데, 이는 도전적인 과제이다. 그 이유는 중심위 간섭이 없다면 3급 악간관계 그 자체로도 안정되고 좋은 예후로 유지될 수 있는 교합이기 때문이므로, 보철수복의 결과가 기존 교합의 기능과 심미성보다 우수해야 한다.1
교합수직고경(occlusal vertical dimension)은 최대교두감합위에서 두 개의 선택된 해부학적 거리를 의미하며, 치아의 수정, 치아 또는 교합제의 위치 변화, 잔존치조제의 흡수 등으로 변화할 수 있다. 이외에도 치아상실, 이갈이(bruxism), 불량한 보철물, 부적절한 교합조정, 3급 악간관계 등과 같은 다양한 요인으로 인해 수직고경의 변화가 큰 환자에서는 수복에 필요한 적절한 악간공간과 유지를 위한 임상적 치관높이를 확보하는 것이 어려워 고경의 증가를 동반한 광범위한 수복치료가 필요한 경우가 있다. 이때, 고경의 증가는 안정위 수직고경, 교합면간 거리에 대한 철저한 이해가 선행되어야 하며, 중심위를 채득할 때, 자유공극(freeway space) 범주 안에서 채득된 것인지 확인하는 것도 중요하다.2 또한, 기존 교합상태를 파악한 후, 수복계획과 재료 등을 고려하여 치료계획이 결정되어야 하며, 임시수복물을 반드시 제작하여 주의 깊게 관찰해야 한다. 임시수복물 상에서 발음과 연하를 이용하여 설정한 교합수직고경을 재확인할 수 있고, 최종 보철물에서 발생될 보철물의 파절, 턱관절 장애 등 구내에서 발생가능한 변화까지도 관찰할 수 있기 때문이다.3
본 증례는 전치부 교합간섭을 동반한 골격성 3급 부정교합 환자에서 임플란트 지지 고정성 수복으로 구치부 지지확보와 교합수직고경의 회복, 그리고 안정적인 중심위 교합형성으로 양호한 기능과 심미를 회복하였기에 이를 보고하는 바이다.
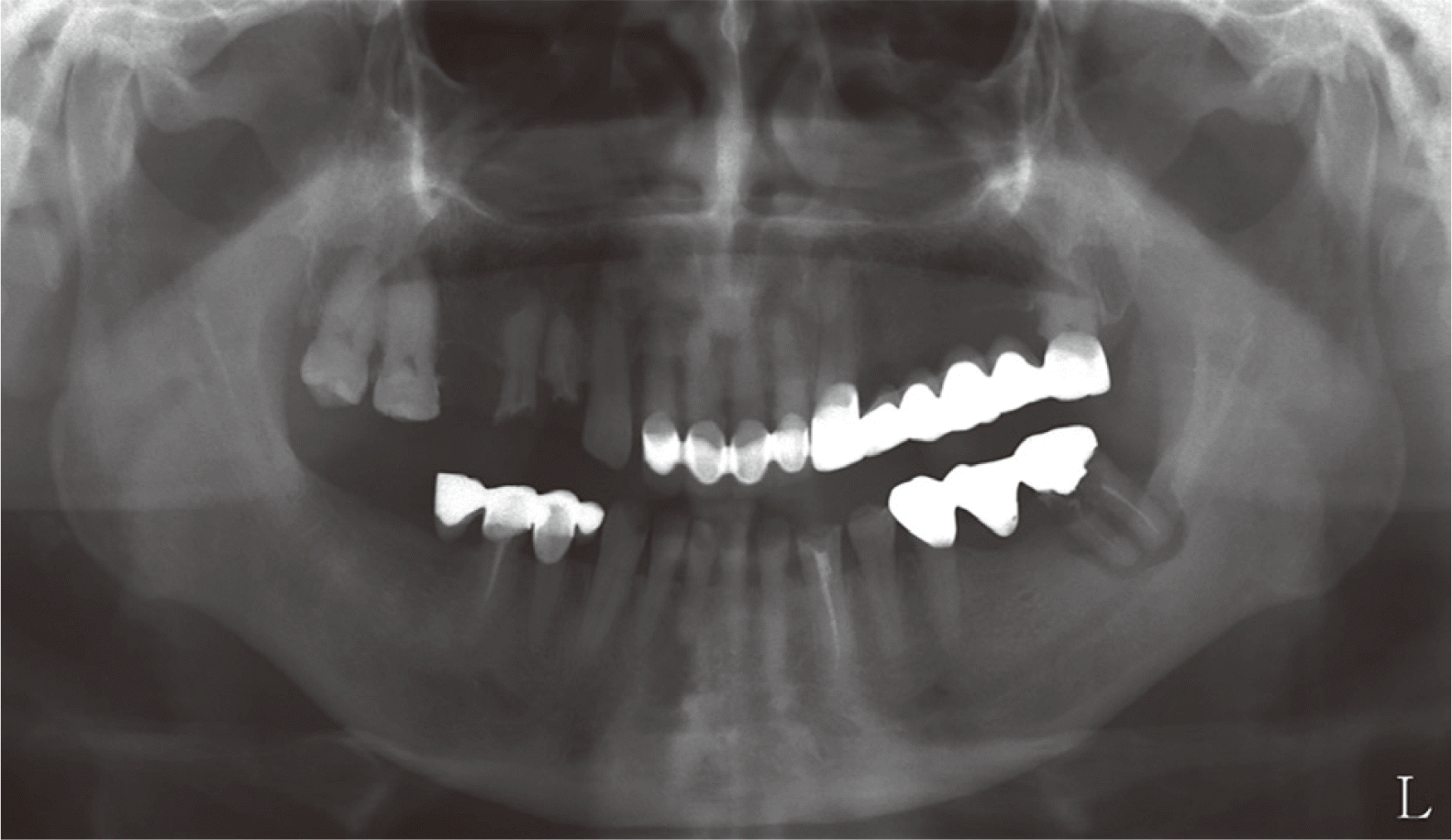
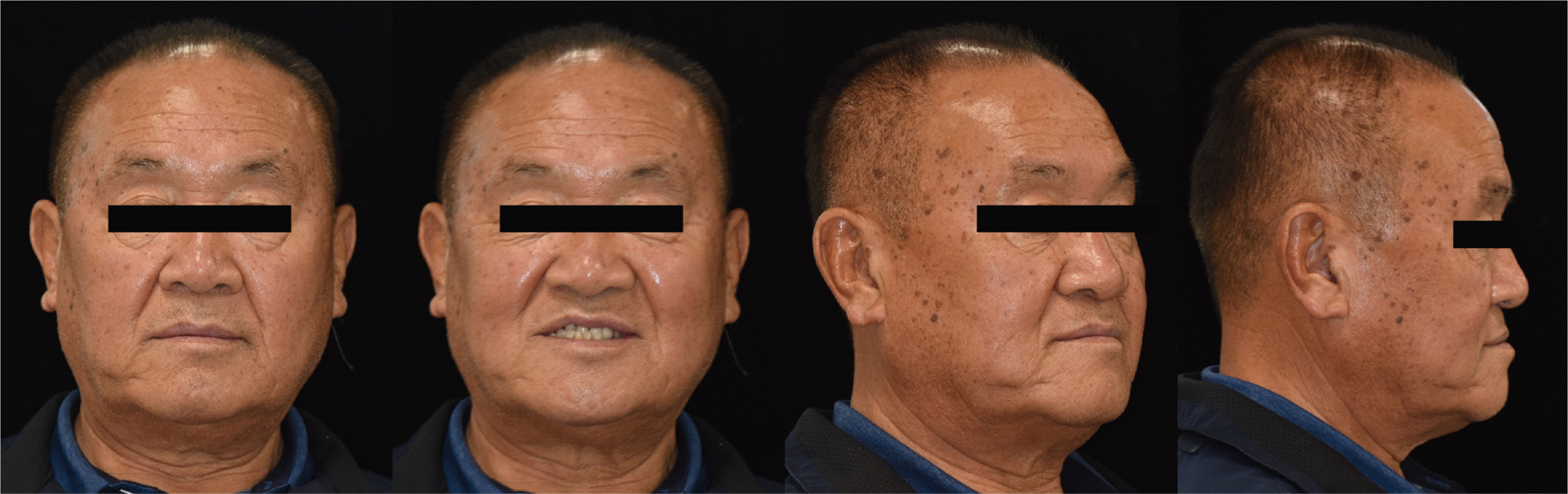
66세 남성으로 왼쪽 아래 어금니가 씹을 때 아프다는 주소로 내원하였다. 의과력으로 고혈압과 당뇨 과거력이 있었고, 특이할 만한 치과적 병력은 없었다. 파노라마 방사선사진 검사에서 하악 좌측 제2대구치의 이차우식과 치주염이 관찰되었으며, 상악 좌측에는 견치와 제3대구치를 지대치로 하는 긴 결손부의 6본 고정성 보철물이 있었으며, 하악 우측 구치부에는 제1, 2소구치를 지대치로 하는 캔틸레버 보철물이 있었고, 상악 우측 제1, 2소구치의 파절도 관찰되었다(Fig. 1). 구외 안모평가 시 하악 전돌로 인해 오목한 측모를 보였다(Fig. 2). 일차적으로 예후가 불량한 상악 우측 제1, 2소구치와 하악 좌측 제1, 2대구치를 발거한 후의 구내 검사에서 구치부의 지지상실과 전치부의 반대교합이 관찰되었다(Fig. 3). 상악 전치의 정중선은 동공간선의 수직선과 일치했지만, 하악 전치의 정중선은 우측으로 편위되어 있었고, 폐구 시 상악 전치부가 하악 전치부 설면과 접촉하면서 미끄러지는 현상이 나타났다. 비가역성 하이드로콜로이드(Aroma Fine Plus, GC Co., Tokyo, Japan)를 이용하여 예비인상을 채득하여 제작한 진단모형 분석 시 하악 전치부 설면에서 대합에 의한 선반 형태의 마모가 관찰되었다(Fig. 4).
대구치 교합접촉의 상실상태는 Eichner’s index category B-III로 분류되고,4 Willis법5을 이용한 안모분석비율과 교합안정거리(interocclusal rest distance) 측정 시 안모비율은 정상범위이지만, 교합안정거리는 6 mm로 정상범위보다 큰 값을 보였다(Fig. 5). 상실된 구치부, 처진 구각부 등의 안모 평가, 상하악 전치간 거리가 정상보다 짧은 점 등을 고려했을 때 교합수직고경이 감소된 것으로 추측할 수 있었다. 또한, 전치부에서의 여러 계측값과 병적인 마모양상을 종합적으로 보았을 때, Turner와 Missirlian6이 교합수직고경과 관련하여 제시한 세 가지 분류 중 ‘교합수직고경이 감소하고, 전치부의 수복공간이 부족한’ 상태로 추측할 수 있었다. 또한 측방두부계측 방사선사진 분석 결과 전치부 간섭으로 인해 하악이 전상방으로 변위되었다는 것을 감안하더라도, A point, Nasion, B point (ANB) 값과 A-B plane angle, AnteroPosterior Dysplasia Indicator (APDI)를 분석한 결과, 골격성 3급 악간관계임을 확인하였다(Fig. 6). 전치부 간섭이 없는 상태에서 중심위를 채득하여 진단모형을 교합기에 부착하였을 때, 최대교두간접촉위에 비하여 반대교합의 경향이 크게 줄지 않음을 확인하였다(Fig. 7).
하악 정중선의 편위가 하악 전치의 미끄러짐 때문인지 확인하기 위해 디지털 교합장비(Arcus Digma II, KaVo, Leutkirch, Germany)로 하악운동을 기록하였고, 폐구로의 종말운동이 정면에서 수직적임을 확인하였다(Fig. 8). 따라서, 안모 정면에서 관찰 시, 턱끝(chin point)의 우측 편위로 보아 정중선 불일치는 하악골의 비대칭으로 인해 나타난 것으로 추측하였다. 일부 연구에 의하면 안면비대칭이 측두하악장애와 연관이 있다고 보고되지만,7-9 측두하악관절 관련 임상적 평가와 방사선영상에서 특이사항은 관찰되지 않았다.
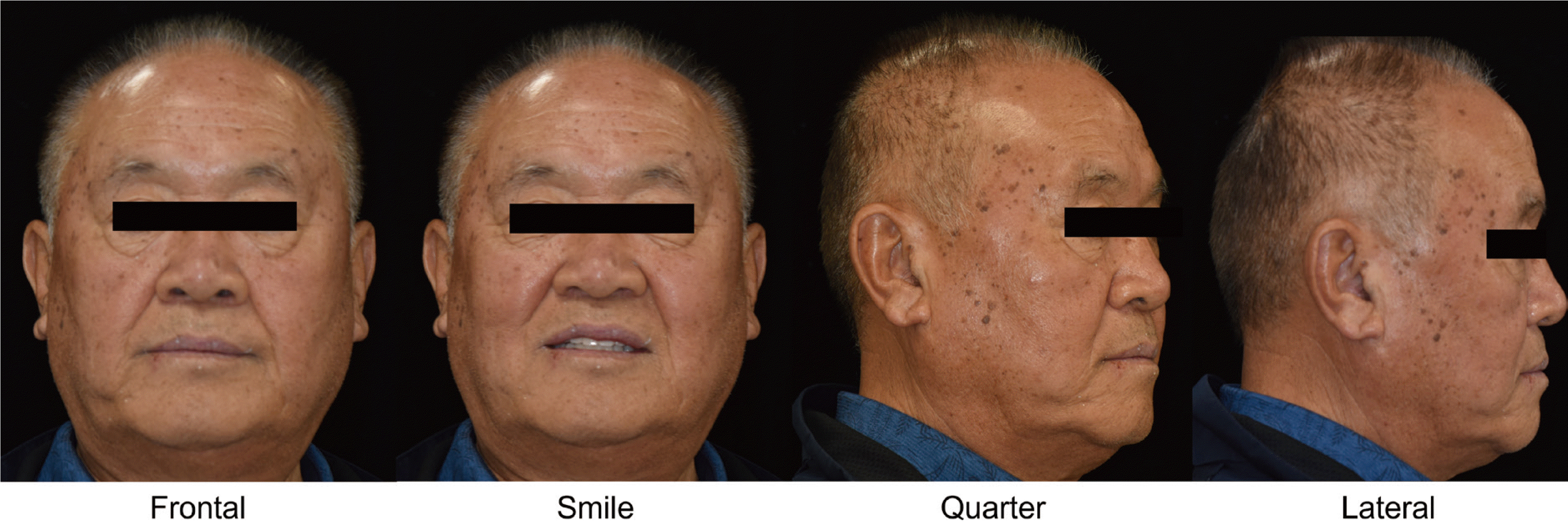
중심위에서 교합수직고경을 거상시켜 교합기에 부착한 모형 상에서 적절한 수복공간 확보와 정상적인 전치부 피개관계를 가지도록 진단납형을 형성하였고 보철수복 가능성을 확인하였다. 이에 따라, 수술 또는 교정치료 없이, 상악 양측 제3대구치와 예후가 불량한 상악 우측 제1, 2소구치 및 하악 좌측 견치와 제2대구치를 발치하고 상실부위는 임플란트로 수복하면서 수직고경의 회복을 위해 소구치 기준으로 3 mm 거상하는 전악수복을 진행하기로 하였다. 형성된 진단납형의 위치에 맞게 임플란트 가이드 수술을 시행하였다. 처음 계획하였던 상악 좌측 제1, 2대구치 부위 임플란트는 골유도재생술 시행을 동반하여 식립되었지만 치유를 기다리는 동안 실패하였고, 이후 제1대구치 임플란트만 재식립하였다. 6개월 후에 임플란트 2차 수술을 시행하여 치유지대주를 체결하였다. 상하악 임시수복물을 제작하기 위해 구강 내 임플란트 수준에서 인상용 코핑을 체결한 후 인상을 채득하고, 소구치 기준으로 3 mm 거상하여 중심위 기록을 채득하였다. CAD (computer-aided design) 시스템을 이용하여 임플란트 맞춤형 지대주와 임시수복물을 디자인하였다(Fig. 9). 맞춤형 지대주를 구내 장착하고, 임시수복물 디자인에 맞춰 제작한 치아 형성 가이드를 참고하여 지대치 삭제를 시행하였다(Fig. 10). 교합수직고경을 거상시켜 수직 및 수평피개 양이 적은 점을 고려하여 견치보호교합이 아닌 군기능교합을 부여하였으며, 중심교합과 최대 교두간 접촉위가 일치함을 확인하였다(Fig. 11). 또한 구외 평가 시 자연스러운 미소선과, 하악 전돌로 인해 오목했던 안모가 직선형으로 개선됨을 확인하였다(Fig. 12). 환자는 임시 수복물로 부여한 새로운 교합관계와 발음 및 연하에 불편감 없이 적응하였으며, TMJ 방사선영상에서도 특이사항 없는 것을 확인하여 최종보철물을 제작하기로 하였다. 최종수복물 재료로는 대구치부의 치관길이가 짧아 수복물 탈락이 우려되며, 심미적 고려가 크지 않아 주조수복물을 선택하였고, 다른 부위는 도재의 부분파절이 우려되는 이중구조 세라믹관 대신 지르코니아를 수복재료로 선택하였다.
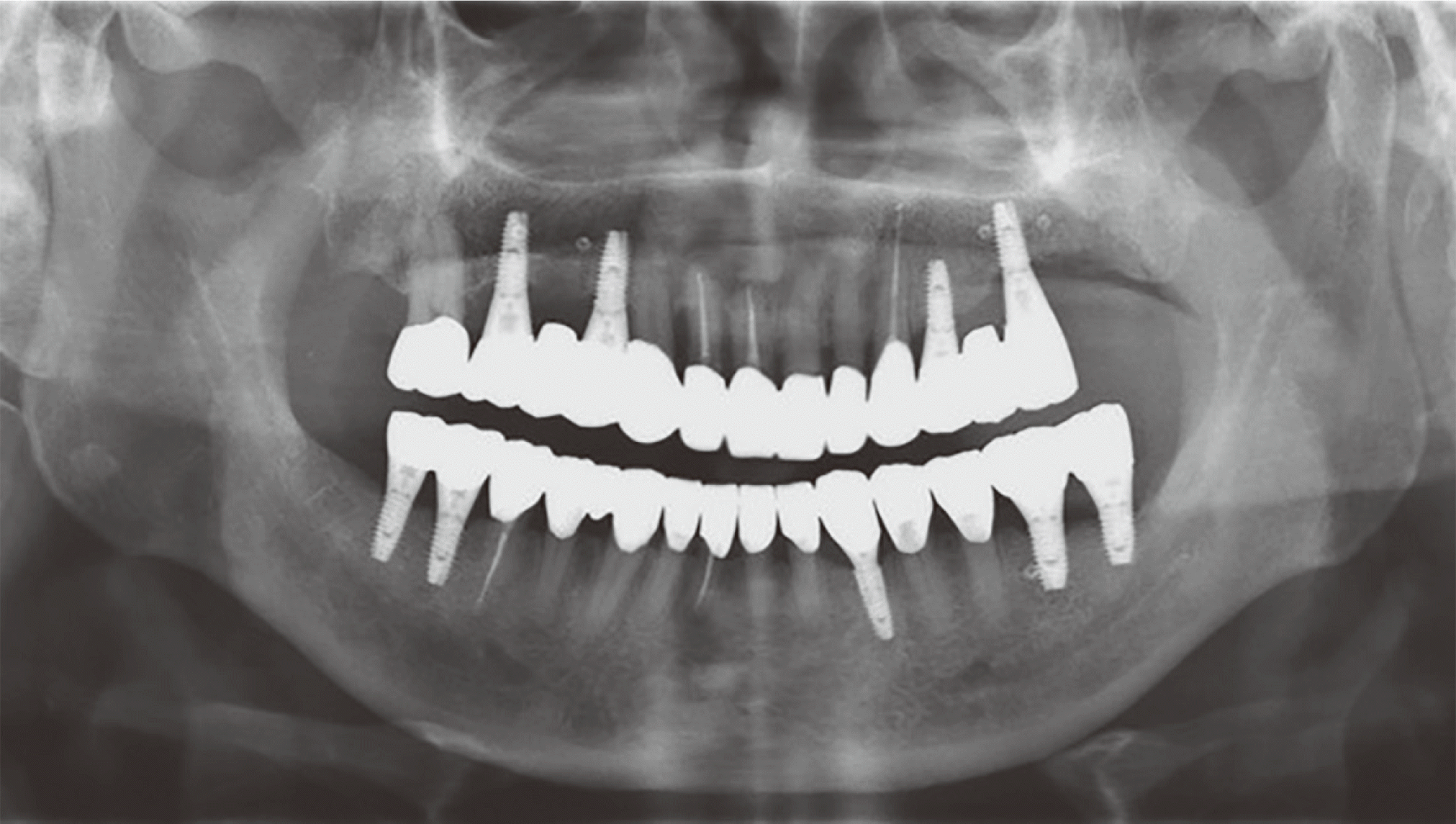
최종인상을 채득하여 주모형을 제작하였고, 밀링한 보닛크라운(milled bonnet crown)을 제작하고 이를 이용해 악간관계기록을 채득하였다. 임시수복물 장착상태를 재현하기 위해 안궁이전 및 교합기 상에서 맞춤형 전방유도판을 제작하였고, 상하악 주모형을 반조절성 교합기에 교차부착(cross-mounting)하였다. 최종수복물을 제작하기 앞서 임시수복물에서 우측 구치부 교합평면이 일부 고르지 못한 부분이 관찰되었다. 이는 골격성 3급이었던 환자에게 수평 피개를 CAD 시스템 상으로 새롭게 형성하는 과정에서 구강 내 기능로 상태와 일치하지 않게 된 것으로 사료되어, 환자의 기능에 맞게 수작업으로 납형을 제작하면서 수정하였다. 이때 교합수직고경은 유지한 채로 임시수복물의 교합관계를 최대한 반영하면서 교합평면만 수정하였고, 맞춤형 전방유도판에 따라 임시수복물과 동일한 전방유도를 부여하였다(Fig. 13). 제작된 납형을 스캔한 후 디지털 파일과 정합하여 최종 보철물을 제작하였다. 임플란트는 나사 및 시멘트유지형 (screw-and cement-retained prosthesis, SCRP)의 형태로 제작하여(Fig. 14), 구내에 장착하였다(Fig. 15, 16). T-scan (T-scan III, Tekscan Inc., Boston, USA)을 이용하여 수복한 보철물의 교합력이 균등하게 분포하며 양측으로 유사한 양상을 가짐을 확인하였다(Fig. 17). 또한, 치료 전과 후의 측방두부계측값을 비교해보면, ANB 값이 -4.5에서 -0.9로, A-B plane angle은 6º에서 1º로, APDI는 93.5º에서 88.2º로, 치료 전에 비해 Angle 1급에 가까워졌음을 확인하였다(Fig. 18).
교합을 조정하고 환자의 구강위생 관리상태를 확인하며 전문가적 관리를 위해 장착 1주, 3주, 8주 및 6개월 재내원을 하여 확인하였으나 큰 교합변화를 보이지 않고 치주상태도 안정적이었다. 지속적인 치주상태 확인과 교합변화에 대처하기 위한 1년 단위의 주기적 재내원을 계획하고 있다.
3급 부정교합은 전치부 간섭으로 인한 가성 부정교합인지 상하악 악궁크기 부조화의 결과로 인한 골격성 부정교합인지에 따라 치료방법이 달라지기 때문에 반드시 감별해야 한다. 감별 진단을 위해서는 면밀한 진단 및 분석이 필요하며 그 방법들은 다양하다. 기본적으로 측방두부계측 방사선사진을 사용할 수 있고, 안궁기록과 중심위기록을 이용하여 교합기에 부착된 진단모형 상에서의 교합관계에 대한 세밀한 분석방법과 디지털 교합장비(Arcus Digma II) 또한 이용할 수 있다. 본 증례는 측방두부계측 방사선사진을 이용해 골격 및 수직적 분석을 시행하였는데, ANB 값을 이용하여 골격적 패턴을 분류하였다. 본 증례의 환자의 경우 ANB 값이 -4.5로 하악 전돌 양상을 보였다(Fig. 6). 또한, 중심위관계와 최대교두간접촉위를 채득하여 진단모형을 각각 교합기에 부착하여 비교하였을 때, 전치부 간섭이 없는 중심위관계에서도 전치부 교합 양상이 크게 변화하지 않았다(Fig. 7). 또한, 상하악간 정중선 불일치의 원인을 확인하기 위해, Arcus Digma II system을 활용하여 하악의 위치를 기록한 다음 전방운동 및 좌우측 측방운동을 기록하였다. 정면에서 관찰한 결과, 폐구로의 종말운동이 수직적임을 확인할 수 있었다(Fig. 8). 상기 내용과 안모 정면에서 턱끝의 우측 편위 양상을 보인 점을 바탕으로 하악 정중선의 우측 편위를 평가하였을 때, 하악골의 비대칭과 골격성 3급 부정교합이라고 판단하였다.
구치부 교합지지 상실은 교합평면의 붕괴와 전치부 병적 마모를 유발할 수 있으며 그 결과로 교합수직고경이 감소될 수 있다. 교합수직고경이 감소하면 구각부에 주름이 생기고, 노인성 안모처럼 보이기도 하여 결과적으로 비심미적인 안모를 초래한다. 또한, 저작능률의 저하, 악관절 이상, 악관절의 동통, 경도의 두통, 신경통 및 하악운동 시의 악관절 잡음과 같은 현상이 발생할 수 있다. 본 증례는 하악전돌 양상을 보이는 골격성 3급 부정교합과 전치부 반대교합을 가진 환자로 전치부에서의 간섭으로 인해 최대교두간접촉위가 중심교합과 일치하지 않으며, 구치부 지지 상실과 전치부의 병적인 마모로 교합수직고경이 감소한 상태였다. 따라서 구치부의 수복과 고경의 증가는 필요하였으며, 증가된 고경에서 교합과 중심위의 조화를 이룰 수 있었다.
교합수직고경의 증가에 대해서는 다양한 견해가 존재한다. 과도한 치아마모 환자의 교합수직고경 증가는 불안정한 교합과 파절 양상과 같은 문제가 발생할 가능성이 있어 가능한 실시하지 않거나 최소 범위만 해야 한다고 보고하고10 있는 반면, Dawson11,12은 전치부의 간섭으로 인해 과두의 변위가 나타나는 3급 부정교합에서, 교합수직고경의 증가는 과두를 상방 이동시키기 때문에 교근의 길이가 유지되어 교합수직고경의 증가가 받아들여질 수 있다고 하였다. 본 증례에서 확인한 측방두부계측사진만으로는 과두의 회전을 명확히 확인할 수 없으나 최종수복 후 안모길이가 크게 달라지지 않았으며 완전히 바뀐 교합관계에 쉽게 적응했던 것에도 과두의 상방으로의 회전이 기여하였을 것으로 추정된다(Fig. 6, 18).
교합수직고경을 결정하는 방법으로는 Pleasure13가 제시한, 안정위수직고경(vertical dimension of rest, VDR)을 구함으로써 교합수직고경을 추산하는 방법이 가장 많이 사용된다. 이는 통계적으로 교합안정거리(interocclusal distance, freeway space)가 2 - 4 mm인 점을 감안하여 안정위수직고경을 측정하여 구하고 교합안정거리를 감하여 나온 수치를 교합수직고경(occlusal vertical dimension)으로 결정하는 방법이다. 하지만 이 방법은 상황에 따라 안정위의 고경이 변화하고, 교합안정거리도 다양하게 나타나기 때문에 임상적인 오차가 발생할 수 있다. 이러한 오차를 보상하기 위하여 Shanahan14이 제시한 연하와 같은 생리적인 방법으로 교합수직고경을 판단하는 방법이나, Silverman15의 발음을 이용한 방법 등으로 교합수직고경을 재확인해보는 것이 중요하다. 하지만 앞선 임상기법들은 예측성과 신뢰성이 제한적이므로 수직고경의 거상량을 추정하는 데 한계가 있다. 따라서 환자의 기능과 심미성의 회복을 위한 수직고경의 거상량은 면밀한 진단과 분석이 뒷받침되어야 한다.16 또한 임시수복물을 이용한 충분한 적응기간과 평가가 필수적이다. 본 증례에서도 Pleasure13가 제시한, 교합안정거리를 2 - 4 mm 부여하는 방법을 사용하였고, 교합수직고경의 거상량을 소구치 기준으로 3 mm로 결정하였다. 임시수복 후 환자는 이전의 반대교합일 때 불분명했던 ‘s’ 발음이 개선되었다고 진술하였으며 새로운 교합에 쉽게 적응하여 거상한 수직고경이 적절하다고 판단하였다. 방사선사진을 통해 측두하악관절의 문제 발생 여부 또한 평가하였는데 특이사항은 발견되지 않았다. 교합수직고경 거상으로 수평 및 수직피개 양이 적은 점을 감안하여 편심위 운동 시 작업측 치아가 전체적으로 고르게 닿으며 비작업측은 이개되도록 하였고, 중심교합과 최대교두간접촉위가 일치하도록 하였다. 본 환자는 치료 기간 동안 증가된 수직고경에 큰 불편감 없이 적응하여 최종보철물로 이행하였으며 최종보철물 장착 이후로도 교합접촉이 안정적으로 유지되는 것을 확인하였다(Fig. 17).
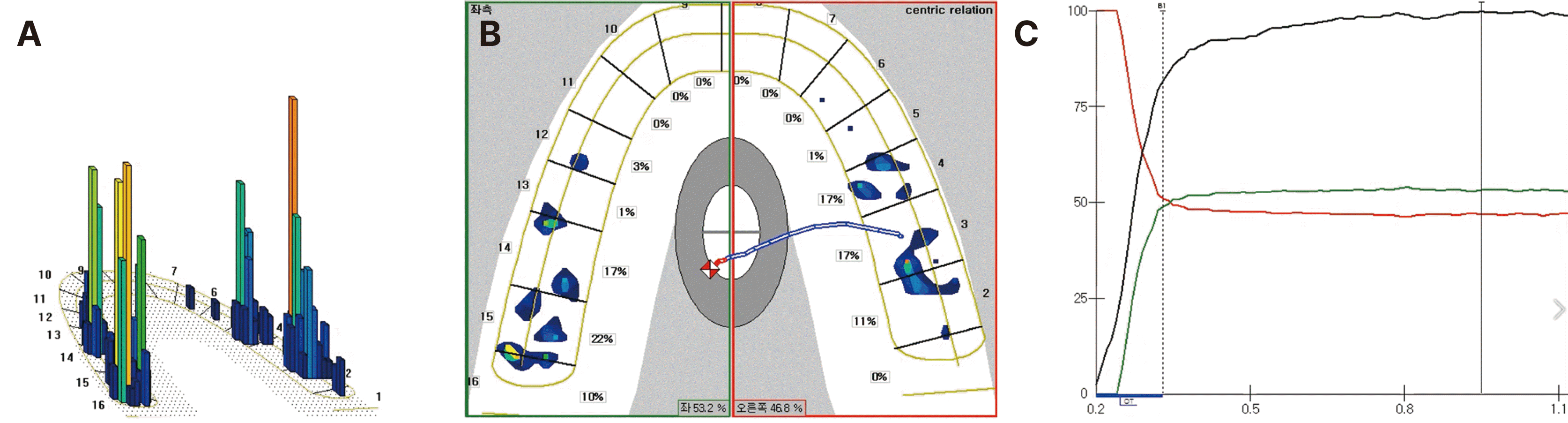
교합지는 교합을 분석하는데 있어서 임상에서 광범위하게 사용되어 왔다.17 교합지를 임상적으로 잘 확인하기 위해서는 교합점을 명확히 확인할 수 있는 구강 내 조건과 교합접촉에 대한 술자의 주관적인 해석이 요구된다. 이와 같은 교합지 형상에 대한 술자의 주관적 해석오류를 방지하기 위한 대안으로 컴퓨터 교합분석(computerized occlusal analysis) 장치(T-scan III)가 활용되기 시작했다. 본 증례에서도 교합지를 이용하여 일차적으로 교합조정을 시행하여 균일한 교합 양상을 형성하고 부가적으로 T-scan 시스템을 이용하여 교합력의 분포와 위치를 재확인하였다. 측정결과 중 3-D Movie Window (Fig. 17A)에서 우측 구치부에서의 강한 교합력이 관찰된다 하더라도, 2-D Movie Window (Fig. 17B)에서의 좌우측 치아별 교합력의 분포 평균값은 각각 53.2%와 46.8%로 균등한 교합을 보였으며 환자의 교합접촉점보다는 강한 저작근육에 의한 교합력으로 판단되었다. 장착 후 취득한 데이터를 추후 유지관리 시 교합력의 차이와 접촉점 분포의 변화를 확인하는 기준으로 사용하여 지속적으로 관찰하는 것이 필요하다고 사료된다.
References
1. Dawson PE. 2007. Functional occlusion: from TMJ to smile design. 1st ed. Mosby;St. Louis: p. 429–52. p. 595–602. DOI: 10.4103/0972-4052.32520.
2. Lee KY, Kim CY, Jung JH, Kim YL. 2015; Mouth rehabilitation of a patient with severely worn dentition with vertical dimension increase. J Korean Acad Prosthodont. 53:215–21. DOI: 10.4047/jkap.2015.53.3.215.
3. Yun AY, Shim HW, An JH. 2014; Full mouth rehabilitation in a patient with loss of vertical dimension caused by severe tooth loss: a case report. J Korean Acad Prosthodont. 52:42–7. DOI: 10.4047/jkap.2014.52.1.42.
4. Eichner K. 1990; Renewed examination of the group classification of partially edentulous arches by Eichner and application advices for studies on morbidity statistics. Stomatol DDR. 40:321–5. DOI: 10.1007/978-3-663-13215-8_4.
5. Willis FM. 1935; Features of the face involved in full denture prosthesis. Dent Cosmos. 77:851–4.
6. Turner KA, Missirlian DM. 1984; Restoration of the extremely worn dentition. J Prosthet Dent. 52:467–74. DOI: 10.1016/0022-3913(84)90326-3. PMID: 6389829.
7. Inui M, Fushima K, Sato S. 1999; Facial asymmetry in temporomandibular joint disorders. J Oral Rehabil. 26:402–6. DOI: 10.1046/j.1365-2842.1999.00387.x. PMID: 10373087.
8. Ahn SJ, Lee SP, Nahm DS. 2005; Relationship between temporomandibular joint internal derangement and facial asymmetry in women. Am J Orthod Dentofacial Orthop. 128:583–91. DOI: 10.1016/j.ajodo.2004.06.038. PMID: 16286205.
9. Zhang YL, Song JL, Xu XC, Zheng LL, Wang QY, Fan YB, Liu Z. 2016; Morphologic Analysis of the Temporomandibular Joint Between Patients With Facial Asymmetry and Asymptomatic Subjects by 2D and 3D Evaluation: A Preliminary Study. Medicine (Baltimore). 95:e3052. DOI: 10.1097/MD.0000000000003052. PMID: 27043669. PMCID: PMC4998530.
10. Murphy T. 1958; Mandibular adjustment to functional tooth attrition. Aust Dent J. 3:171–8. DOI: 10.1111/j.1834-7819.1958.tb01832.x.
11. Dawson PE. 2007. Functional occlusion: from TMJ to smile design. 1st ed. Mosby;St. Louis: p. 513–24. DOI: 10.4103/0972-4052.32520.
12. Dawson PE. 1989. Evaluation, diagnosis, and treatment of occlusal problems. 2nd ed. Mosby;St. Louis:
13. Pleasure MA. 1951; Correct vertical dimension and freeway space. J Am Dent Assoc. 43:160–3. DOI: 10.14219/jada.archive.1951.0188. PMID: 14850211.
14. Shanahan TE. 2004; Physiologic vertical dimension and centric relation. 1956. J Prosthet Dent. 91:206–9. DOI: 10.1016/j.prosdent.2003.09.002. PMID: 15060486.
15. Silverman MM. 2001; The speaking method in measuring vertical dimension. 1952. J Prosthet Dent. 85:427–31. DOI: 10.1067/mpr.2001.116139. PMID: 11357066.
16. Abduo J, Lyons K. 2012; Clinical considerations for increasing occlusal vertical dimension: a review. Aust Dent J. 57:2–10. DOI: 10.1111/j.1834-7819.2011.01640.x. PMID: 22369551.
17. Millstein P. 2008; Know your indicator. J Mass Dent Soc. 56:30–1.
Fig. 3
Pre-operative intraoral photographs. (A) Maxillary occlusal view, (B) Right lateral view, (C) Frontal view, (D) Left lateral view, (E) Mandibular occlusal view.
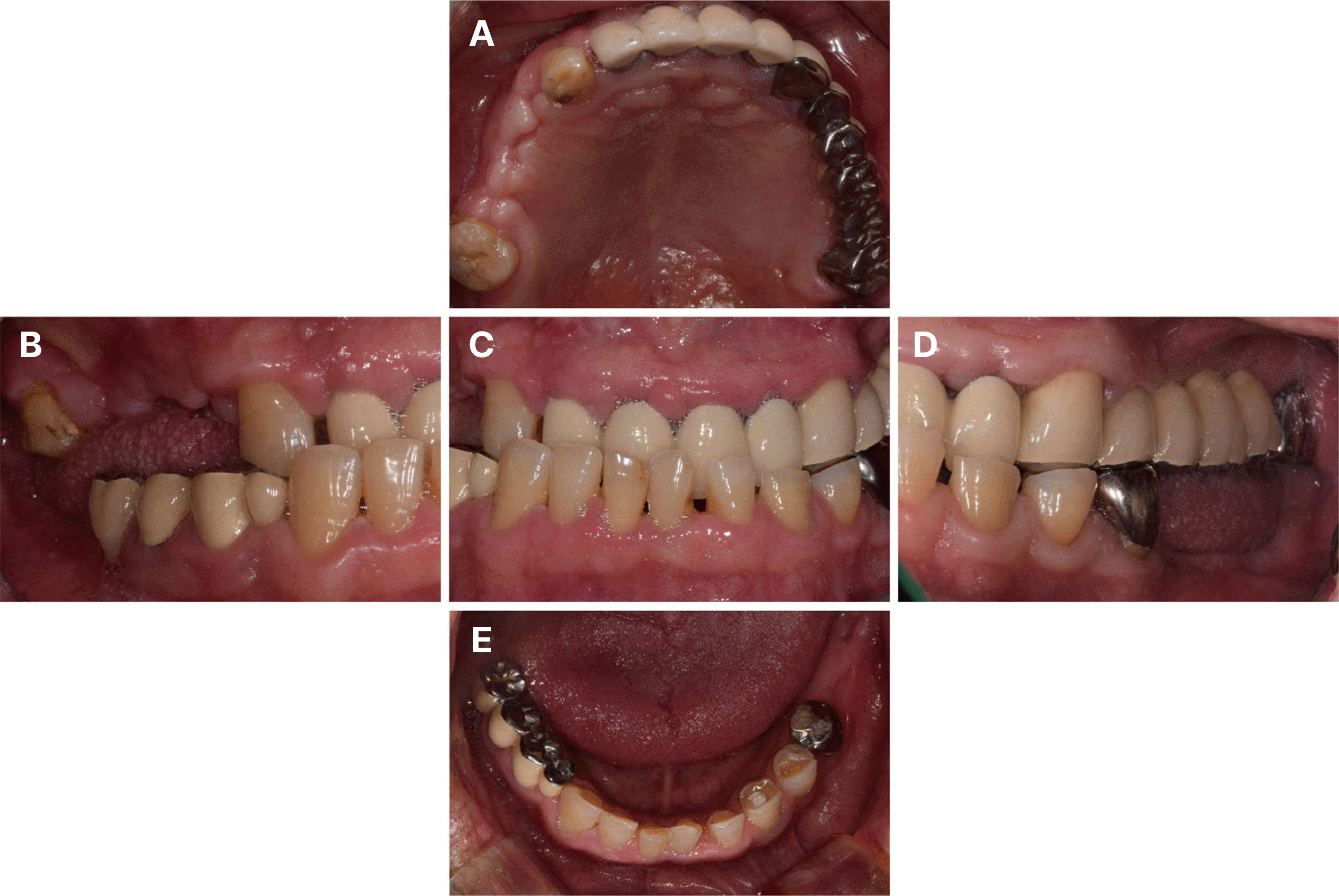
Fig. 4
Diagnostic cast analysis before treatment. (A) Maxillary occlusal view, (B) Right lateral view, (C) Frontal view, (D) Left lateral view, (E) Mandibular occlusal view.
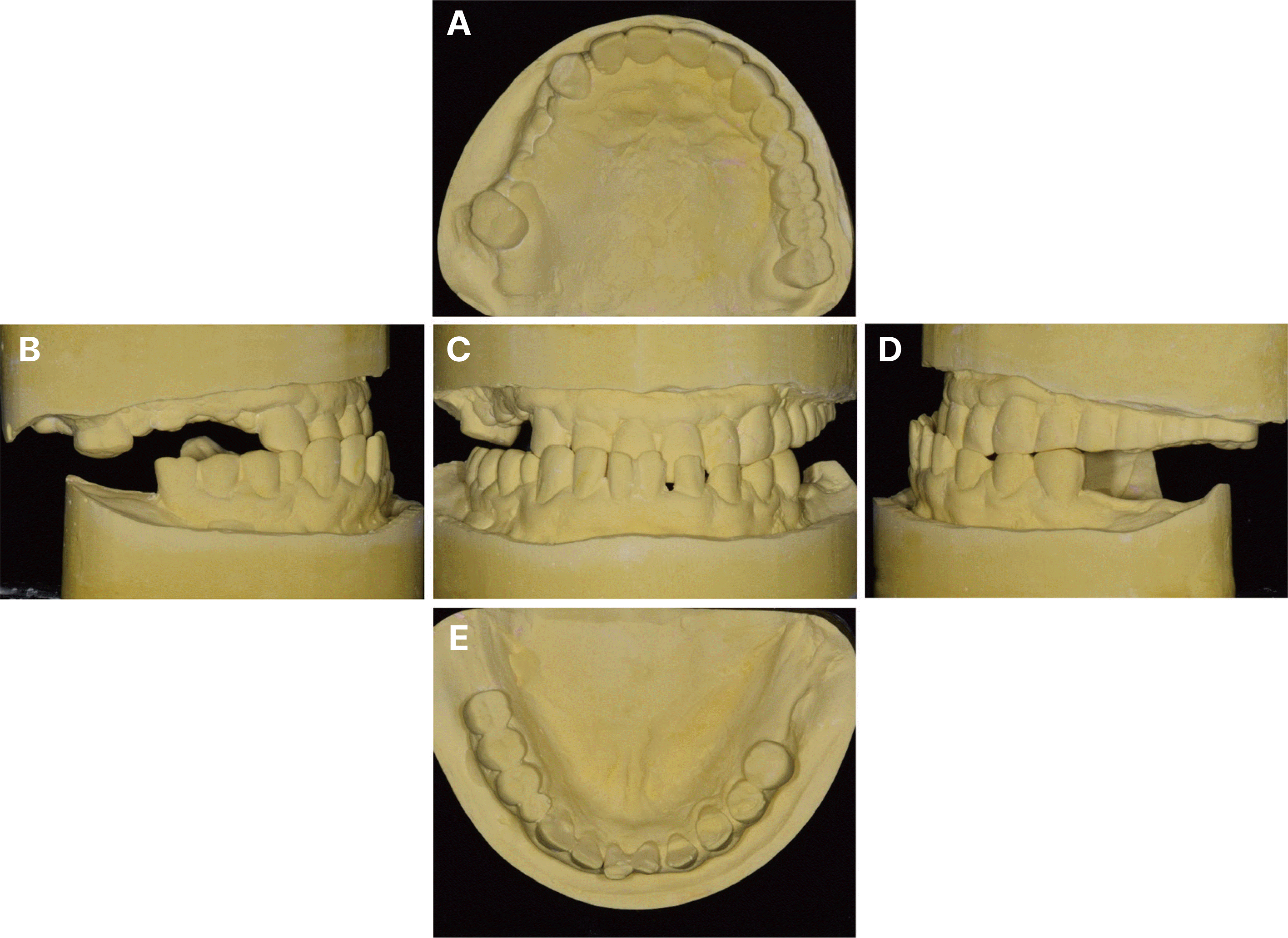
Fig. 5
Vertical dimension evaluation. (A) Facial appearance evaluation, (B) Interocclusal rest distance evaluation (maximum intercuspation), (C) Interocclusal rest distance evaluation (physiologic rest position).
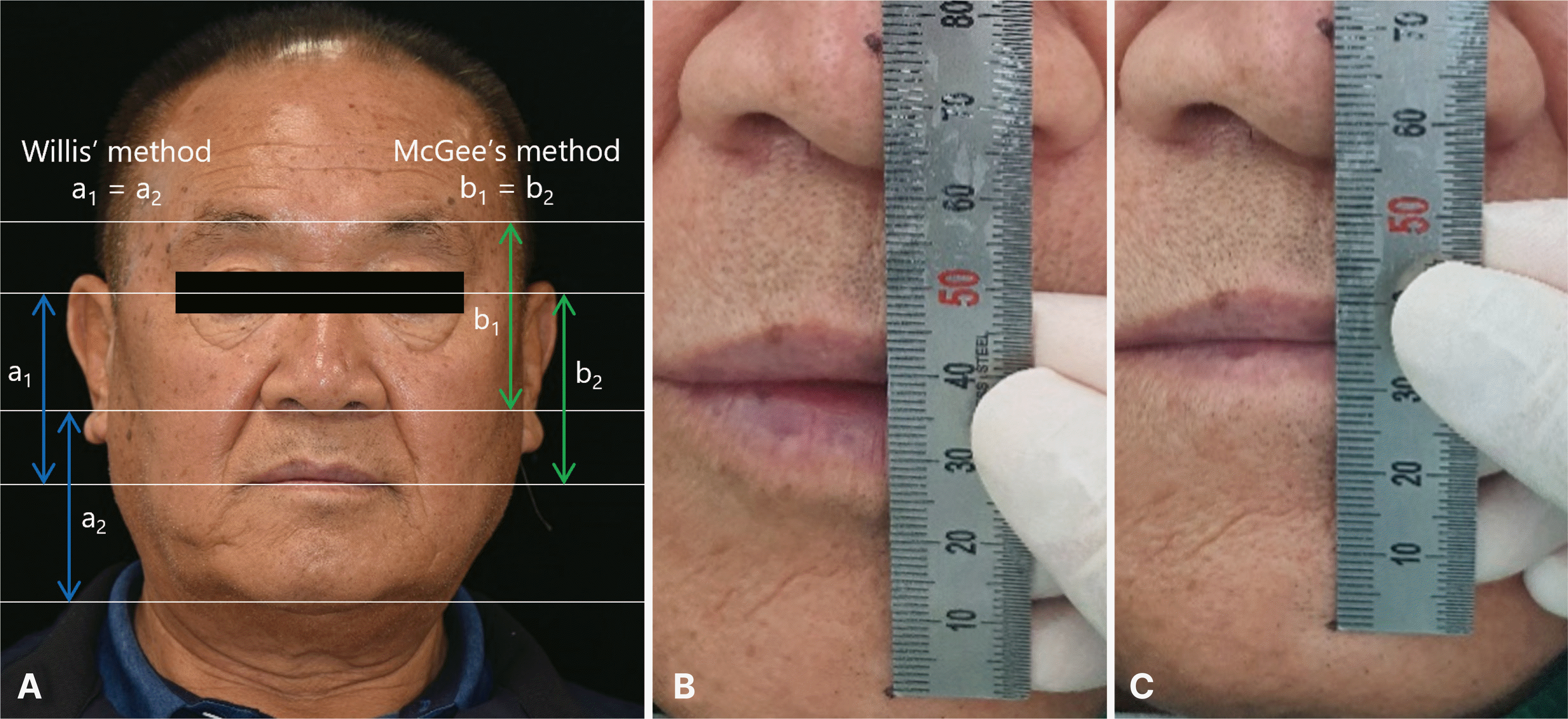
Fig. 7
(A) Interocclusal relationship registration on CR position, (B) Face-bow transfer on CR position, (C, D) Mounting on articulator on CR position, (E) Interocclusal relationship registration on MICP position, (F) Face-bow transfer on MICP position, (G, H) Mounting on articulator on MICP position.
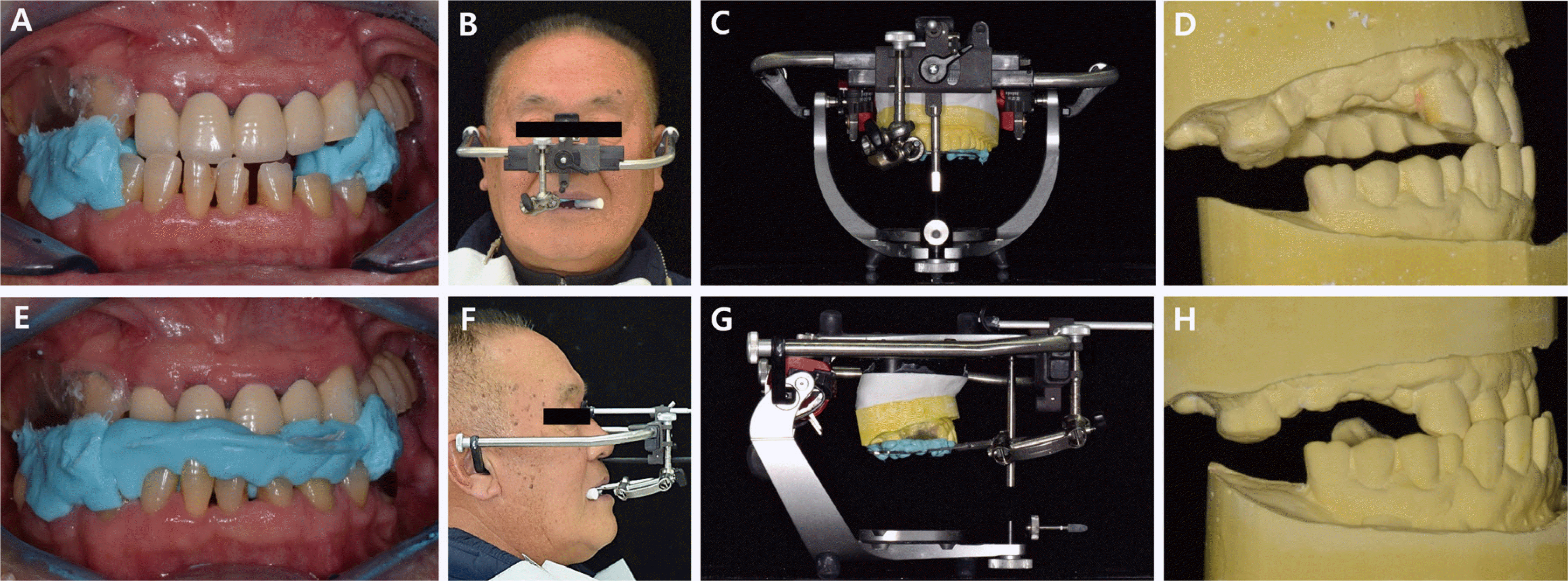
Fig. 8
A digital occlusion analyzer (Arcus Digma II, KaVo, Leutkirch, Germany). (A) Arcus Digma II facebow transfer & individual hinge axis taking, (B, C) Arcus Digma II result; The terminal movement of the arc of closure was vertical.
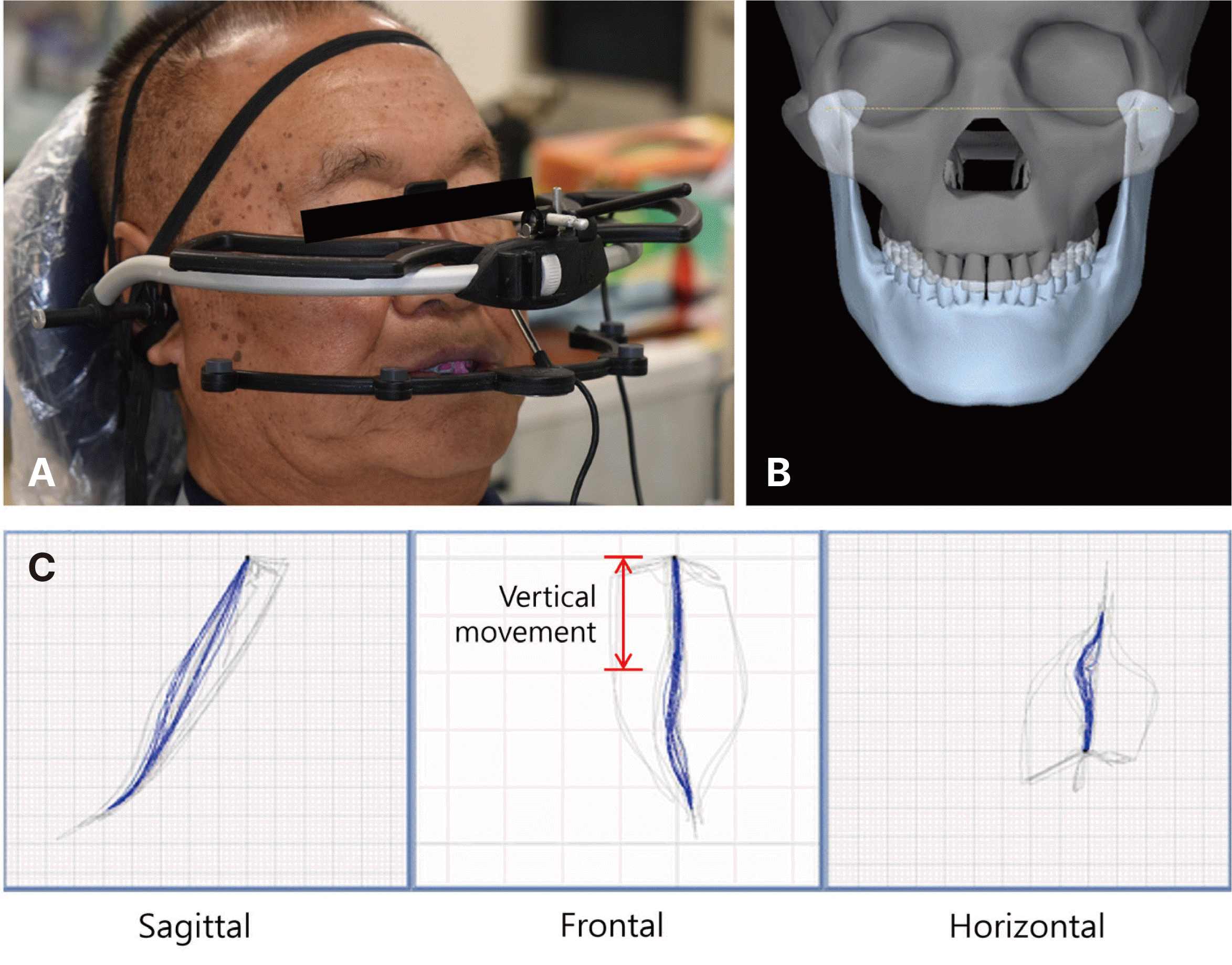
Fig. 9
Provisional restoration design by CAD (computer-assisted design) system. (A) Maxillary occlusal view, (B) Right lateral view, (C) Frontal view, (D) Left lateral view, (E) Mandibular occlusal view.
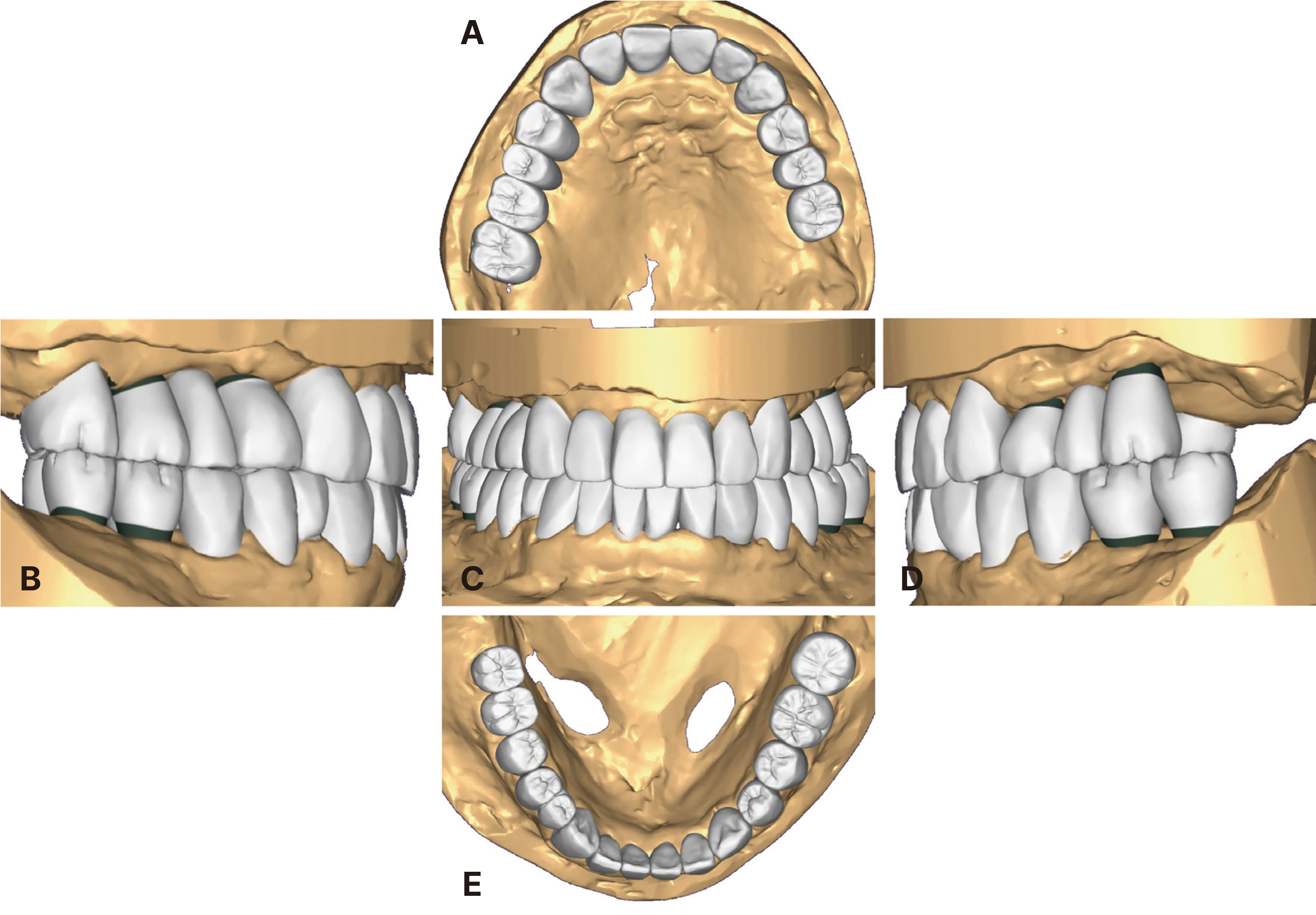
Fig. 10
Teeth preparation procedures. (A) Occlusal view (maxilla), (B) Frontal view of teeth preparation guide, (C) Occlusal view (mandible).
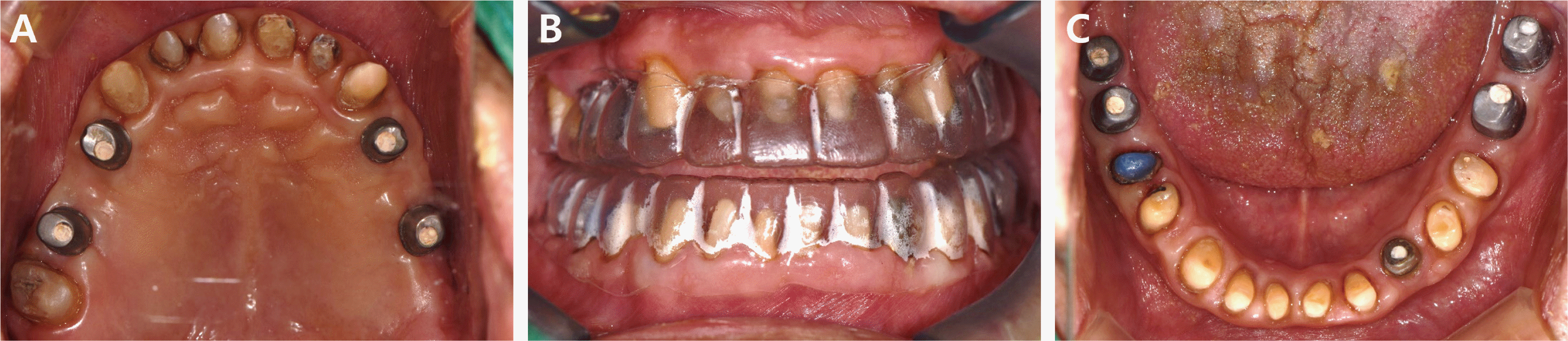
Fig. 11
Intraoral photograph after the placement of provisional restoration. (A) Working side during right lateral excursion, (B) Maxillary occlusal view, (C) Non-working side during right lateral excursion, (D) Left lateral view at centric occlusion, (E) Frontal view at centric occlusion, (F) Right lateral view at centric occlusion, (G) Non-working side during left lateral excursion, (H) Mandibular occlusal view, (I) Working side during left lateral excursion, (J) Arcus Digma II result.
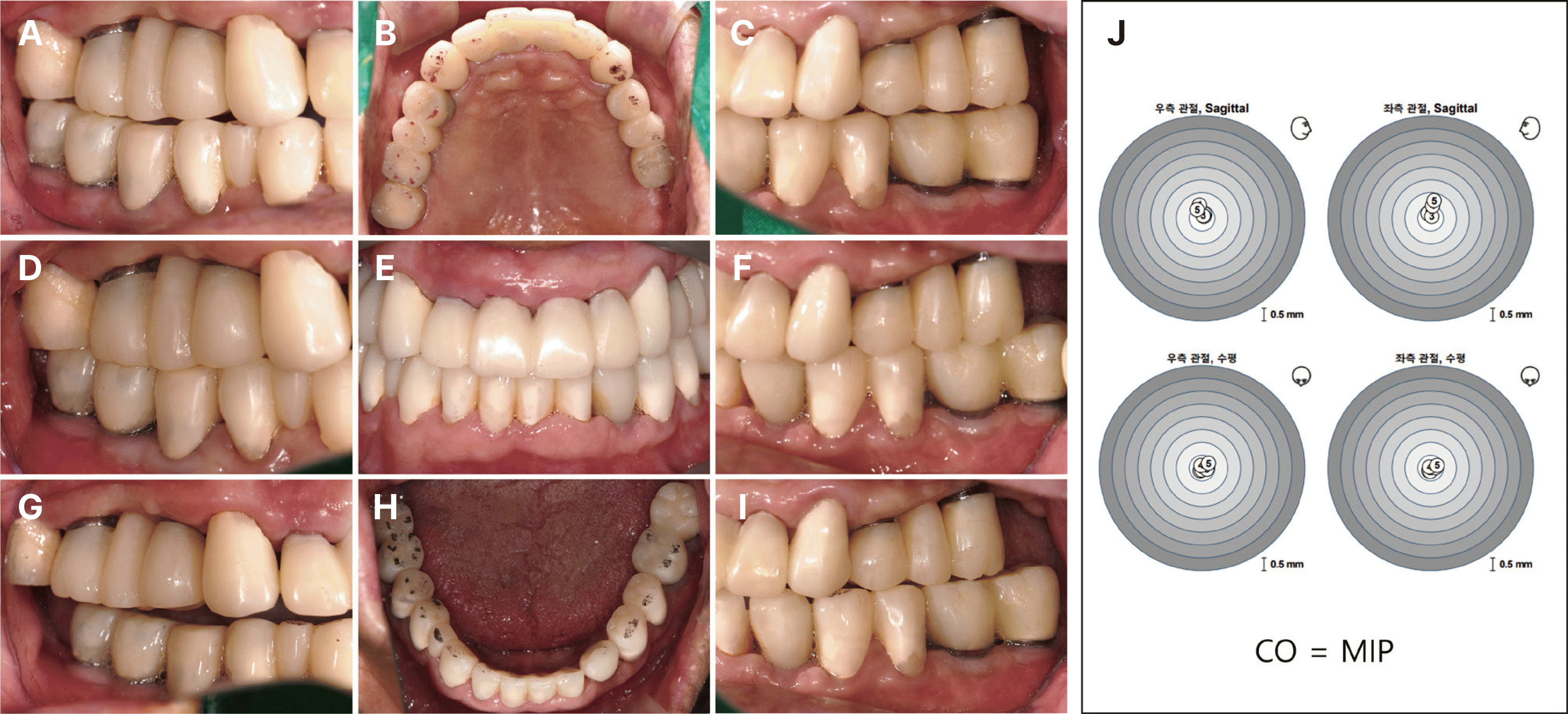
Fig. 13
Wax-up pattern for definite prosthesis. (A) Working side during right lateral excursion, (B) Maxillary occlusal view, (C) Non-working side during right lateral excursion, (D) Left lateral view at centric occlusion, (E) Frontal view at centric occlusion, (F) Right lateral view at centric occlusion, (G) Non-working side during left lateral excursion, (H) Mandibular occlusal view, (I) Working side during left lateral excursion, (J) Anterior guide table.
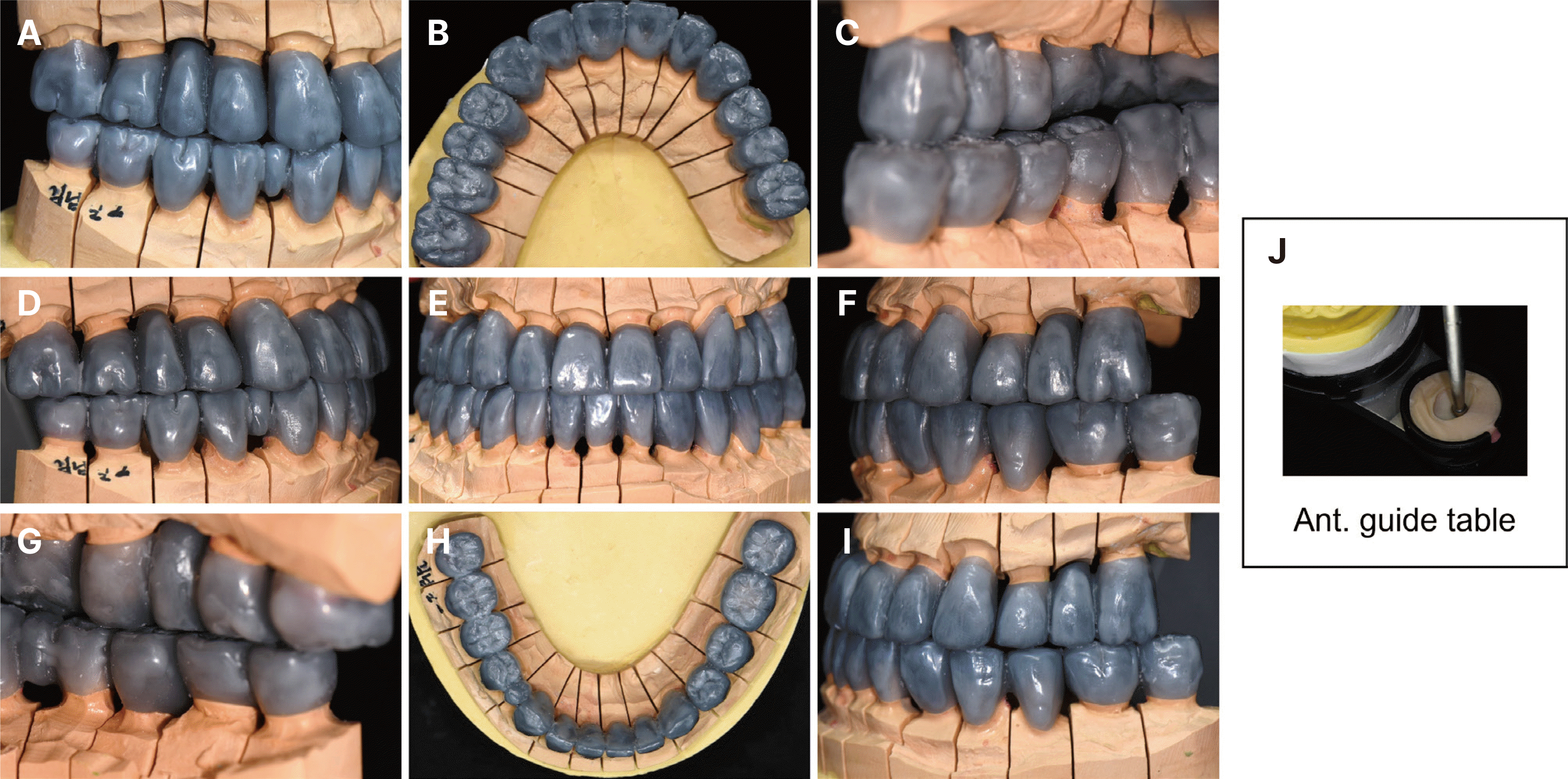
Fig. 14
Definitive prosthesis on master cast. (A) Maxillary occlusal view, (B) Right lateral view, (C) Frontal view, (D) Left lateral view, (E) Mandibular occlusal view.
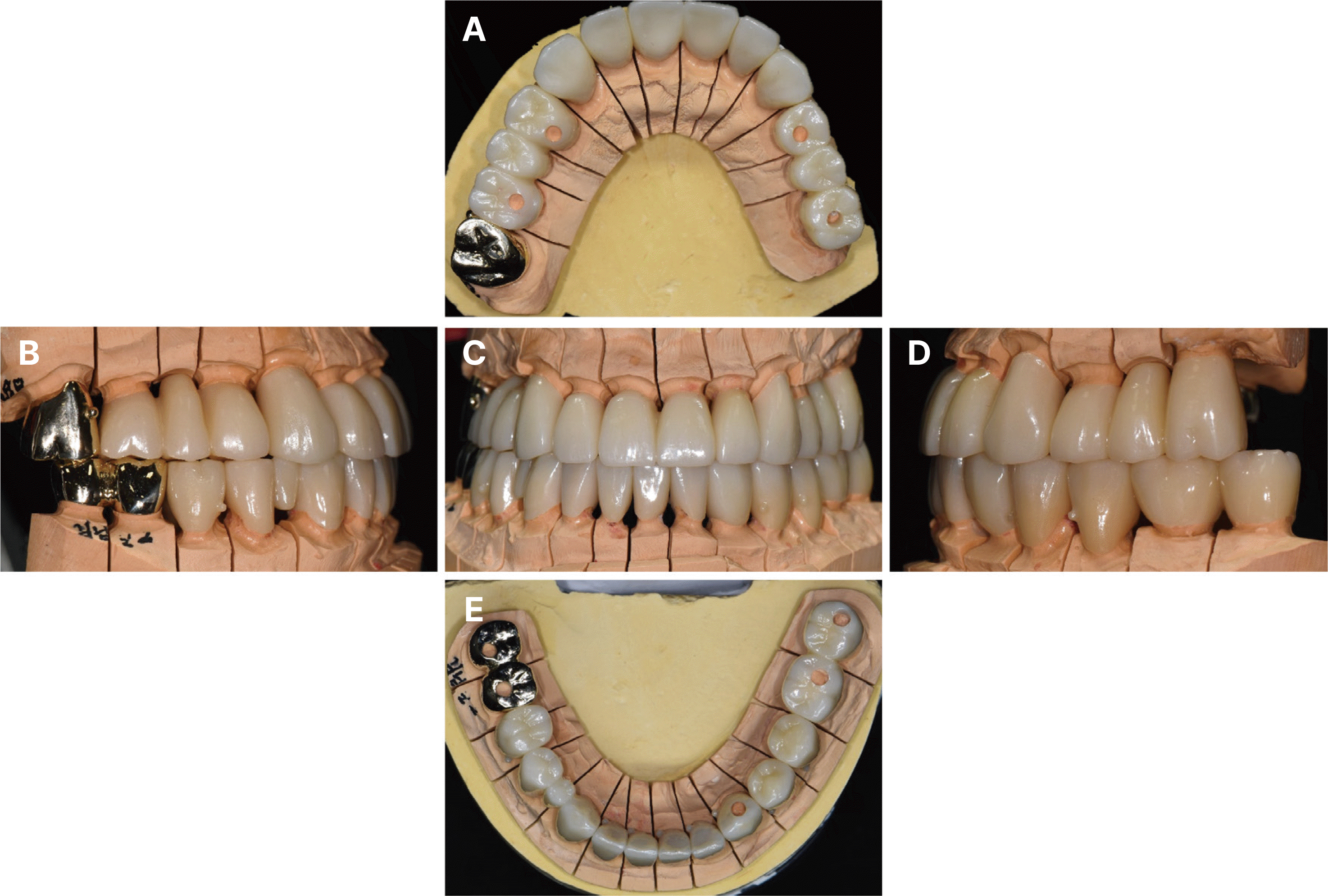
Fig. 15
Intraoral photograph after the placement of provisional restoration. (A) Working side during right lateral excursion, (B) Maxillary occlusal view, (C) Non-working side during right lateral excursion, (D) Left lateral view at centric occlusion, (E) Frontal view at centric occlusion, (F) Right lateral view at centric occlusion, (G) Non-working side during left lateral excursion, (H) Mandibular occlusal view, (I) Working side during left lateral excursion.
Fig. 17
T-scan (T-scan III, Tekscan Inc., Boston, USA) examination on Maximal Intercuspal Position (MICP). (A) 3-D Movie Window. Relative forces are distinguished by column height and or colors. Red color means high force and blue color means low force, (B) 2-D Movie Window. Center of Force (COF) and force percentage per tooth, (C) Force and Timegraph. 3 distinct colored force lines (Red, Green, Grey). Red line means right side force and green line means left side force and grey line means maximum force.




 PDF
PDF Citation
Citation Print
Print





 XML Download
XML Download