2.Park JH., Ha KH., Kim BY., Lee JH., Kim DJ. Trends in cardiovascular complications and mortality among patients with diabetes in South Korea. Diabetes Metab J. 2021. 45:120–4.
3.Kim KJ., Kwon TY., Yu S., Seo JA., Kim NH., Choi KM, et al. Ten-year mortality trends for adults with and without diabetes mellitus in South Korea, 2003 to 2013. Diabetes Metab J. 2018. 42:394–401.
4.Arafa A., Lee HH., Eshak ES., Shirai K., Liu K., Li J, et al. Modifiable risk factors for cardiovascular disease in Korea and Japan. Korean Circ J. 2021. 51:643–55.
5.Bae JH., Han KD., Ko SH., Yang YS., Choi JH., Choi KM, et al. Diabetes fact sheet in Korea 2021. Diabetes Metab J. 2022. 46:417–26.
6.Yun SJ., Jeong IK., Cha JH., Lee J., Cho HC., Choi SH, et al. Current status of low-density lipoprotein cholesterol target achievement in patients with type 2 diabetes mellitus in Korea compared with recent guidelines. Diabetes Metab J. 2021. 46:464–75.
7.Yang YS., Lee SY., Kim JS., Choi KM., Lee KW., Lee SC, et al. Achievement of LDL-C targets defined by ESC/EAS (2011) guidelines in risk-stratified Korean patients with dyslipidemia receiving lipid-modifying treatments. Endocrinol Metab (Seoul). 2020. 35:367–76.
8.Banach M., Surma S., Reiner Z., Katsiki N., Penson PE., Fras Z, et al. Personalized management of dyslipidemias in patients with diabetes-it is time for a new approach (2022). Cardiovasc Diabetol. 2022. 21:263.
9.Filippatos T., Tsimihodimos V., Pappa E., Elisaf M. Patho-physiology of diabetic dyslipidaemia. Curr Vasc Pharma-col. 2017. 15:566–75.
10.Korean Diabetes Association. Diabetes. 5th ed.Seoul: Panmunedu;2018. Chapter 53, Diabetes and dyslipidemia. p. 579.
11.Stevens RJ., Kothari V., Adler AI., Stratton IM; United Kingdom Prospective Diabetes Study (UKPDS) Group. The UKPDS risk engine: a model for the risk of coronary heart disease in type II diabetes (UKPDS 56). Clin Sci (Lond). 2001. 101:671–9.
12.Grundy SM., Stone NJ., Bailey AL., Beam C., Birtcher KK., Blumenthal RS, et al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA guideline on the management of blood cholesterol: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 2019. 139:e1082–143.
13.Mach F., Baigent C., Catapano AL., Koskinas KC., Casula M., Badimon L., ESC Scientific Document Group, et al. 2019 ESC/EAS guidelines for the management of dyslipidae-mias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020. 41:111–88.
14.The Korean Society of Lipid and Atherosclerosis (KSoLA) Committee of Clinical Practice Guideline. Korean guidelines for the management of dyslipidemia. 5th ed.Seoul: KSoLA;2022.
15.Choi JH., Lee KA., Moon JH., Chon S., Kim DJ., Kim HJ, et al. 2023 Clinical practice guidelines for diabetes mellitus of the Korean Diabetes Association. Diabetes Metab J. 2023. 47:575–94.
16.Giugliano RP., Cannon CP., Blazing MA., Nicolau JC., Corbalán R., Špinar J., IMPROVE-IT (Improved Reduction of Outcomes: Vytorin Efficacy International Trial) Investigators, et al. Benefit of adding ezetimibe to statin therapy on cardiovascular outcomes and safety in patients with versus without diabetes mellitus: results from IM-PROVE-IT (Improved Reduction of Outcomes: Vytorin Efficacy International Trial). Circulation. 2018. 137:1571–82.
17.Sabatine MS., Leiter LA., Wiviott SD., Giugliano RP., Deed-wania P., De Ferrari GM, et al. Cardiovascular safety and efficacy of the PCSK9 inhibitor evolocumab in patients with and without diabetes and the effect of evolocumab on glycaemia and risk of new-onset diabetes: a prespec-ified analysis of the FOURIER randomised controlled trial. Lancet Diabetes Endocrinol. 2017. 5:941–50.
18.Ray KK., Colhoun HM., Szarek M., Baccara-Dinet M., Bhatt DL., Bittner VA., ODYSSEY OUTCOMES Com-mittees and Investigators, et al. Effects of alirocumab on cardiovascular and metabolic outcomes after acute coronary syndrome in patients with or without diabetes: a prespec-ified analysis of the ODYSSEY OUTCOMES randomised controlled trial. Lancet Diabetes Endocrinol. 2019. 7:618–28.
19.Ferraro RA., Leucker T., Martin SS., Banach M., Jones SR., Toth PP. Contemporary management of dyslipidemia. Drugs. 2022. 82:559–76.
20.Scott R., O'Brien R., Fulcher G., Pardy C., D'Emden M., Tse D., Fenofibrate Intervention and Event Lowering in Diabetes (FIELD) Study Investigators, et al. Effects of feno-fibrate treatment on cardiovascular disease risk in 9,795 individuals with type 2 diabetes and various components of the metabolic syndrome: the Fenofibrate Intervention and Event Lowering in Diabetes (FIELD) study. Diabetes Care. 2009. 32:493–8.
21.Ginsberg HN., Elam MB., Lovato LC., Crouse JR 3rd., Leiter LA., Linz P., ACCORD Study Group, et al. Effects of combination lipid therapy in type 2 diabetes mellitus. N Engl J Med. 2010. 362:1563–74.
22.Das Pradhan A., Glynn RJ., Fruchart JC., MacFadyen JG., Zaharris ES., Everett BM., PROMINENT Investigators, et al. Triglyceride lowering with pemafibrate to reduce cardiovascular risk. N Engl J Med. 2022. 387:1923–34.
23.Bhatt DL., Steg PG., Miller M., Brinton EA., Jacobson TA., Ketchum SB., REDUCE-IT Investigators, et al. Cardiovascular risk reduction with icosapent ethyl for hypertriglyceridemia. N Engl J Med. 2019. 380:11–22.
24.Nicholls SJ., Lincoff AM., Garcia M., Bash D., Ballantyne CM., Barter PJ, et al. Effect of high-dose omega-3 fatty acids vs corn oil on major adverse cardiovascular events in patients at high cardiovascular risk: the STRENGTH randomized clinical trial. JAMA. 2020. 324:2268–80.
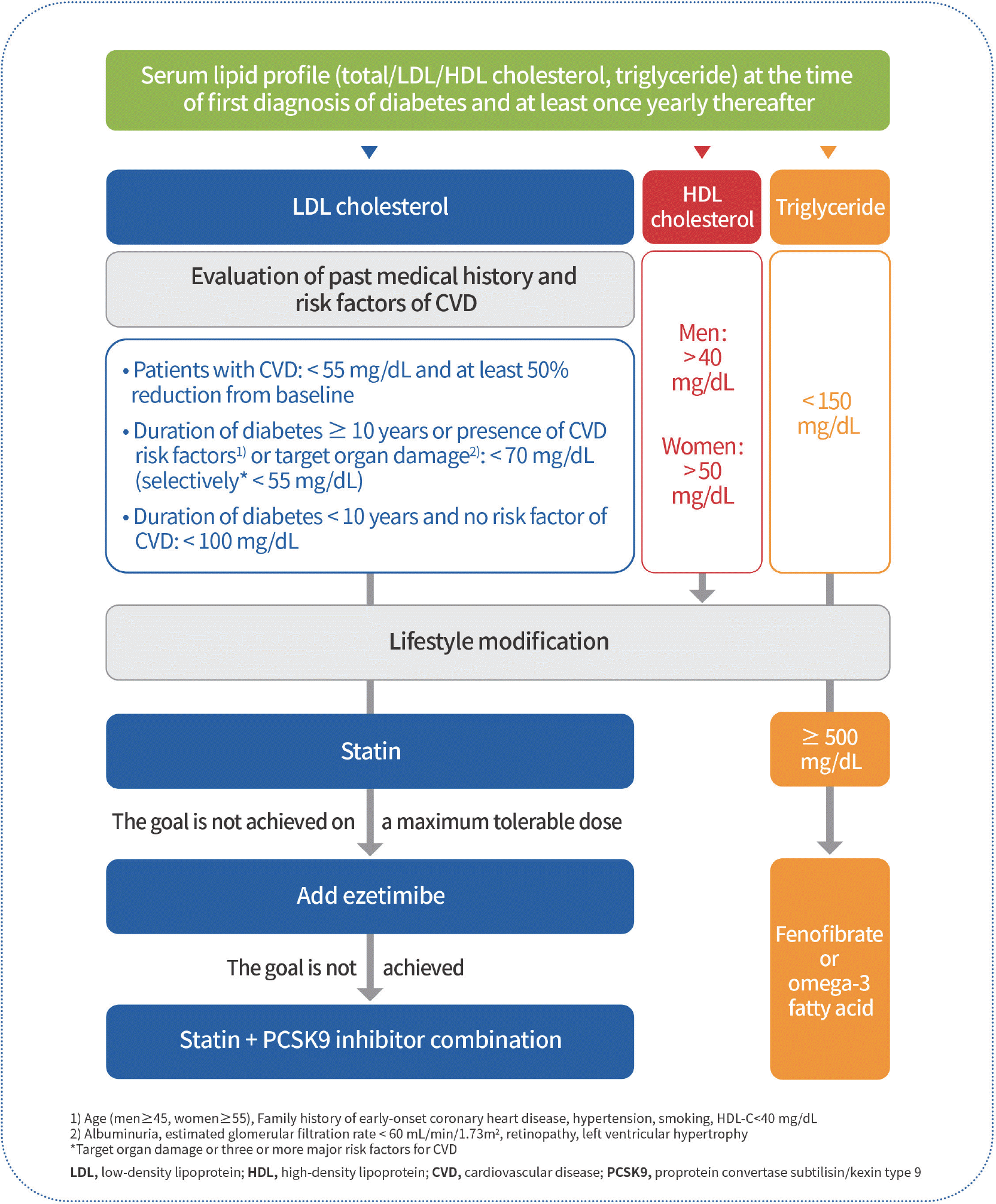
25.Yang YS., Kim HL., Kim SH., Moon MK. Lipid management in Korean people with type 2 diabetes mellitus: Korean Diabetes Association and Korean Society of Lipid and Atherosclerosis consensus statement. Diabetes Metab J. 2023. 47:1–9.
26.Moon MK., Noh J., Rhee EJ., Park SH., Kim HC., Kim BJ, et al. Cardiovascular outcomes according to comorbidities and low-density lipoprotein cholesterol in Korean people with type 2 diabetes mellitus. Diabetes Metab J. 2023. 47:45–58.
27.Hur KY., Moon MK., Park JS., Kim SK., Lee SH., Yun JS., Committee of Clinical Practice Guidelines, Korean Diabetes Association, et al. 2021 Clinical practice guidelines for diabetes mellitus of the Korean Diabetes Association. Diabetes Metab J. 2021. 45:461–81.
28.Franz MJ., Boucher JL., Rutten-Ramos S., VanWormer JJ. Lifestyle weight-loss intervention outcomes in overweight and obese adults with type 2 diabetes: a systematic review and meta-analysis of randomized clinical trials. J Acad Nutr Diet. 2015. 115:1447–63.
29.Aygun S., Tokgozoglu L. Comparison of current international guidelines for the management of dyslipidemia. J Clin Med. 2022. 11:7249.




 PDF
PDF Citation
Citation Print
Print


 XML Download
XML Download