서 론
경골 원위부 골절은 해부학적으로 연부조직이 얇고 혈액순환이 풍부하지 못하며 고에너지 손상이 동반되는 경우가 흔하다.1) 또한 골수강이 골간부의 중간부에 비하여 원위부로 갈수록 넓어지고 원위 골편이 짧아서 해부학적 정복 및 견고한 고정을 얻기가 어렵다.2) 따라서 창상 합병증, 감염, 불유합 및 부정유합 등의 합병증이 발생하는 경우가 많아 치료하기 어려운 골절로 간주되어 왔다. 최근 수술 기법 및 기구의 발전으로 골수강내 금속정 고정술(intramedullary nailing, IM nail)과 최소 침습적 금속판 고정술(minimally invasive plate osteosynthesis, MIPO)을 이용한 치료법이 기존의 관혈적 정복 내고정술보다 좋은 결과를 보고하고 있다.
IM nail의 경우 체중부하 분담 효과(load-sharing) 및 골막 혈액순환을 보존하는 장점을 가지고 있어 관절면을 포함하는 원위 골간단부(AO Foundation/Orthopaedic Trauma Association 43, AO/OTA 43)에서는 IM nail로 치료한 결과가 보고되고 있으나,3-5) 원위 골편에 대한 고정이 어렵고 부정유합이 드물지 않게 발생하는 단점이 있다.6) 따라서 근래에는 경골 원위 골간단부(AO/OTA 43)에서는 원위부에 보다 견고한 고정을 얻을 수 있는 MIPO가 주목을 받고 있다.7-9) 또한 골간단부에서 더 나아가 원위간부 골절(AO/OTA 42)도 MIPO가 적용되는 경우가 많아지고 있다.9-11) 경골 원위부에 행해진 MIPO와 IM nail을 비교한 연구들은 많이 있으나, 이 중 여러 경우에서 골절 부위가 골간단부와 골간부를 모두 포함할 수가 있어서 IM nail과 MIPO 두 술식의 정확한 비교가 어려운 실정이다.12-14) 이에 본 연구는 일반적으로 IM nail의 주요 적응증으로 생각되는 경골간부 골절 중 원위부만을 대상으로 IM nail과 MIPO 두 술식의 방사선적 골유합 결과 및 합병증, 술 후 기능적 결과, 최종 추시 시의 반흔에 대한 객관적/주관적 결과를 비교하였다.
Go to : 
대상 및 방법
1. 연구 대상
경골 원위간부의 정의는 원위 골간단부(AO classification에서 사용되는 Muller square에 해당)를 제외한 경골 간부의 원위 1/3 부위에 위치하는 골절로 정하였다. 나선형 골절 등 긴 골절선을 갖는 경우, 주 골절선의 중심이 원위간부에 위치한 경우로 하였으며, 컴퓨터 단층촬영상 족관절 관절면을 침범하는 경우는 제외하였다. 또한 일반적으로 금속판을 사용하기 어려운 개방성 골절 혹은 분절 골절은 제외하였으며, 동반된 원위 비골 골절에 대해 관혈적 정복 및 내고정이 필요한 경우도 최소 침습적 수술의 결과를 비교하는 데 적절하지 않다고 판단되어 제외하였다.15) 동측 슬관절, 고관절, 대퇴부 등에 동반 손상이 있는 예도 하지 기능적 평가에 영향을 줄 수 있어 제외하였다. 2005년 12월부터 2017년 1월까지 단일 병원 외상센터에서 치료한 환자 중 상기 조건에 맞는 경골 원위간부 골절에 대해 1년 이상 추시가 가능하였던 환자들을 조사하였고, 최종적으로 IM nail로 고정한 30예와 MIPO를 이용하여 고정한 18예를 연구 대상으로 정하였다. 본 연구는 충북대학교 임상연구위원회(Institutional Review Board)의 승인을 받아 진행하였다(CBNUH 2023-03-001-001). MIPO군은 족부-족관절 전문의에 의해서 수술이 시행되었으며, IM nail군은 다른 외상 전문의에 의해 수술이 시행되었다.
IM nail군과 MIPO군 간의 성별, 나이, 추시 기간, 비골 손상이 동반된 비율은 모두 통계적으로 차이를 보이지 않았다(Table 1). 골절의 발생 기전은 평지 보행 중 회전력에 의한 손상이 23명으로 가장 많았으며, 교통사고가 16명, 추락이 9명의 빈도를 보였다. 골절 형태에 따른 분류로는 나선형(A1) 24명, 사선형(A2) 15명, 횡형(A3) 9명의 분포를 보였다(Table 2).
2. 수술 방법
모든 수술은 척추 또는 전신마취하에 앙와위에서 수술을 시행하였으며 경골에 충분한 견인을 한 후 영상증폭장치로 확인하면서 도수 정복하였다.
1) 최소 침습적 금속판 고정술
MIPO의 경우 모든 환자에서 내측 술식을 사용하였다. 골절부의 노출 없이 족관절 원위부로부터 근위부로 내과에 약 4∼5 cm의 피부 종절개를 통해 골막 상부를 따라 골절 근위부까지 피하층과 골면을 분리한 후 경피적으로 금속판을 삽입하였다. 영상증폭장치로 금속판의 위치와 골절의 정복이 적절함을 확인한 후 골절의 근위부에 약 3∼5 cm의 피부 절개를 하여 금속판의 일부를 노출하였다. 이후 고식적인 나사못과 잠김 나사못을 사용하여 금속판의 근위부와 원위부를 각각 고정하였다. 모든 MIPO 대상에서 LCP distal tibial plate (Synthes, Raynham, MA, USA)를 사용하였다.
3. 수술 후 관리
수술 후 두 군 모두 부종 정도와 연부조직 상태, 통증 정도에 따라 평균 약 2주 정도의 부목 고정 후 기능적 보조기 착용으로 전환하면서 관절 운동을 시작하였고, 술 후 약 4주경에 목발을 이용하여 부분 체중부하 보행(light toe touch)을 시행하였다. 체중부하의 진행은 환자의 통증 정도와 영상검사에서 정복의 유지 상태를 확인하여 이상이 없을 시 서서히 진행하였고, 완전 체중부하는 가골형성 및 골유합 소견이 보일 때 진행하였다. 보조기는 부분 체중부하에 의한 각변형 등의 부정유합을 최소화하기 위해 술 후 8주까지 착용이 권장되었다.
4. 추시 및 평가
각 증례에서 의무기록을 통하여 수술 시간(피부절개 시작부터 피부봉합 완료)과 수술 후의 합병증 유무(특히 창상 관련)를 조사하였다. 수술 후 약 4주 간격으로 전 체중부하가 가능할 때까지 주기적으로 방사선검사를 시행하였으며, 방사선적 골유합은 전후 및 측면 방사선 사진상 4면 중 3면 이상에서 골절면의 폐쇄가 관찰되는 경우로 정의하였다. 부정유합은 관상면(내외반 변형)과 시상면(전후방 변형)에서 부정 정렬이 각각 5도 이상일 때, 단축은 2 cm 이상으로 정의하였다. 방사선적 골유합을 얻은 후 피부 이물감 및 통증 등을 호소하여 내고정물을 제거한 경우 추가적인 합병증의 발생 유무, 골절 수술 후 제거까지의 기간을 조사하였다.
골유합을 확인한 후 최종 추시(수술 최소 1년 후)에서 술 후 하지의 기능평가를 위해서 족배굴곡, 족저굴곡 각도를 측정하였고, American Orthopaedic Foot and Ankle Society (AOFAS) functional score를 조사하였다. 반흔 평가는 창상 길이 측정 및 환자 만족도 조사로 하였고, 내고정물 제거술을 하게 되는 경우 골절 수술 후 반흔을 평가하는 시기와 수술 횟수를 최대한 동일한 조건으로 통제하기 위해 제거하기 전에 반흔을 평가하였다. 창상 길이는 무릎 부위를 포함한 모든 창상의 길이를 합산한 총 창상 길이와, 무릎 부위를 제외한 원위 하퇴부(하퇴의 중간 1/2 이하, 발목 인근 부위)의 모든 창상 길이를 합산한 발목 부위 창상 길이 두 가지로 나누어 측정하였다. 반흔에 대한 환자 만족도는 무릎 부위를 포함한 모든 반흔에 대해 4개 등급(매우 만족, 만족, 보통, 불만족)으로 나누어 조사하였는데, 이때 다른 기능적 요인도 만족도에 영향을 줄 수 있으므로 반흔에 대해서만 평가할 수 있도록 질문하였다. IM nail의 경우 무릎 부위의 상처가 있으므로 이에 대한 만족 여부도 평가에 고려하였다.
5. 통계학적 분석(statistical analysis)
30명의 IM nail군과 18명의 MIPO군에 대하여 수술 관련 요소, 골유합 관련 요소, 기능적 결과, 창상에 대해 비교분석 하였다. 명목 변수는 카이제곱 검정(chi-squared test)과 Fisher의 정확한 검정(Fisher’s exact test)을 이용하였고, 연속 변수에 대하여는 독립표본 T 검정을 이용하였다. 통계분석에는 SPSS (version 12; SPSS Inc., Chicago, IL, USA)를 이용하였고, 유의수준 p<0.05를 통계적으로 의미 있는 것으로 평가하였다.
Go to : 
결 과
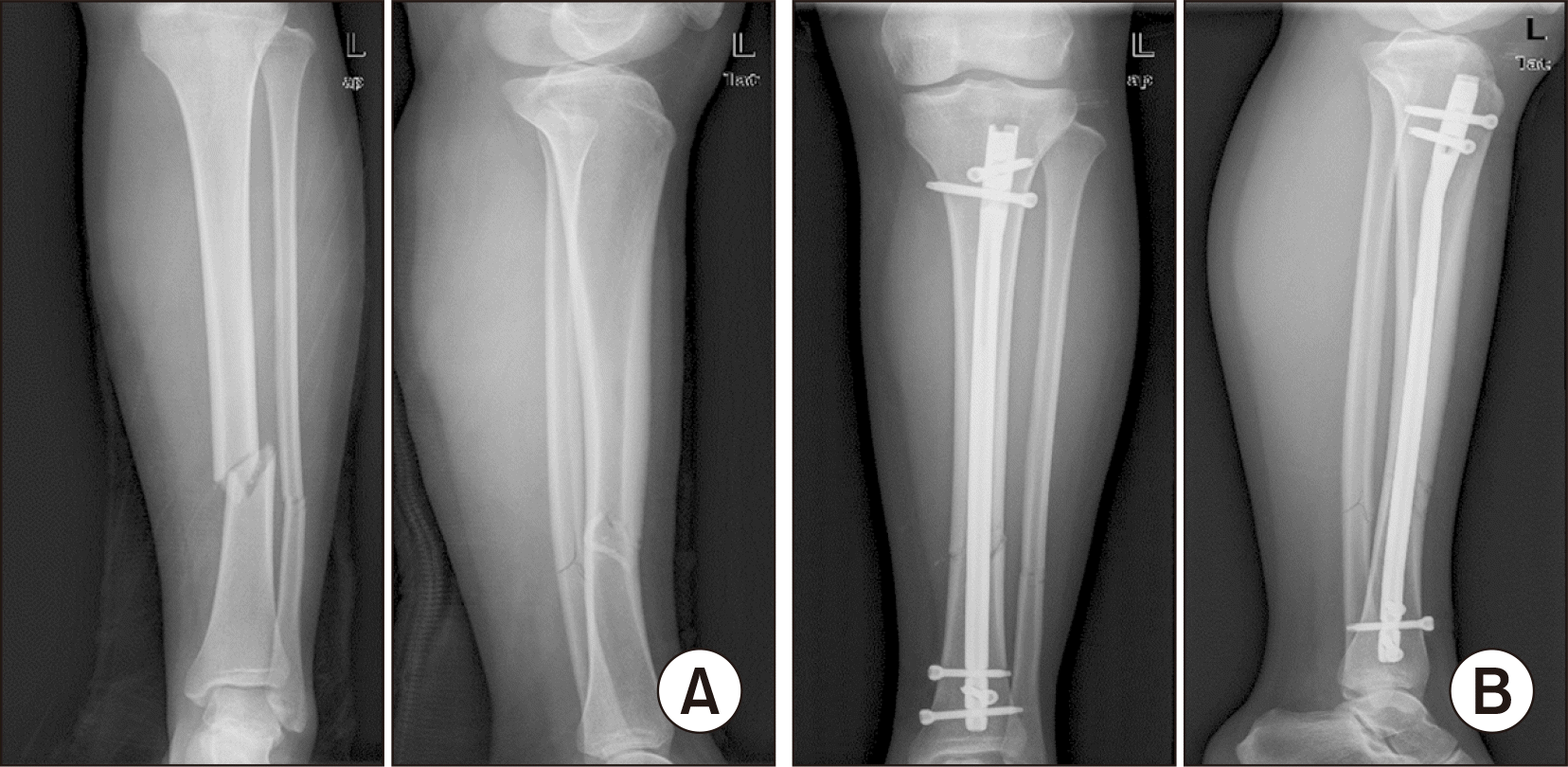
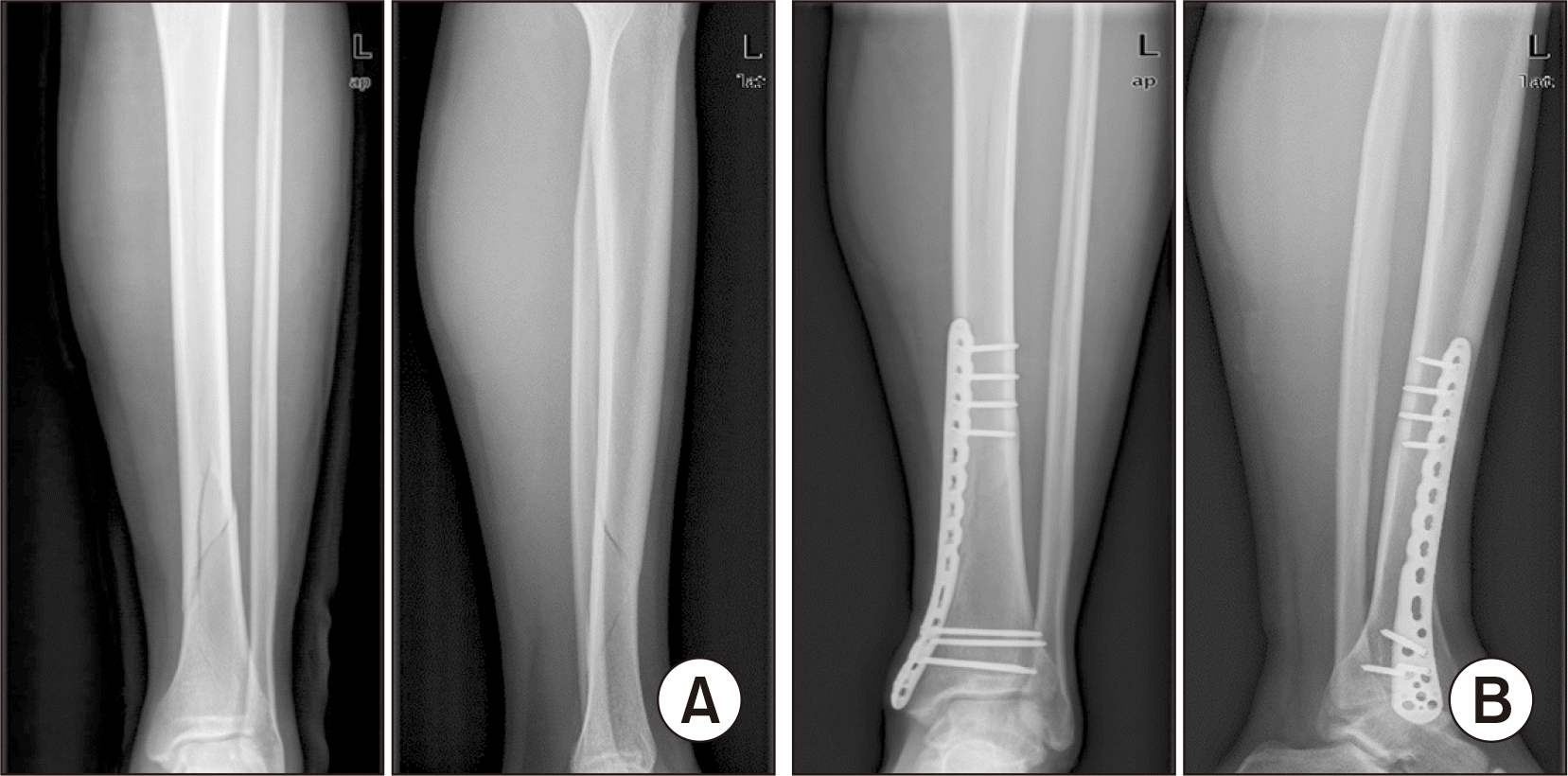
방사선적으로 모든 환자에서 골유합을 얻을 수 있었고, 내고정물 파손 등의 합병증은 발생하지 않았다(Fig. 1, 2). 방사선적 골유합은 IM nail군은 평균 18.5주(9∼36주), MIPO군은 평균 22.6주(7∼40주)로 IM nail군의 골유합 시기가 빠른 추세를 보였으나, 통계적으로 의미 있는 차이는 없었다(p=0.078). 최종 추시 영상에서 부정유합(내반, 외반 및 전후방 각형성), 단축 여부를 조사한 결과, IM nail군은 없었고 MIPO군 18명 중 1명에서 약 5도의 후방 각형성 및 8도 정도의 외반 변형을 보였다.
수술 후 합병증은 MIPO군 2예에서 창상의 이개가 있었지만 추가 수술 없이 창상 소독만으로 잘 치유되었다. 또한 IM nail군 2예에서 수술 후 초기에 불편감을 호소하는 사례가 있었으나 진통 소염제 경구 투여로 호전되었으며, 최종 추시에서 치료가 필요한 정도의 동통을 호소하는 사례는 없었다.
골절의 유합을 얻은 후 내고정물의 제거술이 실시된 증례의 비율은 IM nail군은 30명 중 18명(60.0%), MIPO군은 18명 중 10명(55.6%)이었는데, 최초 골절 수술로부터의 기간은 IM nail군은 평균 15.4개월(8∼29개월), MIPO군은 평균 19.6개월(9∼47개월)로 IM nail군이 짧았지만 통계적 차이는 보이지 않았다(p=0.085). 모든 환자에서 제거술 후 특이 합병증은 관찰되지 않았다.
수술 후 최소 1년이 지난 최종 추시에서 족관절 운동 범위는 IM nail군에서 족배굴곡 평균 19.5도(10∼20도), 족저굴곡 평균 43.5도(30∼55도), MIPO군에서 족배굴곡 평균 18.5도(10∼25도), 족저굴곡 평균 42.5도(30∼55도)로 두 군 간 통계적인 차이는 없었다(각각 p=0.523, p=0.641). AOFAS functional score는 IM nail군에서 평균 83.3점(76∼92점), MIPO군에서 평균 84.6점(74∼95점)이었고 두 군 간의 통계적인 차이는 보이지 않았다(p=0.289).
골절의 고정을 위해 필요했던 창상의 길이(무릎 부근 포함)를 모두 합쳐서 측정한 결과, IM nail군은 평균 8.2 cm (7.5∼10.0 cm)였고, MIPO군은 평균 10.6 cm (8.0∼13.5 cm)로 두 군 간 통계적 차이는 없었다(p=0.130). 그러나 치마, 반바지 혹은 샌들 등을 착용 시 쉽게 노출되는 위치인 원위 하퇴부(하퇴의 중간 1/2 이하), 즉 발목 부근에 국한된 창상의 경우 IM nail군에서는 잠김 나사용 2, 3개의 1 cm 내외의 분리된 작은 반흔으로 외견상 눈에 잘 띄지 않았고, 평균 길이 2.6 cm (1.5∼3.5 cm)로 평균 길이가 10.6 cm (8.0∼13.5 cm)였던 MIPO군에 비해 통계적으로도 유의하게 작았다(p=0.035). 또한 IM nail군에서 무릎 부위의 횡절개 반흔의 경우 랑거선을 따라 절개한 결과, 상처의 흔적이 크지 않은 경우가 대부분이었다(Fig. 3A, B). 수술로 인해 남은 전체 반흔(무릎 부근 포함)에 대한 주관적(환자) 만족도를 4개 등급(매우 만족, 만족, 보통, 불만족)으로 나누어 조사한 결과, IM nail군은 30명 중 26명(86.8%)이 매우 만족이었고 만족과 보통은 각각 2명(6.6%)이었으며 불만족은 없었다. 반면 MIPO군은 매우 만족이 2명(11.1%), 만족 6명(33.3%), 보통 8명(44.4%), 불만족이 2명(11.1%)이었다(Fig. 4). 매우 만족, 만족 등급을 창상에 대해 만족한 결과로 판정하여 각 수술법에 대해 만족한 결과의 비율을 조사하였을 때, IM nail군은 93.3%, MIPO군은 44.4%로 통계적으로 유의한 차이(p<0.001)를 보였다. 반흔의 길이와 추형 정도, 주관적 만족도 등을 종합하여 보았을 때 수술 후 남은 반흔 측면에서 IM nail군이 MIPO군에 비해 우수한 결과를 보였다(Table 3).
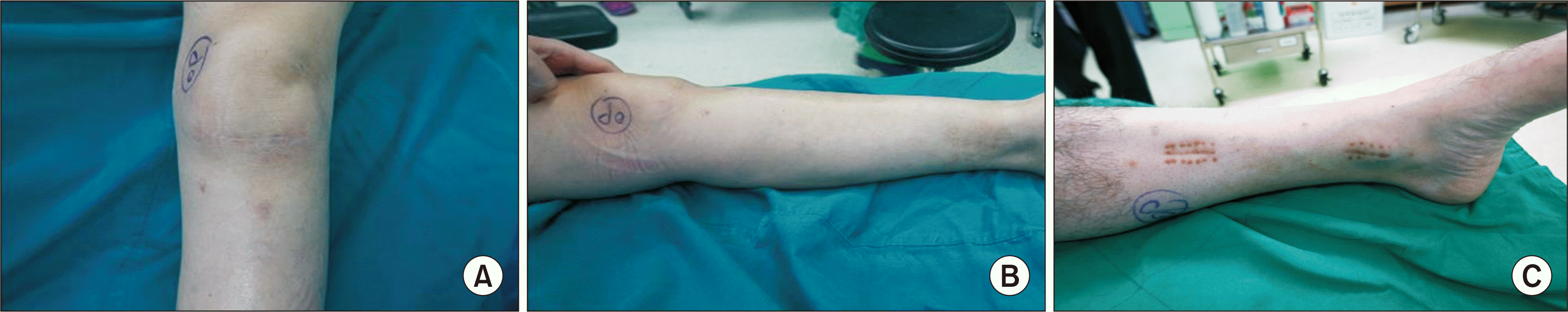 | Figure 3(A) Surgical scar of tibial nail insertion point on the knee. Surgical scar of lower leg after intramedullary nail (B) and minimally invasive plate osteosynthesis (C). |
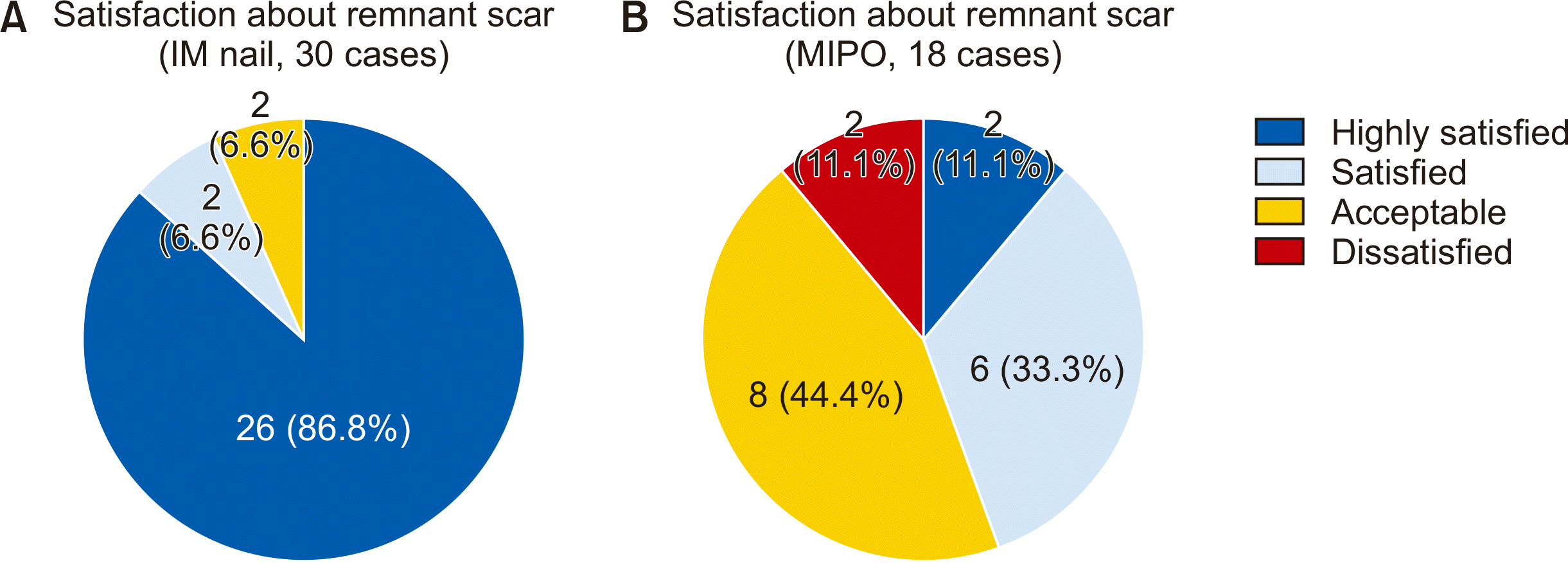 | Figure 4Charts showing patients' satisfaction about surgical scar after surgery for intramedullary (IM) nail (A) and minimally invasive plate osteosynthesis (MIPO) (B). |
Table 3
Comparison of the Radiologic & Clinical Outcomes
| Variable | IM nail group (30 cases) | MIPO group (18 cases) | p-value |
|---|---|---|---|
| Operation time (min) | 78.9 (40~150) | 83.5 (35~223) | 0.122 |
| Bone union time (wk) | 18.5 (9~36) | 22.6 (7~40) | 0.078 |
| ROM (˚) | |||
| Dorsiflexion | 19.5 (10~20) | 18.5 (10~25) | 0.523 |
| Plantar flexion | 43.5 (30~55) | 42.5 (30~55) | 0.641 |
| AOFAS score | 83.3 (76~92) | 84.6 (74~95) | 0.289 |
| Total length of surgical scar (cm) | 8.2 (7.5~10.0) | 10.6 (8.0~13.5) | 0.130 |
| Length of surgical scar around ankle (cm) | 2.6 (1.5~3.5) | 10.6 (8.0~13.5) | 0.035 |
| Subjective satisfaction about surgical scar (%)* | 93.3 | 44.4 | <0.001 |
Go to : 
고 찰
경골 원위부는 혈류 공급이 부족하고 근육과 같은 연부조직이 적은 부위로 과거부터 골절 불유합의 호발 부위로 알려져 왔다. 고식적인 방법으로 관혈적 정복 및 금속판과 나사못을 이용한 내고정술이 사용되어 왔으나 골절 부위의 혈류를 손상시켜 감염, 창상 치유 문제, 불유합 등의 합병증이 적지 않게 발생했다.16) 이에 대한 대안으로 주목받은 것이 IM nail이다. IM nail은 골절부 연부조직과 혈류에 추가적인 손상을 가하지 않으므로 종래의 관혈적 정복술 및 금속판 고정에 의한 여러 가지 합병증의 발생을 현저히 감소시켰다. 하지만 원위 골간단부 이하로는 경골 원위부의 골수강 직경이 IM nail의 직경보다 상대적으로 크고 원위 골편부가 짧아서 경골 원위 골간단부 골절에서는 골절의 정복을 얻고 유지하는 것의 한계가 있었고, 부정유합과 슬관절 통증의 발생 빈도도 높았다.3)
고식적인 금속판 내고정술의 합병증을 줄이기 위해 최근 MIPO가 도입되었다.5,6,17) 이 방법은 골절 부위를 노출시키지 않고 피하에 금속판을 위치시킨 후 골절의 근위부와 원위부에 나사를 고정하는 방법으로, 연부조직 손상을 최소화하여 창상 감염 등의 관혈적 정복의 합병증을 방지하면서도 정확한 골 정렬을 얻을 수 있어서 각종 골절에 다양하게 적용되고 있다. 원위 경골 골절에서 IM nail과 MIPO가 주요 치료법으로 자리 잡으면서 두 치료법의 결과를 비교하는 연구들이 있었다. 그러나 원위 경골 골절의 정의가 연구자마다 다른 경우가 많아서, 골간부 골절과 골간단부 골절을 모두 포함하게 되면 IM nail로 강한 고정을 얻기 어려운 골간단부 골절들이 포함되게 되어 치료 결과를 비교하는 데 오류가 있을 수 있다.12-14) 본 연구는 대상군을 골간단부를 제외한 원위 골간부(AO/OTA 42)로 명확히 정의하였으며 금속판 고정술은 오로지 내측 술식을 이용한 MIPO만을 대상으로 하여 정확한 비교를 하고자 하였다.
두 수술 방법 간의 차이를 비교한 기존 연구에서는 골절의 유합이나 발목관절의 기능적 점수에서 유의한 차이를 발견할 수 없었는데,7,13,15,18) 본 연구에서도 동일한 결과를 얻었다. Liu 등19)은 경골 원위부 골절에서 IM nail과 MIPO의 결과를 메타분석으로 비교하여 IM nail이 부정유합 빈도가 더 높다고 보고하였으나, 본 연구에서는 오히려 MIPO 1예에서 8도의 후방 각형성 및 외반 변형을 보였을 뿐 IM nail에서 발견된 부정유합의 예는 없었다. 후방 각형성의 경우 MIPO 중 환자가 누워 있는 상태에서 중력에 의해 원위 골전편이 뒤로 밀려나면서 일어났을 것으로 생각되며, 외반 변형은 근위 골전편의 내측으로 금속판을 먼저 고정 후 원위 나사못을 삽입하는 과정에서 내측 피질골이 손상되면서 발생한 것으로 추정된다.20) 본 연구에서 IM nail에서 부정유합이 없는 이유는, 기존의 연구들은 골간단부 골절의 고정 시 금속정 고정을 시도한 예들이 포함되었으나 본 연구는 골간단을 제외한 원위간부로 제한하였기 때문에 금속정으로도 정확한 정렬이 회복될 수 있었다고 생각된다. 기존의 연구에서 IM nail 후 합병증으로 환측 슬관절 전방의 통증이 많이 보고되었고,8,21) 본 연구에서도 수술 후 초기에 불편감을 호소하는 사례가 2예 있었으나 진통 소염제 경구 투여로 호전되었으며 최종 추시에서 치료가 필요한 정도의 동통을 호소하는 사례는 없었다. 그 이유로는 피질골 아래로 골수정을 충분히 깊이 삽입하여 자극 증상 및 동통을 최소화할 수 있었던 것, 평균 연령이 40대 후반으로 스포츠 활동 등의 신체 활동 요구도가 상대적으로 낮았을 가능성 등이 추정된다.
그동안 원위 경골 골절에서 수술 반흔에 중점을 둔 연구는 많지 않았다. 골절 수술의 주 목적이 골유합 및 기능 회복이지만, 기능 회복뿐 아니라 영구적으로 남게 되는 반흔도 환자 만족도에 중요한 요소일 수 있다. 본 연구에서는 짧은 하의, 샌들 등 착용 시 노출될 수 있는 위치로 발목 부근에 국한된 경우, IM nail군에서 MIPO군에 비해 반흔의 총 길이가 1/4 이하였고, 무릎 부위를 포함하여 전체 반흔에 대한 주관적인 만족도가 유의하게 높았음을 확인하였다. 이는 무릎 부위 반흔은 무릎 피부 주름에 의해 잘 보이지 않아 IM nail군의 만족도가 상대적으로 높은 것으로 해석된다.
본 연구는 몇 가지 제한점이 있다. 첫째, 후향적 분석이고 대상 환자 수가 적다는 점이다. 둘째, 술자의 접근법에 따라 반흔의 크기가 달라질 수 있다는 점이다. 예를 들어 MIPO의 경우 술자의 경험과 선호 술식에 따라서 반흔의 크기가 본 연구 결과와 다를 가능성이 있다. 셋째, 반흔 평가에 대해 환자의 주관적 평가가 들어갔다는 점이 있다. 따라서 추후 다수의 환자를 대상으로 한 전향적 비교 연구가 필요할 것으로 생각된다.
Go to : 




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download