Abstract
On March 11, 2020, the World Health Organization declared coronavirus disease (COVID-19), an infection caused by SARS-CoV-2, a pandemic. There have been reports of differences in the results of COVID-19 tests of patients who underwent total laryngectomy, depending on the sample collection site. The upper respiratory tract mucosa or saliva is the recommended sample collection site for an initial diagnosis. However, in some patients who underwent total laryngectomy, only samples from the lower respiratory tract tested positive. We report the case of a patient who was preoperatively infected with COVID-19. He underwent a total laryngectomy during the incubation period, and tested positive using a sample collected from the upper respiratory tract. Of a total of six polymerase chain reaction tests performed using samples from both the upper and lower respiratory tract, two had inconsistent results. The patient developed COVID-19 pneumonia and was successfully managed with antiviral medication. No postoperative complications were observed.
세계보건기구는 2020년 3월 11일, 중증급성호흡기증후군 코로나바이러스-2 (SARS-CoV-2)에 감염되어 발생하는 coronavirus disease (COVID-19)를 세계적 대유행 감염질환으로 선포하였다. COVID-19에 감염된 암 환자는 일반 환자군에 비해 심각한 합병증 동반이 상대적으로 많고 사망률도 높은 것으로 알려져 있다[1]. 특히 진단과정에서 수술 후 상하기도가 분리되는 후두전절제술을 받은 환자들의 검체 채취 부위에 따른 COVID-19 검사 결과 차이를 다룬 보고들이 있었다[2]. 초기 진단을 위한 검체 채취 부위로 상기도 점막 혹은 타액이 권고되지만 후두전절제술을 시행받은 환자의 경우 하기도(기관절개창)에서만 양성으로 확인되는 경우도 있어 진단에 유의를 요한다[3,4]. 본 증례는 술전 보호자에 의해 감염되어 잠복기에 후두전절제술을 받고 수술 후 2일째 상기도(비인두와 구인두)에서 채취한 검체에서 확진된 증례로서, 이 증례를 통해 상하기도 분리채취를 연속적으로 시행 후 검사 결과의 변화를 확인하고 후두전절제술 환자의 COVID-19 진단 및 후속 조치 유의점에 대해 문헌 고찰과 함께 보고하고자 한다.
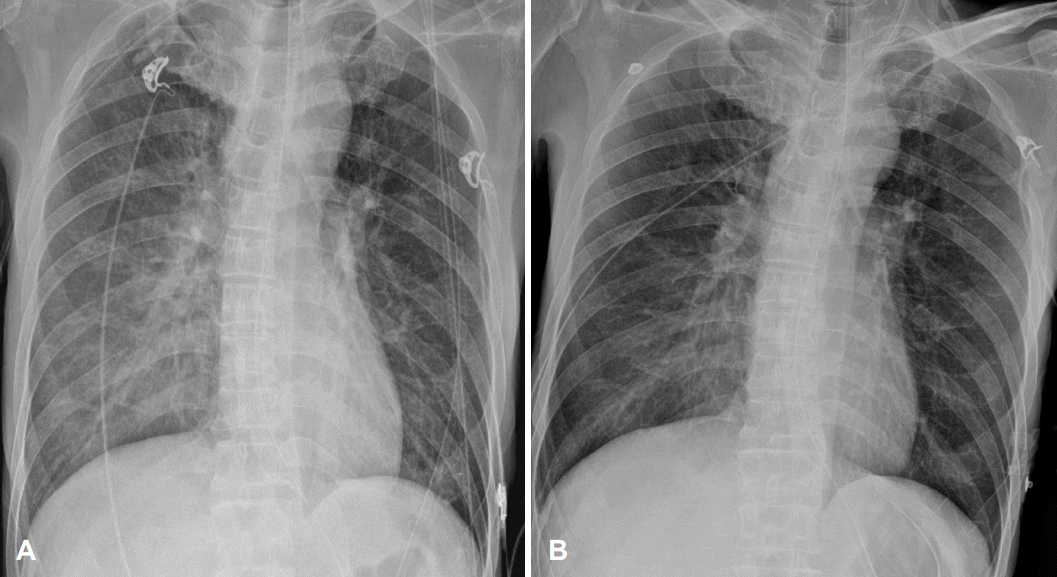
58세 남자 환자가 2년 전부터 지속되는 쉰 목소리와 내원 당일 발생한 호흡곤란을 주소로 응급실에 내원하였다. 본원 선별진료소에서 시행한 COVID-19 검사는 음성이었다. 후두 내시경검사에서 성문부터 성문상부에 걸쳐 기도를 막고 있는 종괴가 관찰되었다. 경부 전산화단층촬영에서 우측 성문 상하부까지 확장된 약 4 cm 크기의 종괴가 관찰되었고 윤상 연골과 갑상연골 침범이 의심되었다. 환자는 입원 후 응급으로 기관절개술 및 후두경 현수 하 동결 절편검사를 시행하였고 편평세포암이 확인되어 병기설정을 위한 영상검사들을 진행하였으며 cT4aN0M0로 판단되어 후두전절제술 및 양측 측 경부 림프절 절제술을 시행하였다. 수술 후 2일째 환자의 보호자가 COVID-19에 확진됨을 알려와 밀접 접촉자로 분류되었고, 환자의 상기도에서만 COVID-19 검사를 시행하였다. 검사는 envelope (E), ribonucleic acid (RNA)-dependent RNA polymerase (RdRp) 유전자를 증폭시키는 실시간 역전사 중합 효소 연쇄반응법(real-time reverse transcription polymerase chain reaction [RT-PCR])으로 시행하였고 진단 용품은 STANDARD M nCoV Real-Time Detection kit (SD Biosensor Inc., Suwon, Korea)를 사용하였다. 본원에서는 2가지 유전자의 역치 주기(cycle threshold, CT)값이 36 이하로 동시에 양성이면 검출(detected), 모두 다 증폭되지 않는 음성이면 비검출(not detected), 혼합된 결과가 나오면 미결정(indeterminate)으로 분류된다. 결과는 E유전자 15.15, RdRp 유전자 14.16로 둘다 양성으로 판정되어 COVID-19 감염으로 확진하였다(Fig. 1). 확진 3일째인 수술 후 4일째 환자 38.3°C의 발열이 있었고 흉부X선 사진에서 폐경화 소견을 보여(Fig. 2), COVID-19로 인한 폐렴으로 판단하여 항바이러스제(VekluryⓇ-Remdesivir; Gilead Sciences Inc., Foster City, CA, USA)를 투여하였다. 이후 환자는 발열 및 흉부X선 사진상 폐렴소견 호전을 보였고(Fig. 2) 상승되었던 백혈구 및 C-반응성 단백질 수치 역시 호전 추세였으며, 확진 7일째 상하기도 모두에서 COVID-19 검사를 시행하였다. 각각에서 두 유전자 모두 CT값이 20 이하로 측정되어 높은 감염력에 대한 우려로 격리를 유지하였다[5]. 확진 10일째 재시행한 검사에서 상기도는 바이러스가 검출되었으나 CT값은 30 이상으로 상승하는 양상이며, 하기도는 비검출되어, 상하기도 불일치 결과를 보였으나 감염내과와 상의하 원내 방역 분류상(CT 20 이상 시 격리해제) 일반병실로 전실하였다. 확진 14일째 검사에서는 상하기도 모두 두 유전자의 CT값이 36 이하 양성으로 바이러스가 검출되었고, 확진 17일째 환자는 별다른 합병증 없이 퇴원하였다. 이후 확진 25일째 외래 추적 관찰에서 상기도는 두 유전자 모두 음성으로 비검출되었으나, 하기도는 두 유전자 모두 양성으로 바이러스가 검출되어 10일째와 반대의 두 번째 불일치 결과를 보였다. 확진 30일째 한 번 더 시행한 검사에서 상하기도 두 유전자 모두 음성으로 비검출이 확인되었다(Fig. 1).
후두전절제술을 받은 환자들은 고령, 장기간의 흡연력 혹은 만성폐쇄성 폐질환을 가지고 있는 경우들이 많고 암 환자 자체로 고위험군에 속하기 때문에 일반 환자군에 비하여 치사율이 더 높을 수 있으므로 진단이 신속, 정확해야 한다[6]. 본 증례의 경우 잠복기에 감염의 사실을 모른 채 수술이 진행되기는 하였으나 접촉력이 확인되자마자 지체 없이 검사부터 격리까지 이루어져 다른 환자들에게 전파를 막을 수 있었다. 특히 타 증례보고에서 상하기도 진단검사 결과의 불일치를 보인 것과 같이, 실제 기관절개창에서 위음성으로 추정되는 결과도 1회 확인되었기에, 감염 후 기도분리 상태에서 검체 진단 결과의 변화에 대해 고찰할 수 있는 증례로서 의미가 있다.
Real time RT-PCR은 COVID-19 확진에 황금표준으로 알려져 있다. 그러나 위음성 결과를 유발할 수 있는 다양한 변수가 존재하며, 본 증례처럼 채취기법 및 검체 종류, 검체 시간도 중요한 요소 중 하나이다. 비인두는 가장 특이적이고 정확한 장소로 알려져 있으나, 가래와 기관지 폐포 세척액과 같은 하기도 검체는 많은 바이러스 양으로 인해 더 높은 민감도를 갖고 있다[7]. 또한 검체 채취 및 바이러스 동력학상 관점에서는 중증질환으로 진행되면서 상기도의 바이러스 부하는 감소하고, 하기도는 늘어난다고 알려져 있다[8]. 이러한 특성들을 바탕으로 후두전절제술 및 기관절개술 환자들에 있어서는 반드시 상하기도 검체 채취가 모두 이루어져야 하고 더 나아가 기관절개창의 검체 채취 방법에 대해서도 교육이 필요할 것이다.
대부분 선별진료소에서 검체 채취가 이루어질 텐데 검사자가 후두전절제술 이후 환자의 해부학적 상태에 전문지식이 부족한 의료인일 가능성이 높다. 비인두 검체는 기존 시행하던 방식으로 시행하면 되지만 기관절개창에서 검사는 생소할 수 있다. American Head and Neck Society에서는 기관절개창에서 검체를 채취하는 몇 가지 원칙을 제시하였다. 우선 튜브를 가지고 있는 환자는 그대로 유지한 상태로 검사한다. 내관이 있는 경우는 제거하고 튜브의 원위부 끝까지 검체용 면봉을 삽입한다. 360° 회전하며 점액성 분비물을 채취하도록 하고 튜브주변으로 분출되어 나온 분비물이 있다면 사용해도 좋다. 대신 Heat Moisture Exchange (HME) 필터가 착용된 경우 이를 제거해야 하며 HME에 축적된 점액은 테스트에 사용해서는 안 된다[9].
이번 증례에서는 환자에게 COVID-19 관련 호흡기 증상이 없었으며 수술 전 COVID-19 환자와의 밀접접촉에 의한 선별검사 목적으로 COVID-19 검사가 진행되어 수술 후 2일째인 첫 번째 검사는 기관절개창에서 검사를 시행하지 못하였다. 또한, 감염집중치료 후 격리해제를 고려 중인 확진 7일째 상하기도 결과가 양성 검출로 같아, 후두전절제술 환자의 호흡기 통로, 감염경로의 특수성에 따른 상하기도 동시 채취의 중요성을 증명하기 위한 증례로 제한점이 있으며, 불일치를 보인 확진 10일째의 기관절개창, 25일째의 비인두에서 시행한 검사가 위음성일 가능성도 있어 대규모 증례의 추가연구가 필요할 것으로 보인다.
저자들은 COVID-19 감염 후 잠복기에 후두전절제술을 시행받고 폐렴까지 진행되었으나 완치된 후 PCR 검사결과까지 음성 확인된 드문 증례를 경험하였다. 본 증례를 통해 대 유행시기 동안 철저한 원내 방역수칙을 유지해야 하고, 후두전절제술 환자의 해부학적 특성을 고려한 방역수칙 및 COVID-19 진단 검체 채취법에 대한 고찰을 할 수 있었다.
ACKNOWLEDGMENTS
This research was supported by the Basic Science Research Program through the National Research Foundation of Korea (NRF) funded by the Ministry of Education (NRF-2019R1I1A3A010-63629). This work was also supported by the Soonchunhyang University Research Fund.
REFERENCES
1. Chang JW. Head and neck oncologic care during the COVID-19 pandemic. Korean J Head Neck Oncol. 2020; 36(1):1–8.

2. Fabbris C, Boaria F, Boscolo-Rizzo P, Emanuelli E, Spinato G. Discrepancies of SARS-CoV-2 testing results among patients with total laryngectomy. Eur Arch Otorhinolaryngol. 2022; 279(4):2193–6.

3. Schmid J, Prattes J, Kaufmann-Bühler AK, Riedl JM. Sampling site matters when testing for COVID-19 after total laryngectomy: A case report. Wien Klin Wochenschr. 2021; 133(7-8):416–7.

4. Beag MS, Kwon HR, Kim SW. A case of false negativity with COVID-19 diagnostic test in total laryngectomee. J Korean Soc Laryngol Phoniatr Logop. 2022; 33(1):54–7.

6. Liang W, Guan W, Chen R, Wang W, Li J, Xu K, et al. Cancer patients in SARS-CoV-2 infection: A nationwide analysis in China. Lancet Oncol. 2020; 21(3):335–7.

7. Huang Y, Chen S, Yang Z, Guan W, Liu D, Lin Z, et al. SARS-CoV-2 viral load in clinical samples from critically ill patients. Am J Respir Crit Care Med. 2020; 201(11):1435–8.

8. Rabaan AA, Tirupathi R, Sule AA, Aldali J, Mutair AA, Alhumaid S, et al. Viral dynamics and real-time RT-PCR Ct values correlation with disease severity in COVID-19. Diagnostics (Basel). 2021; 11(6):1091.

9. University of Oklahoma. Policy for COVID-19 testing of patients with pre-existing tracheostomes. University of Oklahoma [online] [cited 2022 Aug 22]. Available from: URL: https://www.ahns.info/wp-content/uploads/2020/04/Policy-for-COVID-testing-of-patients-with-stomas-4.7.2020.pdf.
Fig. 1.
Results of the coronavirus disease polymerase chain reaction tests. Inconsistent results were observed on the 10th and 25th days after diagnosis. NP, nasopharynx; OP, oropharynx; ND, not detected; NA, not applicated; E, envelope; RdRp, RNA-dependent RNA polymerase; RNA, ribonucleic acid.
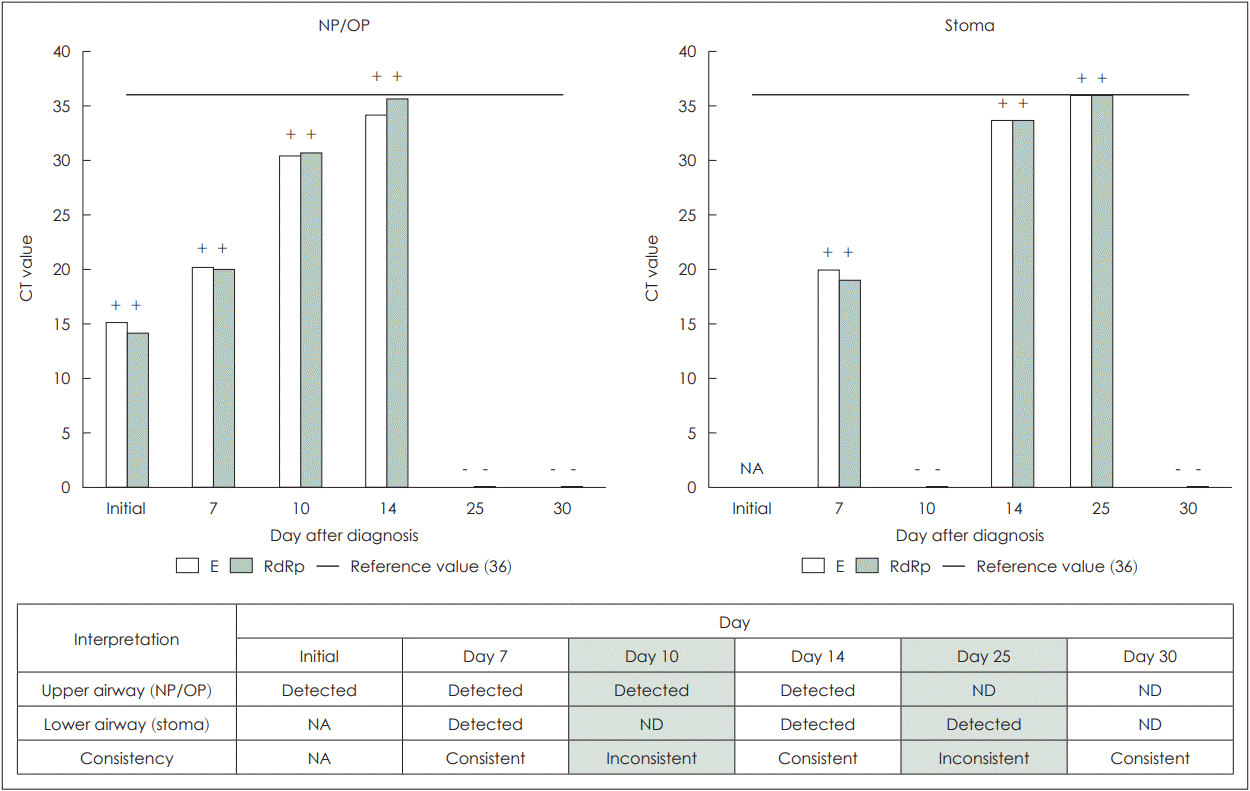
Fig. 2.
Chest radiographs taken during the in-hospital isolation ward stay. A: Chest radiograph performed on the 1st day after diagnosis revealed pulmonary infiltrates in the lower regions of the right lung. B: A chest radiograph performed on the 7th day of diagnosis revealed improvement in pulmonary infiltrates in the right lung.




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download