Abstract
Background
National surveillance data should be validated to identify data quality issues. Denominator data can substantially affect the healthcare-associated infection (HAI) rate; however, they are relatively overlooked compared to numerator data. We analysed the status of and problems with collecting denominator data by the Korean National Healthcare-associated Infections Surveillance System (KONIS).
Methods
This study was conducted in 21 (10.8%) of the 193 hospitals that participated in the KONIS ICU module between July 2016 and June 2017. A survey examined denominator data collection methods, such as patient days and device days of central lines and urinary catheters, between November and December 2017. The knowledge of central lines and urinary catheters specifically for KONIS reporting purposes, and the correct answer rate to questionnaires regarding specific situations related to the calculation of device days, were also evaluated.
Results
Counting the denominator data, the respective proportions using manual or electronic methods were 52.4% vs. 42.8% for patient days, 66.7% vs. 33.3% for central line days, and 61.9% vs. 38.1% for urinary catheter days. The rate of accurately understanding and responding to the case questions on device days through a survey was 19.0–81.0% for the central lines and 33.3–95.2% for the urinary catheters.
의료관련감염은 입원기간과 사망률 증가, 의료비용의 증가를 야기하는 중요한 문제이며 의료관련감염을 감시하는 것은 의료관련감염 중재에 필수적인 요소 중 하나이다. 우리나라에서는 2006년 7월부터 전국의료관련감염감시체계(Korean National Healthcare-associated Infections Surveillance System, KONIS)를 운영하고 있으며 특히 중환자실 부문은 해마다 참여병원이 증가하며 안정적으로 운영되고 있다[1]. 감염감시 자료는 의료관련감염관리 관련 정책을 수립하고 각 의료기관의 중재활동의 기초자료로 사용되기 때문에 자료의 신뢰도를 유지하는 것이 중요하다.
중환자실 의료관련감염 감시에서 의료관련감염률은 재원일수(patient-days) 1,000일당 의료관련감염 건수, 기구일수감염률은 기구일수(device-days) 1,000일당 기구관련감염 건수, 기구사용비는 기구일수/재원일수로 계산한다[2]. 의료관련감염률과 기구일수감염률을 계산할 때 분자(numerator)가 되는 요로감염, 혈류감염, 폐렴에 대한 정확한 진단 뿐 아니라 분모(denominator)에 해당하는 재원일수나 기구일수(유치도뇨관, 중심정맥관, 인공호흡기 기구일수) 자료도 감염률에 영향을 미칠 수 있기 때문에 일관되고 정확하게 수집하는 것이 중요하다[3].
국가 규모의 의료관련감염 감시체계에서는 자료의 질을 유지하기 위해 다양한 방법으로 자료의 정확도 조사를 시행하고 있는데 대부분의 조사에서 분자 자료에 해당하는 의료관련감염 여부를 정확하게 진단하고 있는지에 초점이 맞춰져 있다[4]. 상대적으로 분모에 해당하는 재원일수, 기구일수 등의 자료에 대해서는 연구가 적고 중요성이 간과되어 왔다. KONIS에서도 2008년도부터 자료의 타당도와 신뢰도 조사를 시행해 오고 있는데 분자 자료에 해당하는 감염 환자 보고를 정확하게 하고 있는지에 대해 초점이 맞춰져 있었다[4,5]. 본 연구에서는 의료관련감염률에 영향을 미칠 수 있는 분모 자료의 중요성을 인식하고 KONIS 참여병원에서 재원일수와 기구일수 자료를 수집하는 방법에 대해 설문 조사를 통하여 현황을 분석하고자 하였다.
2016년 7월부터 2017년 6월까지 KONIS 중환자실 부문에 참여한 총 195개의 참여 병원 중에서 21개(10.8%)의 병원을 선정하여 조사하였다. 2017년도 KONIS 자료 타당도 및 신뢰도 조사의 일환으로 진행되었으며 2016년 3분기 의료관련감염률에 따라 선정된 10개의 병원(0, 0-25백분위, 25-50백분위, 50-75백분위, 75-100백분위의 5개 군에서 각 2개 병원을 선정)과 1년 동안 KONIS에 감염 보고가 0건이었던 11개 병원을 대상으로 하였다[6].
2017년 11월부터 12월까지 재원일수, 유치도뇨관과 중심정맥관 기구일수의 자료 수집 방법에 대해 설문조사를 진행하였다. 총 재원일수는 각 병원에서 정해 놓은 일정한 시간에 매일 중환자실 재원 환자수를 계산해서 기록하고 매달 마지막 날에 이 수를 모두 더한 것이다. 총 기구일수는 각 병원에서 정해 놓은 일정한 시간에 매일 중환자실에 입원하고 있으면서 유치도뇨관, 중심정맥관 또는 인공호흡기를 가지고 있는 그 날의 중환자실 기구환자 수를 세서 기록하고 매달 마지막 날에 이 수를 모두 더한 것을 의미한다[2]. 각 병원의 자료 수집 담당자에게 설문을 작성하도록 요청하고 직접 방문하거나 이메일 혹은 우편으로 설문지를 회수하여 응답 내용을 분석하였다. 설문 내용은 전산 혹은 수기 중 어떤 방법으로 재원일수와 기구일수 자료를 수집하는지, 자체적으로 수집된 자료의 정확도를 검증하는 과정이 있는지, 자료 수집 방법에 대한 정보를 얻는 방법, 자료수집 업무를 담당하는 인력, 업무 담당 인력 부재시의 조치, 유치도뇨관과 중심정맥관 기구일수 계산에 관한 증례 문항 등이 포함되었다(Supplementary Table 1). 설문지는 미국 National Healthcare Safety Network (NHSN)의 정확도 자료 조사 도구를 참조하여 개발하였다[7].
설문에 참여한 21개 병원의 병상수는 중위값 272개(사분위수 범위, 220-423)였다. 200-299 병상 병원이 13개(61.9%)로 가장 많았고 300-499 병상 규모가 5개(23.8%), 700-899 병상 규모가 2개(9.2%), 900 병상 이상은 1개(4.8%) 병원이었다. 국공립 병원이 9개(42.9%)이고 나머지 12개(57.1%)는 사립 병원이었다. 감염관리전담인력은 각 병원 당 중위값 3명(사분위수 범위, 2-3)이었고 이들은 1인당 평균 135 병상을 담당하고 있었다. 감염내과 전문의가 근무하고 있는 병원은 7개(33.3%)였다. 2016년 7월부터 신규로 참여한 병원이 15개(71.4%), 기존부터 참여해오던 병원은 6개(28.6%)였다.
재원일수와 기구일수 자료를 수집하는 담당자는 감염관리실 간호사(9/21, 42.9%), 중환자실 간호사(9/21, 42.9%), 두 직종이 모두 관여하는 경우가 9.5% (2/21)였고 1개(4.8%) 병원에서는 의무기록실장이 담당한다고 응답하였다. 자료 수집 담당자가 부재중일 때는 중환자실 간호사(10/21, 47.6%)나 감염관리실 간호사(7/21, 33.3%)가 업무를 담당하는 경우가 대부분이었고 전산작업을 이용한다고 응답한 경우, 의무기록실장이 대리하는 경우, 해당업무를 대리하는 인력이 없는 경우 그리고 무응답이 각각 1건씩 있었다. 인터넷(웹) 기반의 전산프로그램(Web-based Report and Analysis Program, KONIS WRAP)에 재원일수나 기구일수를 입력하는 것은 대부분의 병원(19/21, 90.4%)에서 감염관리실 간호사가 담당하고 있었다.
재원일수 계산은 매일 또는 매주 수기로 계산(52.4%)하거나 전산 프로그램을 이용(42.8%)하는 순이었고, 1개(4.8%) 병원에서는 전산프로그램과 수기의 두 가지 방법을 병용한다고 응답하였다. 수기로 재원일수를 계산하는 11개 병원 중에서 담당자가 아닌 다른 사람이 주기적으로 다시 계산하여 정확도를 분석한다고 응답한 병원은 3개(14.3%)였고 전산프로그램을 이용하는 9개 병원 중에서 주기적으로 수기로 계산하여 비교하는 방법으로 자료의 정확도 분석을 시행하는 병원은 5개(23.8%)였다.
20개(95.2%)의 병원에서 재원일수를 계산하는 특정한 시간이 있다고 응답했으며, 그 시간대는 밤 근무(12/21, 57.1%), 오전 근무(4/21, 19.0%), 오후 근무(2/21, 9.5%), 기타(2/21, 9.5%)의 순이었다. 21개 모든 병원에서 재원일수를 계산하는 시간에 입원해 있는 환자의 명수를 계산하여 입력한다고 응답하였다.
하루 이상 자료를 수집하지 못하여 누락된 자료가 발생했을 때 수집한 자료를 바탕으로 의료기관 자체적으로 누락된 자료를 추정하여 보고하는 경우는 33.3% (7/21)였으며 누락된 자료는 적용하지 않고 계산 가능한 자료의 총합을 보고하는 경우가 23.8% (5/21), 누락된 날의 재원환자 명단이나 전자의무기록을 확인하여 자료를 수집하는 경우가 23.8% (5/21)였다. 4개(19.0%) 병원에서는 자료의 누락이 발생한 경우가 없다고 응답하였다.
중심정맥관 기구일수를 계산하는 방법에서는 14개(66.7%)의 병원에서 매일 또는 매주 수기로 계산한다고 응답하였으며, 7개(33.3%) 병원에서 전산프로그램을 이용한다고 하였다. 수기로 계산하면서 담당자 외의 사람이 주기적으로 다시 계산하여 비교해보는 병원은 3개(14.3%)였고 전산으로 계산하면서 수기로 계산한 중심정맥관 기구일수와 주기적으로 비교하며 정확도를 확인하는 병원은 5개(23.8%)였다.
유치도뇨관 기구일수를 계산하는 방법에서 13개(61.9%) 병원에서는 매일 또는 매주 수기로 계산한다고 응답하였고 8개(38.1%) 병원에서는 전산 프로그램을 이용한다고 하였다. 수기로 계산하면서 담당자 외의 사람이 주기적으로 다시 계산하여 비교해보는 병원은 3개(14.3%)였고 전산프로그램을 주로 이용하면서 수기로 계산한 유치도뇨관 기구일수와 주기적으로 비교하며 정확도를 확인하는 병원은 5개(23.8%)였다.
재원일수나 기구일수의 정의나 계산 방법에 대해 배울 수 있는 교육 기회는 KONIS 워크숍(71.4%)과 KONIS 참여병원 실무자 교육(71.4%)이라는 응답이 가장 많았고 KONIS 매뉴얼로 스스로 학습하는 경우(42.9%), 동료나 이전 담당자에게 인계를 받는 경우(42.9%)의 순으로 보고되었다.
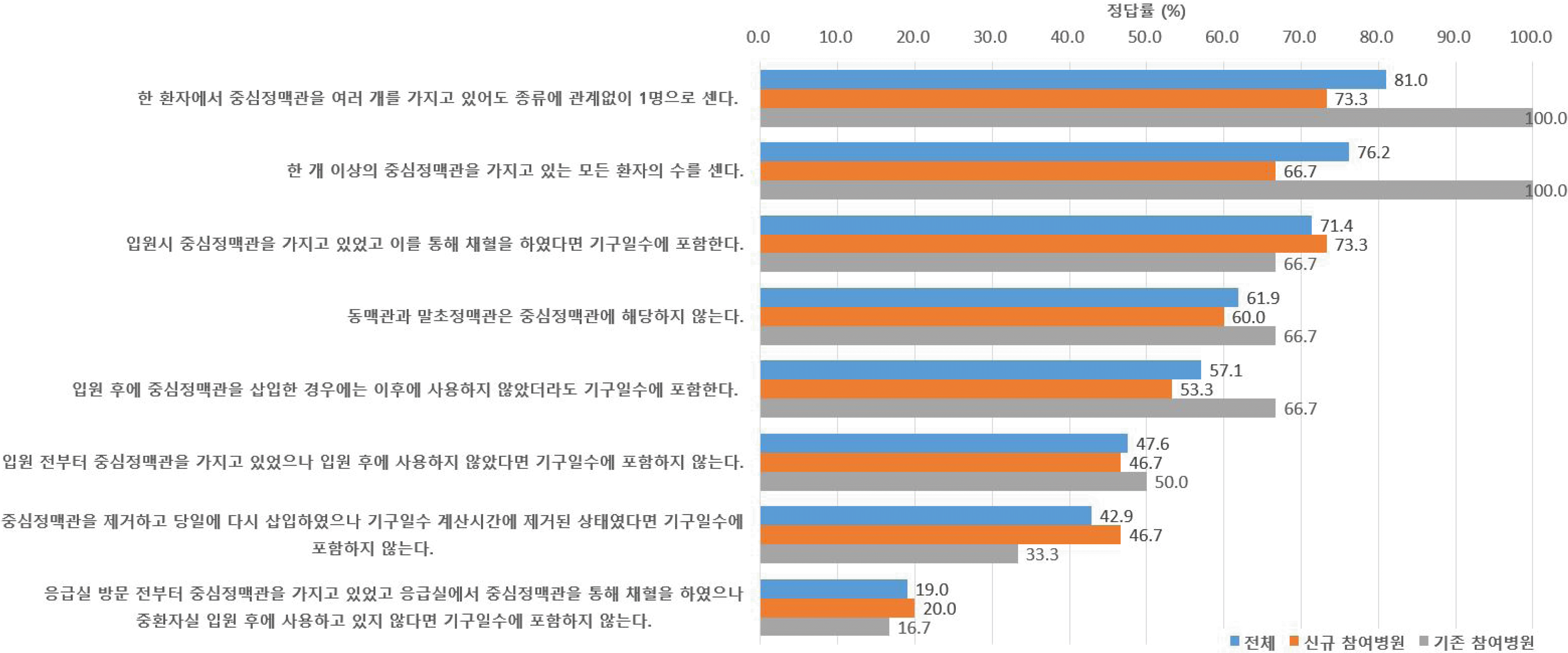
중심정맥관 기구일수 증례 문항에 대한 설문 결과를 Fig. 1에 정리하였다. 총 8개의 문항에 대해 정답률은 19.0-81.0%였다. 중심정맥관 기구일수를 계산할 때 삽입된 중심정맥관 개수나 사용하고 있는 중심정맥관의 개수가 아니라 한 개 이상의 중심정맥관을 가지고 있는 환자의 수를 센다는 지식에 관한 문항에서는 정답률이 76.2-81.0%였다. 중심정맥관 기구일수 계산에 포함되는 중심정맥관의 종류에 대한 지식을 평가하는 문항의 정답률은 61.9%였다. 입원 전부터 가지고 있었더라도 입원 후에 사용하였다면 기구일수에 포함된다는 내용과 사용하지는 않았더라도 입원 후에 삽입하였다면 기구일수에 포함된다는 문항의 정답률은 각각 71.4%, 57.1%였다. 입원기간 내에 삽입하지 않았고 사용 하지도 않은 중심정맥관은 포함하지 않는다는 지식에 대한 문항의 정답률은 47.6% (기존 참여병원 50.0%, 신규 참여병원 46.7%, P=1.000)였다. 중심정맥관을 제거하고 다시 삽입하였더라도 기구일수 계산 시간에 중심정맥관이 제거된 상태였다면 기구일수에서 제외해야 한다는 증례에 대한 정답률은 42.9% (기존 참여병원 33.3%, 신규 참여병원 46.7%, P=0.659)였다. 응급실에서 사용하였더라도 중환자실에서 사용하지 않은 중심정맥관은 기구일수에 포함하지 않는다는 문항에 대한 정답율이 19.0% (기존 참여병원 16.7%, 신규 참여병원 중 20.0%, P=1.000)로 가장 낮았다. 중심정맥관 기구일수 관련 각 문항의 정답 응답 여부에 영향을 미치는 인자들을 분석하였는데 KONIS 참여기간(신규 참여 여부), 병상규모, 감염관리전담인력 인원수와 정답 응답 여부에는 통계적으로 유의한 차이는 없었다.
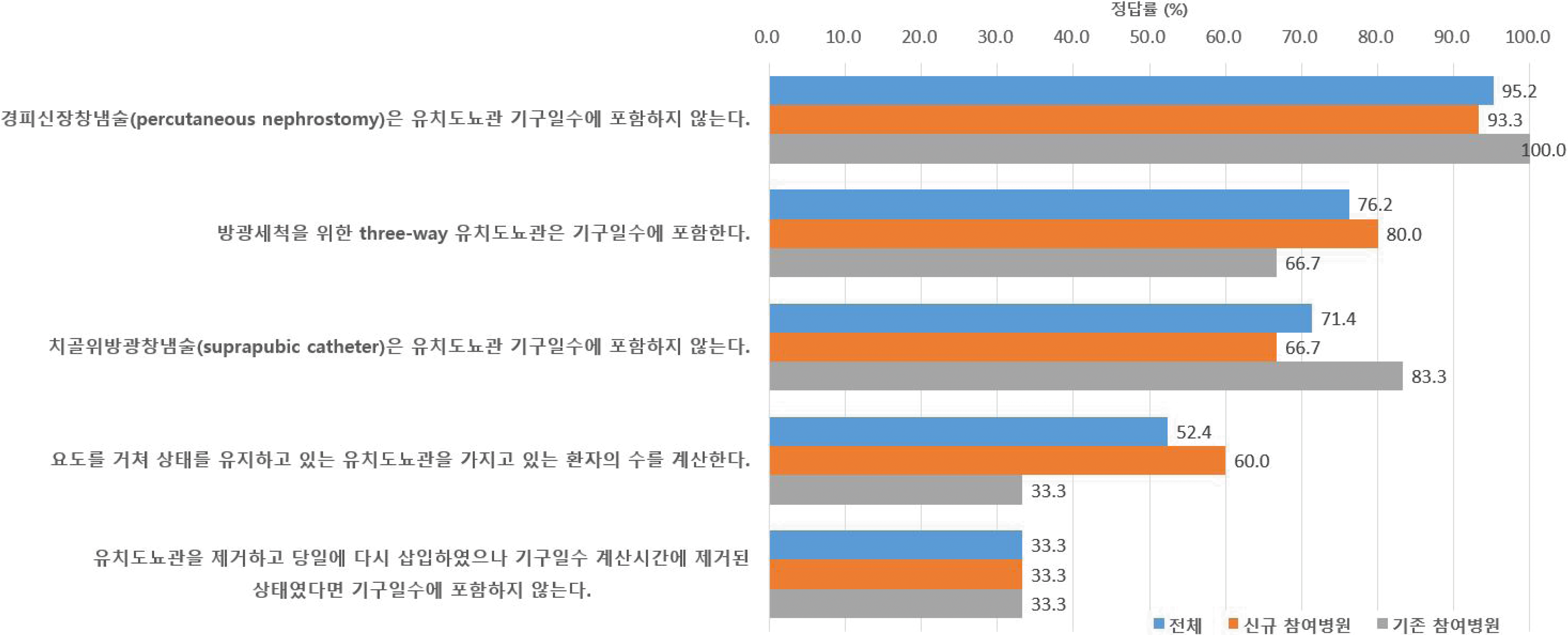
유치도뇨관 기구일수 관련 문항 설문 결과를 Fig. 2에 정리하였다. 총 5개의 문항에 대해 정답률은 33.3-95.2%였다. 유치도뇨관 기구일수에 계산에 포함되는 도뇨관의 종류에 대한 문항의 정답율은 71.4-95.2%였고 요도를 경유하는 유치도뇨관을 가지고 있는 환자의 수를 계산한다는 지식에 대한 정답률은 52.4% (기존 참여병원 33.3%, 신규 참여병원 60.0%, P=0.361)였다. 유치도뇨관을 제거하고 다시 삽입하였더라도 기구일수 계산 시간에 유치도뇨관이 제거된 상태였다면 기구일수에서 제외해야 한다는 증례에 대한 정답률이 33.3% (기존 참여병원 33.3%, 신규 참여병원 33.3%, P=1.000)로 가장 낮았다. 유치도뇨관 기구일수 관련 각 문항의 정답 응답 여부와 KONIS 참여기간, 병상규모, 감염관리전담인력의 수 사이에 통계적으로 유의한 차이는 없었다.
의료관련감염 감시체계에서 감염률은 재원일수 1,000일당 의료관련감염 건수, 기구일수 감염률은 기구일수 1,000일당 기구관련 감염 건수의 형태로 표준화하여 보고하고 있다. 감염률 계산의 분자 자료에 해당하는 요로감염, 혈류감염, 폐렴을 정확하게 진단하는 것이 감염률 자료의 신뢰도에 중요하기는 하지만 분모자료에 해당하는 재원일수, 기구일수도 정확도에 영향을 미칠 수 있다. 따라서 분모자료의 정확도에 대한 검토는 전체 의료관련감염률 자료의 질과 직접적으로 연관이 된다고 할 수 있다. 그러나 분모자료의 신뢰도에 대해서는 상대적으로 그 중요성이 간과되고 있으며 분모자료에 대해 정확도를 조사한 연구는 제한적이다[8].
의무기록과 처방프로그램의 전산화가 보편화되면서 전산화방법을 이용한 자료 수집이 널리 사용되고 있다[9]. 본 연구에서도 재원일수의 경우 전산화방법을 이용해서 자료를 수집하는 경우가 42.8% (9/21)에 달했다. 기구일수의 경우에는 중심정맥관과 유치도뇨관 기구일수 모두에서 전산화방법을 이용하는 경우가 30% 이상이었다. 제한된 인력 및 자원으로 의료관련감염 감시를 하기 위하여 전산화 자료 수집방법이 수기 자료 수집방법을 대체할 수 있을 것인가에 대한 연구들이 진행되어왔다[10-13]. 미국 코네티컷에서 23개 병원 총 1,988명 환자의 의무기록을 검토하여 후향적으로 진행한 연구에 따르면 17개 병원에서 300 재원일수(17.2%), 200 중심정맥관 기구일수(21.7%)가 과대평가된 것으로 나타났고, 재원일수의 경우 수기로 자료를 모으는 것이 전산화방법보다 정확한 것으로 보고하였다[8]. 미국의 NHSN에서는 수기 방법 사용을 우선적으로 권고하고 있으며 전산화방법을 사용할 경우 최소 연속된 3개월간 수기방법과 비교하여 오차가 5% 이내인 경우에만 이용할 것을 권고하고 있다[14]. 하지만 수기 방법이 항상 전산화방법보다 우수한 것은 아니다. 수기 방법의 경우 시간이 많이 걸리고, 담당자의 숙련도에 따라 오류가 증가할 수도 있다. NHSN의 5% 규칙과 같이 수기와 비교하여 오차범위를 증명한 전산화방법이라면 적은 시간과 노력으로 원하는 결과를 얻을 수 있을 것이다. 실제로 몇몇 연구들은 자동화방법이 수기계산 방법을 대체할 정도의 수준이며 이를 이용함으로써 의료관련감염 감소를 위한 중재활동 등 더 중요한 업무에 인력과 자원을 활용할 수 있을 것이라는 의견을 피력하기도 했다[10,15]. 전산화방법이라는 것은 단순히 프로그램만을 의미하는 것이 아니라 정의에 맞는 정확한 자료를 추출하고 정리할 수 있는 능력, 수기자료와 비교하여 정확도를 관리하는 것, 이를 위한 기술 지원과 담당자 교육 등을 모두 포함하는 것이라고 할 수 있다. 또 다른 연구들 에서는 일정한 달 또는 일정한 날에 측정한 기구일수를 대표로 도입하여 사용할 수 있을지, 허용 가능한 정도의 오차인지를 조사하기도 하였다[16,17]. Klevens 등[16]이 시행한 연구에서는 일주일에 하루만 기구일수를 계산해서 일주일 전체 자료에 도입을 하였고, 저자들은 오차가 5% 이내이므로 기계적인 업무에서의 인력과 시간을 줄여 더 중요한 의료관련감염 예방 활동에 집중하자는 주장을 하였다. 이와 같이 재원일수나 기구일수 측정에 소모되는 자원을 감소시키고자 하는 노력이 지속되고 있다.
본 연구에서는 설문조사를 통해 재원일수를 정확하게 계산하고 있는지 실태를 파악하고자 했다. 재원일수 계산을 할 때는 매일 일정한 시간에 당시 입원해 있는 환자의 인원수를 계산해야 한다. 1개 병원을 제외하고는 모두 일정한 시간에 재원일수를 계산한다고 응답을 하였으며, 해당 시간은 각 병원의 상황에 따라 다양한 양상을 보였다. NHSN의 경우 누락된 재원일수나 기구일수 자료 처리에 대한 가이드라인이 마련되어 있으며 해당 상황에 대해 구체적인 시나리오를 제시하고 해결방안에 대해 설명하고 있다[18]. 재원일수나 기구일수가 한달 중 하루 또는 이틀이 누락이 된 경우에는 인접한 날짜의 수치를 적용하도록 하고 한달 중 3-14일의 분모자료가 누락된 경우에는 해당 달을 여러 개의 구간으로 분류한 다음 가장 인접한 달의 해당 구간 자료를 사용하도록 하고 있다. 만약 31일까지 있는 달의 21-31일 구간자료를 사용해야 한다면 바로 인접해 있는 달이 아닌 한 달의 총 일수가 같은 달 중에서 가장 가까운 달의 자료를 사용하도록 한다. 한 달 중 15일 이상의 분모자료가 누락된 경우에는 해당 달의 자료를 사용하지 않고 한달의 총 일수가 같은 달 중에서 가장 가까운 달의 자료를 사용한다. 본 연구에서는 누락된 재원일수를 어떻게 처리하고 있는지에 대해 설문을 진행했는데 누락된 자료는 적용하지 않는다고 응답한 경우가 23.8%였고, 의료기관 자체적으로 누락된 자료를 추정하여 보고하거나 해당 날짜의 재원환자 명단이나 전자의무기록을 확인하여 자료를 수집한다고 응답한 경우가 57.1%였다. KONIS 매뉴얼에서는 재원일수나 기구일수 자료 누락과 관련된 지침을 제공하고 있지는 않아서 여러 참여병원에서 분모자료를 일관성 있게 수집하기 위해서는 NHSN과 같이 구체적인 지침을 제공하는 것을 고려해야 할 것이다.
기구일수 자료를 정확하게 수집하기 위해 가장 기본이 되는 것은 기구의 정의에 대한 이해라고 할 수 있다. 중심정맥관 기구일수 관련 문항 설문조사 결과에서 기구일수 계산에 포함되는 중심정맥관의 종류나 자료수집 방법에 대한 이해가 부족한 점이 확인되었다. 특히 정답율이 50% 미만인 문항도 3문항(37.5%) 있었다. 유치도뇨관 기구일수 관련 문항에서도 유치도뇨관에 해당하는 기구인지 확인하는 지식에 대한 정답률이 52.4%로 낮았다. 또한 중심정맥관과 유치도뇨관 기구일수 모두에서 중심정맥관이나 유치도뇨관을 가지고 있었더라도 기구일수 계산시간에 제거된 상태였다면 기구일수에 포함시키지 않는다는 문항에 대한 정답률이 각각 42.9%와 33.3%로 낮았다. 이러한 결과를 통해 기구일수에 포함하는 기구의 정의, 기구일수 계산시간에 대한 개념, 중환자실에서 사용된 기구만 포함한다는 개념에 대한 이해도가 낮은 것으로 분석할 수 있었다. 향후 재원일수나 기구일수 자료 수집 방법에 대해서 증례 제시를 포함하는 구체적인 내용의 교육이 필요하겠다. 본 연구의 경우 참여한 21개의 기관 중 15개(71.4%)의 기관이 KONIS에 신규로 참여했지만 정답 응답 여부에 신규 혹은 기존 참여 여부가 유의한 영향이 없었던 점을 고려할 때 일부 증례 문항에 대한 정답률이 낮았던 것이 신규 참여병원 만의 문제는 아닌 것으로 추정된다. 분석대상 병원의 수가 적어서 통계적 유의성을 증명하지 못하였을 가능성도 있으나 기존 참여병원에서도 담당자 변경 등의 상황이 있을 수 있으므로 전체 참여 병원에 대해 지속적인 교육의 기회를 제공하는 것이 중요할 것이다.
본 연구는 전체 참여 기관 중 일부에 대해서만 설문 조사를 시행하였고 신규참여병원의 비율이 높았기 때문에 전체 참여병원의 현황을 대변한다고 볼 수는 없다. 또한 각 병원에서 보고한 분모자료의 정확도를 평가하지는 못했다는 제한점이 있다. 그러나 의료관련감염 감시에서 분모가 되는 자료를 어떻게 입력하고 있는지 처음으로 실태를 조사하고 분석했다는 점에서 의의를 가진다. 향후에는 보다 많은 병원을 대상으로 조사하는 것을 고려해 볼 수 있겠고 정답율이 낮았던 내용을 중심으로 추후 참여 병원 교육이나 증례토의 등에 활용함으로써 이들 자료의 정확도를 높이는 데에 기여할 수 있을 것이다.
재원일수, 기구일수를 포함한 의료관련감염 감시의 분모자료는 정확하게 수집되지 않을 경우 전체 의료관련감염률 자료에 영향을 줄 수 있다. 따라서 분모자료의 정의와 수집과정에 대한 지속적인 교육이 필요하겠다.
Supplementary material can be found via https://doi.org/10.14192/kjicp.2023.28.1.78.
REFERENCES
1. Korean National Healthcare-associated Infections Surveillance System. KONIS 2020 ICU manual. http://konis.cafe24.com/xe/manual/20922. (Updated on 5 November 2020).
2. Korean National Healthcare-associated Infections Surveillance System. KONIS 2016 ICU manual. http://konis.cafe24.com/xe/index.php?mid=manual&page=2&document_srl=609. (Updated on 27 July 2018).
3. Rich KL, Reese SM, Bol KA, Gilmartin HM, Janosz T. 2013; Assessment of the quality of publicly reported central line-associated bloodstream infection data in Colorado, 2010. Am J Infect Control. 41:874–9. DOI: 10.1016/j.ajic.2012.12.014. PMID: 23498552.

4. Kwak YG, Choi JY, Yoo HM, Lee SO, Kim HB, Han SH, et al. 2017; Validation of the Korean National Healthcare-associated Infections Surveillance System (KONIS): an intensive care unit module report. J Hosp Infect. 96:377–84. DOI: 10.1016/j.jhin.2017.04.003. PMID: 28545827.

5. Jeon MH, Kim TH, Kim SR, Chun HK, Han SH, Bang JH, et al. 2014; Korean Nosocomial Infections Surveillance system, intensive care unit module report: summary of data from July 2011 through June 2012. Korean J Nosocomial Infect Control. 19:52–63. DOI: 10.14192/kjnic.2014.19.2.52.

6. Kwak YG. Validation of the surveillance and reporting of healthcare-associated infection data to the Korean National Healthcare-associated Infectious Surveillance System (KONIS). https://library.nih.go.kr/ncmiklib/mlib/mlibViewReport.do?searchSubTarget=report&bibctrlno=7222220. (Updated on 12 March 2018).
7. Centers for Disease Control. National Healthcare Safety Network (NHSN) external validation guidance and toolkit 2015. Appendix 2: surveillance surveys. https://www.cdc.gov/nhsn/pdfs/validation/archive/2015-nhsn-ev-guidance-p.pdf. (Updated on 1 January 2023).
8. Backman LA, Nobert G, Melchreit R, Fekieta R, Dembry LM. 2014; Validation of the surveillance and reporting of central line-associated bloodstream infection denominator data. Am J Infect Control. 42:28–33. DOI: 10.1016/j.ajic.2013.06.014. PMID: 24176605.

9. Woeltje KF, Lin MY, Klompas M, Wright MO, Zuccotti G, Trick WE. 2014; Data requirements for electronic surveillance of healthcare-associated infections. Infect Control Hosp Epidemiol. 35:1083–91. DOI: 10.1086/677623. PMID: 25111915.

10. Wright MO, Fisher A, John M, Reynolds K, Peterson LR, Robicsek A. 2009; The electronic medical record as a tool for infection surveillance: successful automation of device-days. Am J Infect Control. 37:364–70. DOI: 10.1016/j.ajic.2008.11.003. PMID: 19269712.

11. Shelly MA, Concannon C, Dumyati G. 2011; Device use ratio measured weekly can reliably estimate central line-days for central line-associated bloodstream infection rates. Infect Control Hosp Epidemiol. 32:727–30. DOI: 10.1086/660860. PMID: 21666408.

12. Stevenson KB, Khan Y, Dickman J, Gillenwater T, Kulich P, Myers C, et al. 2008; Administrative coding data, compared with CDC/NHSN criteria, are poor indicators of health care-associated infections. Am J Infect Control. 36:155–64. DOI: 10.1016/j.ajic.2008.01.004. PMID: 18371510.

13. Tejedor SC, Garrett G, Jacob JT, Meyer E, Reyes MD, Robichaux C, et al. 2013; Electronic documentation of central venous catheter-days: validation is essential. Infect Control Hosp Epidemiol. 34:900–7. DOI: 10.1017/S0195941700033695. PMID: 23917903.

14. National Healthcare Safety Network. Bloodstream infection event (central line-associated bloodstream infection and non-central line associated bloodstream infection). NHSN patient safety component manual. http://www.cdc.gov/nhsn/PDFs/pscManual/4PSC_CLABScurrent.pdf. (Updated on 1 January 2023).
15. Thompson ND, Edwards JR, Bamberg W, Beldavs ZG, Dumyati G, Godine D, et al. 2015; Estimating central line-associated bloodstream infection incidence rates by sampling of denominator data: a prospective, multicenter evaluation. Am J Infect Control. 43:853–6. DOI: 10.1016/j.ajic.2015.03.031. PMID: 26004907. PMCID: PMC6498435.

16. Klevens RM, Tokars JI, Edwards J, Horan T. 2006; Sampling for collection of central line-day denominators in surveillance of healthcare-associated bloodstream infections. Infect Control Hosp Epidemiol. 27:338–42. DOI: 10.1086/503338. PMID: 16622809.

17. Thompson ND, Edwards JR, Bamberg W, Beldavs ZG, Dumyati G, Godine D, et al. 2013; Evaluating the accuracy of sampling to estimate central line-days: simplification of the National Healthcare Safety Network surveillance methods. Infect Control Hosp Epidemiol. 34:221–8. DOI: 10.1086/669515. PMID: 23388355.

18. National Healthcare Safety Network. NHSN guidance for missing device-associated denominator data. https://www.cdc.gov/nhsn/pdfs/gen-support/MissingDenomData-508.pdf. (Updated on December 2021).




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download