Abstract
An accessory parotid gland is salivary gland tissue that exists separately anterior to the parotid gland. Since malignant tumors can be found in about 50% of accessory parotid tumors, the standard treatment is radical resection via externa l approach. However, with the development of endoscopic surgery in the head and neck field, the transoral approach using an endoscope is also being tried. Although this technique could remove benign tumors without skin incision, there may be cases where removal via transoral approach may prove difficult. The authors experienced a case of failed attempt to remove pleomorphic adenoma in the accessory parotid gland via transoral approach in a 24-year-old male patient. We analyzed the causes of surgical failure in this case from various perspectives. We believe that our lessons from this failed case could help determine the appropriate surgical indications of transoral approach in the accessory parotid gland tumor.
Go to : 
뺨에서 발생하는 종괴는 피부, 피하 조직, 림프관, 침샘 등의 여러 조직들에서 유래할 수 있다. 부이하선은 이하선 전방에 분리되어 존재하는 침샘 조직을 말하며 인구의 21%에서 56%까지 다양하게 존재한다고 보고된다[1]. 부이하선의 종괴는 드물며 전체 이하선 종괴의 약 1%-7.7%를 차지한다[2]. 종괴의 50% 정도에서 악성이 발견되기 때문에 표준 치료는 외부 접근을 통한 근치적 절제술이며[2] 이러한 접근은 안면 신경과 이하선관을 보존하기에는 용이하지만 피판을 크게 들어야하며 피부 흉터를 남긴다[3]. 두경부 영역에서 내시경이 발전하면서 부이하선 종괴를 내시경을 이용한 구강 내 접근으로 제거하는 방법이 시도되고 있다[4]. 종괴가 너무 크거나, 술전 시행한 조직검사에서 악성이 의심되는 경우 외에는 내시경을 통한 구강 내 접근법은 피부 절개 없이 부이하선의 양성 종괴를 제거하는 데 유용하다[5]. 하지만 부이하선의 종괴가 구강 내 접근법으로 제거하기 어려운 경우도 있을 것이다. 저자들은 24세 남자 환자의 부이하선에서 발생한 다형선종을 내시경을 이용한 구강 내 접근법으로 제거에 실패한 1예를 경험하고 구강 내 접근법으로 수술이 어려운 경우에 대해 분석하여 향후 적절한 수술 적응증에 도움이 되고자 한다.
Go to : 
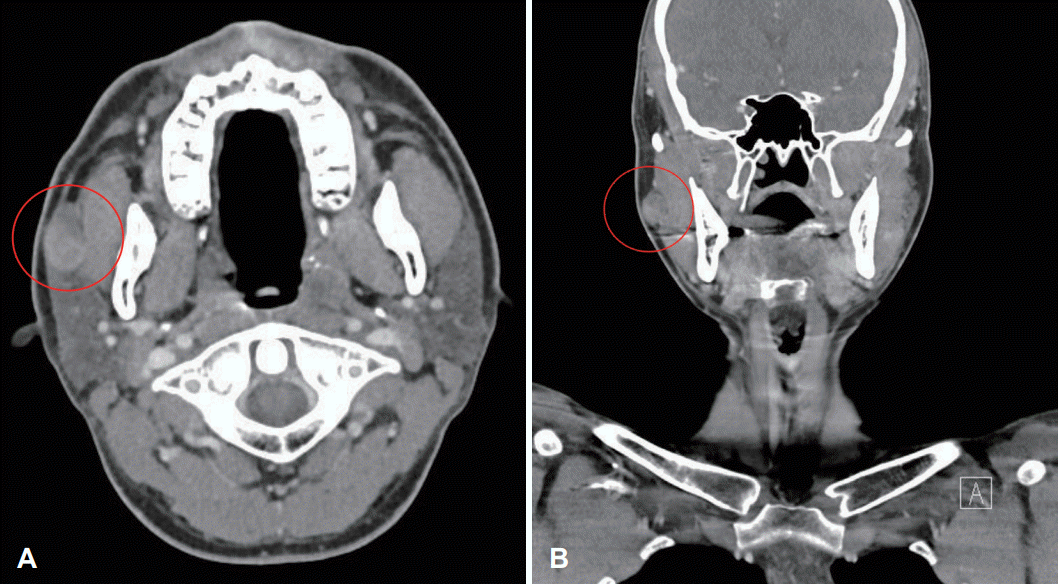
24세 남자 환자가 내원 2년 전 처음 발견하고 내원 6개월 전부터 커지는 우측 뺨의 종괴로 내원하였다. 자가면역질환을 포함한 침샘 부위 염증 등의 과거력 및 수술력은 없었다. 환자는 종괴로 인한 통증 등의 증상은 호소하지 않았다. 신체 검사에서 우측 뺨에 약 1.5×2 cm 크기의 단단하고 유동성이 있는 종괴가 촉진되었고 압통 및 안면신경 마비 증상은 없었다. 초음파 유도 세침흡인검사에서 다형선종 의증이 진단되었다. 경부 컴퓨터단층촬영(CT)에서 우측 이하선 전방에 22 mm의 뷸균질하게 조영 증강되는 종괴가 확인되어 영상의학적으로 우측 이하선 전방의 다형선종이 의심되었다(Fig. 1). 종괴는 2 cm 크기에 충분한 유동성을 가졌으며, 1/2 정도가 입안에서 만져졌으며 피부쪽에서 종괴의 2/3 이상이 촉진되었다. 구강 내에서 종괴의 촉진 정도가 구강 내 접근법의 가능성을 결정하는 중요한 요소이기에 위와 같은 이학적인 검사를 통해 구강 내 접근법을 통한 수술이 가능할 것으로 판단하였으며 젊은 환자에서 미용적인 장점을 고려하여 전신마취하에 구강 내 접근법을 통한 부이하선 종괴 절제술을 계획하였다. 수술 전 환자와 보호자에게 구강 내 접근법을 먼저 시도하고 만약 실패하면 외부 접근을 통한 절제술도 시행할 수 있다는 설명을 하였다.
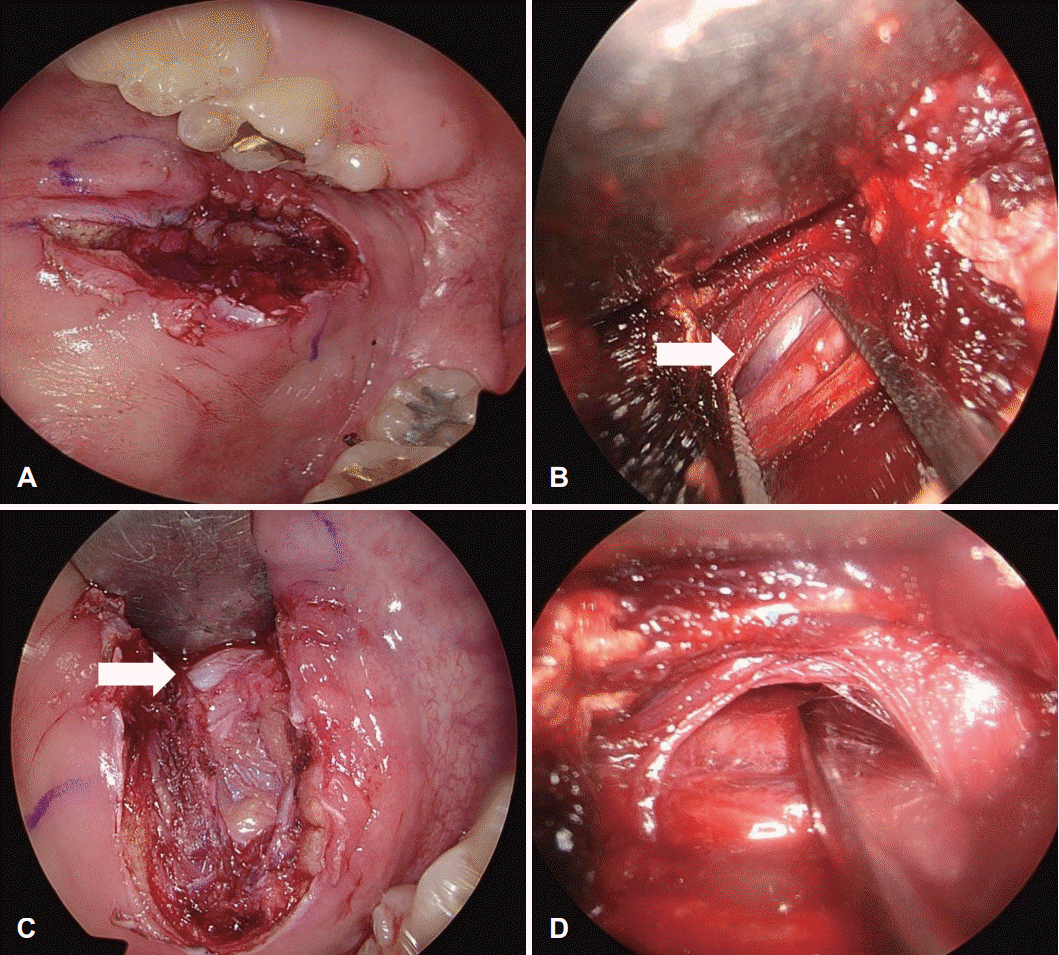
안면신경 확인을 위해 수술 중 신경 감시장치를 사용하였으며 이하선관의 전방으로 구강 점막과 협근까지 수직 절개를 가하였다(Fig. 2A). Mosquito forceps을 이용하여 구강 점막 피판을 들어올렸고 이후 0도, 30도 내시경을 삽입하여 수술 시야를 확보하였다. 약 2시간 가량 구강 내 접근을 시도하였으나 전체적인 수술 시야가 좁았고 종괴의 앞 1/4 정도만 노출되었으며 더 넓은 수술 시야를 확보할 수 없었다. 저작근의 윗면으로 박리를 진행하여 종괴를 노출시켰으며(Fig. 2B) 협부 안면신경이 종양의 전방 가운데를 종단해 지나가는 것을 확인하였다(Fig. 2C). 신경 손상을 피해 종괴의 측면으로 박리를 진행하였으나 종괴가 저작근보다 뒤에 위치하여 수술 공간이 술전 예상보다 깊고 멀었다. 이로 인해 시야가 좁아 내시경과 수술 기구들 간의 충돌이 빈번하게 발생했으며 수술자의 왼손은 공간 확보를 위해 저작근을 주로 당기고 있어 우측 한 손으로만 종괴를 박리해야 하는 상황이어서 수술 진행이 어려웠다(Fig. 2D). 좁은 공간으로 인해 보조자는 손으로 뺨에서 종괴를 최대한 앞으로 미는 것 외에 입안에서 주위 구조물을 견인하는 데 도움을 줄 수 없었다. 종괴가 안면신경보다 바깥에 위치하고 있었기 때문에 안면신경을 내측 아래 방향으로 밀면서 종괴를 박리하려 했으나 좁은 수술 공간으로 신경을 분리할 수 없었다. 안면신경 손상의 위험성이 높다고 판단하여 수술 중 보호자에게 상황을 설명한 후 동의 하에 외부 접근법으로 수술을 변경하였다. 종괴의 전방 1/4은 박리되어 있었기 때문에 이하선의 앞 경계에서 안면신경을 먼저 찾으면 종괴가 노출될 수 있었기에 광범위한 피부 절개 없이 전이개 절개로 수술을 진행하였다. 절개 후 superficial muscular aponeurotic system (SMAS) 층을 박리하여 이하선의 앞 경계를 노출하였다. 앞 경계에서 종괴는 이하선과 명확하게 분리되어 있지 않았고 이하선 실질 조직과 일부분이 닿아 있었다. 종괴의 후방 60% 둘레가 이하선 조직이었으며 전방 40%는 연조직으로 이루어져 있었다. 협부 안면신경은 종괴의 위에서부터 시작해 종괴의 내측면으로 가로질러 지나가고 있었다. 특히 종괴의 위 경계는 종괴의 피막이 주변 조직과 다소 단단히 유착되어 있어서 단순히 밀거나 당기는 힘으로는 종괴를 박리할 수 없었다. 안면신경의 협측 분지가 종괴 피막에 유착되어 있는 소견이 확인되어 신경 감시장치를 통해 절삭기로 보존하여 분리하였다. 수술 후 시행한 병리조직검사에서 최종적으로 다형선종이 진단되었으며 환자는 안면마비 등의 합병증 없이 약 1년째 경과 관찰 중이다.
Go to : 
부이하선은 이하선 전방에 존재하며 이하선관을 따라 저작근의 근막 위에 위치하며 이하선과 분리되어 있는 침샘 조직이다[6]. 부이하선 종괴의 50% 정도에서 악성이 발견되기 때문에 외부 접근을 통한 근치적 절제술이 표준 치료로 권장된다. Lin 등[1]은 외부 접근법으로 부이하선 종괴를 성공적으로 수술한 사례를 보고하였다. 하지만 이런 접근은 안면신경과 이하선관을 보존하기에는 용이하지만 피판을 크게 들어야 하며 피부 흉터를 남긴다[3]. 내시경의 발전으로 부이하선 종괴를 내시경을 이용한 구강 내 접근으로 제거하는 방법이 다양하게 시도되고 있다. Lenzi 등[3]은 이소성 이하선의 양성 종괴 제거 시 capsular dissection이 충분히 적절하다고 보고하면서 내시경을 이용한 구강 내 접근법으로 부이하선 종괴를 성공적으로 제거한 사례를 통해 안면신경 감시장치와 내시경의 확대경을 이용하면 안면신경도 보존하면서 capsular dissection이 충분히 가능하다고 보고하였다.
Frommer [6]는 이하선의 전방 확장 조직을 두 가지 유형으로 구분하였다. Facial process (FP)는 이하선과 직접 붙어있는 전방 확장 조직이며 부이하선은 이하선과 분리되어 있는 전방 확장 조직이다. 이하선의 무게, 부피는 연령과 함께 증가하기 때문에 부이하선은 이하선이 부이하선과 붙을 정도로 충분히 커지면 FP가 될 수 있다[7]. Ahn 등[8]은 정상인의 CT를 분석하여 이하선 전방 확장 조직의 발생률과 특성에 대해 보고하였으며 CT가 부이하선과 FP를 진단하는 능력은 이하선의 샘실질, 지방 및 섬유혈관 조직의 구성에 따라 달라질 수 있다고 보고하였다. 수술 중 이하선의 전방 경계를 모두 노출시켰을 때 종괴가 이하선의 실질 조직과 닿아 있었기 때문에 본 증례의 환자는 FP에 종괴가 발생한 경우였다. 수술 전에는 구강 안으로 종괴의 1/2이 만져지고 종괴를 앞으로 밀면 2/3까지 만져졌으나 수술 중에는 종괴를 앞으로 최대한 밀어도 종괴의 1/4 정도만이 노출되었고, 이로 인하여 수술 시야가 예상보다 좋지 않았던 것이 구강 내 접근의 주요한 실패 요인으로 생각된다. 그 이유는 환자가 수술 전 외래에서 앉은 상태로 종괴를 촉진했던 것과 달리 수술 중에는 누워 있어 중력의 영향을 더 많이 받았기 때문에 이러한 차이가 발생한 것이라고 추정된다. 수술 전에는 종괴를 빰에서 앞으로 손으로 밀면 저작근 앞쪽에서 대부분이 촉진되었으나 수술 중에는 대부분이 저작근 뒤에서 만져지는 차이가 발생한 것이다. 이를 극복하기 위해서 수술 전 외래에서도 환자를 눕혀보고 종괴를 촉진하여 앉아있을 때와 누워있을 때의 차이를 확인한다면 수술 중 발생할 수 있는 시야의 차이를 미리 예측하고 수술법을 결정하는 데 도움이 될 것으로 사료된다. 부이하선은 이하선과 분리되어 있기 때문에 부이하선의 종양은 후면 경계가 이하선의 실질과 분리되어 있고, 주변의 연조직에 둘러 쌓여있어 구강 내 접근을 통한 박리는 한 손 또는 비교적 간단한 blunt dissection으로 쉽게 연조직과 분리된다. 하지만 FP에서 발생한 종괴는 이하선의 실질과 종양을 명확히 구분하여 절단해야하기 때문에 양손 조작이 필요하다. 따라서 수술 공간이 좁고 양손 조작이 어려운 구강 내 접근법에서 FP의 종괴는 상대적 금기로 고려되며 이에 대한 추가적인 연구가 필요할 것으로 사료된다. 구강 내 접근법을 통한 부이하선 종괴 제거의 장점을 살리기 위해 적응증을 사례별로 분석한다면 보다 성공적인 수술에 도움이 될 수 있을 것이다. 이에 저자들을 구강 내 접근법으로 부이하선에 발생한 다형선종 제거의 실패 사례를 고찰과 함께 보고하는 바이다.
Go to : 
Notes
Author Contribution
Conceptualization: Sang Hoo Park. Investigation: Jae Won Heo. Project administration: Dong Kun Lee. Resources: Dong Kun Lee. Supervision: Dong Kun Lee. Validation: Dong Kun Lee. Visualization: Jae Won Heo. Writing—original draft: Sang Hoo Park. Writing—review & editing: Dong Kun Lee.
Go to : 
REFERENCES
1. Lin DT, Coppit GL, Burkey BB, Netterville JL. Tumors of the accessory lobe of the parotid gland: A 10-year experience. Laryngoscope. 2004; 114(9):1652–5.

2. Schmutzhard J, Schwentner IM, Andrle J, Gunkel AR, Sprinzl GM. Resection of accessory parotid gland tumors through a peroral approach with facial nerve monitoring. J Craniofac Surg. 2007; 18(6):1419–21.

3. Lenzi R, Matteucci J, Muscatello L. Endoscopic transoral approach to accessory parotid gland. Auris Nasus Larynx. 2022; 49(3):511–4.

4. Woo SH. Endoscope-assisted transoral accessory parotid mass excision. Head Neck. 2016; 38(1):E7–12.

5. Roh JL. Extracapsular dissection of benign parotid tumors using a retroauricular hairline incision approach. Am J Surg. 2009; 197(5):e53–6.

6. Frommer J. The human accessory parotid gland: Its incidence, nature, and significance. Oral Surg Oral Med Oral Pathol. 1977; 43(5):671–6.

Go to : 




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download