Abstract
Balloon laryngoplasty is a noninvasive procedure for managing pediatric subglottic stenosis with promising outcomes of a lower rate of tracheostomy and a higher decannulation rate. It can be applied even in a severely narrowed airway stenosis such as Myer-Cotton grade III. It is gaining popularity because, unlike the traditional rigid dilation method, it is considered an option to avoid shearing mucosal damages. Endoscopic balloon laryngoplasty may be recommended as a primary treatment option in a symptomatic pediatric subglottic stenosis before performing an invasive laryngotracheal reconstruction surgery. Herein, we introduce our institute’s balloon laryngoplasty procedure step-by-step.
성문하 협착증은 소아의 stridor와 호흡 부전의 가장 흔한 원인 중의 하나이다[1]. 주산기 의학의 발전으로 장기간의 삽관이 더 빈번해지면서 의료진은 성문하 협착증의 발병에 대해 더욱 주의를 기울여야 한다[2]. 대부분의 후천성 성문하 협착증은 장기간의 기관 삽관에 의해 발생하기 때문이다[3].
기관 절개술로 호흡 부전을 즉시 해결할 수 있으나 기관 절개술로 인해 기관 협착, 기관 육아 조직 형성, 출혈 등이 발생할 수 있으며, 비의도적인 절개관 이탈 및 점액 플러그로 인한 절개관 폐쇄는 심각한 호흡 부전을 가져와 즉각적인 조치가 적절하게 취해지지 않는다면 사망에 이를 수 있기 때문에 소아의 기관 절개 관리는 의료진 및 보호자에게 극심한 스트레스이다[1]. 또한 소아의 기관 절개관 유지는 소아의 음성 발달, 연하 발달에 장애를 초래할 수 있기 때문에[4,5] 기관 절개관 제거를 위해 의료진은 적극적인 노력을 해야 한다. 전통적으로 기관 내관, 기관지경 또는 부지(bougie)와 같은 경성 기구를 이용하여 협착 부위의 확장을 시도하였다[6]. 이러한 확장 방법은 이미 섬유화된 협착 부위 조직에 추가적인 외상을 가할 수 있다는 문제점이 지속적으로 제기되었다[7]. 이에 대한 대안으로 풍선 확장술이 1980년대 초부터 소아의 기도 협착을 치료하는 데 사용되어 왔으며[8] 특히 미성숙한 염증성 흉터 조직에서 고무적인 결과를 보였다[9]. 다른 확장 방법에 비해 이 방법의 주요 장점은 협착 부위의 공간이 매우 좁은 경우에도 중심에서 방사형으로 동일한 압력으로 팽창을 가할 수 있고 기구 진입에 의한 점막 손상을 최소화할 수 있다는 점이다[6,7]. 한 동물 실험에서는 풍선 확장이 점막 조직 손상을 상당히 감소시켜 흉터 조직 형성을 덜 유도할 수 있음을 보여주기도 했다[10]. 비록 기존 경성 기구를 이용한 확장술과 풍선 확장술 간의 치료 결과에서 통계적인 차이를 확인할 수는 없었으나[11,12] 내시경적 치료로서 풍선 후두 성형술은 최근 의료진들에게 대중화되어 보편적으로 사용되고 있다. 여기에서 본 기관에서 시행하는 내시경적 풍선 후두 성형술의 방법에 대해 소개하고자 한다.
자발 호흡하에 후두개를 포함한 성문 및 성문하를 굴곡형 내시경을 통해 관찰한다. Myers-Cotton 분류를 이용하여 성문하 협착 정도를 확인하고 성대의 움직임과 후두의 점막 상태를 평가한다. 통상적으로 Myers-Cotton 분류에서 grade I-III의 성문하 협착일 경우 풍선 후두 성형술을 시행해볼 수 있다.
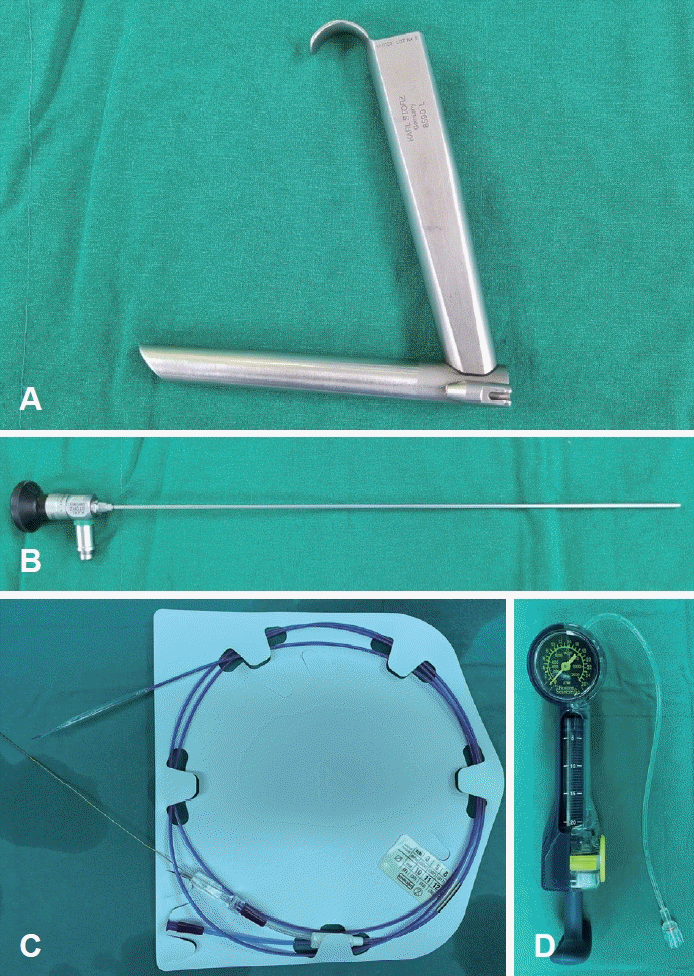
1) 소아용 13 cm 길이의 Kleinsasser 현수 후두경(Karl Storz, Tuttlingen, Germany) (Fig. 1A).
2) 2.9 mm 직경, 36 cm 길이의 0도 경성 내시경(Karl Storz) (Fig. 1B).
3) 풍선확장기(CRE PRO Wireguided Balloon Dilatation Catheter; Boston Scientific, Natick, MA, USA) (Fig. 1C).
4) 압력주입기(EncoreTM 26 Inflator; Boston Scientific) (Fig. 1D).
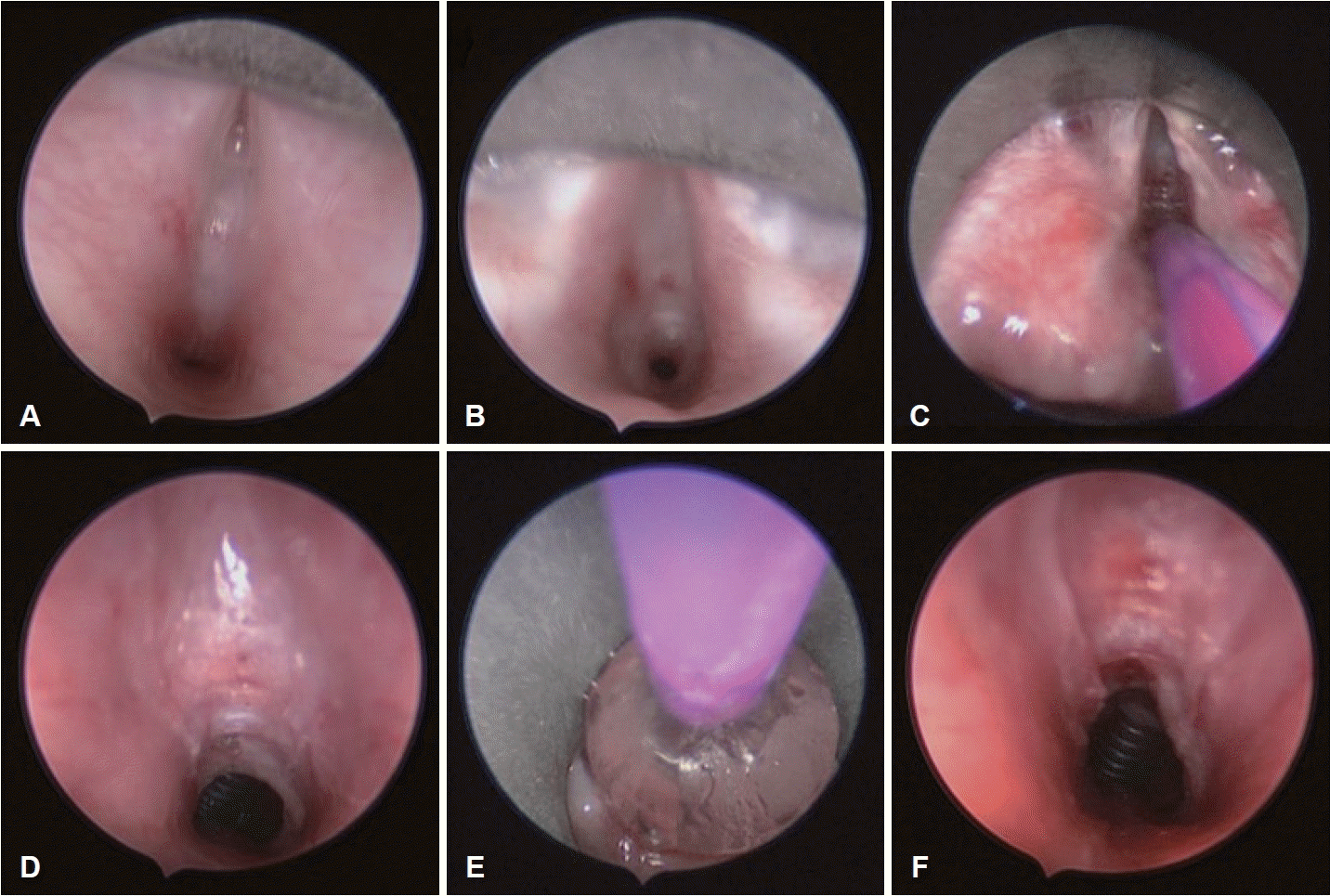
환자는 앙와위로 누운 자세에서 현수 후두경 거치를 위한 boyce position을 취한다. 기관절개술을 한 경우는 기존 절개관을 제거하고 삽관 튜브를 기관 절개구로 삽입한 후 고정한다. 기관절개관이 없는 경우 본 기관에서는 기관삽관을 하지 않은 채 고유량 경비강 산소화법(high-flow nasal oxygenation)을 시행한다. 고유량 경비강 산소화법을 사용할 경우 산소포화도, 산소보유지수(oxygen reserve index), 경피적 이산화탄소 분압(transcutaneous pCO2), 심전도, 심박수, 혈압, 신경근감시(neuromuscular monitoring)를 주의깊게 관찰한다. 본 기관에서는 산소포화도가 90 미만으로 떨어질 경우, 경피적 이산화탄소 분압이 60 이상 오를 경우, 풍선 후두 성형술 시행 후 산소포화도가 상승하지 않을 경우, 심각한 심전도 소견이 있을 경우 마취통증의학과와 상의하여 응급 환기 여부를 결정한다. 소아용 현수 후두경(Fig. 1A)을 거치한 후 후두 경련 예방을 위해 4% lidocaine hydrochloride를 후두에 점적한다. 전신마취하에 2.9 mm 직경의 0도 경성 내시경(Fig. 1B)을 이용하여 후두 및 기관 전체를 관찰한다. 성문하 및 기관 협착 정도를 재평가하고 방사상 절개를 가한다. 통상적으로 이산화탄소(CO2) 레이저(40 c; Lumenis, Dreieich, Germany)를 이용하여 3-4개의 방사상 절개를 수직으로 가한다. 이산화탄소 레이저를 사용할 경우 특히 고유량 경비강 산소화법하에서는 화재의 위험이 있으므로 간헐적인 무호흡 상태하에 사용해야 한다. 본 기관의 경우 가장 작은 스팟 크기(250 μm), 2와트의 출력, 단일 펄스 지속 시간(0.1-0.3초)으로 설정하여 시행한다. 직선형 가시선 이산화탄소 레이저의 경우 기도가 좁고 거치대 고정이 불안정한 소아의 특성상 정확한 각도가 잘 안 나올 수 있다는 것을 유념해야 한다. 굴곡형 이산화탄소 레이저 파이버의 경우 hand-piece가 있어 각도 조절은 가능하나 소아 후두가 좁아 수술 시야를 저해한다는 단점이 있다. 풍선 후두 확장술 역시 간헐적 무호흡 상태하에 시행된다. 풍선확장기(Fig. 1C)와 압력주입기(Fig. 1D)는 연령에 따른 정상 기도 평균 직경에 따라 압력이 결정된다. 본 기관에서 사용하는 풍선확장기는 총 180 cm 길이에 5.5 cm의 풍선 길이를 가졌고 10-11-12 mm (3-5-8 atm)로 각 압력별로 확장되는 풍선의 외관 직경이 정해져 있다(M00558620). 그 외에 압력별로 다양한 직경의 풍선이 존재하나 모든 모델을 구비할 수 없기 때문에 상기 모델을 이용하며, 정해진 압력만으로 시행하지는 않고 내시경으로 풍선 확장 정도를 직접 보면서 충분히 확장되었을 때의 압력을 기록해둔다. 풍선 확장의 시행 시간은 환자가 얼마나 잘 견디는지에 따라 결정된다. 일반적으로 1.5-2 atm 사이에서 30초에서 1분 동안 시행하고 90% 미만의 산소포화도 저하가 있을 경우 좀더 짧게 시행하기도 한다. 평균 2-3회까지 반복하며 적절히 성문하 영역의 직경이 넓어졌으면 시술을 종료한다(Fig. 2, Supplementary Videos 1, 2). 풍선 확장 종료 후 0.4 mg/mL 용량의 mitomycin-C를 거즈(cotton pledgets)에 적셔서 4분간 수술 부위에 도포한다. 후두용 주사기 또는 25게이지 나비바늘로 수술 부위 둘레를 따라 triamcinolone을 점막하 주입한다. 이후 현수 후두경을 제거하고 수술을 종료한다. 모든 환자는 수술 후 1주일 동안 정맥주사용 항생제, 양성자펌프억제제, 스테로이드 치료를 시행한다. 첫 풍선 후두 성형술 2주째 전신마취하에 협착을 재평가하고 필요 시 2주 간격으로 3회 정도 풍선 성형 확장술을 반복한다.
풍선 후두 성형술은 성문하 협착증의 Myers-Cotton 분류 중 grade IV인 완전폐쇄를 제외한다면 거의 모든 증상이 있는 환자에서 첫 번째 치료로써 적용될 수 있다. 풍선 후두 성형술은 기관 절개 시행율을 낮추고 기관 절개관 제거율을 높일 수 있다[13]. 본 기관에서 시행한 풍선 후두 성형술의 성공률은 평균 45%이다. 발관 후 30일 이전에 확인된 성문하협착을 급성, 이후의 것을 만성으로 구분하였을 때 급성의 경우 88.8%, 만성의 경우 9.1%의 성공률을 보였다. 처음 진단 당시의 Myers-Cotton 분류가 낮을 때, 급성 성문하협착일 때, 기관 절개가 없을 때 성공 확률이 증가하는 것을 확인하였다. 급성 성문하협착의 경우 통상적으로 1-2회, 만성 성문하협착의 경우 평균 3회 정도 풍선 후두 성형술을 시행하였다. 2주 간격으로 반복하고 첫 번째 수술로부터 2달 정도 지속해본 이후에도 발관을 실패하였을 경우 후두기관재건술 또는 윤상기관절제술을 고려하게 된다[13]. 과거에는 성문하협착증이 심할 경우 전신마취의 어려움 때문에 기관 절개술이 필수적이었으나 최근에는 고유량 경비강 산소화법을 이용하여 삽관 튜브 없이 마취를 시행할 수 있게 되었다[8]. 본 기관에서 고유량 경비강 산소화법을 시작하면서 현재까지 기응급한 기관 절개를 요하는 사례는 없었으며 풍선 후두 확장술 과정에서 응급 환기를 요하는 상황이 발생할 경우 기관 삽관으로 해결할 수 있었다. 기관 삽관이 어려운 성문하 협착증 환자에서 기관 절개술 없이 풍선 후두 성형술 단독 치료만으로 기도 확보가 가능한 경우가 있어 더욱 성문하 협착증에서 풍선 후두 성형술의 역할이 넓어지고 중요해지고 있다. 소아에서 많은 합병증을 동반하는 기관 절개술을 피하기 위해 풍선 후두 성형술의 적극적인 적용이 필요하며 기도 수술의 부담감을 덜기 위하여 이비인후과와 마취통증의학과 간의 다학제적 노력이 필요하겠다.
Supplementary Materials
The Data Supplement is available with this article at https://doi.org/10.3342/kjorl-hns.2022.00654.
Notes
Author Contribution
Conceptualization: Eui-Suk Sung. Data curation: Minhyung Lee, Eui-Suk Sung. Formal analysis: Minhyung Lee, Eui-Suk Sung. Investigation: Minhyung Lee, Eui-Suk Sung. Methodology: Minhyung Lee, Eui-Suk Sung. Project administration: Minhyung Lee. Software: Minhyung Lee. Supervision: Eui-Suk Sung. Validation: Minhyung Lee, Eui-Suk Sung. Visualization: Minhyung Lee, Eui- Suk Sung. Writing—original draft: Minhyung Lee, Eui-Suk Sung. Writing—review & editing: Minhyung Lee, Eui-Suk Sung.
REFERENCES
1. Monnier P. Pediatric airway surgery: management of laryngotracheal stenosis in infants and children. Heidelberg: Springer Science & Business Media;2010.
2. Allen TH, Steven IM. Prolonged endotracheal intubation in infants and children. Br J Anaesth. 1965; 37(8):566–73.
3. Holinger PH, Kutnick SL, Schild JA, Holinger LD. Subglottic stenosis in infants and children. Ann Otol Rhinol Laryngol. 1976; 85(5):591–9.
4. Kaslon KW, Stein RE. Chronic pediatric tracheotomy: Assessment and implications for habilitation of voice, speech and language in young children. Int J Pediatr Otorhinolaryngol. 1985; 9(2):165–71.
5. Streppel M, Veder LL, Pullens B, Joosten KFM. Swallowing problems in children with a tracheostomy tube. Int J Pediatr Otorhinolaryngol. 2019; 124:30–3.
6. Avelino M, Maunsell R, Jubé Wastowski I. Predicting outcomes of balloon laryngoplasty in children with subglottic stenosis. Int J Pediatr Otorhinolaryngol. 2015; 79(4):532–6.
7. Yafit D, Cavel O, Ungar OJ, Wasserzug O, Oestreicher-Kedem Y, Shklovsky-Kordi A, et al. Rigid dilatation of pediatric laryngotracheal stenosis as an adequate alternative to balloon dilatation. Eur Arch Otorhinolaryngol. 2018; 275(10):2529–33.
8. Ji JY, Kim EH, Lee JH, Jang YE, Kim HS, Kwon SK. Pediatric airway surgery under spontaneous respiration using high-flow nasal oxygen. Int J Pediatr Otorhinolaryngol. 2020; 134:110042.
9. Avelino MG, Fernandes EJ. Balloon laryngoplasty for subglottic stenosis caused by orotracheal intubation at a tertiary care pediatric hospital. Int Arch Otorhinolaryngol. 2014; 18(1):39–42.
10. Ang AH, Modi VK, Raithatha R, April MM, Ward RF. A pilot study of balloon dilation in an animal model resulting in cricoid cartilage fracture: Implications for the stenotic pediatric airway. Laryngoscope. 2010; 120(10):2094–7.
11. Chueng K, Chadha NK. Primary dilatation as a treatment for pediatric laryngotracheal stenosis: A systematic review. Int J Pediatr Otorhinolaryngol. 2013; 77(5):623–8.
12. Lavrysen E, Hens G, Delaere P, Meulemans J. Endoscopic treatment of idiopathic subglottic stenosis: A systematic review. Front Surg. 2019; 6:75.
13. Lee JC, Kim MS, Kim DJ, Park DH, Lee IW, Roh HJ, et al. Subglottic stenosis in children: Our experience at a pediatric tertiary center for 8 years in South Korea. Int J Pediatr Otorhinolaryngol. 2019; 121:64–7.
Fig. 1.
Instruments for balloon laryngoplasty in our institute. A: KLEINSASSER Operating Laryngoscope, for infants (8590 L, Karl Storz). B: HOPKINS Straight Forward Telescope 0° (10324 AA, Karl Storz). C: CRE PRO Wire guided Balloon Dilatation Catheter (M00558620, Boston Scientific). D: Encore 26 Inflator (M0067101131, Boston Scientific).




 PDF
PDF Citation
Citation Print
Print




 XML Download
XML Download