Abstract
Epiphora is a symptom in which tears overflow onto the face, with its most common cause being the obstruction of the nasolacrimal system. As a cause of nasolacrimal system obstruction, nasolacrimal duct tumors are very rare. Angioleiomyoma, which is a benign tumor, arises from vascular smooth muscle, occurs in the nasolacrimal duct, and is extremely rare. With the development of endoscopic intranasal approach for the treatment of nasolacrimal duct obstruction, there is increased importance for the consideration of otorhinolaryngological evaluation and treatment as well as dacryocystorhinostomy by conventional external approach. In this article, we introduce a case in which angioleiomyoma in the nasolacrimal duct was detected by nasal endoscopy and was successfully treated with endoscopic surgery.
유루증(epiphora)은 눈물이 안면부로 넘치는 증상으로, 눈물의 생성과 배액 사이의 균형이 깨진 경우에 발생하게 된다. 눈물 펌프 기능 장애, 결막 이완(conjunctivochalasis) 등 생리적인 기능 저하로 해부학적 폐쇄 없이 발생하기도 하나 비루관 계통(nasolacrimal system)의 폐쇄가 유루증 발생의 가장 흔한 원인이다[1]. 비루관 계통 폐쇄의 원인은 원인 불명인 경우가 많고 만성 누낭염, 선천성 혹은 후천적 비루관 폐쇄, 비강 수술의 과거력, 외상, 비루관계의 기능 소실, 누소관의 협착이나 폐색, 누낭석(dacryolithiasis), 비강 내 질환 등이 있으며 그 중 비루관 종양은 매우 드물다[2,3].
혈관평활근종은 혈관의 평활근육층에서 기원하는 양성 종양으로, 약 90%가 사지, 특히 하지에서 발견되고 약 10%는 두경부 영역에서 드물게 확인된다[4,5]. 비루관 계통 내 발생한 혈관평활근종은 매우 드물며, 외국에서 몇 사례의 보고가 있으나[6,7] 아직까지 국내에서 보고된 바 없다.
비루관 폐쇄의 수술적 치료에 있어 과거에는 외부 접근법으로 누낭비강문합술을 주로 해왔지만, 최근에는 내시경을 이용한 비내 수술이 보편화되면서 안과적 평가와 더불어 이비인후과 영역의 평가의 중요성도 커지고 있다. 최근 저자들은 유루증을 주소로 내원하여 혈관평활근종에 의한 비루관 폐쇄증을 진단받고 내시경적 수술로 성공적으로 치료한 증례를 경험하였기에 문헌 고찰과 함께 보고하고자 한다.
63세 남성 환자가 지속적인 우측 유루증을 주소로 본원 안과에 내원하였다. 3년 전부터 유루증을 호소하여 개인 안과 의원에서 수차례 누낭비강문합술을 시행 받았으나 증상이 지속되어 본원으로 내원하였고, 안과에서 결막 이완증(conjunctivochalasis) 교정술을 받았으나 호전을 보이지 않았다. 피눈물이 나온다는 증상 호소하여 이비인후과 영역 평가를 위해 이비인후과로 의뢰되었다. 환자는 유루증 외에 비강이나 부비동 관련 증상은 없었으며 과거력상 특이 질환은 없었다.
외래에서 시행한 비내시경 검사상 우측 Hasner’s valve 개구부에서 용종성 병변을 확인하여 upward Blakesley cup forceps를 이용하여 조직 생검을 시행하였다(Fig. 1). 비루관 내 병변 범위를 확인하기 위해 부비강 전산화단층촬영을 시행하였고, 비루관 내 위치한 1.4×0.9×1.9 cm의 조영 증강된 고체성 병변을 확인할 수 있었다(Fig. 2).
조직 생검 결과 염증성 용종으로 확인되어 비내 내시경 수술을 통한 완전 절제를 계획하였고, 전신마취하에 수술을 진행하였다. 구상돌기 전방을 소식자로 촉진하여 골성 비루관(nasolacrimal canal)을 확인하고, 절단용 나이프(sickle knife)를 이용하여 중비갑개 기시부위에서부터 하비갑개 기시부위까지 수직 절개를 가한 후 점막 피판을 거상하여 골성 비루관을 노출시켰다. 드릴을 이용하여 골성 비루관의 내측 부위를 180°로 충분히 제거하여 비루관(nasolacrimal duct)을 확인하였고, 비루관 점막을 절개하여 고형성 병변을 확인하였다. 비루관 내부를 채우고 있던 원통형 종괴를 일괴절제(en bloc resection)하였고 45° 내시경으로 개방된 비루관의 근위부와 원위부의 개존 상태를 확인한 후 수술을 마쳤다.
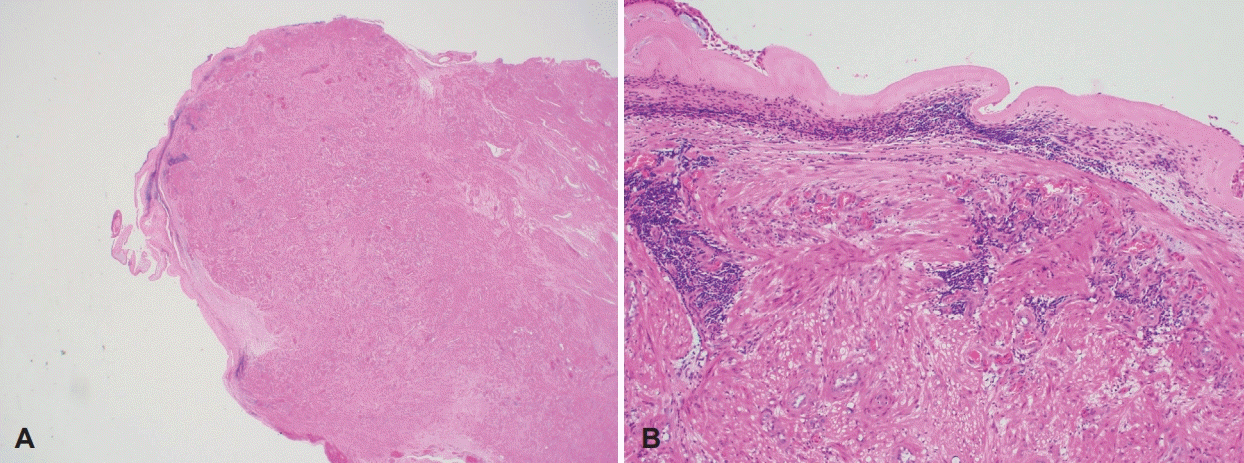
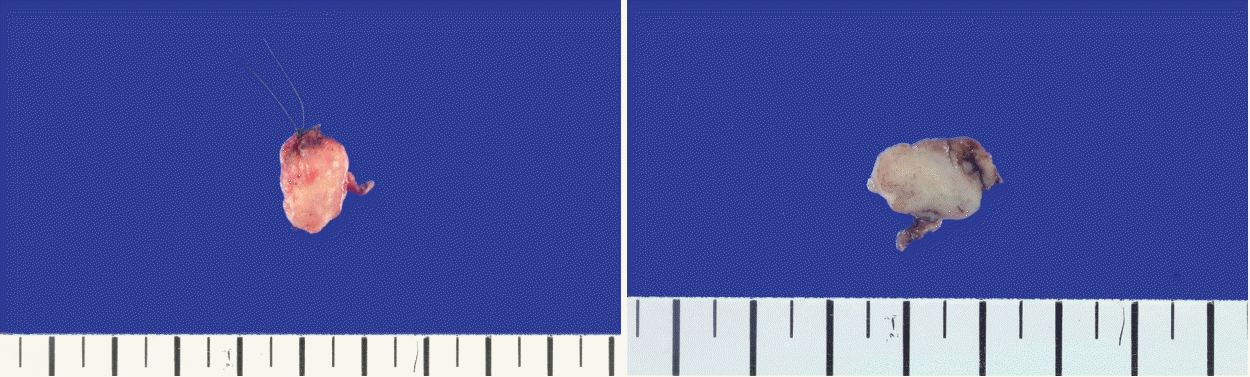
육안 소견상 1.7×1.1×0.8 cm의 원통형 고형성 연부조직이 관찰되었다(Fig. 3). 조직검사상 저배율에서 잘 둘러싸인 타원형의 고체 결절이 확인되었고, 고배율에서 종양을 덮고 있는 점막의 침식과 평활근 다발이 관찰되고 두꺼운 혈관조직이 산재해 있는 양상을 보여 최종적으로 혈관평활근종으로 진단되었다(Fig. 4).
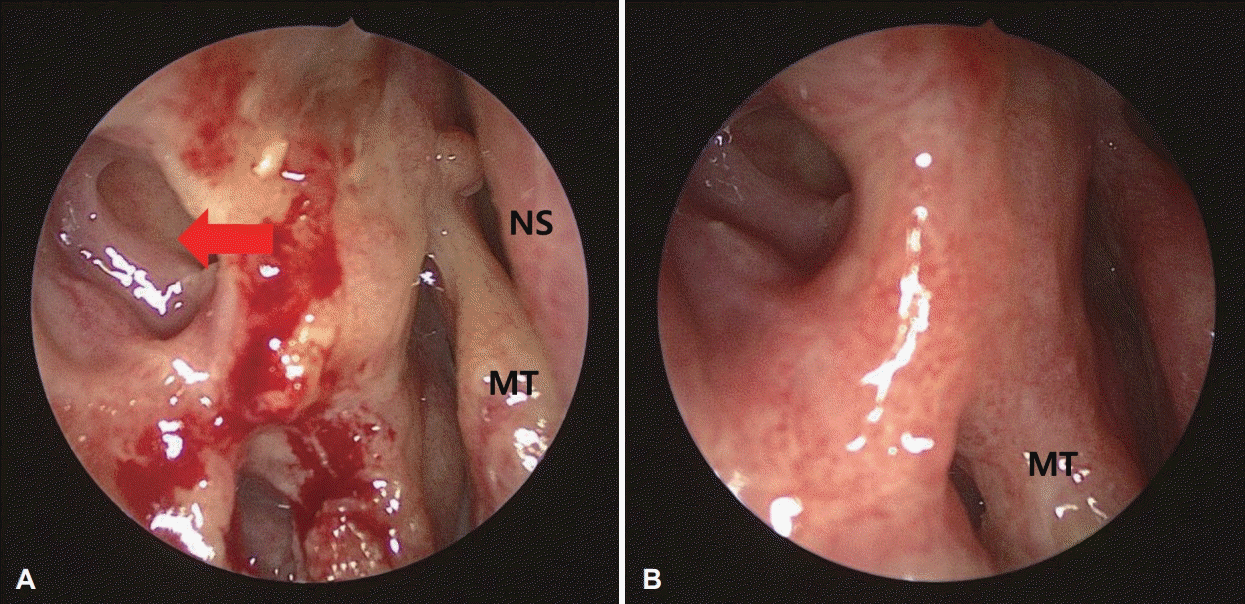
수술 1개월 후 비루관 내에 거치해 둔 실리콘 튜브를 제거하였다. 수술 4개월 후 비강 점막은 모두 잘 치유된 상태이고, 개방된 비루관 내측 부위를 통해 비루관의 근위부를 확인할 수 있었으며 이후로 증상의 재발이나 합병증은 없었다(Fig. 5).
누선(lacrimal gland)에서 분비된 눈물은 상하 누점(lacrimal punctum)으로 들어간 다음, 누소관(canaliculi), 누낭(lacrimal sac), 비루관(nasolacrimal duct)을 지나 하비도로 배출된다. 누낭이 하방으로 내려오며 갑자기 좁아지면서 비루관이 되며 비루관의 방향은 내안각과 동측의 비익을 연결하는 선과 평행, 길이는 15-24 mm로 하비갑개의 전방경계에서 약 1.5 cm 후방에 존재하는 Hasner’s valve를 통해 하비도로 열린다[1,8].
이러한 구조에서 눈물의 생성과 배액에 균형이 맞지 않으면 눈물이 안면부로 넘치게 되는 유루증이 발생하게 된다. 눈물 펌프 기능 장애, 결막 이완(conjunctivochalasis) 등 생리적인 기능 저하로 해부학적 폐쇄 없이 발생하기도 하나 비루관 계통(nasolacrimal system)의 폐쇄가 유루증 발생의 가장 흔한 원인이다[1]. 비루관 계통 폐쇄의 원인은 원인 불명인 경우가 많고 만성 누낭염, 선천성 혹은 후천적 비루관 폐쇄, 비강 수술의 과거력, 외상, 비루관계의 기능 소실, 누소관의 협착이나 폐색, 누낭석(dacryolithiasis), 비강 내 질환 등이 있으며 그 중 비루관 종양은 매우 드물다[2,3].
Tanweer 등[2]이 발표한 문헌에 따르면 내시경적 비강 내 누낭비강문합술을 시행 받은 411명의 환자 중 4명(대략 1%)만이 비루관 종양으로 확인할 수 있었으며, 이는 이전 발표된 문헌들에서도 비슷한 발생 비율을 확인할 수 있었다. Anderson 등[9]은 377예의 누낭비강문합술을 시행 받은 비루관 폐쇄증 환자의 조직학적 평가를 분석하여 총 23예의 신생물을 확인할 수 있으며, 림프종이 1.9%로 가장 많으며 유두종, 이행상피암 등의 발생을 보고하였다.
본 케이스에서 확인된 혈관평활근종은 혈관의 평활근육층에서 기원하는 양성 종양으로 1868년 Aufrecht에 의해 처음 보고되었다. 또한 Morimoto는 혈관평활근종을 구성하고 있는 혈관 및 평활근의 양에 따라 말초형(capillary), 해면형(cavernous), 정맥형(venous) 세 가지의 조직학적 아형으로 분류하였다[10,11]. 혈관평활근종은 일반적으로 피부와 연조직에서 발생하나 근막 조직 및 뼈에서도 나타날 수 있으며, 약 90%가 사지, 특히 하지에서 발견되고 약 10% 정도가 두경부 영역에서 나타난다[4,5]. 비루관 내 발생한 혈관평활근종의 경우 2021년 Escamilla Carpintero 등[6]에 의해 최초로 보고된 증례가 있으며, 이후로 2021년 Azhdam 등[7]이 보고한 증례가 있으나 국내에서는 비루관 내 혈관평활근종이 발생한 증례는 보고된 바 없다. 앞서 말한 두 증례 모두 본 증례와 같이 유루증을 호소하며 컴퓨터단층촬영, 비내시경 등의 영상학적, 이비인후과 영역의 평가를 통해 혈관평활근종을 확인한 후 내시경을 이용하여 수술적 치료를 시행하였다. 국내에서는 비강 내 발생한 혈관평활근종의 경우 Aum 등[11], Yoon 등[12]이 보고한 증례에서 확인 할 수 있으나 이 경우 본 증례와 달리 유루증을 동반하지 않고 비폐쇄, 비강 통증 등 비내 증상을 주된 증상으로 보이며, 주로 하비갑개, 비중격 등에 발병하여 영상학적 검사를 동반하지 않아도 이비인후과 영역에서 확인이 좀 더 쉽다는 특징을 가지고 있다.
혈관평활근종의 발생 기전에 대하여는 아직 확실하게 밝혀진 바는 없고, 여성의 자궁 내에 발생하는 경우 에스트로겐과 연관성이 있다는 주장도 있으나 자궁 이외의 다른 부위에서 발생하는 혈관평활근종은 특별히 여성 호발성을 보이지 않는다[10]. 발생 원인으로 예측되고 있는 요인으로는 국소 외상, 감염, 호르몬 불균형 및 혈관 기형 등이 있다[13,14]. 본 증례에서는 이전에 수차례 누낭비강문합술을 받은 병력이 있어 국소 외상에 의한 혈관평활근종의 발생을 의심해 볼 수 있다.
수술적 절제가 비강 내 평활근종의 치료에 있어서 가장 확실한 치료법이며 또한 조직학적 진단을 가능하게 해준다[10,11]. 일반적으로 현미경 검사와 hematoxylin-eosin staining이 진단을 내리기에 충분하지만, 평활근 세포(actin myosin, desmin) 및 혈관 내피(CD31, factor VIII)에 대한 면역조직화학 염색을 시행한다면 혈관종, 혈관섬유종, 섬유종, 혈관근육종과 같은 다른 방추 세포 종양(spindle cell tumor)들을 배제할 수 있으며, S100과 HMB45 면역조직화학 염색이 음성일 경우 신경초종과 같은 신경 능선(neural crest) 유래 병변과 구별할 수 있다[4,10]. 혈관평활근종은 조직검사에서 혈관 조직이 풍부하게 관찰되는 특성에도 불구하고 절제 중 출혈은 드물며, 재발도 매우 드물다고 알려져 있다[4,10]. 본 증례에서도 내시경을 통해 종물을 완전 절제할 때 별다른 출혈은 없었고, 술후 22개월까지 재발 없이 경과 관찰 중이다.
따라서 비루관계 폐쇄에 따른 유루증이 의심되는 환자에서 일반적인 치료로 누낭비강문합술을 시행하였음에도 반복적으로 재발하는 경우 비루관 내 종양을 반드시 고려하여야 하며, 비루관계 전반에 대한 영상학적 검사 및 이비인후과적 평가가 적절히 이루어져야 한다.
REFERENCES
1. Chung YJ. Management of nasolacrimal duct obstruction: ENT surgeon’s perspective. Korean J Otorhinolaryngol-Head Neck Surg. 2017; 60(10):481–90.
2. Tanweer F, Mahkamova K, Harkness P. Nasolacrimal duct tumours in the era of endoscopic dacryocystorhinostomy: Literature review. J Laryngol Otol. 2013; 127(7):670–5.
3. Sun MJ, Shim WS. Nasolacrimal duct obstruction following midfacial autologous fat injection. Korean J Otorhinolaryngol-Head Neck Surg. 2011; 54(11):802–4.
4. Bazerbashi MF, Bapuraj JR, McKean EL. A painful infraorbital mass. JAMA Otolaryngol Head Neck Surg. 2018; 144(6):533–4.
5. Hachisuga T, Hashimoto H, Enjoji M. Angioleiomyoma. A clinicopathologic reappraisal of 562 cases. Cancer. 1984; 54(1):126–30.
6. Escamilla Carpintero Y, Sellares Fabres MT, Blázquez Maña C, Prenafeta Moreno M. Lacrimonasal duct angioleiomyoma. A rare cause of obstruction of the lagrimal drainage system. Acta Otorrinolaringol Esp (Engl Ed). 2021; 72(4):262–4.
7. Azhdam AM, Wang Y, Douglas RS, Chang EE, Wu AW. Angioleiomyoma of the nasolacrimal duct: Case report and literature review. Orbit. In press 2021.
8. Tachino H, Takakura H, Shojaku H, Fujisaka M, Fuchizawa C, Hayashi A. Lacrimal drainage system obstruction following inferior turbinate surgery. Front Surg. 2020; 7:590988.
9. Anderson NG, Wojno TH, Grossniklaus HE. Clinicopathologic findings from lacrimal sac biopsy specimens obtained during dacryocystorhinostomy. Ophthalmic Plast Reconstr Surg. 2003; 19(3):173–6.
10. Park JH, Kong SK, Goh EK, Oh SJ. Angioleiomyoma originating from the auricle. Korean J Otorhinolaryngol-Head Neck Surg. 2018; 61(1):52–5.
11. Aum JH, Han SW, Kang IG. A case of angioleiomyoma arising from the right inferior turbinate. Korean J Otorhinolaryngol-Head Neck Surg. 2015; 58(5):355–8.
12. Yoon SW, Park MJ, Han EM, Sohn JH. A case of vascular leiomyoma in nasal cavity: Case report and literature review. Korean J Otorhinolaryngol-Head Neck Surg. 2015; 58(2):138–42.
13. Chronopoulos E, Pallis D, Georgiou DF, Zafeiris C, Babis GC. Angioleiomyoma: An unusual cause of thigh pain. J Musculoskelet Neuronal Interact. 2018; 18(2):268–71.
14. Zhang JZ, Zhou J, Zhang ZC. Subcutaneous angioleiomyoma: Clinical and sonographic features with histopathologic correlation. J Ultrasound Med. 2016; 35(8):1669–73.
Fig. 1.
Preoperative nasal endoscopy demonstrates polypoid mass at Rt. Hasaner’s valve (asterisk). Rt. IT, right inferior turbinate; Rt. LNW, right lateral nasal wall.
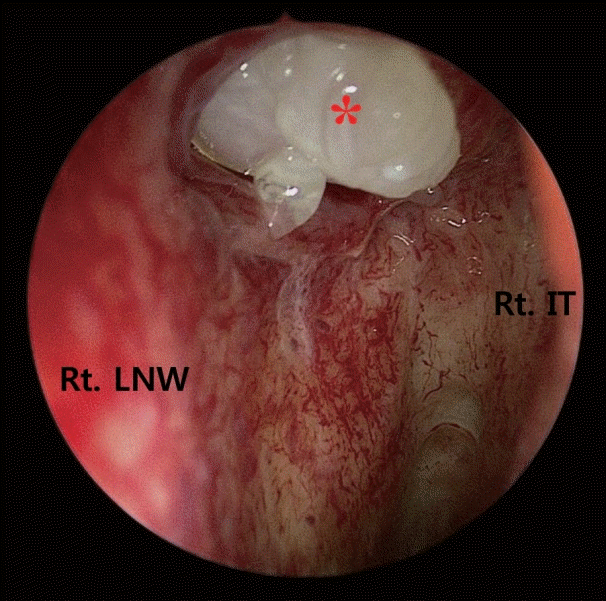
Fig. 2.
Paranasal sinus CT shows about 1.4×0.9×1.9 cm sized enhancing solid lesion (asterisk) obstructing right nasolacrimal duct with dilatate nasolacrimal canal (A : axial view, B: coronal view).
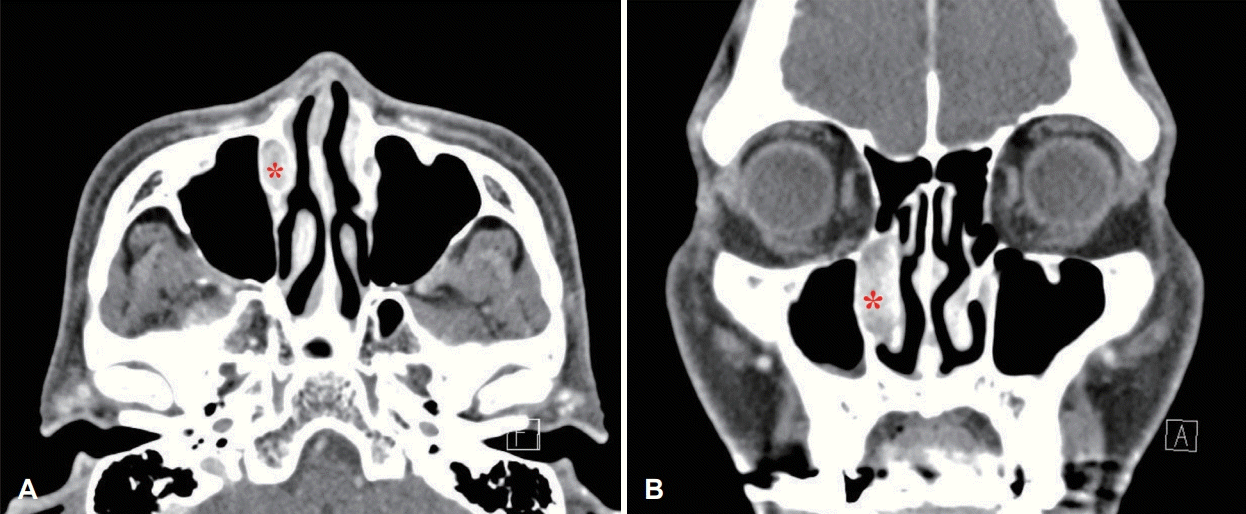
Fig. 4.
Microscopic findings of low power field demonstrates a well circumscribed oval solid nodule (A: H&E stain, ×12.5). At high power field, the mucosa overlying the mass was eroded. The mass shows smooth muscle bundles and scattered thick blood vessles (B: H&E stain, ×100). H&E, hematoxylin and eosin.




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download