Abstract
Purpose
We aimed to characterize invasive group B streptococcal infection (IGBSI) in young infants hospitalized through the emergency department.
Methods
We analyzed medical records of infants younger than 90 days with IGBSI, defined as group B streptococcus bacteremia or meningitis, who visited the emergency department from January 2009 through December 2021. Their clinical features were compared as per 2 criteria, neonates and meningitis. For the comparisons, we defined 2 composite outcomes, “clinically important abnormality (any of the followings: temperature > 38.5℃, leukocytes < 5,000/mm3 or > 15,000/mm3, absolute neutrophils > 4,000/mm3 or C-reactive protein > 2.0 mg/dL)”and “poor outcomes (any of the followings: intensive care unit, transfer, seizure or complications).”Percentages are rounded to the first decimal places.
Results
A total of 35 infants, of whom 15 (43%) were neonates and 17 (49%) were boys, had IGBSIs, including 23 infants (66%) with isolated bacteremia, 11 (31%) with bacteremia with meningitis, and 1 (3%) with isolated meningitis. Ill appearances were noted in 27 infants (77%) who encompassed all with meningitis. The other 8 infants (23%) looking well had 1 or more components of the clinically important abnormality. The neonates showed a higher frequency of vaginal delivery (87% vs. 35%; P = 0.002) and a lower frequency of a temperature > 38.5℃, compared to their counterparts (47% vs. 80%; P = 0.040). The infants with meningitis had a longer median time required to visit (5.0 vs. 2.0 hours; P = 0.011), and higher frequencies of ill appearance (100% vs. 65%; P = 0.032), leukocytes < 5,000/mm3 (67% vs. 13%; P = 0.002), and the poor outcomes (75% vs. 0%; P < 0.001).
B군 사슬알균(group B streptococcus, GBS)은 열을 주요호소증상으로 응급실을 방문하는 90일 미만 영아에 발생하는 침습적 세균감염의 흔한 원인균이다1,2). 한국 다기관 연구에 따르면, 3개월 미만에서 발생한 침습적 세균 감염의 원인으로 GBS는 대장균에 이어 두 번째로 흔했다3). 또한 한국 14개 수련병원에서 같은 나이를 대상으로 시행한 침습적 GBS 감염 연구에 따르면, 후기 발병 환자 125명 중 91명(72.8%)은 수막염, 18명(14.4%)은 세균혈증을 보였다4).
침습적 대장균 감염은 요로감염을 동반하는 경우가 흔하여 소변검사가 유용하다. 반면, 침습적 GBS 감염 중 수막염이 흔하지만, 응급실에서 임상증상 또는 검사 소견만으로 이를 예측하기 어렵다. 본 연구에서는 단일기관 응급실을 방문한 90일 미만 영아에서 진단된 침습적 GBS 감염의 특징을 살펴보고자 한다.
본원은 한국 울산광역시 유일의 상급종합병원으로 권역응급의료센터를 운영하며, 연간 약 11,000명이 소아전용 응급실을 방문한다. 본 연구는 2009년 1월 1일-2021년 12월 31일에 본원 응급실을 방문한 90일 미만 영아 중 혈액 또는 뇌척수액 배양에서 GBS가 확인된 환자를 대상으로 했다. 배양에서 오염되거나 응급실에서 바로 외부 병원으로 이송된 환자는 제외했다. 본 연구는 울산대학교병원 의학연구심의위원회의 승인을 받았고 동의서는 면제됐다(IRB no. 2022-08-020).
의무기록에서 임상적 변수로, 성별, 진단 시 나이(일), 임신나이(주), 출생 체중 및 방법, 응급실 방문까지 소요시간, 외양, 주요호소증상, 활력징후, 응급실 체류 중 최고 체온(해열제 투여와 무관)을 조사했다. 검사실 변수로는 백혈구 수, 절대 중성구 수, C반응단백질, 뇌척수액 프로필, 혈액 및 뇌척수액 배양을 분석했다. 예후에 관해, 복합 변수(composite outcome)로서“불량한 예후”를 중환자실 입실, 타원 이송, 원내 사망, 발작, 기타 합병증(발작 제외) 중 한 가지 이상에 해당하는 경우로 정의했다.
나이대에 따른 빈맥, 서맥, 빈호흡의 정의는 2002년 국제 소아 패혈증 합의 회의(International Pediatric Sepsis Consensus Conference)에서 발표한 패혈증 및 장기 기능장애의 정의에 준했다5). 다른 복합변수로서“임상적으로 중요한 비정상 결과”를 체온 38.5。C 초과, 백혈구 수 5,000/mm3 미만 또는 15,000/mm3 초과, 절대 중성구 수 4,000/mm3 초과, C반응단백질 2.0 mg/dL 초과 중 한가지 이상에 해당하는 경우로 정의했다6). 뇌척수액세포증가증은 28일 이하 및 29-56일 영아에서 뇌척수액 백혈구 수의 95백분위수가 각각 19/μL 및 9/μL임을 고려하여7), 두 나이대에서 각각 20/μL 및 10/μL 초과로 정의했다. 의무기록에서 소아평가삼각(pediatric assessment triangle)의 구성요소 중 하나라도 언급되면 아파 보이는 외양으로 평가했다8). 구체적으로, 기록에‘아파 보임’,‘ 보챔’, ‘처짐’,‘ 그렁거림’,‘ 신음’,‘ 청색증’,‘ 창백’,‘ 얼룩덜룩 피부’,‘전신상태 불량’중 한 가지 이상이 언급되면 아파 보이는 외양으로 간주했다.
침습적 GBS 감염 환자의 임상적 특성을 두 기준, 즉 신생아(28일 이하) 여부 및 수막염 유무에 따라 비교했다. 연속형 변수는 중앙값 및 사분위수 범위로, 범주형 변수는 수 및 백분율로 각각 표기했다. 연구대상자의 수를 고려하여 소수점 없이 백분율을 표기했다. 두 군의 비교에 있어서, 연속형 변수는 Mann-Whitney U-test로, 범주형 변수는 Pearson’s chi-square test 또는 Fisher’s exact test로 각각 분석했다. 통계적 분석에 IBM SPSS ver. 25 (IBM Corp., Armonk, NY)를 사용했고, P < 0.05를 통계적으로 유의한 것으로 정의했다.
연구기간에 본원 응급실에서 침습적 GBS 감염으로 진단된 40명 중, 혈액배양이 오염된 4명 및 응급실에서 외부로 이송된 1명을 제외한 35명을 분석했다.
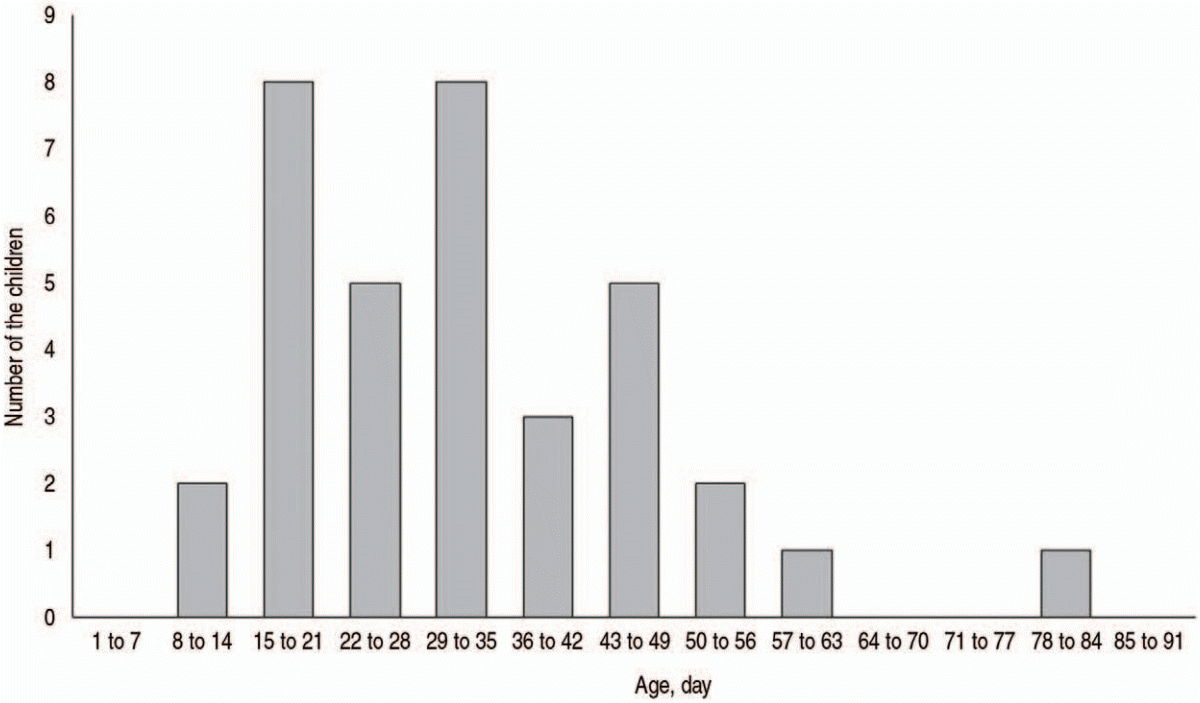
총 35명의 임상적 특징은 Table 1에 요약했다. 침습적 GBS 감염 중 세균혈증 및 수막염은 각각 34명 및 12명이었고, 이 중 11명은 두 질환을 동반했다. 진단 시 나이의 분포는 Fig. 1과 같다. 주요호소증상으로 열이 30명(86%)으로 가장 흔했고, 보챔 및 신음이 각각 3명(8%) 및 2명(6%)이었다. 응급실 체류 중 최고 체온이 38.0。C 이상인 환자가 34명(97%)이었고, 23명(66%)은 38.5。C를 초과했다. 방문 당시 27명(77%)에서 아파 보이는 외양을 확인했고, 아파 보이지 않은 외양을 보인 8명(23%)은 모두 “임상적으로 중요한 비정상 결과”의 기준을 한 가지 이상 만족했다. 불량한 예후를 확인한 것은 9명(26%)이었고, 입원 중 기계환기를 받거나 사망한 환자는 없었다(Table 1). 2명은 입원 후 침습적 GBS 감염에 대한 추가 치료를 위해 외부병원으로 이송됐다.
신생아기에 진단된 환자에서 질분만 빈도가 높고, 체온 38.5。C를 초과하는 빈도는 낮았다(Table 2). 수막염 환자에게서는 응급실 방문까지 소요 시간의 중앙값이 길고, 아파 보이는 외양, 백혈구 수 5,000/mm3 미만, 불량한 예후의 빈도가 더 높았다(Table 3). 또한, 수막염 환자에서 백혈구 수 및 절대 중성구 수의 중앙값이 더 작았다(백혈구 수: 11,480.0/mm3 [사분위수 범위, 7,480.0-5,110.0] 대 3,840.0/mm3 [2,867.5-10,325.0]; P = 0.005; 절대 중성구 수: 5,259.0/mm3 [3,418.0-9,165.0] 대 1,673.5/mm3 [841.8-5,674.0]; P = 0.007).
본 연구에서 본원 응급실을 통해 입원한 90일 미만 침습적 GBS 감염 환자의 77%는 아파 보였고, 고열은 그보다 드물었으며, 염증표지자 수치의 중앙값은 정상 범위에 있었다. 특히, 모든 수막염 환자가 아파 보이는 외양을 보여 응급실에서 전신상태 평가의 중요성을 재확인했다. 한편 아파 보이지 않았던 환자는 모두“임상적으로 중요한 비정상 결과”의 기준을 한 가지 이상 만족했고, 이는 전신 상태가 양호한 환자에서 체온 및 염증표지자를 조합한다면 제한적이나마 침습적 GBS 감염 가능성을 평가할 수 있음을 시사한다. 본 연구에서 수막염 환자의 백혈구감소 증 빈도가 높은 것을 고려하여, 혈액검사를 신중히 해석해야 한다. 또한, 신생아는 고열 없이도 침습적 GBS 감염이 발현할 수 있으므로 적극적으로 검사해야 한다.
열나는 영아에서 침습적 세균감염의 증거로 응급실 방문 당시 아파 보이는 외양을 우선 고려할 수 있다. 응급실에서 소아평가삼각과 같은 중증도 분류도구로 아파 보이는 환자를 선별할 수 있다8-10). 또한 열을 주요호소증상으로 방문하는 어린 영아에서 심각한 세균감염(serious bacterial infection)의 저위험군 선별도구(필라델피아 기준, 보스턴 기준, step-by-step approach)에서도 외양 및 나이가 중요한 변수이다11). 하지만 외양 평가는 의사의 경험과 숙련도에 의존하고, 전신상태를 아파보이는지 여부로 이분화하기 어렵다6). 따라서 심각한 세균감염이 있어도 아파 보이지 않을 수 있다. 이는 본 연구에서 모든 GBS 수막염 환자가 아파 보였지만, 세균혈증 단독 환자 중 8명은 아파 보이지 않았다는 것으로 뒷받침할 수 있다.
본 연구를 통해 단일 염증표지자는 침습적 GBS 감염을 예측하기에 불충분함을 알 수 있다. 특히, C반응단백질 농도가 2.0 mg/dL를 초과한 환자가 3명(9%)에 불과한 점은 연구대상자가 비교적 신속하게 응급실을 방문한 것(응급실 방문까지 소요 시간의 중앙값 2.7시간)에 기인한 것 같다. C반응단백질은 조직 손상 후 4-6시간 이후 간에서 생성된다. 또한 백혈구 수에 있어서, 수막염 환자에서 오히려 백혈구감소증 빈도가 높았고, 절대 중성구 수가 4,000/mm3을 초과하는 빈도는 33%에 불과했다. 이런 결과는 스페인 다기관 연구에서 후기 발병 GBS 세균혈증 환자 중 패혈증 또는 수막염이 있는 환자의 절대 중성구 수가 잠재 세균혈증 또는 국소 감염만 있는 환자보다 적었던 것과 일치한다12). 따라서 혈액검사를 해석할 때, 열을 주요호소증상으로 방문한 90일 미만 영아에서 GBS 수막염과 같은 침습적 세균감염이 백혈구감소증을 동반할 수 있다는 점을 고려해야 한다.
열은 영아의 심각한 세균감염을 조기에 인식하는 데 중요하며, 열의 정도는 90일 미만 영아에서 침습적 세균감염의 위험인자 중 하나이다6,13,14). Michelson 등13)에 따르면, 60일 미만 영아에서 체온이 39。C 이상이면 침습적 세균감염 가능성이 높지만, 이 감염이 있는 영아의 30%는 최고 직장 온도가 38.5。C 미만이었다. 본 연구에서도 침습적 GBS 감염 환자 중 12명(34%), 특히 신생아기에 진단된 환자 15명 중 8명(53%)에서 체온이 38.5。C 이하였다. 따라서 신생아기에는 비교적 체온이 낮아도 적극적 검사가 필요하다. 본 연구에서 침습적 GBS 감염 중 수막염 빈도는 34%로, 체계적 문헌연구에서 GBS 수막염 빈도가 조기 및 후기 발병에서 각각 16% (95% 신뢰구간, 8%-25%) 및 43% (34%-51%)였던 것과 유사했다15). GBS 수막염은 심각한 합병증을 유발하므로, 침습적 GBS 감염을 조기에 진단해야 한다16-18).
본 연구의 제한점은 다음과 같다. 첫째, 침습적 GBS 감염 환자만을 대상으로 하여, 다른 침습적 세균감염과의 감별점을 제시하지 못했다. 둘째, 후향적 연구 설계 및 연구 대상자 중 다수가 외부 병원에서 출생한 점으로 인해, 침습적 GBS 감염의 위험인자인 산모의 GBS 집락화, 조기 양막파수, 융모양막염 등을 확인할 수 없었다. 셋째, 응급실 체류 중 최고 체온을 기준으로 분석하여 응급실 방문 전 체온 및 해열제 투여의 영향을 충분히 고려하지 못했다. 다만, 신생아기에 침습적 GBS 감염으로 진단된 환자 중 방문 전에 해열제를 복용한 환자는 없었다. 넷째, 연구 기간에 본원 응급실에 프로칼시토닌 검사가 도입되지 않아 이 염증표지자의 유용성을 분석할 수 없었다.
결론적으로, 열을 주요호소증상으로 응급실을 방문하는 어린 영아에서 아파 보이는 외양 또는 백혈구감소증이 있다면, 반드시 침습적 GBS 감염을 고려해야 한다. 한편, 건강해 보이는 영아(특히, 신생아)라도 체온 또는 염증표지자 중 하나라도 비정상이라면, 상기 감염에 대해 적극적으로 검사해야 한다.
References
1. Woll C, Neuman MI, Pruitt CM, Wang ME, Shapiro ED, Shah SS, et al. Epidemiology and etiology of invasive bacterial infection in infants ≤ 60 days old treated in emergency departments. J Pediatr. 2018; 200:210–7.
2. Powell EC, Mahajan PV, Roosevelt G, Hoyle JD Jr, Gattu R, Cruz AT, et al. Epidemiology of bacteremia in febrile infants aged 60 days and younger. Ann Emerg Med. 2018; 71:211–6.
3. Rhie K, Choi EH, Cho EY, Lee J, Kang JH, Kim DS, et al. Etiology of invasive bacterial infections in immunocompetent children in Korea (2006-2010): a retrospective multicenter study. J Korean Med Sci. 2018; 33:e45.
4. Park KH, Kim KH, Kang JH, Kim KN, Kim DS, Kim YK, et al. Current status and clinical presentations of invasive neonatal Group B streptococcal infections in Korea. Pediatr Int. 2011; 53:236–9.
5. Goldstein B, Giroir B, Randolph A; International Consensus Conference on Pediatric Sepsis. International pediatric sepsis consensus conference: definitions for sepsis and organ dysfunction in pediatrics. Pediatr Crit Care Med. 2005; 6:2–8.
6. Pantell RH, Roberts KB, Adams WG, Dreyer BP, Kuppermann N, O’Leary ST, et al. Evaluation and management of wellappearing febrile infants 8 to 60 days old. Pediatrics. 2021; 148:e2021052228.
7. Kestenbaum LA, Ebberson J, Zorc JJ, Hodinka RL, Shah SS. Defining cerebrospinal fluid white blood cell count reference values in neonates and young infants. Pediatrics. 2010; 125:257–64.
8. Dieckmann RA, Brownstein D, Gausche-Hill M. The pediatric assessment triangle: a novel approach for the rapid evaluation of children. Pediatr Emerg Care. 2010; 26:312–5.
9. Gomez B, Mintegi S, Bressan S, Da Dalt L, Gervaix A, Lacroix L, et al. Validation of the “step-by-step” approach in the management of young febrile infants. Pediatrics. 2016; 138:e20154381.
10. Fernández A, Ares MI, Garcia S, Martinez-Indart L, Mintegi S, Benito J. The validity of the pediatric assessment triangle as the first step in the triage process in a pediatric emergency department. Pediatr Emerg Care. 2017; 33:234–8.
11. Woll C, Neuman MI, Aronson PL. Management of the febrile young infant: update for the 21st Century. Pediatr Emerg Care. 2017; 33:748–53.
12. Ecclesia FG, Alonso Cadenas JA, Gómez B, Gangoiti I, Hernández-Bou S, de la Torre Espí M, et al. Late-onset group B streptococcus bacteremia evaluated in the pediatric emergency department and risk factors for severe infection. Pediatr Infect Dis J. 2022; 41:455–9.
13. Michelson KA, Neuman MI, Pruitt CM, Desai S, Wang ME, DePorre AG, et al. Height of fever and invasive bacterial infection. Arch Dis Child. 2021; 106:594–6.
14. de la Torre M, Gómez B, Velasco R; Group for Study of Febrile Infant of Spanish Pediatric Emergency Research Group (RISeuP-SPERG). Value of temperature for predicting invasive bacterial infection in febrile infants: a Spanish Pediatric Emergency Research Group (RISeuP-SPERG) study. Pediatr Emerg Care. 2022; 38:e1294–7.
15. Madrid L, Seale AC, Kohli-Lynch M, Edmond KM, Lawn JE, Heath PT, et al. Infant group B streptococcal disease incidence and serotypes worldwide: systematic review and meta-analyses. Clin Infect Dis. 2017; 65(Suppl 2):S160–72.
16. Tibussek D, Sinclair A, Yau I, Teatero S, Fittipaldi N, Richardson SE, et al. Late-onset group B streptococcal meningitis has cerebrovascular complications. J Pediatr. 2015; 166:1187–92.
17. Choi SY, Kim JW, Ko JW, Lee YS, Chang YP. Patterns of ischemic injury on brain images in neonatal group B Streptococcal meningitis. Korean J Pediatr. 2018; 61:245–52.
18. Bedford H, de Louvois J, Halket S, Peckham C, Hurley R, Harvey D. Meningitis in infancy in England and Wales: follow up at age 5 years. BMJ. 2001; 323:533–6.
Table 1.
Clinical characteristics of the study population (N = 35)
| Characteristics | Value |
|---|---|
| Boys | 17 (49) |
| Age at diagnosis, d | 31.0 (20.0-44.0) |
| Gestational age, wk | 38.9 (37.6-40.1) |
| Birth weight, kg | 3.2 (2.9-3.5) |
| NSVD | 20 (57) |
| Preterm birth or low birth weight | 5 (14) |
| Time required to visit, h* | 2.7 (1.3-5.0) |
| Ill appearance* | 27 (77) |
| Tachycardia* | 21 (60) |
| Bradycardia* | 2 (6) |
| Tachypnea* | 10 (29) |
| Clinically important abnormality* | 34 (97) |
| Temperature | 38.8 (38.3-39.2) |
| > 38.5。C | 23 (66) |
| White blood cells | 9,680.0 (4,340.0-13,050.0) |
| < 5,000/mm3 | 11 (31) |
| > 15,000/mm3 | 7 (20) |
| Absolute neutrophil count | 4,342.0 (2,455.0-8,347.0) |
| > 4,000/mm3 | 19 (54) |
| C-reactive protein | 0.4 (0.2-0.7) |
| > 2.0 mg/dL | 3 (9) |
| Bacteremia | 34 (97) |
| Meningitis | 12 (34) |
| Bacteremia + meningitis | 11 (31) |
| Poor outcomes† | 9 (26) |
| Intensive care unit | 2 (6) |
| Transfer | 2 (6) |
| Seizure | 4 (11) |
| Other complications‡ | 8 (23) |
Table 2.
Comparison between the neonates and older infants
Table 3.
Comparison according to the presence of meningitis




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download