Abstract
Displaced intra-articular calcaneal fractures are difficult to treat because of complex anatomy and high soft tissue complications. Various surgical approaches have been introduced to solve these problems, but the treatment remains complex. Recently, clinically and radiographically superior results were reported using a subtalar arthroscopy in reducing the posterior facet in both percutaneous and open approaches. In the percutaneous approach, the arthroscopically assistant percutaneous approach must be selected carefully for mild-to-moderately displaced fractures because of the limited view. In the open approach, there is little evidence of the utility of subtalar arthroscopy. Therefore, intraoperative arthroscopy should always be used in conjunction with fluoroscopy to achieve reduction and assess the internal fixation placement.
종골 골절은 전체 성인 골절의 약 2%를 차지하며 족부 골절에서는 약 60%를 차지하는 비교적 흔한 골절이다. 이 중 70%의 경우는 관절 내 골절로 여러 합병증으로 인하여 정형외과 의사에게 있어 많은 어려움이 있는 골절이다.1,2) 이는 종골의 복잡한 해부학 구조와 여러 족근골과의 관련성에 기인하며 연부조직이 얇기 때문에 수술 후 연부조직 관련 합병증이 자주 발생한다.3-5) 하지만 최근 들어 수술 술기의 발전 등으로 인하여 전위성 관절 내 종골 골절에 대하여 합병증을 최소화하고 만족할 만한 결과를 얻기 위한 연구가 진행되었고 다양한 치료 방법이 연구되고 소개되었다.6,7)
광범위 외측 접근법(extensile lateral approach)은 전위성 관절 내 종골 골절의 표준 접근법으로 소개되었으며 전위 및 감입된 후방 관절면을 노출시킬 수 있는 장점이 있으나 연부 조직의 합병증과 신경 손상이 많이 보고되었다.8,9) 족근동 접근법(sinus tarsi approach)은 이러한 단점을 극복하며 비복 신경(sural nerve)의 손상을 줄여주는 최소 침습 접근법으로 소개되었으나 후방 관절면에 대한 수술 시야가 제한적이라는 단점이 제기되었다.10-13) 경피적 접근법(percutaneous approach)은 위에 언급한 합병증을 최소화하는 방법으로 Westhues가 처음 소개하였고 Gissane과 Essex-Lopresti에 의해 널리 알려지게 되었다.14,15) 하지만 수술장에서 방사선 투시장치를 통해서만 관절면의 정복을 확인할 수 있기 때문에 관절면을 해부학적으로 정복하기 어렵고 부정 교정이 발생할 위험이 있다는 단점이 있었다. 이러한 단점을 줄이기 위해 거골하 관절경을 활용하여 부족한 수술 시야를 확보하고 골절 정복을 도울 수 있는 방법이 소개되었고 최근 그 사용이 증가하고 있다.16,17)
전위성 관절 내 종골 골절의 치료를 결정하는 데 있어 종골의 복잡한 해부학적 구조를 이해하는 것이 중요하다. 특히 거골하 관절은 형태학적으로 다른 관절에 비해 복잡한 해부학적 구조를 이루고 있다. 해부학적으로 종골은 인접한 4개의 관절을 형성하게 되는데 전방에는 입방골(cuboid)과 결합을 이루어 종입방 관절(calcaneocuboid joint)을 형성하고 있다. 위쪽으로는 거골과 함께 전방, 중간 및 후방의 3개의 소관절면(facet)을 형성하고 있으며 납작한 전방 관절면(anterior facet)과 오목한 중간 관절면(middle facet)은 약 20%에서는 서로 합쳐져 전방 거종주상 관절(talocalcaneonavicular joint)을 형성하고 있다. 후방 관절면(posterior facet)은 종골의 관절면 중 가장 큰 관절면으로 종골 중앙의 1/3을 차지하고 있으며 체중부하에 있어 가장 중요한 관절면이다.23) 따라서 보통 거골하 관절경술은 후방 관절면을 평가하기 위해 활용된다. 후방 관절면은 시상면에서 볼록할 뿐만 아니라 시상면에 대해 약 45° 정도로 기울어져 원위 및 측면으로 이어지며 횡단면에서 대해서는 오목한 형태로 복잡하게 이루어져 있다. 이러한 복잡한 해부학적 구조로 인해 종골 골절 중 후방 관절면은 작은 이개(step-off)가 있을 경우에는 수술 중 촬영하는 Broden 영상에서 간과되기 쉽다.
거골하 관절은 매우 안정된 관절로 종비 인대(calcaneofibular ligament), 경부 인대(cervical ligament), 골간 거종 인대(interosseous talocalcaneal ligament) 등이 연결되어 있다.24,25) 경부 인대는 거골과 종골 사이의 가장 강력한 인대로 내외번을 제한하는 역할을 하며 골간 거종 인대는 외번과 후족부 외반을 제한하는 역할을 하고 Y를 거꾸로 한(inverted Y shaped) 모양인데 거골하 관절경에서도 족근관 내에서 쉽게 확인할 수 있다.26) 이러한 여러 복잡한 골성 및 연부조직의 구조로 인하여 거골과 종골 사이의 공간은 좁으며 족근동 접근법 시에 수술 시야를 제한하는 구조물로 역할을 하게 된다.
1985년 Parisien과 Vangsness18)는 처음 거골하 관절경술을 소개할 당시 사체 6구를 통하여 진행하였고 전방과 후방 2개의 삽입구를 통해 거골하 관절의 후방 관절면을 관찰하였다. 1994년 Frey 등27)은 중간 삽입구를 소개하였고 여러 삽입구에서 주의해야 하는 해부학적 구조물에 대해서도 설명하였다. 이후 거골하 관절경술은 진단뿐만 아니라 치료의 목적으로도 거골하 관절의 다양한 병변을 확인하는 데 다양하게 활용되고 있다.
거골하 관절의 좁은 공간으로 인하여 일반적으로 2.7-mm, 30° 관절경이 주로 사용되나 공간이 너무 좁은 경우에는 1.9-mm, 30° 관절경을 사용할 수 있다.28)
거골하 관절경술에서 삽입구 형성 시 외과(lateral malleolus)와 아킬레스건(Achilles tendon)이 중요한 표식이 된다. 전외측(anterolateral), 중앙(middle or centrolateral), 후외측(posterolateral)의 세 삽입구가 널리 활용되고 있다(Fig. 1). 전외측 삽입구는 외과 말단부의 전방 2 cm, 하방 1 cm에 위치하며 형성하는데 천 비골신경(superficial peroneal nerve)에 주의해야 하며 중앙 삽입구는 외과 말단부의 바로 전방에 위치하는데 비골건(peroneal tendon)의 손상에 주의해야 하며 후외측 삽입구는 외과 말단부 또는 0.5 cm 상방에 놓여 아킬레스건과 바로 인접하게 만들어 비복 신경의 손상을 줄이게 한다.20)
현재 기술 및 도구의 발달로 인하여 족부족관절 분야에서 관절경의 쓰임새가 넓어지고 있으며 최근 종골 골절에서도 관절경의 활용도가 높아지고 있다. 특히 개방적 술식에 비하여 관절경적 술식이 전위성 관절 내 종골 골절에서 가지는 이점은 분명하다.29) 우선 관절경을 이용하여 실시간으로 후방 관절면을 보면서 수술을 할 수 있다. 또한 절삭기(shaver), 연마기(burr), 겸자(grasper) 등의 관절경 기구를 활용하여 작은 골편, 연골 조각, 혈종 등을 손쉽게 제거할 수 있고 나사못의 후방 관절면의 침범을 확인할 수 있는 등, 영상 검사 등에서 확인하기 어려운 부분을 파악할 수 있게 해준다. 특히 후방 관절면을 확인하기 위해 수술 중 방사선 투시장치로 평가하는 Broden 영상은 사소한 관절면의 이개 등을 발견하기 어려우나 관절경을 통하여 쉽게 확인할 수 있다(Fig. 2).
관절 내 종골 골절에서 관절경의 사용은 크게 두 가지 방법으로 나눌 수 있다. 절개를 가하지 않고 관절경을 통해 정복을 확인하는 경피적 접근법과 절개를 통해 골절 부위를 노출하여 골절의 정복 후 관절경을 이용하여 추가로 정복을 확인하는 개방적 접근법이다.
경피적 접근법은 연부조직 합병증을 최소화하기 위해 소개된 방법으로 처음에는 관절면을 침범하지 않은 설상형 골절(tongue-type fracture)에서 시행되었다. 이후 Tornetta30)는 Sanders 분류 2C와 같이 관절면 전체가 전위된 비교적 심하지 않은 전위성 관절 내 종골 골절로 적응증을 확대시켰다. 하지만 여전히 제한된 시야로 인해 해부학적인 완전한 골절의 정복이 어려움이 지적되었고 거골하 관절경을 부가적으로 시행하여 골절의 정복을 돕는 방법이 소개되었다.17,31-33) 관절경을 이용한 경피적 접근법은 논문들마다 서로 다른 다양한 이름으로 명명이 되었으나 본 종설에서는 이러한 방법을 관절경을 활용한 경피적 고정술(arthroscopically assistant percutaneous approach, AAPA)로 부르기로 한다.
관절 내 종골 골절에서의 경피적 고정술(percutaneous fixation)에서 관절경을 통해 정복을 확인하는 방법은 2002년 처음 보고되었다.17) 이 연구에서 저자들은 AAPA를 이용하면 최소 침습의 이점을 살리면서 동시에 관절경을 통한 정확한 골절 정복이 가능하다고 보고하였다. Rammelt 등16)은 33예의 Sanders 분류 2A와 2B 관절 내 골절에서 AAPA를 시행한 후 우수한 임상적 및 방사선적 결과를 보고하였다. 최근에는 관절경 기구 및 수술 술기의 발달로 인해 AAPA는 관심을 받게 되었는데 현재까지 다양한 저자들이 이 주제에 대한 연구를 진행하였고 이에 대한 결과를 Table 1에 정리를 하였다.29,31-37)
전위성 관절 내 종골 골절에서 처음으로 개방적 접근법을 시행하고 관절경을 이용한 것은 2002년 발표한 Gavlik 등37)인데 광범위 외측 접근법을 통하여 골절의 정복을 얻은 후 관절경을 활용하여 골절의 정복을 직접 확인하였다. 실제 방사선 검사를 통해 골절의 정복이 잘되었다고 판단된 경우였던 12예(25.5%)의 관절경 검사에서 1∼2 mm의 작은 이개가 관찰되었다고 보고하였다. 하지만 아직까지 개방적 정복술을 시행한 경우에서 관절경의 활용에 대한 연구는 많지 않으며 그 결과를 Table 2에 정리하였다.16,17,37-39) 2018년 Park과 Yoon38)은 족근동 접근법에서의 거골하 관절경의 보조적 활용에 대한 연구를 발표하였는데, 전위성 관절 내 종골 골절에서 23예는 방사선 투시장치만을 이용하고, 23예에서는 거골하 관절경과 방사선 투시장치를 함께 이용하여 골절을 정복하였으며, 두 군 간의 결과를 비교하였다. 단기 임상 결과 및 수술 후 합병증에서는 두 군 간 유의미한 차이는 없었으나 수술 후 시행한 컴퓨터 단층촬영(computed tomography)에서는 관절경을 이용한 군에서 더 우수한 후방 관절면의 정복을 보였다고 하였다. 현재까지 관절경을 종골 골절 정복에 단독으로 활용하는 것에 대해서는 합의된 결론은 없다. 골절의 정복 평가 및 종골의 너비 및 높이, 나사못의 길이, 종입방 관절의 평가에는 방사선 투시장치가 관절경에 비해 더 우수하며, 반면에 관절경은 관절면을 더 잘 관찰할 수 있다는 장점이 있다. 이로 인해 여러 연구에서는 관절경과 방사선 투시장치를 병합하여 활용하는 것을 권고하였다.
종골 골절의 수술적 치료에서 거골하 관절경을 이용하는 데에는 여러 가지 제한점이 존재한다.38) 첫째, 해부학적으로 좁은 거골하 관절의 공간으로 인해 관절경 삽입 시 의인성 연골 손상(iatrogenic chondral injury)이 발생할 수 있다. 작은 직경의 관절경(2.4-mm 또는 1.9-mm)을 이용하여 이러한 문제를 줄일 수 있으며 결절 골편에 Steinmann pin을 삽입하여 내반의 힘을 주면서 공간을 확보하여 관절경 삽입을 용이하게 할 수도 있다. 또한 거골하 관절에 관절경을 삽입할 때 최대한 거골하 관절에 평행하게 삽입하면 후방 관절면을 용이하게 관찰할 수 있다.38) 둘째, 거골하 관절경 술기의 높은 학습 곡선, 길어지는 수술 시간 및 수술 준비의 번거로움 등으로 인해 그 효용성에 의문이 있을 수 있다. 하지만 Rammelt 등16)은 개방적 술식에서 관절경을 활용하는 것이 방사선 투시장치만을 활용하여 Broden 영상을 촬영하는 것에 비해 시간 절약이 된다고 언급한 바 있다. 셋째, 관절경 술기에 따른 신경 손상, 건 손상, 관절액 수액 노출로 인한 구획증후군 등의 문제가 발생할 수 있다.40) 물론 이러한 합병증은 매우 드물지만 한번 발생하게 되면 치명적이므로 유의해야 한다.
Notes
REFERENCES
1. Leite CBG, Macedo RS, Saito GH, Sakaki MH, Kojima KE, Fernandes TD. 2018; Epidemiological study on calcaneus fractures in a tertiary hospital. Rev Bras Ortop. 53:472–6. doi: 10.1016/j.rboe.2018.05.014. DOI: 10.1016/j.rboe.2018.05.014. PMID: 30027081. PMCID: PMC6052184.

2. Dhillon MS, Bali K, Prabhakar S. 2011; Controversies in calcaneus fracture management: a systematic review of the literature. Musculoskelet Surg. 95:171–81. doi: 10.1007/s12306-011-0114-y. DOI: 10.1007/s12306-011-0114-y. PMID: 21409502.
3. Sanders R. 1992; Intra-articular fractures of the calcaneus: present state of the art. J Orthop Trauma. 6:252–65. doi: 10.1097/00005131-199206000-00022. DOI: 10.1097/00005131-199206000-00022. PMID: 1602349.
4. Popelka V. 2019; [Current concepts in the treatment of intra-articular calcaneal fractures]. Acta Chir Orthop Traumatol Cech. 86:58–64. Slovak.
5. Kundel K, Funk E, Brutscher M, Bickel R. 1996; Calcaneal fractures: operative versus nonoperative treatment. J Trauma. 41:839–45. doi: 10.1097/00005373-199611000-00012. DOI: 10.1097/00005373-199611000-00012. PMID: 8913213.
6. Herscovici D Jr. 2016; Extensile lateral approach for the operative management of a displaced intra-articular calcaneus fracture. JBJS Essent Surg Tech. 6:e34. doi: 10.2106/JBJS.ST.15.00067. DOI: 10.2106/JBJS.ST.15.00067. PMID: 30233927. PMCID: PMC6132607.

7. Sanders R. 2000; Displaced intra-articular fractures of the calcaneus. J Bone Joint Surg Am. 82:225–50. doi: 10.2106/00004623-200002000-00009. DOI: 10.2106/00004623-200002000-00009. PMID: 10682732.

8. Benirschke SK, Sangeorzan BJ. Extensive intraarticular fractures of the foot. Surgical management of calcaneal fractures. Clin Orthop Relat Res. 1993; (292):128–34. doi: 10.1097/00003086-199307000-00015. DOI: 10.1097/00003086-199307000-00015.
9. Buckley R, Tough S, McCormack R, Pate G, Leighton R, Petrie D, et al. 2002; Operative compared with nonoperative treatment of displaced intra-articular calcaneal fractures: a prospective, randomized, controlled multicenter trial. J Bone Joint Surg Am. 84:1733–44. doi: 10.2106/00004623-200210000-00001. DOI: 10.2106/00004623-200210000-00001. PMID: 12377902.
10. Dhillon MS, Prabhakar S. 2017; Treatment of displaced intra-articular calcaneus fractures: a current concepts review. SICOT J. 3:59. doi: 10.1051/sicotj/2017044. DOI: 10.1051/sicotj/2017044. PMID: 29034875. PMCID: PMC5642053.

11. Ebraheim NA, Elgafy H, Sabry FF, Freih M, Abou-Chakra IS. 2000; Sinus tarsi approach with trans-articular fixation for displaced intra-articular fractures of the calcaneus. Foot Ankle Int. 21:105–13. doi: 10.1177/107110070002100203. DOI: 10.1177/107110070002100203. PMID: 10694021.

12. Femino JE, Vaseenon T, Levin DA, Yian EH. 2010; Modification of the sinus tarsi approach for open reduction and plate fixation of intra-articular calcaneus fractures: the limits of proximal extension based upon the vascular anatomy of the lateral calcaneal artery. Iowa Orthop J. 30:161–7.
13. Hospodar P, Guzman C, Johnson P, Uhl R. 2008; Treatment of displaced calcaneus fractures using a minimally invasive sinus tarsi approach. Orthopedics. 31:1112. doi: 10.3928/01477447-20081101-08. DOI: 10.3928/01477447-20081101-08. PMID: 19226087.
14. Essex-Lopresti P. 1952; The mechanism, reduction technique, and results in fractures of the os calcis. Br J Surg. 39:395–419. doi: 10.1002/bjs.18003915704. DOI: 10.1002/bjs.18003915704. PMID: 14925322.

15. Colson P, Houot R. 1954; [Westhues’ method in treatment of calcaneal fractures]. Lyon Chir. 49:1001–5. French.
16. Rammelt S, Gavlik JM, Barthel S, Zwipp H. 2002; The value of subtalar arthroscopy in the management of intra-articular calcaneus fractures. Foot Ankle Int. 23:906–16. doi: 10.1177/107110070202301004. DOI: 10.1177/107110070202301004. PMID: 12398142.

17. Gavlik JM, Rammelt S, Zwipp H. 2002; Percutaneous, arthroscopically-assisted osteosynthesis of calcaneus fractures. Arch Orthop Trauma Surg. 122:424–8. doi: 10.1007/s00402-002-0397-4. DOI: 10.1007/s00402-002-0397-4. PMID: 12442176.

18. Parisien JS, Vangsness T. 1985; Arthroscopy of the subtalar joint: an experimental approach. Arthroscopy. 1:53–7. doi: 10.1016/s0749-8063(85)80079-7. DOI: 10.1016/S0749-8063(85)80079-7. PMID: 4091910.

19. Lui TH, Tong SC. 2015; Subtalar arthroscopy: when, why and how. World J Orthop. 6:56–61. doi: 10.5312/wjo.v6.i1.56. DOI: 10.5312/wjo.v6.i1.56. PMID: 25621211. PMCID: PMC4303790.

20. Park CH, Kim SY, Kim JR, Lee WC. 2013; Arthroscopic excision of a symptomatic os trigonum in a lateral decubitus position. Foot Ankle Int. 34:990–4. doi: 10.1177/1071100712475062. DOI: 10.1177/1071100712475062. PMID: 23696188.

21. Muñoz G, Eckholt S. 2015; Subtalar arthroscopy: indications, technique and results. Foot Ankle Clin. 20:93–108. doi: 10.1016/j.fcl.2014.10.010. DOI: 10.1016/j.fcl.2014.10.010. PMID: 25726486.
22. Park CH. 2019; Role of subtalar arthroscopy for displaced intra-articular calcaneal fractures. Clin Podiatr Med Surg. 36:233–49. doi: 10.1016/j.cpm.2018.10.006. DOI: 10.1016/j.cpm.2018.10.006. PMID: 30784534.

23. Keener BJ, Sizensky JA. 2005; The anatomy of the calcaneus and surrounding structures. Foot Ankle Clin. 10:413–24. doi: 10.1016/j.fcl.2005.04.003. DOI: 10.1016/j.fcl.2005.04.003. PMID: 16081012.

24. Viladot A, Lorenzo JC, Salazar J, Rodríguez A. 1984; The subtalar joint: embryology and morphology. Foot Ankle. 5:54–66. doi: 10.1177/107110078400500203. DOI: 10.1177/107110078400500203. PMID: 6500411.

25. Pisani G, Pisani PC, Parino E. 2005; Sinus tarsi syndrome and subtalar joint instability. Clin Podiatr Med Surg. 22:63–77, vii. doi: 10.1016/j.cpm.2004.08.005. DOI: 10.1016/j.cpm.2004.08.005. PMID: 15555844.

26. Stephens MM, Sammarco GJ. 1992; The stabilizing role of the lateral ligament complex around the ankle and subtalar joints. Foot Ankle. 13:130–6. doi: 10.1177/107110079201300304. DOI: 10.1177/107110079201300304. PMID: 1601340.

27. Frey C, Gasser S, Feder K. 1994; Arthroscopy of the subtalar joint. Foot Ankle Int. 15:424–8. doi: 10.1177/107110079401500804. DOI: 10.1177/107110079401500804. PMID: 7981813.

28. Jerosch J. 1998; Subtalar arthroscopy--indications and surgical technique. Knee Surg Sports Traumatol Arthrosc. 6:122–8. doi: 10.1007/s001670050084. DOI: 10.1007/s001670050084. PMID: 9604198.
29. Woon CY, Chong KW, Yeo W, Eng-Meng Yeo N, Wong MK. 2011; Subtalar arthroscopy and flurosocopy in percutaneous fixation of intra-articular calcaneal fractures: the best of both worlds. J Trauma. 71:917–25. doi: 10.1097/TA.0b013e318202f1d0. DOI: 10.1097/TA.0b013e318202f1d0. PMID: 21394043.

30. Tornetta P 3rd. 1998; The Essex-Lopresti reduction for calcaneal fractures revisited. J Orthop Trauma. 12:469–73. doi: 10.1097/00005131-199809000-00007. DOI: 10.1097/00005131-199809000-00007. PMID: 9781770.

31. Pastides PS, Milnes L, Rosenfeld PF. 2015; Percutaneous arthroscopic calcaneal osteosynthesis: a minimally invasive technique for displaced intra-articular calcaneal fractures. J Foot Ankle Surg. 54:798–804. doi: 10.1053/j.jfas.2014.12.033. DOI: 10.1053/j.jfas.2014.12.033. PMID: 25960056.

32. Yeap EJ, Rao J, Pan CH, Soelar SA, Younger ASE. 2016; Is arthroscopic assisted percutaneous screw fixation as good as open reduction and internal fixation for the treatment of displaced intra-articular calcaneal fractures? Foot Ankle Surg. 22:164–9. doi: 10.1016/j.fas.2015.06.008. DOI: 10.1016/j.fas.2015.06.008. PMID: 27502224.

33. Sivakumar BS, Wong P, Dick CG, Steer RA, Tetsworth K. 2014; Arthroscopic reduction and percutaneous fixation of selected calcaneus fractures: surgical technique and early results. J Orthop Trauma. 28:569–76. doi: 10.1097/BOT.0000000000000157. DOI: 10.1097/BOT.0000000000000157. PMID: 24854668.
34. Rammelt S, Amlang M, Barthel S, Gavlik JM, Zwipp H. 2010; Percutaneous treatment of less severe intraarticular calcaneal fractures. Clin Orthop Relat Res. 468:983–90. doi: 10.1007/s11999-009-0964-x. DOI: 10.1007/s11999-009-0964-x. PMID: 19582524. PMCID: PMC2835587.

35. Grün W, Molund M, Nilsen F, Stødle AH. 2020; Results after percutaneous and arthroscopically assisted osteosynthesis of calcaneal fractures. Foot Ankle Int. 41:689–97. doi: 10.1177/1071100720914856. DOI: 10.1177/1071100720914856. PMID: 32412812. PMCID: PMC7294532.

36. Gao D, Wong TM, Fang C, Leung FK, Li X, Jia B, et al. 2021; Arthroscopic-assisted percutaneous fixation of intra-articular calcaneal fractures using an intraoperative distraction device. J Orthop Surg (Hong Kong). 29:2309499020979095. doi: 10.1177/2309499020979095. DOI: 10.1177/2309499020979095. PMID: 33410380.

37. Gavlik JM, Rammelt S, Zwipp H. 2002; The use of subtalar arthroscopy in open reduction and internal fixation of intra-articular calcaneal fractures. Injury. 33:63–71. doi: 10.1016/s0020-1383(01)00077-8. DOI: 10.1016/S0020-1383(01)00077-8. PMID: 11879836.

38. Park CH, Yoon DH. 2018; Role of subtalar arthroscopy in operative treatment of sanders type 2 calcaneal fractures using a sinus tarsi approach. Foot Ankle Int. 39:443–9. doi: 10.1177/1071100717746181. DOI: 10.1177/1071100717746181. PMID: 29376403.

39. Schuberth JM, Cobb MD, Talarico RH. 2009; Minimally invasive arthroscopic-assisted reduction with percutaneous fixation in the management of intra-articular calcaneal fractures: a review of 24 cases. J Foot Ankle Surg. 48:315–22. doi: 10.1053/j.jfas.2009.01.002. DOI: 10.1053/j.jfas.2009.01.002. PMID: 19423031.

40. Gonzalez TA, Macaulay AA, Ehrlichman LK, Drummond R, Mittal V, DiGiovanni CW. 2016; Arthroscopically assisted versus standard open reduction and internal fixation techniques for the acute ankle fracture. Foot Ankle Int. 37:554–62. doi: 10.1177/1071100715620455. DOI: 10.1177/1071100715620455. PMID: 26660864.

Figure. 1
Illustrations of three main portals of anterolateral (AL), centrolateral (CL), and posterolateral (PL) portals used in subtalar arthroscopy.
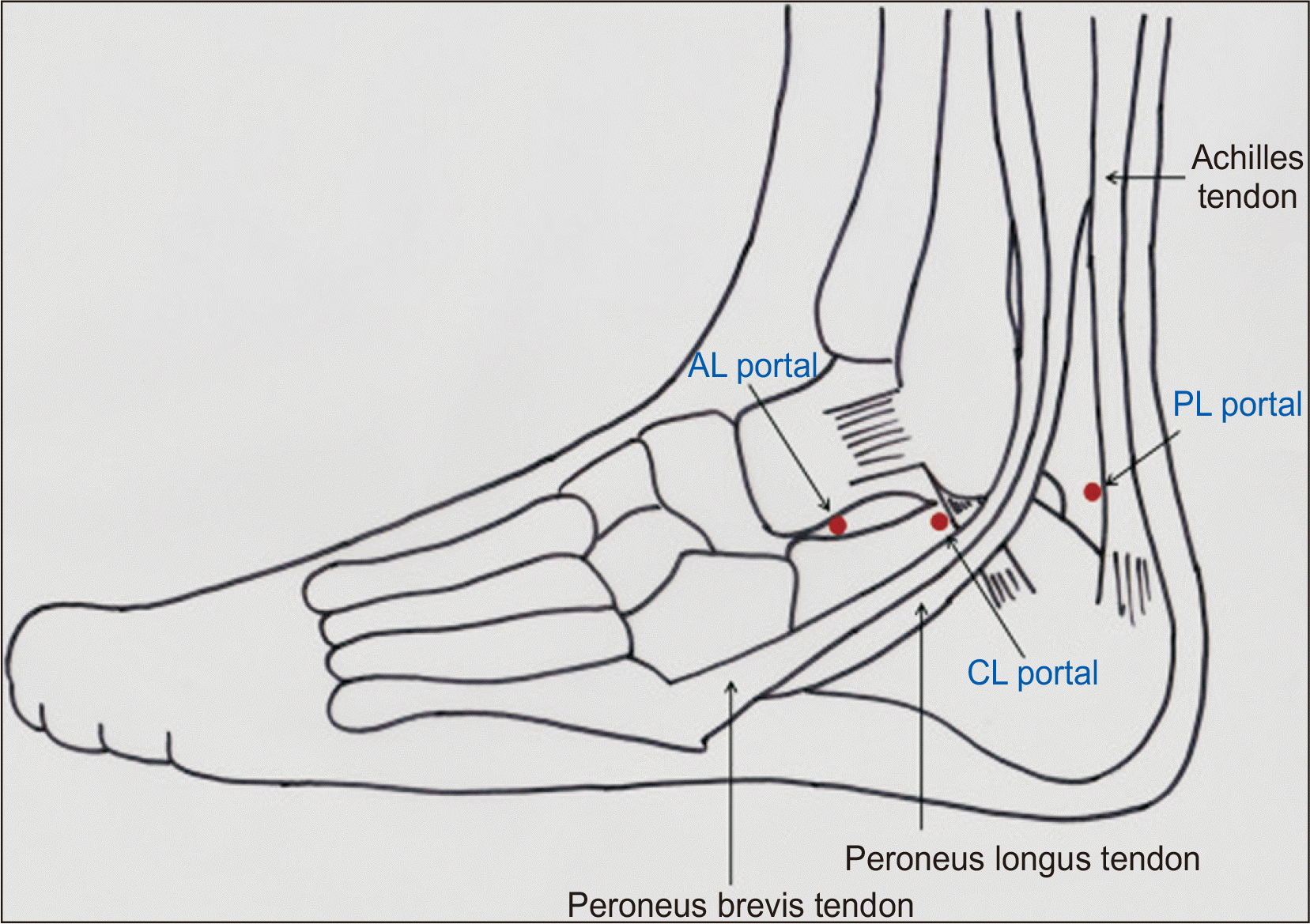
Figure. 2
(A) Arthroscopic image showing remained small step-off of the posterior facet of the calcaneus after reduction. (B) Confirmatory arthroscopic image that showed the previous diastasis was reduced after secondary reduction.
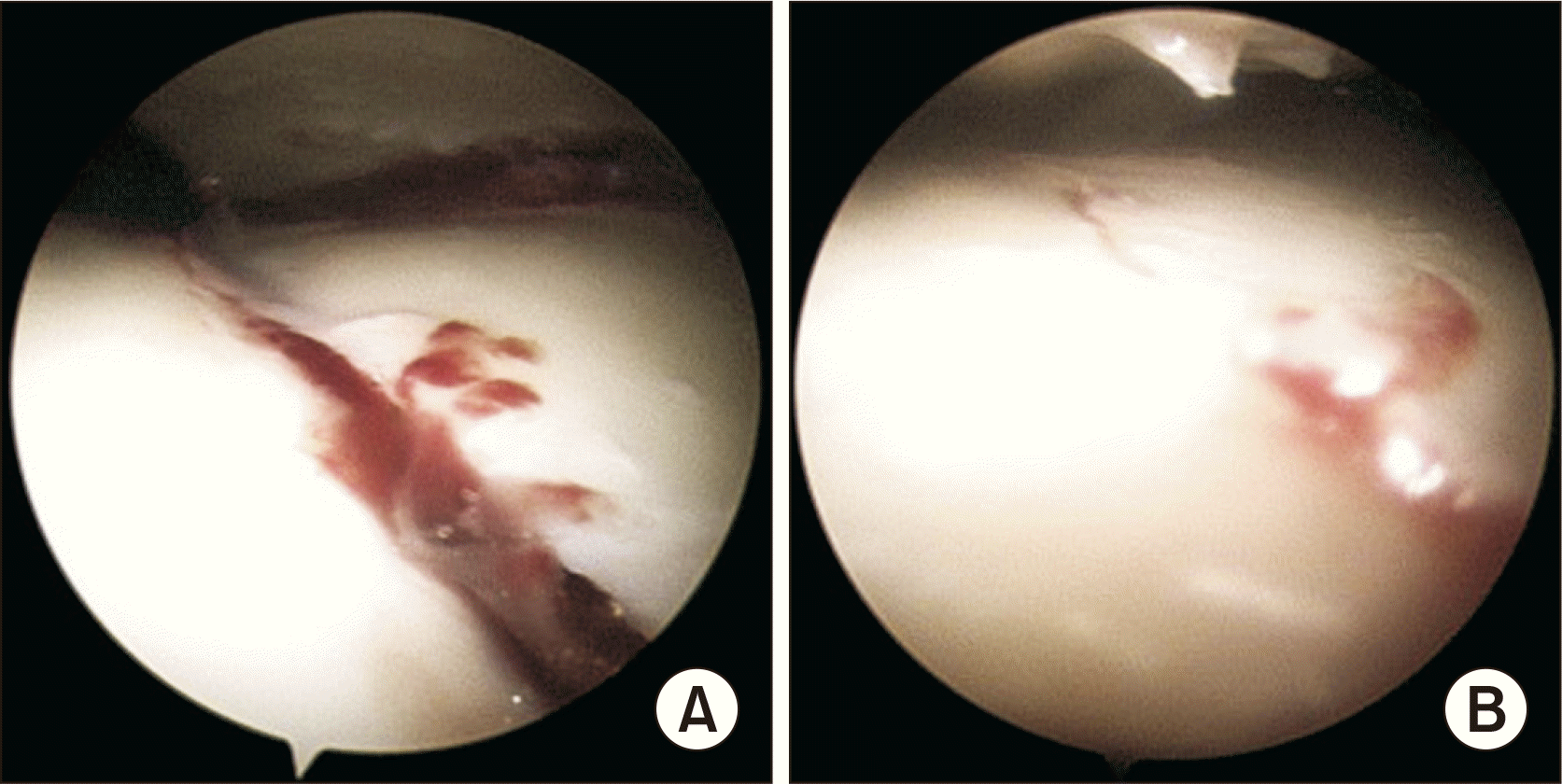
Table 1
Studies with Arthroscopically Assistant Percutaneous Approach
| Author (year) | Study design | Sander's type | Patients (n) | Mean follow-up (mo) | Using arthroscope | Using portal | Changes in Böhler angle (°) | Postoperative AOFAS score | Number of secondary STJ fusion | Complications |
|---|---|---|---|---|---|---|---|---|---|---|
| Gavlik et al., 200217,37) | Retrospective comparative study/case series | II | 10 | <24 | 1.9 mm, 0° or 4.0 mm, 30° | AL, PL | 11.2 | 93.7 | NR | 1 (HR) |
| Rammelt et al., 200216) | Retrospective comparative study | II | 18 | 15 | 1.9 mm, 0° | AL, PL | 12.7 | 92.1 | 0 | 1 (HR) |
| Rammelt et al., 201034) | Retrospective case series | II | 24 | 29 | 2.7 mm, 30° | AL, CL, PL | 13 | 92.1 | 0 | 2 (HR) |
| Woon et al., 201129) | Prospective | II | 22 | 33 | 2.4 mm, 0° | AL, CL | 17.1 | 84.2 | 0 | 1 (HR), 1 (WI) |
| Sivakumar et al., 201433) | Retrospective case series | II, III, IV | 13 | 14.3 | 2.9 mm, 30° | AL, CL | 18.3 | 87.8 | 0 | 1 (HR) |
| Pastides et al., 201531) | Prospective | II, III | 33 | 24 | 4.0 mm, 30° | AL, CL, PL | 12.3 | 72.2 | 0 | 2 (HR), 1 (WI) |
| Yeap et al., 201632) | Retrospective case cohort study | II, III | 15 | 16.9 | 2.7 mm, 30° | AL, CL, PL | 15.9 | 86.7 | 0 | 1 (HR) |
| Grün et al., 202035) | Retrospective case series | II, III | 25 | 15 | 4.0 mm, 30° | PL, PM | 24.2 | 85 | 0 | 2 (HR), 4 (TNI) |
| Gao et al., 202136) | Retrospective case series | II, III | 59 | 14 | 2.7 mm, 30° | AL, CL | 14.4 | 86.5 | 0 | 1 (TNI), 2 (CFP) |
Table 2
Studies with Arthroscopically Assistant Open Reduction and Internal Fixation
| Author (year) | Study design | Sander's type | Patients (n) | Mean follow-up (mo) | Using approach | Arthroscopic device selection | Chages in Böhler angle (°) | Postoperative AOFAS score | Number of secondary STJ fusion | Complications |
|---|---|---|---|---|---|---|---|---|---|---|
| Gavlik et al., 200217,37) | Retrospective comparative study/case series | II, III, IV | 47 | NR | ELA | 1.9 mm, 0° or 4.7 mm, 30° | NR | NR | NR | NR |
| Rammelt et al., 200216) | Retrospective comparative study | II, III, IV | 59 | NR | ELA | 1.9 mm, 0° or 4.0 mm, 30° | NR | NR | NR | NR |
| Schuberth et al., 200939) | Retrospective case series | I, II, III | 24 | 56.1 | STA | 4.0 mm, 70° | 10.5 | NR | NR | NR |
| Park et al., 201838) | Retrospective case series | II | 23 | 15.9 | STA | 2.4 mm, 30° | 14.7 | 91.7 | 0 | 2 (HR), 3 (TNI) |




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download