This article has been
cited by other articles in ScienceCentral.
초록
심한 치아 마모를 가진 환자의 경우 수직 교합고경 상실에 대한 평가가 필요하다. 적절한 수직 교합고경을 설정하여 환자의 악간 관계를 안정적으로 회복시켜야 한다. 환자는 77세 여성으로, 아래 앞니가 아프고 어금니가 없어서 불편하다는 주소로 내원하였다. 초진 시 전반적인 치아 마모가 관찰되었으며, 하악 전치의 치아 마모로 인한 치수의 병적 변화가 관찰되었다. 진단 및 평가 후 교합고경의 상실은 관찰되지 않았으나 보철 수복을 위한 악간 공간 부족이 확인되었다. 수직거상을 동반한 하악 구강회복술을 시행하였으며, 심미적, 기능적으로 만족할 만한 결과를 얻었기에 보고하는 바이다.
Go to :

Abstract
In the case of patients with pathological tooth wear, it is necessary to evaluate the loss of the vertical dimension. Setting the appropriate vertical dimension is important to rehabilitate the patient’s stable intermaxillary relationship. A 77-year-old female patient’s chief complaint was the pain of the mandibular incisors and the lack of molars. At the first visit, pathologic tooth wear of the mandibular incisors were observed. After diagnosis and evaluation, loss of vertical dimension was not observed, but insufficient intermaxillary space for prosthetic restoration was confirmed. Mandibular rehabilitation was performed with vertical dimension increase and this showed satisfactory results both functionally and aesthetically.
Go to :

색인어: 치아 마모, 수직고경, 구강회복술
Keywords: tooth wear, vertical dimension, mouth rehabilitation
서론
교모는 상악과 하악 치아의 마찰에 의해 형성된다. 교합면의 마모는 이외에도 화학적 작용에 의한 부식, 산성도가 높은 탄산음료, 위산의 식도 역류, 구토나 치약의 남용 등에 의해서 나타날 수 있다. 심하게 교모된 치열은 가장 어려운 치과치료의 한 분야이나 적절한 치료 계획에 따라 정확한 순서로 진행하면 효과적으로 치료 될 수 있는 영역이다.
1
마모된 치아의 수복을 위해서는 수직고경에 대한 고려가 필요하다. Dawson은 치아와 치조골의 정출로 마모에 따른 환자가 기존에 가지고 있는 수직 고경은 변하지 않는다고 하였다.
1 Turner와 Missirlian은 3가지 분류를 제시하였다.
2 치아 마모와 함께 수직 고경 상실이 동반된 경우, 치아 마모가 있으나 수직고경 상실이 없고 보철 수복을 위한 악간 공간이 충분한 경우, 치아 마모가 있으나 수직고경 상실은 없고 보철 수복을 위한 악간 공간이 부족한 경우이다. 본 증례 환자의 수직고경 변화량을 결정하기 위해 안면계측치, 악간공극 및 안모평가 등을 시행하였고, ‘Turner classification 3’에 해당하는 치아 마모가 있으나 수직고경 상실은 없고 보철 수복을 위한 악간 공간이 부족한 경우로 진단하였다. 따라서 수직 고경 증가를 동반한 고정성 보철물로의 회복을 시행하였고 심미적, 기능적으로 만족할 만한 결과를 얻었기에 보고하는 바이다.
Go to :

증례 보고
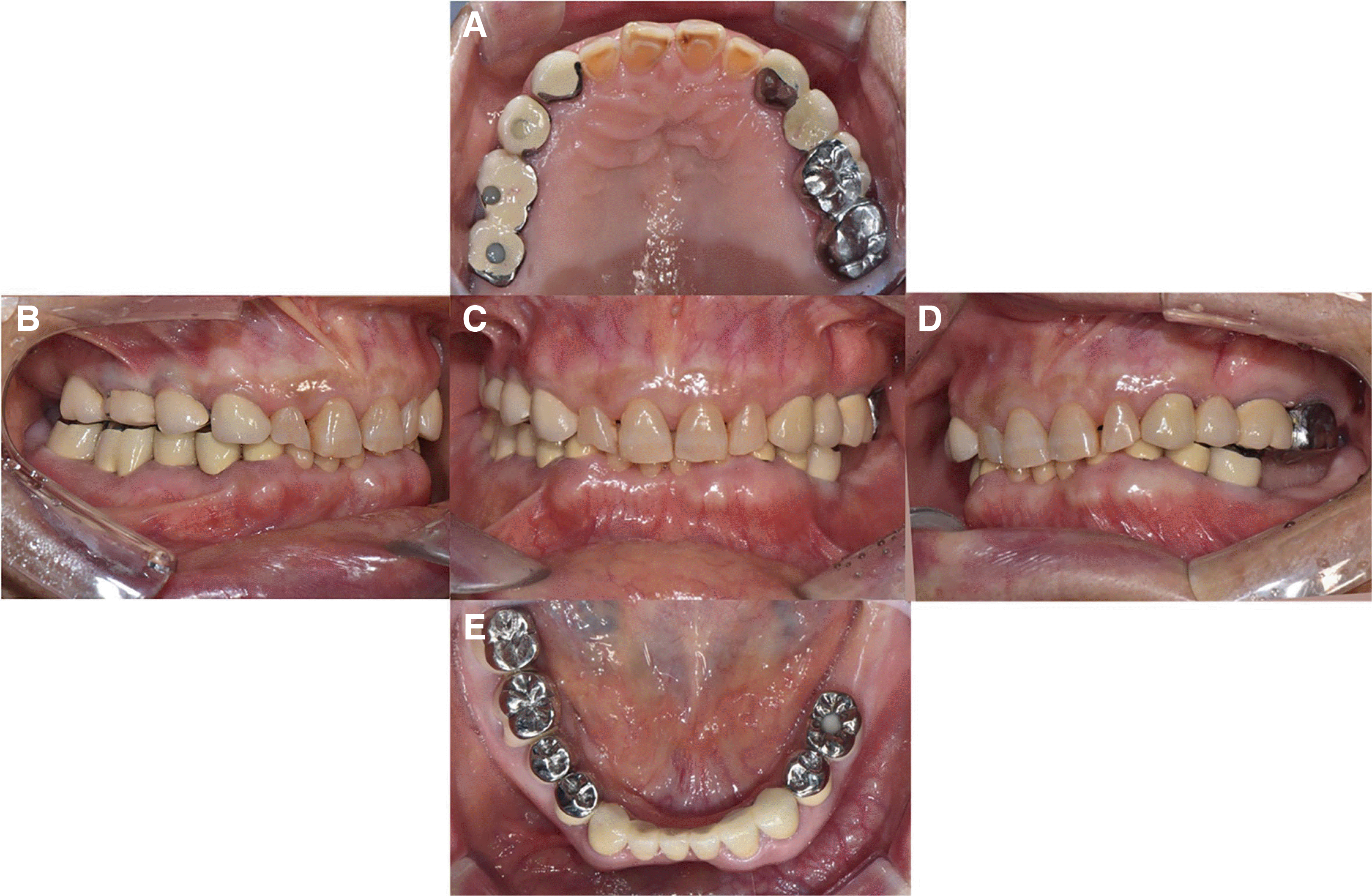
본 증례 환자는 77세 여성으로 아래 앞니가 아프고 어금니가 없어서 불편하다는 주소로 내원하였다. 임상 및 방사선학적 검사를 시행하였으며, 그 결과 하악 전치부의 심한 치아 마모가 관찰되었고, #17, 24, 35-37 치아의 상실의 관찰되었다. #31, 41, 42, 45 치아에서 만성 치근단 치주염이 관찰되었다(
Fig. 1,
2).
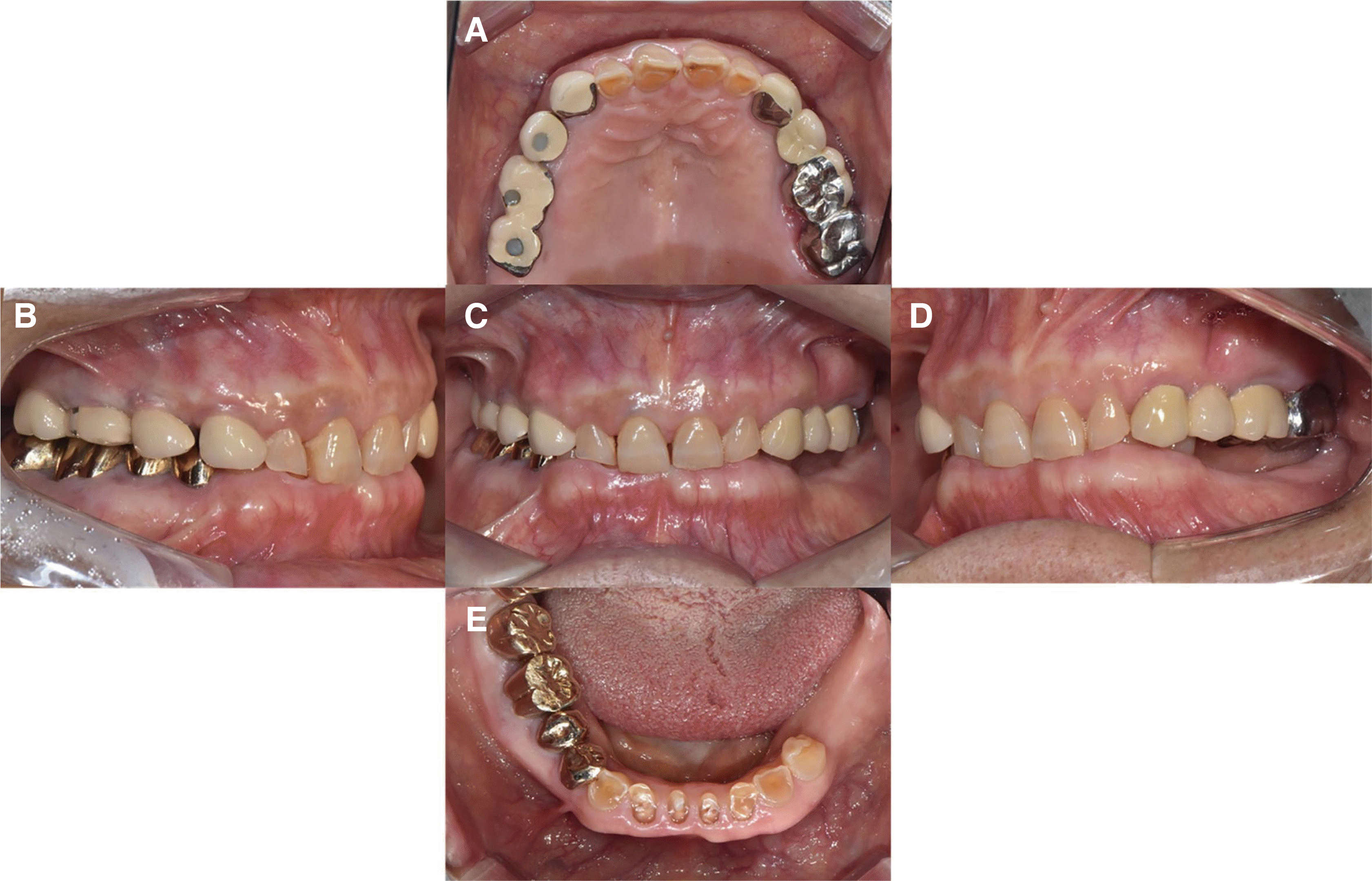 | Fig. 1Intraoral photograph before treatment. (A) Upper view, (B) Right view, (C) Front view, (D) Left view, (E) Lower view. 
|
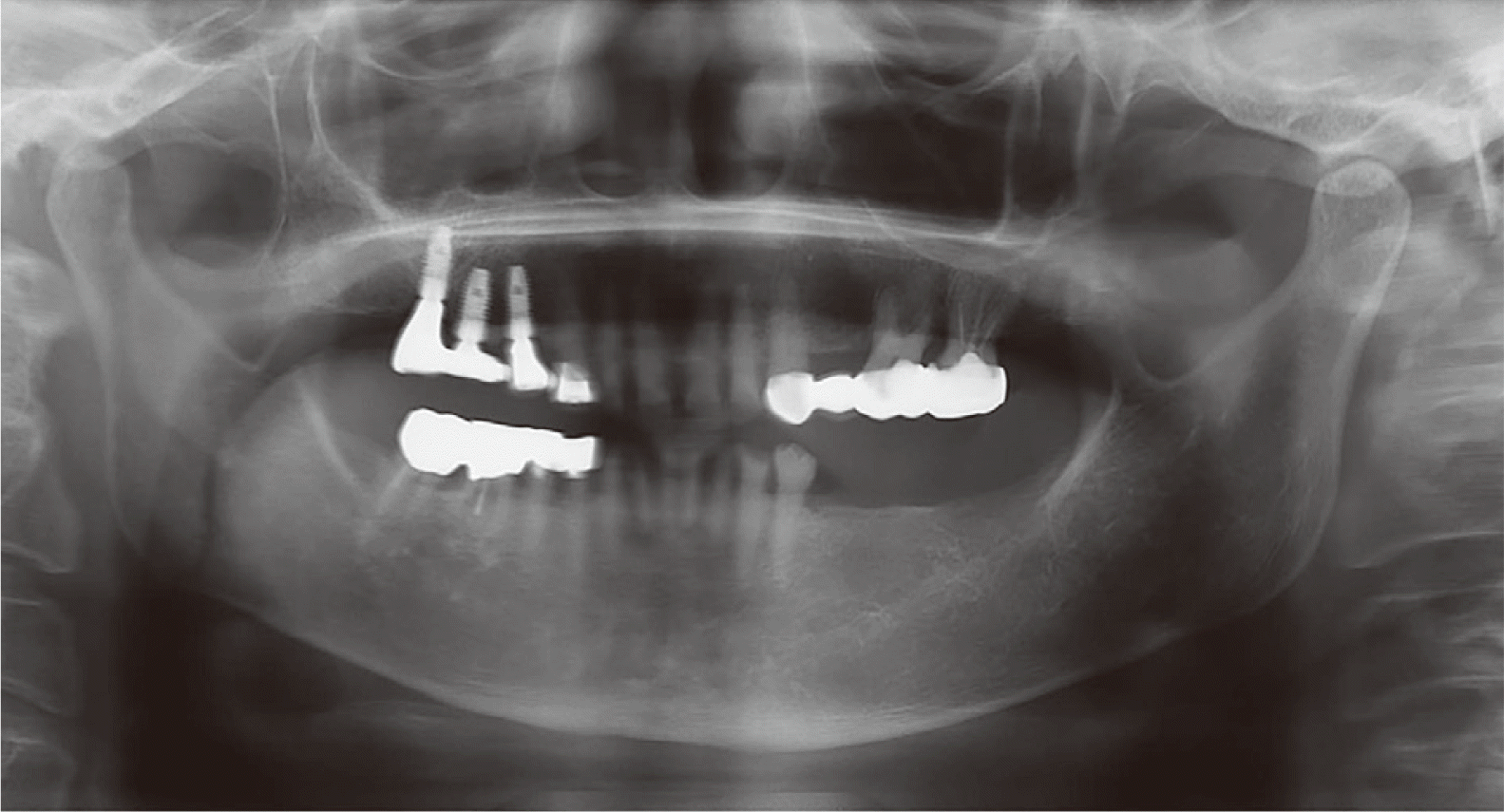 | Fig. 2Panoramic radiograph before treatment. 
|
과거 방사선 사진과 진술을 통하여 환자 분석을 하였다. 6년 전 초진 파노라마 상에서 상, 하악 전치부의 심한 마모가 관찰되었고 평소에 단단하거나 질긴 음식을 즐겨 먹었다고 하였다. 이때 상, 하악 양측 구치부 모두 보철물로 수복된 상태로 마모 관찰되지 않았고 자연치인 상, 하악 전치부의 마모가 심한 상태였다. 4년 전 만성치주염 진단으로 하악 좌측 제2소구치와 제2대구치를 지대치로 하는 브릿지를 발치하였고 좌측 구치부 지지가 소실되었다. 구치부 마모 없이 전치부만 마모가 이루어진 것으로 보아 수직고경 상실은 없는 것으로 판단하였다.
안면계측치, 악간 공극, 및 안모 평가를 통해 수직 고경을 분석하였다. 안정위에서 교합면간의 거리(interocclusal distance)는 3 mm로 평균치인 2 - 4 mm 범위 안에 있었다.
3 Willis 분석 시 동공간선에서 구각부까지의 거리와 비주인중 경계부에서 턱 끝까지의 거리의 비가 1:1.09로 나타나 평균치인 1:1과 유사한 수치를 보였다.
4 순측 전정에서 절치 절단연까지의 길이는 상악은 20 mm, 하악은 16 mm로 한국 성인 유치악자 평균 수치인 상악 20.8 mm, 하악 17.3 mm와 비교 시 정상 범주에 속하였다. 상하악 순측 전정간 거리 또한 33 m로 한국 성인 유치악자 평균 수치인 35 mm와 비슷한 수치를 보였다(
Fig. 3).
5 발음 검사상 “s”나 “m” 발음 역시 정상 범주였다.
6 안모 검사 상 수직고경 감소 시 나타나는 구각부의 처짐이나 입술의 얇아짐 등의 양상이 관찰되지 않았다. 이에 본 증례의 환자는 수직고경 상실은 없는 것으로 판단했다.
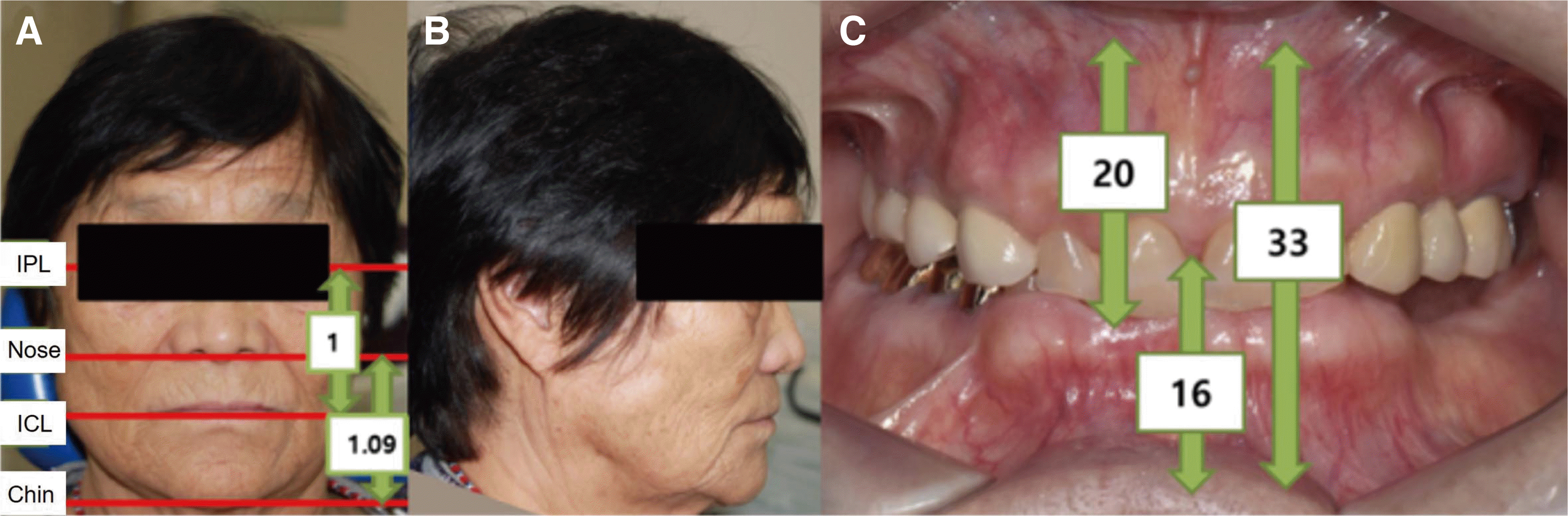 | Fig. 3Vertical dimension analysis. (A) Frontal view; upper facial height is measured from the pupil of the eye (IPL: interpupillary line) to the rima oris (ICL: intercomissural line), lower facial height is measured from the base of the nose to the lower border of the chin (B) Lateral view, (C) Distance between the vestibules. 
|
진단을 위해 예비 인상을 채득하였고, 안궁이전을 시행하여 환자의 상악 모형을 반조절성 교합기(Protar evo 7, KaVo Dental GmbH, Biberach, Germany)에 마운팅하였고, 환자의 중심 교합위를 채득하여 마운팅된 상악 모형에 맞춰 하악 모형을 마운팅하였다(
Fig. 4).
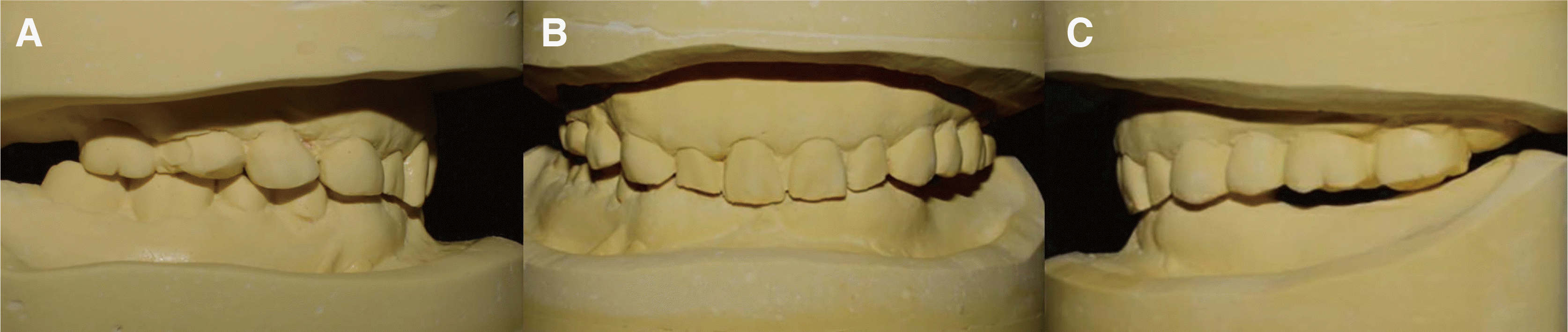 | Fig. 4Diagnostic model. (A) Right side view, (B) Frontal view, (C) Left side view. 
|
마운팅한 진단모형을 분석한 결과 수직고경 상실은 존재하지 않고 보철 수복을 위한 공간이 부족한것으로 판단하였다. 임플란트 보철 수복을 위한 최소 악간 거리는 4 - 5 mm이다.
7 이 거리를 확보하기 위해 교합기의 전방 유도핀(anterior guide pin)을 기준으로 5 mm의 수직고경 거상을 결정하였다. 수직고경 거상을 계획하여 진단 왁스업을 시행하였다(
Fig. 5). 견치유도교합 형성이 가능하도록 교합평면을 설정하였다. 만성 치근단 치주염이 관찰되는 #31, 41, 42 치아는 발거를 계획하고 #45 치아는 재신경치료를 진행하기로 하였다. 하악 좌측 구치부 지지 형성을 위하여 #35 치아 위치에 임플란트 고정성 보철물을 수복하기로 계획하였다.
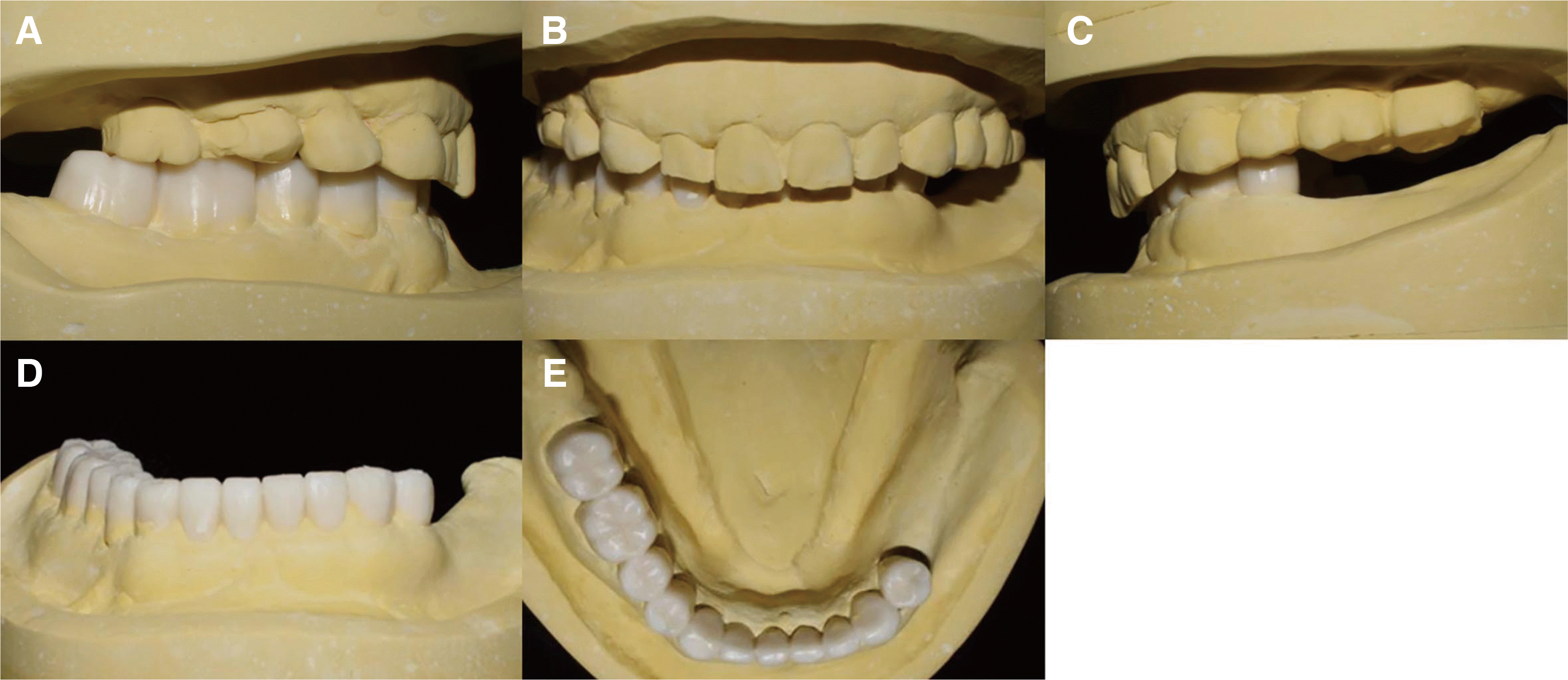 | Fig. 5Diagnostic wax up model with increased vertical dimension. (A) Right side view, (B) Frontal view, (C) Left side view, (D) Frontal view of mandible, (E) Lower view of mandible. 
|
CAD/CAM (computer aided design/ computer aided manufacturing)을 이용하여 #32, 33, 43을 지대치로 하는 임시 보철물과 #34, 44-47의 임시 보철물을 제작하였다. 하악 치아 삭제 후 미리 제작된 임시 보철물을 구강 내 조정 및 장착하였다(
Fig. 6). 임시 보철물 장착 후 3개월 간의 치유 및 관찰 기간을 가졌다. 해당 기간 동안 환자는 저작, 발음, 심미 등에 있어 불편감을 호소하지 않았다. 임시 보철물의 파절이 발생하였을 때는 파절 당일 내원하여 임시 보철물의 외형과 교합을 조정하여 조정된 임시 보철물을 장착하였다. 초반에는 파절로 인한 내원이 잦았는데 2달정도 경과 후에는 적응이 되어 문제점 없이 환자의 구강 내에서 기능하였다. 이에 3개월째 임시 보철물의 수직고경과 견치유도 교합을 이용하여 최종 보철물을 제작하기로 하였다.
 | Fig. 6Provisional restoration. (A) Right side view, (B) Frontal view, (C) Left side view. 
|
최종 치아 삭제를 시행한 후 폴리 메틸 메타크릴레이트 소재의 개인 트레이(SR Ivolen, Ivoclar Vivadent AG, Schaan, Liechtenstein)와 폴리이써 인상재(3M IMPREGUM, 3M, St. Paul, USA)를 이용하여 인상채득을 시행하여 주모형과 다이를 제작하였다(
Fig. 7). 안궁이전 시행하였고 안궁이전 자료를 이용하여 상악 모형 마운팅하였다(
Fig. 8).
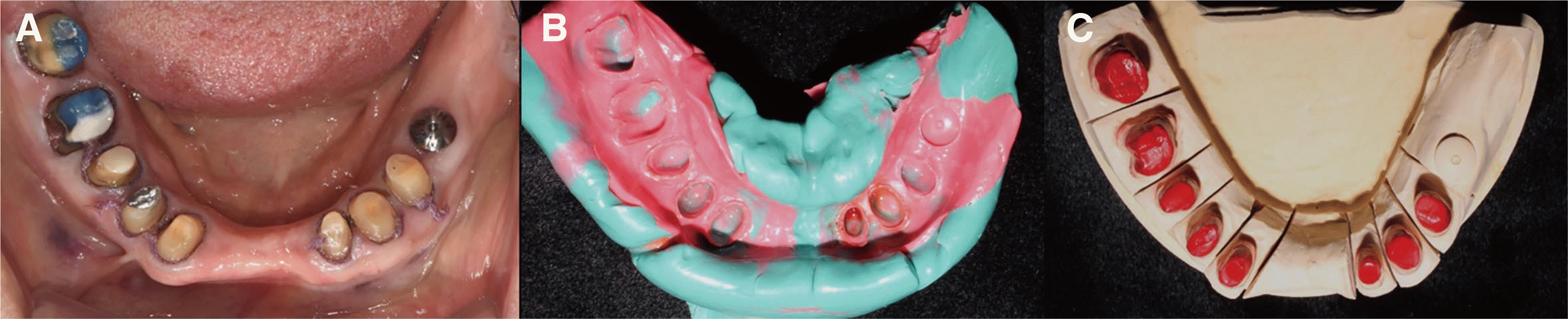 | Fig. 7(A) Tooth preparation, (B) Definitive impression taking, (C) Die preparation. 
|
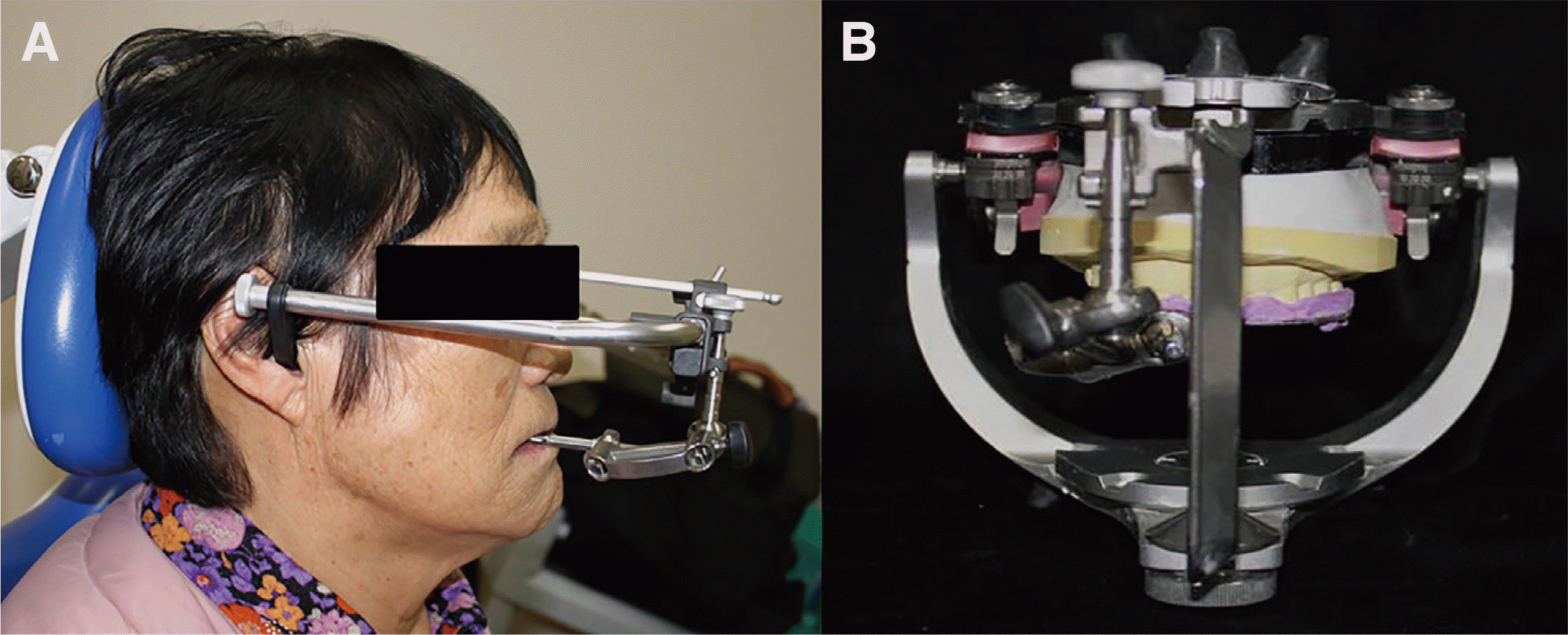 | Fig. 8(A) Facebow transfer, (B) Maxillary cast mounting using facebow transfer record. 
|
적응된 임시 수복물의 견치유도 및 교합 고경을 최종수복물에 재현하기 위해서 임시 보철물 모형과 작업모형을 크로스 마운팅 하였고 전방유도판(Pattern resin, GC Corporation, Tokyo, Japan) 제작을 하였다. 모든 보철물은 금속 도재관으로 제작하였으며 납형 형성 및 되깎이(cut-back) 후 주조한 코핑을 시적하였다(
Fig. 9).
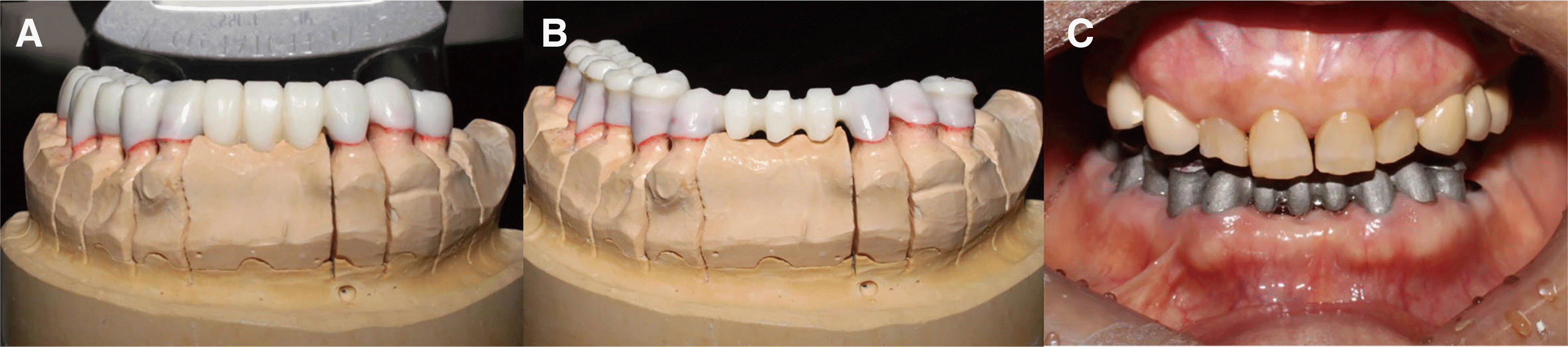 | Fig. 9(A) Full contour wax up, (B) Cut back, (C) Metal coping try in. 
|
최종 수복물 완성 전에 코핑을 시적하여 이전에 설정한 악간관계가 반영이 잘되었는지 확인하고 고무교합인기재(Occlufast rock, Via Bovazecchino, Italy)로 악간관계를 재기록하였다. 도재를 축성한 최종 금속 도재 수복물을 제작하였으며, 환자의 구강 내 장착을 시행하였다. 양측 구치부 지지를 확보하기 위해 하악 좌측 구치부에 임플란트 식립을 진행하였다. #35-37 치아가 상실되어 2 - 3개의 임플란트를 식립하였으면 더 좋은 예후가 기대되나 환자의 경제적 상황으로 인하여 1개의 임플란트 식립만 진행하였다. #35번 치아 부위는 직경 5 mm 외부 육각 연결 임플란트(Osstem USII SA Wide, Osstem, Seoul, Korea) 식립 후 치유지대주를 체결하였다. 임플란트 식립 3개월 후 임플란트 안정성 지수(Implant stability quotient, ISQ)를 OSSTELL (Osstell AB, Goteborg, Sweden) 이용하여 측정한 결과 88의 수치를 나타내어 최종 보철물 수복을 진행하였다(
Fig. 10,
11).
 | Fig. 10Definitive prosthesis. (A) Upper view, (B) Right view, (C) Front view, (D) Left view, (E) Lower view. 
|
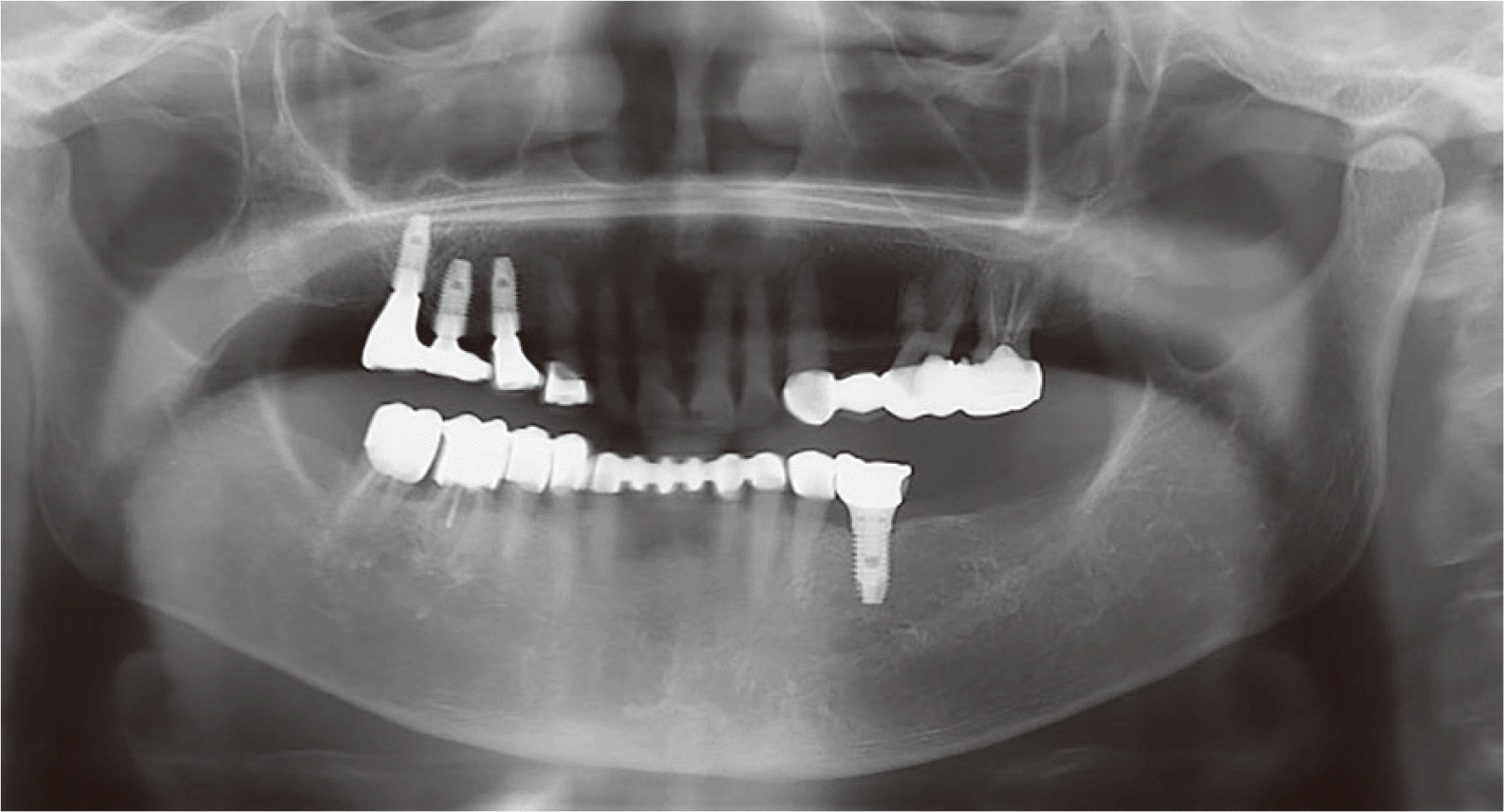 | Fig. 11Panoramic radiograph after treatment. 
|
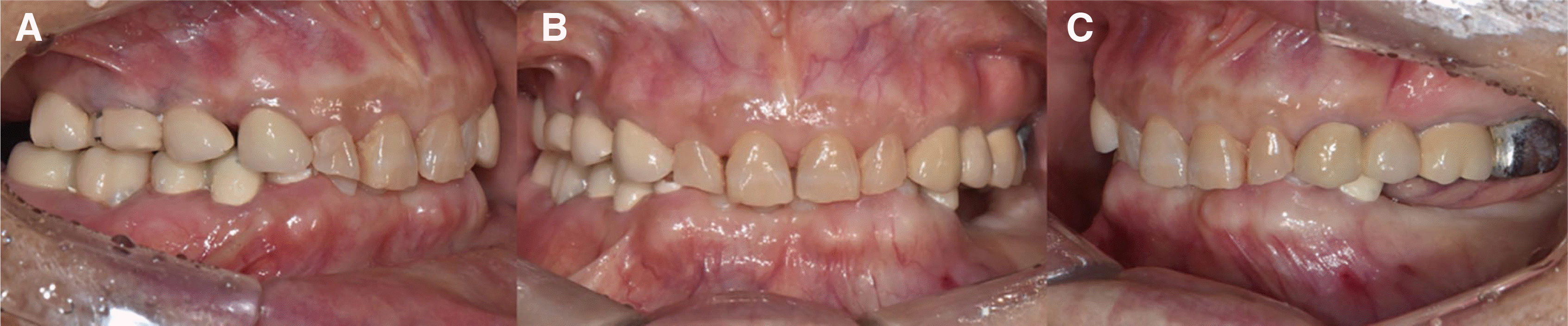
최종 보철물 장착 후, 심미적으로 만족스러운 치열 및 안모를 보였다(
Fig. 12). 하악 전악 구강회복술에 따라 교합 양식의 변화가 가능하였으며, 양측 견치유도 교합을 형성하였고 전치부 균일한 전방 유도 설정하였다. 보철물의 파절과 비기능적인 악습관을 개선하기 위해 나이트 가드를 제작하였고 잘 때 사용하도록 하였다. 환자가 평소 즐기던 단단하고 질긴 음식을 되도록 먹지 않도록 교육하였다. 이후 주기적인 내원을 통해 교합검사 및 전반적인 검진을 시행하였으며 치주질환 발병 위험을 고려하여 4개월 간격으로 내원하여 구강 위생 관리를 시행하고 있다.
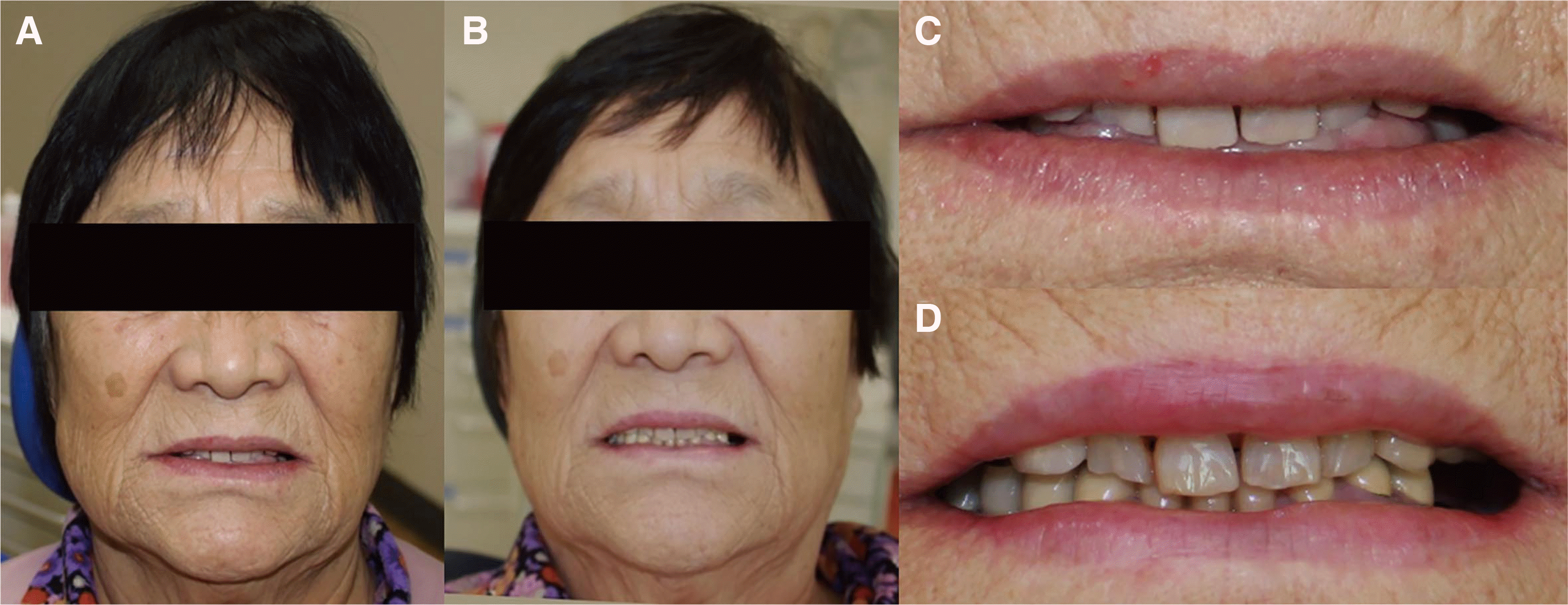 | Fig. 12Extra-oral photograph. (A) Facial photo before treatment, (B) Facial photo after treatment, (C) Smile photo before treatment, (D) Smile photo after treatment. 
|
Go to :

고찰
평균 연령이 높아짐에 따라 노인환자에서 치아의 생리적 마모는 증가하는 추세이다.
8 서서히 진행되는 생리적 마모는 병적인 변화가 없으면 치료의 대상으로 여겨지지 않는다. 그러나 전방 및 측방 운동 시 치아의 마모에 따른 비정상적인 유도가 이루어질 경우 치아 및 과두에 부정적 영향을 끼치게 되고, 저작 기능 또한 약화된다.
9 이 뿐만 아니라 마모가 심화되면 상아질의 노출을 초래하고 내마모성이 낮은 상아질은 지속된 마모로 인하여 치수가 노출되는 상황까지 발생할 수 있다.
10 본 증례의 환자 역시 지나친 치아 마모로 인하여 치아의 병적 치수 변화가 관찰되었다.
수직고경은 상악과 하악의 수직적 위치관계를 말하고 상악 및 하악에 설정된 두 점과의 거리로 정의된다. Rivera-Morales 등은 문헌고찰을 통해 교합수직고경의 적응성을 보여주었다.
11 문헌에 따르면 자세적 안정위는 수직고경 증가에 따른 적응력이 있다고 하였다. 그러나 편안함의 정도는 개인과 조건에 따라 다양하다고 하였다.
수직고경을 결정하는 방법에 대해서는 아직 결정적인 것이 없다. 따라서 다양한 분석 방법을 시행하여 진단하였다. 하악 안정위에서 교합면과의 거리는 평균치의 2 - 4 mm 범위 안에 있었고 Willis 분석 시 평균치와 유사한 수치를 보였다.
3,4 상하악 순측 전정간 거리 또한 평균 수치와 유사하였다.
5 발음 검사상, 안모 검사 상 정상 범주였다.
6 이에 본 증례의 환자는 수직고경 상실은 없는 것으로 판단하였다.
이에 본 환자는 Turner classification 3’에 해당하는 환자로 진단되어 교합고경 거상함으로써 보철물 제작에 필요한 최소한의 공간을 확보했다.
2 Rivera-Morales와 Mohl은 과도하게 수직 고경을 증가시키지 않는다면 측두하악관절의 적응은 이루어지며 적절하게 거상된 수직 고경이 턱관절 질환을 일으킨다는 증거가 존재하지 않는다고 하였다.
11 임시 수복물 상태로 환자의 근신경계 적응을 3개월동안 지켜보았다. 턱관절 통증, 보철물의 파절, 근육의 피로감 등이 나타나지 않아 최종 보철물을 제작하기로 하였다.
임시 수복물 3개월의 적응 기간 동안 초반에는 임시 수복물의 파절로 인한 내원이 잦았다. 저작, 발음, 심미 등에 대해서는 불편감을 호소하지 않았는데 임시 수복물 파절로 인한 불편감은 존재하였다. 기존의 교합방식과 습관, 즐겨 먹는 음식 등으로 인하여 임시 수복물의 수정 사항과 습관의 개선, 적응 기간이 필요하였다. 과도하게 교합되거나 불필요한 부위는 교합 조정을 시행하고 협, 설면 크기의 감소, 커넥터 부분의 보강 등 외형을 수정하는 과정을 진행하였다. 임시 수복물 장착 후 1달간 잦은 내원으로 불편감이 존재하였는데 2달차부터는 적응을 하여 파절이 자주 발생하지 않았다.
환자의 치료계획을 수립하기까지 다양한 제약이 존재하였다. 이상적인 교합평면 형성을 위해서는 수직고경 거상 없이 상악 전악 수복을 진행할 수 있었지만 경제적 이유로 진행하지 못하였다. 환자의 구치부 교합을 회복하기 위해서는 가철성 국소의치 장착 또는 고정성 보철물로의 수복 방법이 존재하였다. 환자는 가철성 의치에 대한 거부감이 존재하였고 고정성 보철물로의 진행을 원하였다. 따라서 임플란트 지지 고정성 보철물을 이용하여 하악 좌측 구치부 지지를 형성하였다. 본 증례에서 하악 좌측 구치부 수복에 있어서도 비용상의 문제로 임플란트를 #35 위치에 한 개만 식립하였는데, 환자에게 충분히 설명을 하고 논의를 하여 두개 이상의 임플란트를 식립하였으면 더 좋은 예후를 얻었을 것으로 사료된다. #35 위치에 한 개 식립 후 식사시의 어려움이나 양측으로 저작하는데 불편감을 느낀다면 추가적인 식립을 진행하기로 계획을 세웠으나 환자가 불편감을 느끼지 못하고 만족한다고 하여 진행하지 않았다. 추가적으로 수직고경 거상 없이 치관 연장술과 외과적 수술을 통한 골 삭제를 진행하여 보철을 위한 공간 마련이 가능하였으나 환자의 치주상태가 치관 연장술을 진행하기에 유리하지 않고 수직고경 거상을 동반한 치료계획과 비교하였을 때 이점이 없을 것으로 판단하였다. 또한 추후 하악 좌측 구치부 무치악 부위에 추가적인 임플란트 식립 진행 가능성이 존재하여 외과적 수술을 통한 골 삭제 역시 진행하지 않았다.
Go to :

결론
본 증례에서는 심하게 치아가 마모된 환자에서 수직 고경 상실 여부를 여러가지 방법으로 평가를 진행하였으며, 수직 고경을 교합기 상 incisal pin 기준으로 5 mm 거상하기로 결정하였다. 새로운 수직 고경과 교합양식을 적용한 임시 보철물을 3개월 동안 사용하며 환자의 적응을 확인한 후 특별한 소견이 발견되지 않아 최종 보철물을 진행하였다. 최종 보철물 장착 후 6개월 동안 관찰 해본 결과 환자는 심미적, 기능적 만족하고 있으며, 추후 장기적인 안정성을 위하여 정기적인 관리 및 평가가 필요할 것으로 사료된다.
Go to :






 PDF
PDF Citation
Citation Print
Print














 XML Download
XML Download