1. Commane DM, Arasaradnam RP, Mills S, Mathers JC, Bradburn M. 2009; Diet, ageing and genetic factors in the pathogenesis of diverticular disease. World J Gastroenterol. 15:2479–2488. DOI:
10.3748/wjg.15.2479. PMID:
19468998. PMCID:
PMC2686906.

2. Peery AF, Crockett SD, Barritt AS, et al. 2015; Burden of gastrointestinal, liver, and pancreatic diseases in the United States. Gastroenterology. 149:1731–1741.e3. DOI:
10.1053/j.gastro.2015.08.045. PMID:
26327134. PMCID:
PMC4663148.

3. Rezapour M, Ali S, Stollman N. 2018; Diverticular disease: an update on pathogenesis and management. Gut Liver. 12:125–132. DOI:
10.5009/gnl16552. PMID:
28494576. PMCID:
PMC5832336.

4. Fong SS, Tan EY, Foo A, Sim R, Cheong DM. 2011; The changing trend of diverticular disease in a developing nation. Colorectal Dis. 13:312–316. DOI:
10.1111/j.1463-1318.2009.02121.x. PMID:
19906060.

5. Song JH, Kim YS, Lee JH, et al. 2010; Clinical characteristics of colonic diverticulosis in Korea: a prospective study. Korean J Intern Med. 25:140–146. DOI:
10.3904/kjim.2010.25.2.140. PMID:
20526386. PMCID:
PMC2880686.

8. Nagata N, Niikura R, Aoki T, et al. 2014; Increase in colonic diverticulosis and diverticular hemorrhage in an aging society: lessons from a 9-year colonoscopic study of 28,192 patients in Japan. Int J Colorectal Dis. 29:379–385. DOI:
10.1007/s00384-013-1808-4. PMID:
24317937.

9. Bharucha AE, Parthasarathy G, Ditah I, et al. 2015; Temporal trends in the incidence and natural history of diverticulitis: a population-based study. Am J Gastroenterol. 110:1589–1596. DOI:
10.1038/ajg.2015.302. PMID:
26416187. PMCID:
PMC4676761.

10. Yamada E, Ohkubo H, Higurashi T, et al. 2013; Visceral obesity as a risk factor for left-sided diverticulitis in Japan: a multicenter retrospective study. Gut Liver. 7:532–538. DOI:
10.5009/gnl.2013.7.5.532. PMID:
24073310. PMCID:
PMC3782667.

11. Lee JH, Ahn BK, Lee KH. 2021; Conservative treatment of uncomplicated right-sided diverticulitis: a systematic review and meta-analysis. Int J Colorectal Dis. 36:1791–1799. DOI:
10.1007/s00384-021-03913-x. PMID:
33765173.

12. Qaseem A, Etxeandia-Ikobaltzeta I, Lin JS, et al. 2022; Diagnosis and management of acute left-sided colonic diverticulitis: a clinical guideline from the American College of Physicians. Ann Intern Med. 175:399–415. DOI:
10.7326/M21-2710. PMID:
35038273.

13. Stollman N, Smalley W, Hirano I. AGA Institute Clinical Guidelines Committee. 2015; American Gastroenterological Association institute guideline on the management of acute diverticulitis. Gastroenterology. 149:1944–1949. DOI:
10.1053/j.gastro.2015.10.003. PMID:
26453777.

14. Kruis W, Germer CT, Leifeld L. German Society for Gastroenterology, Digestive and Metabolic Diseases and The German Society for General and Visceral Surgery. 2014; Diverticular disease: guidelines of the german society for gastroenterology, digestive and metabolic diseases and the german society for general and visceral surgery. Digestion. 90:190–207. DOI:
10.1159/000367625. PMID:
25413249.

15. Peery AF, Keku TO, Martin CF, et al. 2016; Distribution and characteristics of colonic diverticula in a United States screening population. Clin Gastroenterol Hepatol. 14:980–985.e1. DOI:
10.1016/j.cgh.2016.01.020. PMID:
26872402. PMCID:
PMC4912930.

18. Kim KS, Lee KS, Choi SS, Song IS. 1984; Recent changes of colonic diverticulosis in Korea. J Korean Radiol Soc. 20:632–638. DOI:
10.3348/jkrs.1984.20.3.632.

19. Ko JK, Lee JK, Yun EJ, Moon HJ, Shin HJ. 1997; Colonic diverticulosis: evaluation wth double contrast barium enema. J Korean Radiol Soc. 36:285–289. DOI:
10.3348/jkrs.1997.36.2.285.

20. Son MY, Chang JC, Hwang MS, Kim SY, Park BH, Sim MC. 1990; Radiologic analysis of developmental pattern in colonic diverticulosis. Korean J Gastroenterol. 22:94–99.
21. Choi CS, Cho EY, Kweon JH, et al. 2007; The prevalence and clinical features of colonic diverticulosis diagnosed with colonscopy. Clin Endosc. 35:146–151.
22. Kim KO, Jang BI, Kim TN, Moon HJ. 2008; Overview of the annual frequency and clinical manifestations of colonic diverticulosis. Intest Res. 6:116–120.
23. Lee SJ, Kim SA, Ku BH, et al. 2012; Association between colorectal cancer and colonic diverticulosis: case-control study based on computed tomographic colonography. Abdom Imaging. 37:70–73. DOI:
10.1007/s00261-011-9743-8. PMID:
21516446.

25. Weinreich J, Möller SH, Andersen D. 1977; Colonic haustral pattern in relation to pressure activity and presence of diverticula. Scand J Gastroenterol. 12:857–864. DOI:
10.3109/00365527709181730. PMID:
594654.

26. Peery AF, Sandler RS, Ahnen DJ, et al. 2013; Constipation and a low-fiber diet are not associated with diverticulosis. Clin Gastroenterol Hepatol. 11:1622–1627. DOI:
10.1016/j.cgh.2013.06.033. PMID:
23891924. PMCID:
PMC3840096.

27. Bong J, Kang HW, Cho H, et al. 2020; Vegetarianism as a protective factor for asymptomatic colonic diverticulosis in Asians: a retrospective cross-sectional and case-control study. Intest Res. 18:121–129. DOI:
10.5217/ir.2019.00106. PMID:
31661949. PMCID:
PMC7000646.

28. Strate LL, Erichsen R, Baron JA, et al. 2013; Heritability and familial aggregation of diverticular disease: a population-based study of twins and siblings. Gastroenterology. 144:736–e14. DOI:
10.1053/j.gastro.2013.02.011. PMID:
23313967.

29. Granlund J, Svensson T, Olén O, et al. 2012; The genetic influence on diverticular disease--a twin study. Aliment Pharmacol Ther. 35:1103–1107. DOI:
10.1111/j.1365-2036.2012.05069.x. PMID:
22432696.
30. Kim SY, Kim YS, Kim HT, et al. 2013; A prospective study of factors influencing on the clinical characteristics of colonic diverticulosis. Korean J Gastroenterol. 62:97–103. DOI:
10.4166/kjg.2013.62.2.97. PMID:
23981943.

31. Turner GA, O'Grady MJ, Purcell RV, Frizelle FA. 2021; The epidemiology and etiology of right-sided colonic diverticulosis: a review. Ann Coloproctol. 37:196–203. DOI:
10.3393/ac.2021.00192.0027. PMID:
34284562. PMCID:
PMC8391037.

32. Dore MP, Pes GM, Marras G, et al. 2016; Risk factors associated with colonic diverticulosis among patients from a defined geographic area. Tech Coloproctol. 20:177–183. DOI:
10.1007/s10151-015-1401-7. PMID:
26568053.

33. Takano M, Yamada K, Sato K. 2005; An analysis of the development of colonic diverticulosis in the Japanese. Dis Colon Rectum. 48:2111–2116. DOI:
10.1007/s10350-005-0111-z. PMID:
16228844.

34. Lim JH, Kim YS, Lee JE, et al. 2021; Dietary pattern and its association with right-colonic diverticulosis. J Gastroenterol Hepatol. 36:144–150. DOI:
10.1111/jgh.15145. PMID:
32525584.

36. Spiller R. 2012; Is it diverticular disease or is it irritable bowel syndrome? Dig Dis. 30:64–69. DOI:
10.1159/000335721. PMID:
22572688.

37. Strate LL, Modi R, Cohen E, Spiegel BM. 2012; Diverticular disease as a chronic illness: evolving epidemiologic and clinical insights. Am J Gastroenterol. 107:1486–1493. DOI:
10.1038/ajg.2012.194. PMID:
22777341.

38. Yamamichi N, Shimamoto T, Takahashi Y, et al. 2015; Trend and risk factors of diverticulosis in Japan: age, gender, and lifestyle/metabolic-related factors may cooperatively affect on the colorectal diverticula formation. PLoS One. 10:e0123688. DOI:
10.1371/journal.pone.0123688. PMID:
25860671. PMCID:
PMC4393308.

39. Shahedi K, Fuller G, Bolus R, et al. 2013; Long-term risk of acute diverticulitis among patients with incidental diverticulosis found during colonoscopy. Clin Gastroenterol Hepatol. 11:1609–1613. DOI:
10.1016/j.cgh.2013.06.020. PMID:
23856358. PMCID:
PMC5731451.

40. Hjern F, Wolk A, Håkansson N. 2012; Obesity, physical inactivity, and colonic diverticular disease requiring hospitalization in women: a prospective cohort study. Am J Gastroenterol. 107:296–302. DOI:
10.1038/ajg.2011.352. PMID:
22008890.

41. Aune D, Sen A, Leitzmann MF, Norat T, Tonstad S, Vatten LJ. 2017; Body mass index and physical activity and the risk of diverticular disease: a systematic review and meta-analysis of prospective studies. Eur J Nutr. 56:2423–2438. DOI:
10.1007/s00394-017-1443-x. PMID:
28393286. PMCID:
PMC5682875.

42. Bae HJ, Kim ST, Hong SG, et al. 2019; Risk factors for asymptomatic colon diverticulosis. Korean J Gastroenterol. 74:142–148. DOI:
10.4166/kjg.2019.74.3.142. PMID:
31554029.

43. Strate LL, Keeley BR, Cao Y, Wu K, Giovannucci EL, Chan AT. 2017; Western dietary pattern increases, and prudent dietary pattern decreases, risk of incident diverticulitis in a prospective cohort study. Gastroenterology. 152:1023–1030.e2. DOI:
10.1053/j.gastro.2016.12.038. PMID:
28065788. PMCID:
PMC5367955.

44. Strate LL, Liu YL, Aldoori WH, Syngal S, Giovannucci EL. 2009; Obesity increases the risks of diverticulitis and diverticular bleeding. Gastroenterology. 136:115–122.e1. DOI:
10.1053/j.gastro.2008.09.025. PMID:
18996378. PMCID:
PMC2643271.

45. Humes DJ, Ludvigsson JF, Jarvholm B. 2016; Smoking and the risk of hospitalization for symptomatic diverticular disease: a population-based cohort study from Sweden. Dis Colon Rectum. 59:110–114. DOI:
10.1097/DCR.0000000000000515. PMID:
26734968.

46. Liu PH, Cao Y, Keeley BR, et al. 2017; Adherence to a healthy lifestyle is associated with a lower risk of diverticulitis among men. Am J Gastroenterol. 112:1868–1876. DOI:
10.1038/ajg.2017.398. PMID:
29112202. PMCID:
PMC5736501.

47. Humes DJ, Fleming KM, Spiller RC, West J. 2011; Concurrent drug use and the risk of perforated colonic diverticular disease: a population-based case-control study. Gut. 60:219–224. DOI:
10.1136/gut.2010.217281. PMID:
20940283.

48. Kvasnovsky CL, Papagrigoriadis S, Bjarnason I. 2014; Increased diverticular complications with nonsteriodal anti-inflammatory drugs and other medications: a systematic review and meta-analysis. Colorectal Dis. 16:O189–O196. DOI:
10.1111/codi.12516. PMID:
24320820.

49. Suh S, Seo PJ, Park H, et al. 2012; The risk factors for colonic diverticular bleeding. Korean J Gastroenterol. 60:349–354. DOI:
10.4166/kjg.2012.60.6.349. PMID:
23242017.

50. Andeweg CS, Wegdam JA, Groenewoud J, van der Wilt GJ, van Goor H, Bleichrodt RP. 2014; Toward an evidence-based step-up approach in diagnosing diverticulitis. Scand J Gastroenterol. 49:775–784. DOI:
10.3109/00365521.2014.908475. PMID:
24874087.

51. Chabok A, Påhlman L, Hjern F, Haapaniemi S, Smedh K. AVOD Study Group. 2012; Randomized clinical trial of antibiotics in acute uncomplicated diverticulitis. Br J Surg. 99:532–539. DOI:
10.1002/bjs.8688. PMID:
22290281.
52. Daniels L, Ünlü Ç, de Korte N, et al. 2017; Randomized clinical trial of observational versus antibiotic treatment for a first episode of CT-proven uncomplicated acute diverticulitis. Br J Surg. 104:52–61. DOI:
10.1002/bjs.10309. PMID:
27686365.
53. Qaseem A, Etxeandia-Ikobaltzeta I, Lin JS, et al. 2022; Colonoscopy for diagnostic evaluation and interventions to prevent recurrence after acute left-sided colonic diverticulitis: a clinical guideline from the American College of Physicians. Ann Intern Med. 175:416–431. DOI:
10.7326/M21-2711. PMID:
35038270.

54. Kim HU, Kim YH, Choe WH, et al. 2003; Clinical characteristics of colonic diverticulitis in Koreans. Korean J Gastroenterol. 42:363–368. PMID:
14646572.
55. Kim MJ, Woo YS, Kim ER, et al. 2014; Is colonoscopy necessary after computed tomography diagnosis of acute diverticulitis? Intest Res. 12:221–228. DOI:
10.5217/ir.2014.12.3.221. PMID:
25349596. PMCID:
PMC4204723.

56. Oh HK, Han EC, Ha HK, et al. 2014; Surgical management of colonic diverticular disease: discrepancy between right- and left-sided diseases. World J Gastroenterol. 20:10115–10120. DOI:
10.3748/wjg.v20.i29.10115. PMID:
25110438. PMCID:
PMC4123340.

57. Regenbogen SE, Hardiman KM, Hendren S, Morris AM. 2014; Surgery for diverticulitis in the 21st century: a systematic review. JAMA Surg. 149:292–303. DOI:
10.1001/jamasurg.2013.5477. PMID:
24430164.
58. El-Sayed C, Radley S, Mytton J, Evison F, Ward ST. 2018; Risk of recurrent disease and surgery following an admission for acute diverticulitis. Dis Colon Rectum. 61:382–389. DOI:
10.1097/DCR.0000000000000939. PMID:
29420430.

59. Hall JF, Roberts PL, Ricciardi R, et al. 2011; Long-term follow-up after an initial episode of diverticulitis: what are the predictors of recurrence? Dis Colon Rectum. 54:283–288. DOI:
10.1007/DCR.0b013e3182028576. PMID:
21304297.

60. Kaiser AM, Jiang JK, Lake JP, et al. 2005; The management of complicated diverticulitis and the role of computed tomography. Am J Gastroenterol. 100:910–917. DOI:
10.1111/j.1572-0241.2005.41154.x. PMID:
15784040.

61. Choi KS, Byeon JS, Yoon SM, et al. 2008; Diverticulitis: focused on clinical course and relapse. Intest Res. 6:37–44.
62. Kruis W, Kardalinos V, Eisenbach T, et al. 2017; Randomised clinical trial: mesalazine versus placebo in the prevention of diverticulitis recurrence. Aliment Pharmacol Ther. 46:282–291. DOI:
10.1111/apt.14152. PMID:
28543263. PMCID:
PMC5518301.

63. Raskin JB, Kamm MA, Jamal MM, et al. 2014; Mesalamine did not prevent recurrent diverticulitis in phase 3 controlled trials. Gastroenterology. 147:793–802. DOI:
10.1053/j.gastro.2014.07.004. PMID:
25038431.

64. Kinjo K, Matsui T, Hisabe T, et al. 2016; Increase in colonic diverticular hemorrhage and confounding factors. World J Gastrointest Pharmacol Ther. 7:440–446. DOI:
10.4292/wjgpt.v7.i3.440. PMID:
27602246. PMCID:
PMC4986401.

65. Longstreth GF. 1997; Epidemiology and outcome of patients hospitalized with acute lower gastrointestinal hemorrhage: a population-based study. Am J Gastroenterol. 92:419–424. PMID:
9068461.
66. Wong SK, Ho YH, Leong AP, Seow-Choen F. 1997; Clinical behavior of complicated right-sided and left-sided diverticulosis. Dis Colon Rectum. 40:344–348. DOI:
10.1007/BF02050427. PMID:
9118752.

67. Poncet G, Heluwaert F, Voirin D, Bonaz B, Faucheron JL. 2010; Natural history of acute colonic diverticular bleeding: a prospective study in 133 consecutive patients. Aliment Pharmacol Ther. 32:466–471. DOI:
10.1111/j.1365-2036.2010.04362.x. PMID:
20491745.

68. Nagata N, Niikura R, Aoki T, et al. 2015; Impact of discontinuing non-steroidal antiinflammatory drugs on long-term recurrence in colonic diverticular bleeding. World J Gastroenterol. 21:1292–1298. DOI:
10.3748/wjg.v21.i4.1292. PMID:
25632204. PMCID:
PMC4306175.

70. Nagata N, Niikura R, Aoki T, et al. 2015; Risk factors for adverse in-hospital outcomes in acute colonic diverticular hemorrhage. World J Gastroenterol. 21:10697–10703. DOI:
10.3748/wjg.v21.i37.10697. PMID:
26457031. PMCID:
PMC4588093.

72. Okamoto N, Tominaga N, Sakata Y, et al. 2019; Lower rebleeding rate after endoscopic band ligation than endoscopic clipping of the same colonic diverticular hemorrhagic lesion: a historical multicenter trial in Saga, Japan. Intern Med. 58:633–638. DOI:
10.2169/internalmedicine.1473-18. PMID:
30333407. PMCID:
PMC6443565.

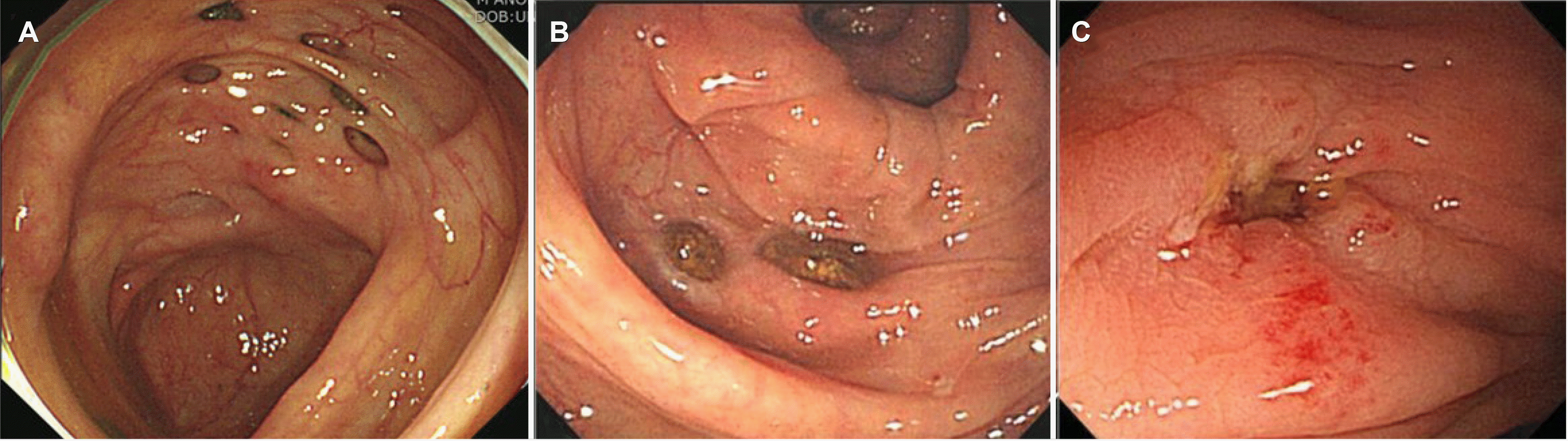
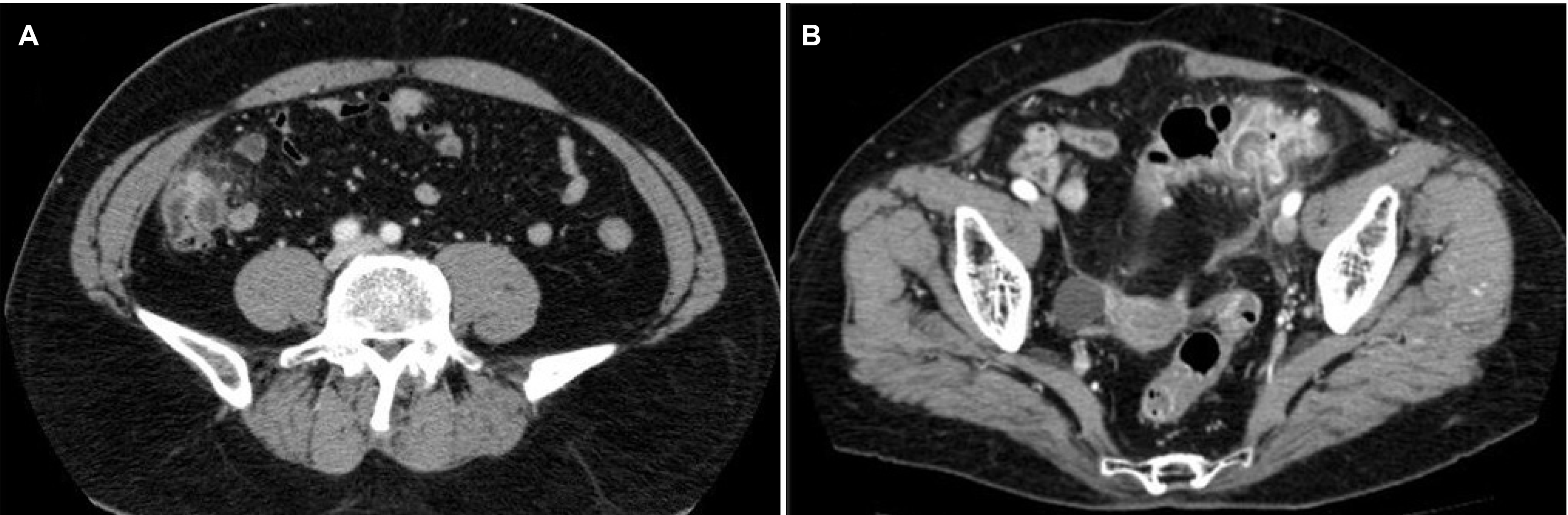
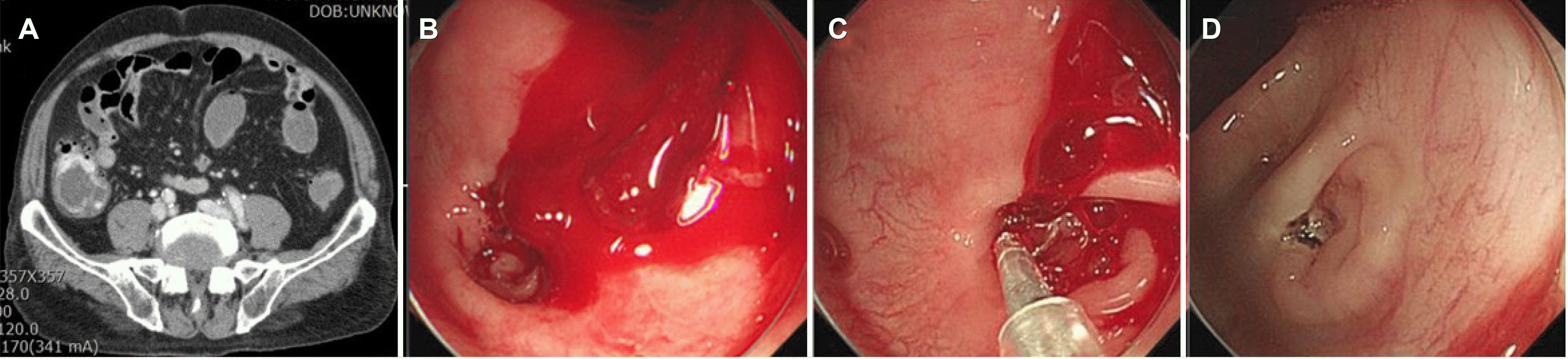




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download