Abstract
Purpose
This study was based on the Korean Foot and Ankle Society (KFAS) member survey and aimed to report the current trends in the management of syndesmotic injuries over the last few decades.
Methods
Materials and A web-based questionnaire containing 36 questions was sent to all KFAS members in September 2021. The questions were mainly related to the preferred techniques and clinical experiences in the treatment of patients with syndesmotic injuries. Answers with a prevalence ≥50% of respondents were considered a tendency.
Results
Seventy-six (13.8%) of the 550 members responded to the survey. The results showed that the most preferred method to diagnose a syndesmotic injury was magnetic resonance imaging (MRI). Intraoperatively, the external rotation stress test and the Cotton test were most frequently used to confirm syndesmotic diastasis. The reduction was usually done by a reduction clamp. One 3.5-mm screw was used most frequently over three cortices at 2~4 cm above the ankle joint. The preferred ankle position during fixation was 0° dorsiflexion. Removal of the syndesmotic screw was routinely done by most surgeons, mainly because of the limitation of movement and risk of screw breakage. Factors that affect suture button selection included non-rigid fixation which enables adequate fixation, early weight-bearing, and an infrequent need to remove the hardware. Inadequate reduction was considered the main factor that affects poor prognosis.
Conclusion
This study proposes updated information about the current trends in the management of syndesmotic injuries in Korea. Consensuses in both the diagnostic and therapeutic approach to patients with syndesmotic injury were identified in this survey study. This study may raise the awareness of the various possible approaches toward the injury and should be used to further establish a standard protocol for the management of syndesmotic injuries.
급성 원위경비인대 손상은 족관절 염좌의 18% 정도에서 동반되어 발생하는 것으로 알려져 있고, 족관절 골절에서 10%∼37% 정도에서 동반되어 발생한다고 알려져 있다.1-3) 적절히 정복되지 않은 원위경비관절의 이개 손상은 지속적인 통증, 불안정성, 그리고 족관절의 퇴행성 변화 등 만성적인 증상을 야기할 수 있으므로 정확한 진단과 적절한 치료가 수반되어야 한다.4,5) 이처럼 원위경비인대 손상의 불량한 예후에 대한 인식이 확대되면서 최근 진행된 국가적 데이터베이스 연구에 따르면 실제로 급성 원위경비인대 손상에 대한 수술적 치료가 증가하고 있다.6)
원위경비인대 손상은 족관절 골절에 잘 동반되지만, 족관절 염좌 시 단독으로 발생하는, 흔히 고위 족관절 염좌(high ankle sprain)의 형태로 발생하는 경우도 있기 때문에 여러 진단 방법을 동원하여도 진단이 쉽지 않다.7) 명백하게 급성 원위경비관절의 이개가 진단된 경우 수술적 정복 및 고정이 필요하다는 사실에는 논란의 여지가 없지만, 정복 및 고정의 방식, 고정 후 체중부하 시점 등은 술자마다 각기 다른 방법을 적용할 수 있다. 그뿐만 아니라 원위경비인대 손상이 수상 후 늦게 진단된 경우, 이에 대한 명확하게 정립된 치료 방침도 불분명한 실정이다.8)
본 설문 연구에서는 현재 원위경비인대 손상 환자들을 활발히 진료하고 있는 정형외과의사들을 대상으로 실제적인 진단 및 치료 경향의 추세를 알아보고, 특히 원위경비인대 손상의 수술적 치료 방법에 대한 선호도와 임상 경험을 조사해 보고자 하였다.
2021년 9월 총 550명의 대한족부족관절학회 회원들을 대상으로 원위경비인대 손상 치료에 관한 설문조사가 웹(구글 드라이브) 기반으로 이루어졌다. 설문조사는 1주일간 시행되었으며 총 76명이 36개의 질문에 대한 답변을 마쳐 최종 응답률은 13.8%였다. 응답자의 평균 연령은 46.6세(범위 34∼67세)로 30대가 12명(15.8%), 40대가 41명(54.0%), 50대가 15명(19.7%), 60대가 8명(10.5%)이었다. 응답자의 근무 형태는 대학병원이 37명(48.7%), 전문병원이 12명(15.8%), 병원이 21명(27.6%), 의원이 6명(7.9%)이었다. 족부족관절 영역의 수술 집도 및 진료 경력은 평균 11.7년(범위 1∼30년)으로서 5년 미만이 9명(11.8%), 5∼10년이 24명(31.6%), 10∼15년이 24명(31.6%), 15∼20년이 7명(9.2%), 20∼30년이 11명(14.5%), 30년 이상이 1명(1.3%)이었다. 최근 5년간 족부족관절 영역의 연간 수술 건수는 평균 100건 미만이 9명(11.8%), 100∼300건이 26명(34.2%), 300∼500건이 19명(25.0%), 500∼700건이 13명(17.1%), 700건 이상이 9명(11.8%)이었다. 1개월 평균 원위경비인대 손상에 대한 고정을 시행하는 건수는 3건 미만이 30명(39.5%), 3∼5건이 30명(39.5%), 5∼10건이 14명(18.4%), 15∼20건이 2명(2.6%)이었다. 76명의 응답자에 대한 기초 자료는 Table 1에 요약하였다.
원위경비인대 손상의 진단에 주로 사용하는 방법을 최대 3개까지 선택하도록 질문한 결과 자기공명영상(magnetic resonance imaging, MRI) 촬영이 41명(53.9%)으로 가장 많은 응답자에서 선택되었으며, 그다음으로는 이학적 검사 33명(43.4%), 컴퓨터 단층촬영(computed tomography, CT) 32명(42.1%), 단순 방사선 사진 25명(32.9%), 마취하 부하검사 24명(31.9%)의 순이었다(Fig. 1). 또한 수술 중 급성 원위경비인대 손상을 확인하는 방법을 최대 두 개까지 선택하도록 질문한 결과, 외회전 스트레스 검사가 45명(59.2%)으로 가장 많았고, Hook 검사 또는 Cotton 검사가 42명(55.3%), 관절경을 이용하여 직접 관찰하는 경우가 25명(32.9%) 순이었다(Fig. 2). 족관절 골절이 동반된 경우 급성 원위경비인대의 안정성을 평가하는 시기에 대해서는 골절편 고정 후에 확인한다고 응답한 응답자가 67명(88.2%)으로 골절편 고정 전에 확인한다고 응답한 9명(11.8%)에 비해 많았다. 원위경비관절의 이개가 방사선 검사에서 확인된 경우에 동반된 삼각인대의 손상을 평가하는 방법에 대해 질문한 결과, 수술 전 MRI를 이용하는 경우가 32명(42.1%)으로 가장 많았고, 원위경비관절 고정이 필요한 경우에만 수술 중 시행하는 부하검사를 이용하는 경우가 18명(23.7%), 내측 피하 출혈이나 압통이 있는 경우로 판단하는 경우가 13명(17.1%), 수술 전 단순 방사선사진상 내측 관절간격 측정을 통해 판단하는 경우 7명(9.2%) 순으로 응답하였다.
족관절 골절이 동반되지 않은 급성 원위경비인대 손상을 수술하는 경우 주로 사용하는 고정 방법은 나사못(screw)이 28명(36.8%)으로 가장 많이 선택되었고, suture button이 21명(27.6%), 금속판과 나사못을 같이 사용하는 경우가 10명(13.2%), 나사못과 suture button을 함께 사용하여 고정하는 경우가 5명(6.6%) 순으로 조사되었다. 족관절 골절이 동반된 급성 원위경비인대 손상을 고정하는 방법은 나사못이 25명(32.9%)으로 가장 많았고, 금속판과 나사못을 동시에 사용하는 경우가 19명(25.0%), suture button만 사용하는 경우가 18명(23.7%), 두 가지 이상의 고정 방법을 병합하는 경우 8명(10.5%) 순으로 응답하였다. Maisonneuve 골절에서 원위경비인대 손상 고정의 경우 금속판과 나사못을 같이 사용하는 경우가 22명(28.9%)으로 가장 많았고, 나사못만 사용하는 경우가 21명(27.6%), 두 가지 이상의 고정 방법 병합 사용이 17명(22.4%), suture button만 사용하는 경우가 12명(15.8%) 순이었다(Fig. 3).
원위경비관절의 이개를 정복하는 방법에 대해서는 46명(60.5%)에서 겸자로 압박하여 정복한다고 응답하였고, 14명(18.4%)은 손으로 압박하여 정복한다고 답하였으며, 10명(13.2%)은 추가적인 압박 정복 없이 육안으로 원위경비관절의 정복을 확인한다고 응답하였다. 수술 중 원위경비관절에 대한 고정 시 선호하는 위치는 족관절면으로부터 2∼4 cm 근위부에 고정하는 경우가 54명(71.1%)으로 가장 많았고, 근위부 2 cm 이내가 11명(14.5%), 근위부 4 cm 이상이 6명(7.9%), 골절 수술에 사용된 금속판의 빈 hole에 따라 유동적으로 고정하는 경우가 5명(6.6%) 순이었다. 원위경비관절에 대한 고정 시 선호하는 족관절의 자세는 중립 위치(zero degree dorsiflexion)가 43명(56.6%)으로 가장 많았고, 자연스러운 족관절 위치(natural position)가 18명(23.7%), 최대 족배굴곡 위치가 15명(19.7%)이었다(Fig. 4).
삼각인대를 봉합하는 경우에 대한 질문에는 원위경비관절을 고정한 후에도 내측 관절의 간격이 넓어져 있는 경우에만 봉합한다고 응답한 경우가 26명(34.2%)으로 가장 많았고, 부하 방사선 검사에서 내측 관절 간격이 일정 기준 이상 벌어지면 내측 관절을 개방하여 삼각인대의 손상을 확인한 후에 봉합한다고 응답한 경우가 24명(31.6%), MRI나 초음파 검사에서 수술 전에 확인된 경우에만 봉합한다고 응답한 경우가 9명(11.8%), 삼각인대를 봉합하지 않는다고 응답한 경우가 9명(11.8%), 내측 관절 주변으로 멍이나 부종, 압통 등 손상이 의심되면 반드시 개방하여 확인하고 봉합한다고 응답한 경우가 4명(5.3%), 봉합은 하지 않고 필요시 freer 등을 이용해 안으로 말려들어간 삼각인대만 꺼내어 준다고 응답한 경우가 4명(5.3%)으로 조사되었다.
급성 원위경비인대 손상에 대해 나사못을 이용하여 고정하는 것에 대해 67명(88.2%)이 응답하였다. 주로 이용하는 나사못의 직경은 3.5 mm가 41명(61.2%)으로 가장 많았고, 4.0 mm 15명(22.4%), 4.5 mm 8명(11.9%), 3명(4.5%)은 그 외 직경의 나사못을 사용한다고 응답하였다. 이때 삽입하는 나사못의 개수는 49명(73.1%)이 1개, 18명(26.9%)이 2개 이상 삽입한다고 답하였다. 또한 나사못을 고정하는 피질(cortex)의 개수는 34명(50.7%)이 3개, 33명(49.3%)이 4개의 피질에 고정한다고 응답하였다.
나사못 고정을 한다고 답한 응답자 중 64명(95.5%)이 수술 후 나사못을 제거한다고 답하였고, 그 이유로는 나사못의 파손 위험성을 선택한 응답자가 18명(28.1%), 나사못으로 인한 가동범위의 제한을 선택한 응답자가 7명(10.9%), 두 가지 모두 고려한다고 선택한 응답자가 39명(60.9%)으로 조사되었다. 나사못을 제거하는 시기에 대해서는 수술 후 12주 이상 지난 시점이 17명(26.6%), 10∼12주경 16명(25.0%), 8∼10주경 13명(20.3%), 6∼8주경 10명(15.6%), 그리고 ‘일상생활로 복귀한 후 환자가 원할 때 제거한다’가 8명(12.5%) 순으로 확인되었다.
체중부하를 허용하는 시점에 대해서는 나사못 제거 후 허용한다고 응답한 경우가 34명(50.7%), 나사못 삽입 상태에서 허용한다고 응답한 경우가 27명(40.3%), 증례마다 다르게 적용한다고 응답한 경우가 6명(9.0%)으로 조사되었다. 동반되는 손상이 있을 때 체중부하를 허용하는 시점을 다르게 하는지에 대한 질문에 대해서는, 삼각인대 손상이 있는 경우 동일한 기준을 적용한다고 응답한 경우가 45명(67.2%), 보다 지연한다고 응답한 경우가 21명(31.3%), 보다 조기에 허용한다고 응답한 경우가 1명(1.5%)으로 확인되었다. 또한 외과 골절만 동반되어 있는 경우 동일한 기준을 적용한다고 응답한 경우가 45명(67.2%), 보다 조기에 허용한다고 응답한 경우가 13명(19.4%), 보다 지연한다고 응답한 경우가 9명(13.4%) 순으로 조사되었다. 양과 또는 삼과 골절이 동반된 경우 동일한 기준을 적용한다고 응답한 경우가 42명(62.7%), 보다 지연한다고 응답한 경우가 23명(34.3%), 보다 조기에 허용한다고 응답한 경우가 2명(3.0%) 순으로 조사되었다.
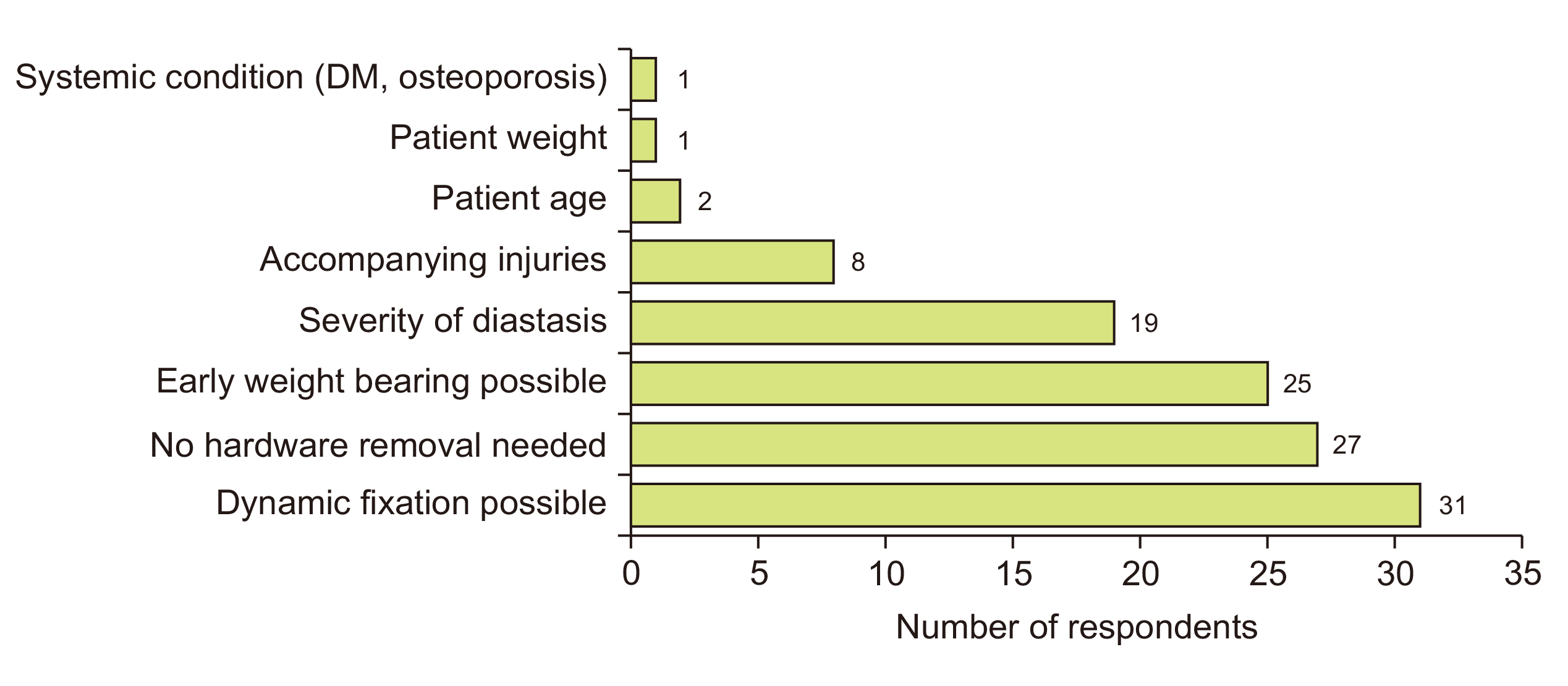
급성 원위경비인대 손상에 대해 suture button을 이용하여 고정하는 치료에 대해서는 48명(63.2%)이 응답하였다. suture button을 이용하는 이유를 최대 세 개까지 선택하도록 질문한 결과, 강직(rigid)한 고정이 아니기 때문이라고 응답한 경우가 31명(64.6%)으로 가장 많았고, 추후에 고정물을 제거할 필요가 없기 때문이라고 응답한 경우가 27명(56.3%), 조기 보행이 가능하기 때문이라고 응답한 경우가 25명(52.1%), 원위경비관절의 이개 정도에 따라 고려한다고 응답한 경우가 19명(39.6%), 동반된 손상의 양상을 고려한다고 응답한 경우가 8명(16.7%)의 순이었다(Fig. 5). 사용하는 suture button의 수는 44명(91.7%)이 1개, 4명(8.3%)이 2개를 사용한다고 응답하였다. 고정하는 방법으로는 금속판 hole을 통한 삽입이 22명(45.8%), 단독 사용이 20명(41.7%), 나사못과 함께 병용이 6명(12.5%) 순으로 조사되었다.
Suture button을 이용해 고정한 경우 체중부하를 허용하는 시점은 수술 후 6주가 18명(37.5%)으로 가장 많았고, 4주 13명(27.1%), 8주 6명(12.5%), 10주 4명(8.3%), 2주 4명(8.3%), ‘수술 후 즉시 허용한다’가 3명(6.3%)으로 나타났다. 체중부하를 허용하는 시점을 다르게 하는지에 대한 질문에 대해서는, 삼각인대 손상이 있는 경우 동일한 기준을 적용한다고 응답한 경우가 33명(68.8%), 보다 지연한다고 응답한 경우가 12명(25%), 보다 조기에 허용한다고 응답한 경우가 3명(6.3%)으로 조사되었다. 또한 외과 골절만 동반되어 있는 경우 동일한 기준을 적용한다고 응답한 경우가 33명(68.8%), 보다 조기에 허용한다고 응답한 경우가 12명(25.0%), 보다 지연한다고 응답한 경우가 3명(6.3%) 순으로 나타났고, 양과 또는 삼과 골절이 동반된 경우 동일한 기준을 적용한다고 응답한 경우가 30명(62.5%), 보다 지연한다고 응답한 경우가 15명(31.2%), 보다 조기에 허용한다고 응답한 경우가 3명(6.3%) 순이었다.
고정 방법과 무관하게 급성 원위경비인대 손상에 대한 수술 후 체중부하 시기를 결정하는 요소에 대해 최대 두 개까지 선택하도록 질문한 결과, 체중, 나이, 활동도, 순응도 등 환자 요소를 고려하여 결정한다고 응답한 경우가 30명(39.5%), 동반된 골절의 정도 및 양상에 따라 결정한다고 응답한 경우가 26명(34.2%), 고정방법과 무관하게 원위경비인대 손상의 불안정성 정도에 따라 결정한다고 응답한 경우가 18명(23.7%), 고정 방법과 무관하게 일괄적인 프로토콜을 따른다고 응답한 경우가 18명(23.7%), 고정 방법(고정 재료)에 따라 정해진 프로토콜을 따른다고 응답한 경우가 15명(19.7%) 순으로 조사되었다.
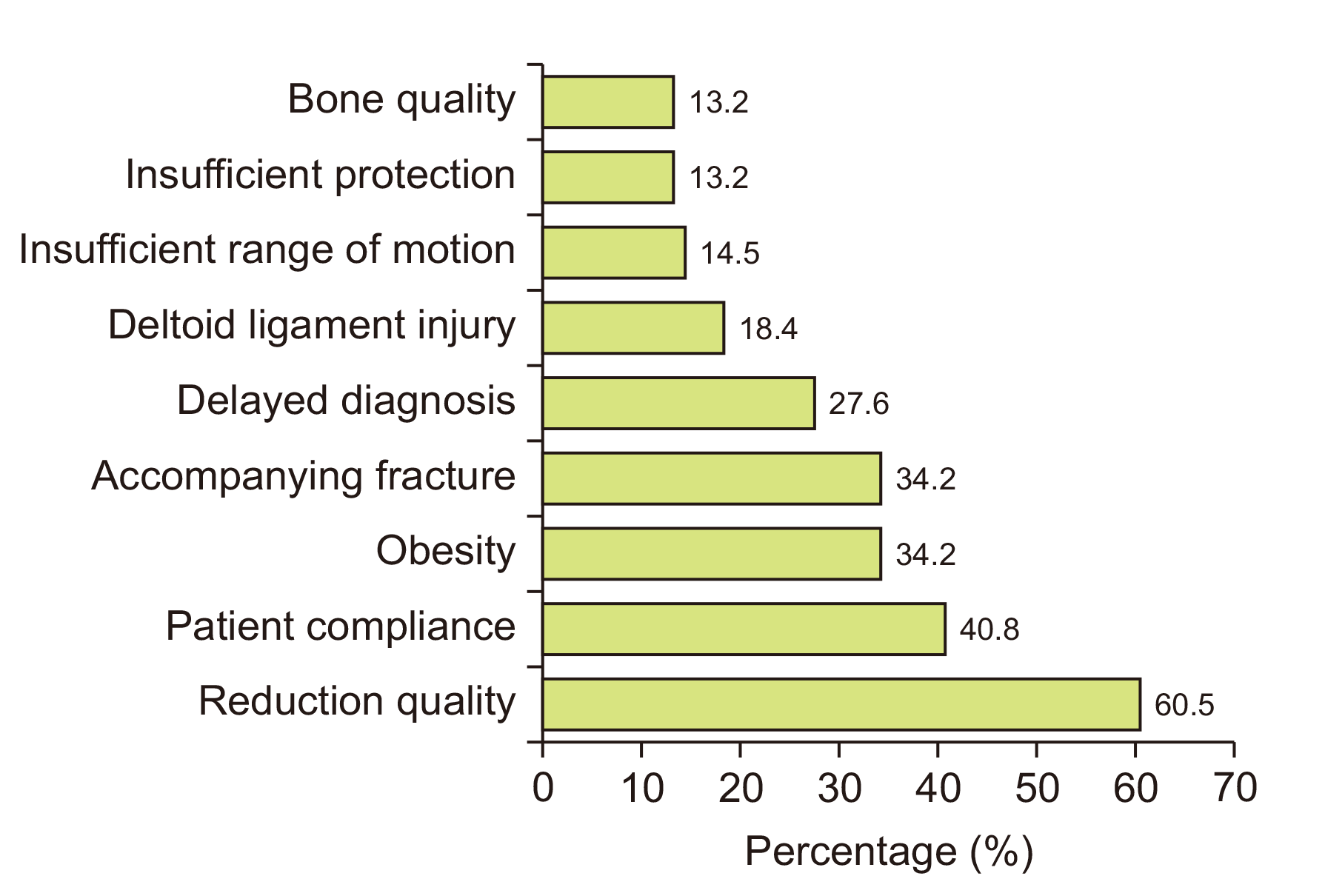
원위경비인대 손상의 불량한 예후에 영향을 주는 인자에 대해 최대 세 개까지 선택하도록 질문한 결과 “원위경비관절의 정복의 정도”가 46명(60.5%), “환자의 순응도”가 31명(40.8%), “동반된 골절”이 26명(34.2%), “환자의 비만도”가 26명(34.2%), “진단이 지연된 경우”가 21명(27.6%) 순으로 조사되었다(Fig. 6). 수술 후 정복을 평가하는 방법에 대해 최대 두 개까지 선택하도록 질문하였을 때 단순 방사선 사진 33명(43.4%), 수술 후 CT 33명(43.4%), 체중부하 방사선 사진 26명(34.2%), 수술 중 부하 방사선 사진 21명(27.6%), 수술 중 관절경 7명(9.2%) 순으로 응답하였다.
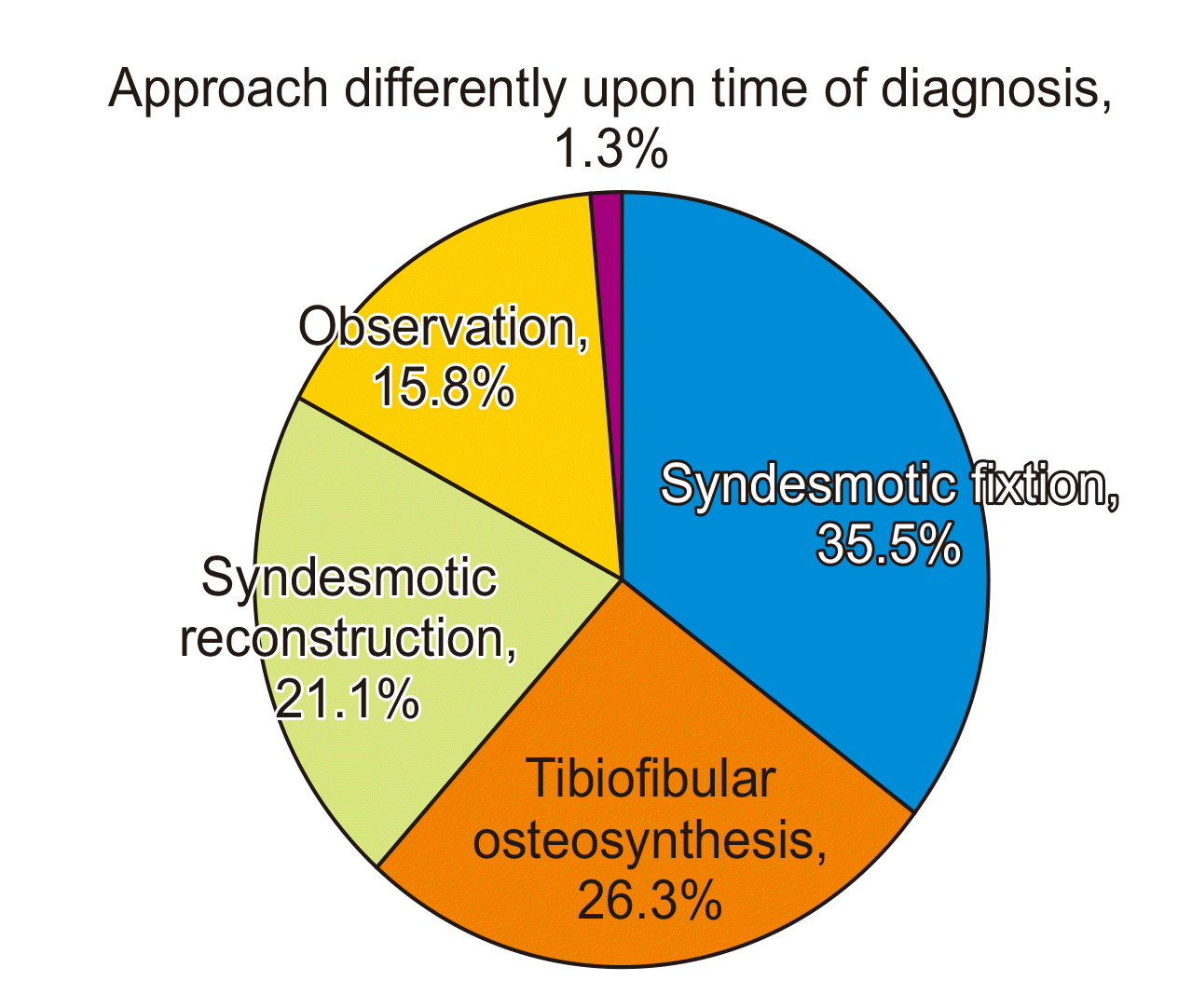
골절을 동반하지 않은 단독 원위경비인대 손상에 대해 진단이 지연된 경우 치료를 선택할 때 원위경비관절 고정술을 시도한다고 응답한 경우가 27명(35.5%), 일단 경과 관찰 후 원위경비관절 유합술을 고려한다고 응답한 경우가 20명(26.3%), 원위경비인대 재건술을 시행한다고 응답한 경우가 16명(21.1%), 대증적 치료만 시행하고 수술하지 않는다고 응답한 경우가 12명(15.8%), 진단되는 시점에 따라 결정한다고 응답한 경우가 1명(1.3%) 순으로 조사되었다(Fig. 7).
원위경비인대 손상에 대한 진단이 지연된 경우 원위경비관절 고정술을 시도할 수 있는 시기는 언제까지로 생각하는지에 대한 설문 조사 결과, 12주 이상 경과되어도 가능하다고 응답한 경우가 27명(35.5%)으로 가장 많았고, “6주까지”가 15명(19.7%), “12주까지”가 14명(18.4%), “4주까지”가 10명(13.2%), “8주까지”가 7명(9.2%) 순으로 조사되었다.
원위경비인대 손상은 교과서적으로 추천하는 진단 및 치료방법이 존재하나, 실제 임상에서 술자마다 선호하는 방법은 다양하였다. 이는 관절의 형태나 조직의 유연성 정도에 따라 원위경비관절의 이개가 명백하지 않아 진단이 어렵고, 고식적인 원위경비관절의 고정으로 인해 여러 가지 문제가 발생할 가능성이 있기 때문일 것이다. 따라서 본 연구는 국내 원위경비인대 손상에 대한 진단 및 수술적 치료의 최근 경향과 추이를 유추하고 세계적인 흐름과 비교 가능한 유용한 자료로 활용될 수 있다고 판단된다.
설문 항목 중 응답자의 50% 이상이 선택한 항목은 현재 국내에서 일반적인 경향(tendency)을 가지는 것으로 판단할 수 있다. 물론 본 설문 조사의 결과는 설문 응답률이 전체 회원의 13.8%로 제한되어 일반적인 경향이라고 명시하기에는 부족한 측면이 있고, 족부족관절학회 회원이 아니면서 원위경비인대 손상을 치료하는 정형외과의사들의 치료 경향은 반영하지 못한다는 제한점이 있다. 본 설문에 응답한 회신에 한정되긴 하지만 이번 설문 결과로 보이는 양상을 요약하면 다음과 같다.
1) 수술 전 원위경비인대 손상 진단에 가장 선호되는 방법은 MRI이다.
2) 수술 중 원위경비관절 이개를 확인하는데 외회전 부하 검사와 Hook 검사 또는 Cotton 검사가 많이 사용된다.
3) 비골 골절이 동반된 경우 원위경비인대의 안정성에 대한 평가는 골절에 대해 수술 후 시행한다.
4) 원위경비인대관절 고정 시 동반된 골절 유무와 무관하게 suture button 단독보다는 나사못 단독 또는 나사못과 다른 고정방법의 결합이 많이 사용된다.
5) 겸자를 이용하여 원위경비관절의 이개를 정복하는 방법이 선호된다.
6) 원위경비관절 고정 시 위치는 족관절면 근위부 2∼4 cm이며, 이때 족관절의 자세는 중립위치가 선호된다.
7) 나사못을 이용하여 원위경비관절 고정 시 선호되는 나사못의 직경은 3.5 mm이고, 주로 1개를 사용하며 3개의 피질을 고정한다.
8) 삽입한 나사못은 가동 범위 제한과 파손의 위험으로 인해 제거하는 경향을 가진다.
9) 나사못을 이용하여 원위경비관절 고정 시 체중부하는 나사못 제거 이후에 허용하며 그 시점은 동반되는 주위 구조물 손상과 무관하다.
10) 원위경비관절 고정에 suture button을 사용하는 이유로는 이개에 대한 유연한(non-rigid) 고정을 얻을 수 있고 추후에 기구를 제거할 필요가 적으며 조기 보행이 가능하기 때문이며, 주로 1개의 suture button을 사용한다.
11) Suture button을 이용하여 원위경비관절 고정 시 체중부하 시점은 동반되는 주위 구조물 손상과 무관하게 같은 프로토콜을 적용한다.
12) 원위경비인대 손상의 불량한 예후에 영향을 주는 주된 인자는 부적절한 원위경비관절의 정복이다.
2020년 터키 정형외과의사 320명이 응답한 설문조사 연구에서 수술 전 원위경비인대 손상에 대한 진단에 가장 많이 사용하는 방법에 대해 34%가 스트레스 방사선 검사, 32%가 단순 방사선 검사라고 응답하였고, 2018년 스페인 정형외과의사 72명을 대상으로 한 설문조사 연구에서도 같은 질문에 대해 80%가 스트레스 방사선 검사, 17%가 단순 방사선 검사라고 답하였다.9,10) 본 연구에서는 수술 전 가장 선호하는 원위경비인대 손상에 대한 단순 방사선 검사 외의 추가 진단 방법은 MRI라고 조사되어 위 연구들과 다소 차이가 있다. 이는 국내에서는 MRI 검사가 비교적 빠르고 용이하고 관절 인대 외에도 관절 내 병변의 관찰에 유리하며, 다른 연구들에서는 단순히 진단 방법을 설문하였으나 본 설문에서는 선호하는 추가적 검사를 조사하였기 때문으로 판단된다.
수술 중 원위경비관절 이개를 확인하는 검사에 대해, 터키의 경우 21.9%가 Hook 검사, 13.4%가 외회전 부하 검사, 47.2%가 두 가지 모두를 사용한다고 답하였는데, 이는 본 연구의 결과와 유사한 경향을 보였다. 또한 110명의 미국 및 캐나다 정형외과의사를 대상으로 한 설문조사 연구에서도 수술 중 외회전 부하 검사와 Hook 검사를 가장 선호한다고 응답하였다.11)
원위경비관절의 고정에 사용되는 방법에 대한 설문 결과, 본 연구에서는 suture button을 단독으로 사용하는 것보다 나사못 단독 또는 나사못과 다른 고정 방법을 함께 사용하는 경우가 많았는데, 이는 이전에 발표된 다른 나라의 설문 연구와 유사한 경향을 보였다.9,11,12) 전통적으로 원위경비관절에 대한 고정 방법은 나사못 삽입이 표준(gold standard)으로 여겨져 왔으나 삽입된 나사의 파손 및 나사못을 제거하기 위한 재수술이 필요하다는 점 등으로 인해 고안된 suture button에 대한 관심이 커져왔다.13) Suture button의 장점으로는 강직성 고정이 아니므로 경비인대의 생리적인 움직임을 보존하면서 고정이 가능하고 조기 재활을 가능케 하며 기구를 제거하기 위한 재수술의 필요성이 없다는 점 등이 있다.14,15) 이러한 장점에도 불구하고 실제 임상에서는 여전히 나사못이 suture button에 비해 많이 사용되고 있다는 사실을 확인할 수 있었다.
선호되는 나사못의 직경은 응답자의 61.2%가 3.5 mm를 선호하였고, 이전 연구와 비교해 보았을 때 영국의 경우 응답자의 77%가, 네덜란드의 경우 81.4%가 3.5 mm를 선호하였다.12,16) 직경 수치의 차이가 나는 이유는 위 두 나라의 연구에서는 단순히 3.5 mm와 4.5 mm 나사못만을 비교하였으나 본 연구에서는 선택지에 4.0 mm 나사못이 포함되었기 때문이라고 생각된다. 또한 나사못 삽입 시 고정하는 피질에 대한 질문에 대해서는 3개를 고정한다가 50.7%로 우세하였으나 4개를 고정한다는 응답자에 비해 큰 우위를 보이지는 않았다. 이는 앞서 발표된 영국의 연구와 유사하며, 실제로 Moore 등17)이 시행한 무작위 배정 연구에 따르면 3개 피질 고정과 4개 피질 고정 간에는 정복의 소실, 나사못 파손 등에 대해서 유의미한 차이를 보이지 않는 것으로 나타났다.
나사못 또는 suture button의 고정 위치는 응답자의 71.1%가 관절면에서 2∼4 cm 상부 위치를 선호한다고 응답하였고, 네덜란드와 영국의 설문 연구 역시 각각 79.1%, 56.6%의 응답자가 해당 위치를 선택했다.12,16) 고정의 위치가 너무 낮다면 족관절면을 침범할 수 있고, 너무 높다면 충분한 고정을 얻기 힘들기 때문에 이와 같은 위치가 선호되는 것으로 유추할 수 있다. 또한 고정 시 족관절의 자세는 56.6%의 응답자가 중립 위치를 선호한다고 답하였다. 반면 터키의 연구에서는 응답자의 37.8%에서 자연스러운 자세에서 고정한다고 응답하여 중립 위치를 선호한다고 응답한 25.6%보다 우세한 결과를 보였다.9) 전통적으로 앞이 넓은 마름모인 거골의 형태로 인해 원위경비관절 고정 시 족관절을 최대 족배굴곡을 하게 되면 과도한 조임을 방지하여 해부학적 족관절의 가동 범위를 보존할 수 있다고 믿어져 왔다.18) 하지만 최근 연구에 따르면 고정 시 족관절의 위치와 수술 후 관절 가동 범위 간의 연관성은 낮은 것으로 밝혀졌고, 이런 결과가 실제 임상에서도 반영되고 있는 것으로 보인다.19)
원위경비인대 손상에 대한 진단이 지연되는 경우 교과서적으로 외상 후 3주 이상 지난 손상은 아급성 손상, 3개월 이상 지연된 경우는 만성 손상으로 정의하고 있지만, 해당 시기의 치료에 대한 명확한 치료 지침은 없는 실정이다. 실제로 본 연구에서도 진단이 지연된 경우 시행해 볼 수 있는 치료에 대해 다양한 응답을 얻을 수 있었고, 손상된 원위경비인대의 치료를 시도해 볼 수 있는 시점 역시 응답자 간에 일치된 경향성을 찾기 힘들었다. 따라서 원위경비인대 손상에 대한 진단이 지연된 환자가 내원하는 경우, 치료 전 족관절의 불안정성이나 원위경비관절 자체의 골연골 변화 등에 대한 포괄적인 평가가 필요할 것으로 생각된다.
본 연구의 제한점으로는 첫째, 응답자가 각 소속 병원의 객관적인 통계자료에 근거하기보다는 본인의 경험과 대략적인 기억에 의존하여 답변을 제출한 것이므로 수집된 데이터의 정확성에 부족함(insufficient accuracy)이 있을 수 있다. 따라서 세부적인 수치나 백분율보다는 국내에서 현재 사용되고 있는 원위경비인대 손상의 진단 및 수술적 치료 시 전반적인 추세를 파악하는 참고 자료 정도로 활용 범위를 제한할 필요가 있다. 둘째, 웹(구글 드라이브) 기반으로 이루어진 본 설문조사의 최종 응답률이 전체 회원의 약 14%로 제한되어 수집된 데이터의 대표성에 부족함 (insufficient representativeness)이 있다.
REFERENCES
1. Chun DI, Cho JH, Min TH, Park SY, Kim KH, Kim JH, et al. 2019; Diagnostic accuracy of radiologic methods for ankle syndesmosis injury: a systematic review and meta-analysis. J Clin Med. 8:968. doi: 10.3390/jcm8070968. DOI: 10.3390/jcm8070968. PMID: 31277316. PMCID: PMC6678834.

2. Ræder BW, Figved W, Madsen JE, Frihagen F, Jacobsen SB, Andersen MR. Better outcome for suture button compared with single syndesmotic screw for syndesmosis injury: five-year results of a randomized controlled trial. Bone Joint J. 2020; 102-B:212–9. doi: 10.1302/0301-620X.102B2.BJJ-2019-0692.R2. DOI: 10.1302/0301-620X.102B2.BJJ-2019-0692.R2. PMID: 32009435.

3. Schnetzke M, Vetter SY, Beisemann N, Swartman B, Grützner PA, Franke J. 2016; Management of syndesmotic injuries: what is the evidence? World J Orthop. 7:718–25. doi: 10.5312/wjo.v7.i11.718. DOI: 10.5312/wjo.v7.i11.718. PMID: 27900268. PMCID: PMC5112340.

4. Paez CJ, Lurie BM, Upasani VV, Pennock AT. 2021; Functional outcomes of unstable ankle fractures with and without syndesmotic fixation in the adolescent population. J Child Orthop. 15:418–25. doi: 10.1302/1863-2548.15.200250. DOI: 10.1302/1863-2548.15.200250. PMID: 34476034. PMCID: PMC8381395.

5. Weerasekara I, Osmotherly PG, Snodgrass S, Tessier J, Rivett DA. 2021; Is the fibula positioned anteriorly in weight-bearing in individuals with chronic ankle instability? A case control study. J Man Manip Ther. 29:168–75. doi: 10.1080/10669817.2020.1844852. DOI: 10.1080/10669817.2020.1844852. PMID: 33185146. PMCID: PMC8183527.

6. Carr JC 2nd, Werner BC, Yarboro SR. 2016; An update on management of syndesmosis injury: a national US database study. Am J Orthop (Belle Mead NJ). 45:E472–7. PMID: 28005114.
7. Nielson JH, Gardner MJ, Peterson MG, Sallis JG, Potter HG, Helfet DL, et al. Radiographic measurements do not predict syndesmotic injury in ankle fractures: an MRI study. Clin Orthop Relat Res. 2005; (436):216–21. doi: 10.1097/01.blo.0000161090.86162.19. DOI: 10.1097/01.blo.0000161090.86162.19. PMID: 15995444.
8. Lim SK, Ho YC, Ling SK, Yung PS. 2021; Functional outcome of fusion versus ligament reconstruction in patients with a syndesmosis injury: a narrative review. Asia Pac J Sports Med Arthrosc Rehabil Technol. 25:53–9. doi: 10.1016/j.asmart.2021.05.002. Erratum in: Asia Pac J Sports Med Arthrosc Rehabil Technol. 2021;26:58. DOI: 10.1016/j.asmart.2021.05.002. PMID: 34195011. PMCID: PMC8215136.

9. Atilla HA, Öztürk A, Bilgetekin YG, Aslan H, Akkurt MO, Akdoğan M. 2020; Is there any change in surgeon's attitude to the management of ankle fractures accompanying syndesmotic injury? A nationwide survey. Jt Dis Relat Surg. 31:548–56. doi: 10.5606/ehc.2020.75527. DOI: 10.5606/ehc.2020.75527. PMID: 32962588. PMCID: PMC7607959.

10. González-Lucena G, Pérez-Prieto D, López-Alcover A, Ginés-Cespedosa A. 2018; Ankle fracture controversies: do the foot and ankle specialists have a different vision? Rev Esp Cir Ortop Traumatol (Engl Ed). 62:27–34. doi: 10.1016/j.recot.2017.10.001. DOI: 10.1016/j.recot.2017.10.001. PMID: 29162365.

11. Rogero RG, Illical EM, Corr DO, Raikin SM, Krieg JC, Tsai J. 2021; Management of ankle fractures with syndesmotic disruption: a survey of orthopaedic surgeons. Cureus. 13:e16391. doi: 10.7759/cureus.16391. DOI: 10.7759/cureus.16391. PMID: 34408944. PMCID: PMC8363056.

12. Shafiq H, Iqbal Z, Khan MNH, Rasool MU, Faraz A, Jamshed MH, et al. 2021; Ankle syndesmotic injury: tightrope vs screw fixation, a clinical academic survey. Ann Med Surg (Lond). 69:102680. doi: 10.1016/j.amsu.2021.102680. DOI: 10.1016/j.amsu.2021.102680. PMID: 34429950. PMCID: PMC8371209.

13. Van Heest TJ, Lafferty PM. 2014; Injuries to the ankle syndesmosis. J Bone Joint Surg Am. 96:603–13. doi: 10.2106/JBJS.M.00094. DOI: 10.2106/JBJS.M.00094. PMID: 24695928.

14. Klitzman R, Zhao H, Zhang LQ, Strohmeyer G, Vora A. 2010; Suture-button versus screw fixation of the syndesmosis: a biomechanical analysis. Foot Ankle Int. 31:69–75. doi: 10.3113/FAI.2010.0069. DOI: 10.3113/FAI.2010.0069. PMID: 20067726.

15. LaMothe JM, Baxter JR, Murphy C, Gilbert S, DeSandis B, Drakos MC. 2016; Three-dimensional analysis of fibular motion after fixation of syndesmotic injuries with a screw or suture-button construct. Foot Ankle Int. 37:1350–6. doi: 10.1177/1071100716666865. DOI: 10.1177/1071100716666865. PMID: 27654046.

16. Schepers T, van Zuuren WJ, van den Bekerom MP, Vogels LM, van Lieshout EM. 2012; The management of acute distal tibio-fibular syndesmotic injuries: results of a nationwide survey. Injury. 43:1718–23. doi: 10.1016/j.injury.2012.06.015. DOI: 10.1016/j.injury.2012.06.015. PMID: 22795845.

17. Moore JA Jr, Shank JR, Morgan SJ, Smith WR. 2006; Syndesmosis fixation: a comparison of three and four cortices of screw fixation without hardware removal. Foot Ankle Int. 27:567–72. doi: 10.1177/107110070602700801. DOI: 10.1177/107110070602700801. PMID: 16919207.

18. Olerud C. 1985; The effect of the syndesmotic screw on the extension capacity of the ankle joint. Arch Orthop Trauma Surg (1978). 104:299–302. doi: 10.1007/BF00435946. DOI: 10.1007/BF00435946. PMID: 4091635.

19. Pallis MP, Pressman DN, Heida K, Nicholson T, Ishikawa S. 2018; Effect of ankle position on tibiotalar motion with screw fixation of the distal tibiofibular syndesmosis in a fracture model. Foot Ankle Int. 39:746–50. doi: 10.1177/1071100718759966. DOI: 10.1177/1071100718759966. PMID: 29600720.

Figure. 1
Preferred method to diagnose syndesmotic injury (choose up to 3). MRI: magnetic resonance imaging, CT: computed tomography.
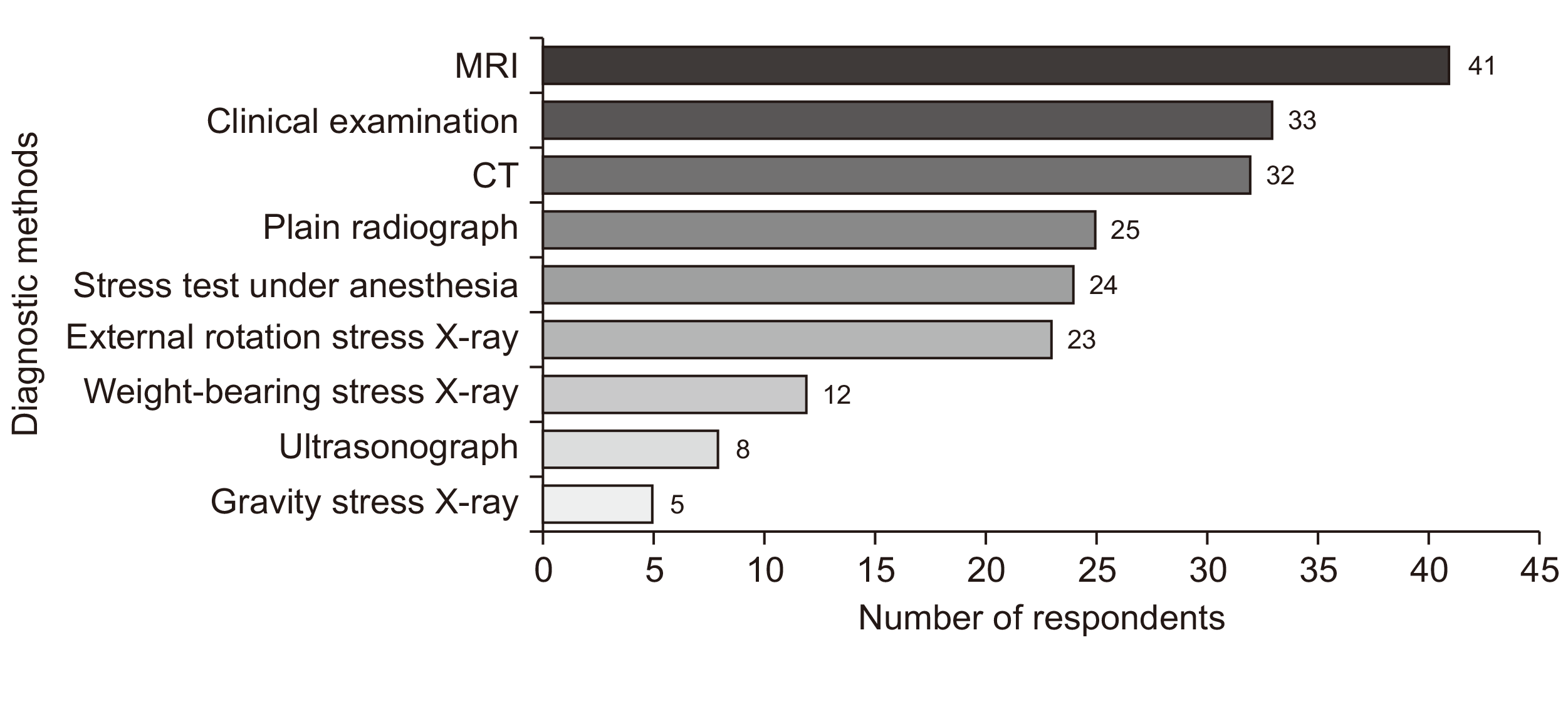
Figure. 2
Preferred intra-operative diagnostic method to diagnose syndesmotic diastasis (choose up to 2).
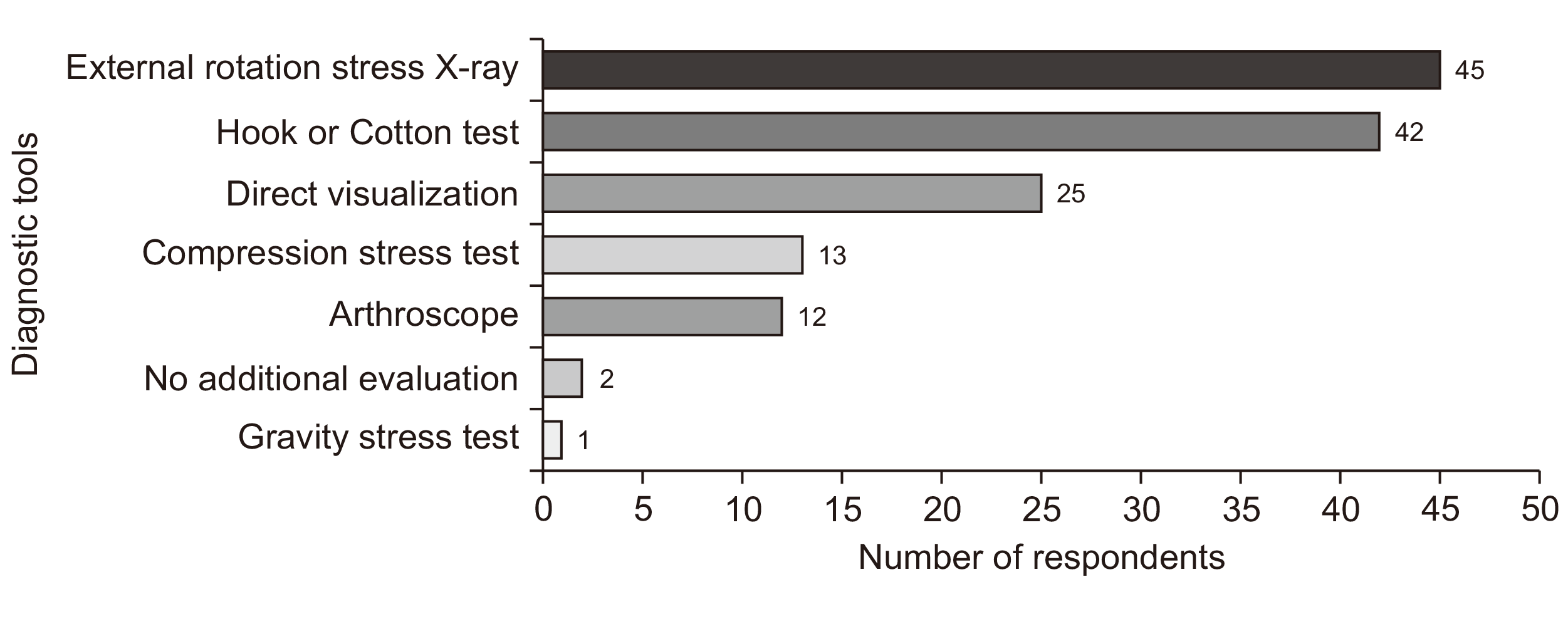
Figure. 3
Preferred fixation device syndesmotic injury. (A) Without ankle fracture; (B) with ankle fracture; (C) Maisonneuve fracture. AITFL: anterior inferior tibiofibular ligament.
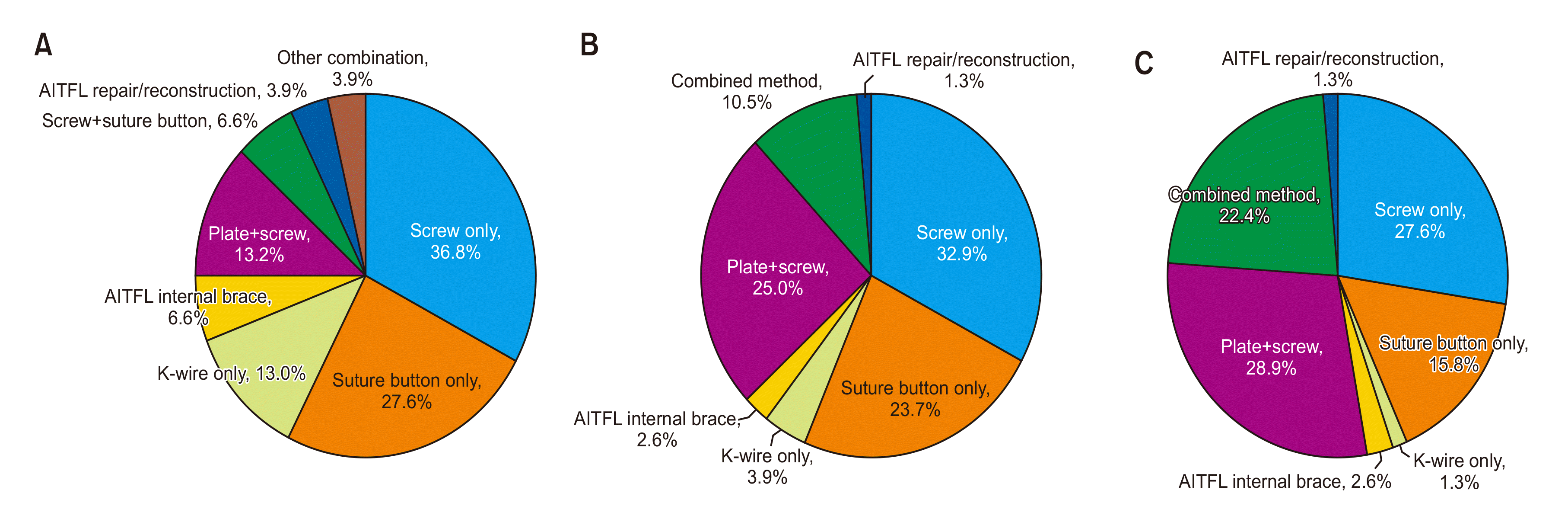
Figure. 4
Preferred reduction and fixation methods. (A) Reduction method, (B) fixation level (proximal from ankle joint), (C) ankle position during fixation.
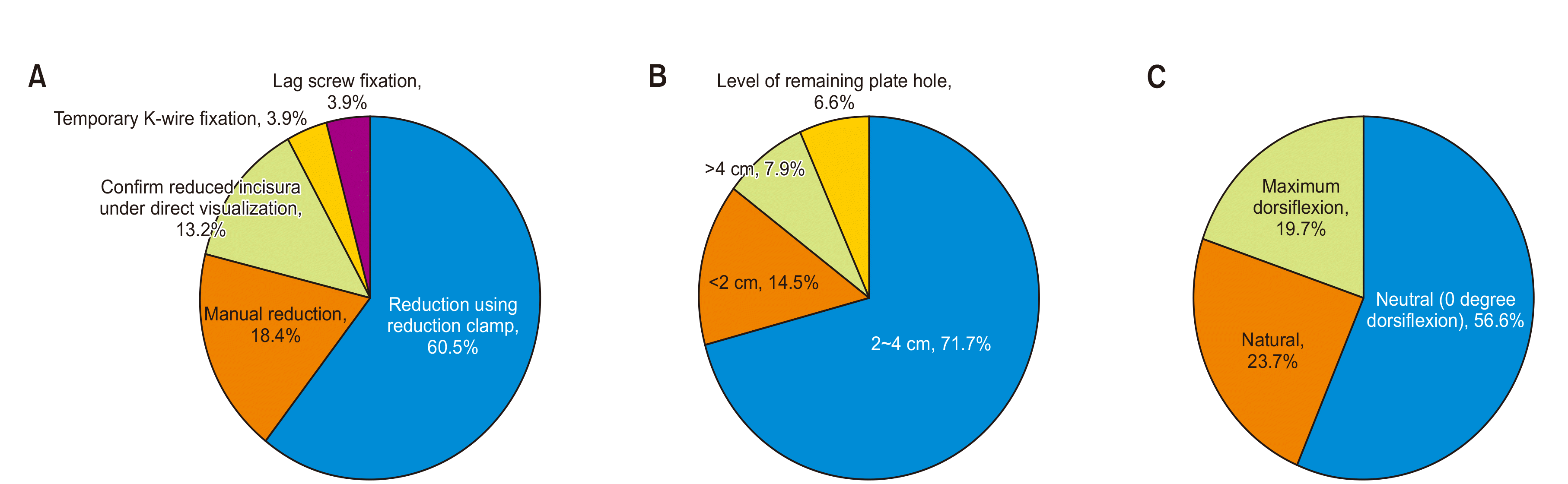
Table 1
Demographics of 76 Survey Participants




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download