Abstract
Nasolabial cyst is a rare, non-odontogenic cyst that occurs in the submucosa of the anterior nasal floor. Its most likely origin is known to be remnants of the nasolacrimal duct. The patient usually comes to the hospital for swelling or pain in the nasolabial area, and the diagnosis is made by combining clinical features, radiologic imaging, and histological test. The most commonly used treatment is surgical excision via sublabial approach. A 40-year-old male, who had undergone maxillary orthognathic surgery for malocclusion 11 years ago, visited our hospital for pain and swelling of the nasolabial folds that had persisted for a year. A large nasolabial cyst with a size of 4.8×3.3×3.1 cm was confirmed on paranasal sinus CT, and surgical excision was performed via sublabial approach. The pathologic finding was a cyst lining consisting of ciliated pseudostratified columnal epithelium and goblet cells, consistent with the characterization of a nasolabial cyst. No recurrence was observed during follow-up for 3 months.
비순낭종(nasolabial cyst)은 비순부(nasolabial area)에서 발생하는 양성의 비치성(non-odontogenic) 낭성 종양으로, 전체 비치성 종양의 0.7%만을 차지하는 드문 질환이다[1]. 여성에서 4:1의 비율로 더 호발하며[1], 주로 좌측에서 발생하나 약 10%에서는 양측으로 발생하는 것으로 알려져 있다[2]. 환자는 주로 무통성의 비순부 종창으로 내원하게 되며, 동측의 비폐색을 동반하기도 한다. 이차적인 감염이 발생하였을 경우 비순부 종창에 통증을 수반하게 된다[2]. 비순낭종은 특징적인 임상 양상으로 의심할 수 있으며, 조직학적 검사를 통해 최종적으로 진단하게 된다. 낭종의 상피가 섬모 위중층 원주상피세포(ciliated pseudostratified columnar epithelial cell) 및 배상세포(goblet cell)로 구성되는 것이 특징적인 소견으로 알려져 있다[3]. 또한 초음파, 전산화단층촬영(CT), 그리고 자기공명영상(MRI) 등의 영상의학적 검사가 진단에 도움이 된다[2]. 비순낭종의 대표적인 치료는 구순하 접근(sublabial approach)을 통한 절제이며, 비교적 최근에 소개된 비내시경을 통한 조대술(marsupialization) 또한 좋은 치료 성적이 보고되고 있다[4]. 이외에도 절제술 후 냉동요법, 경화요법, 소작술, 흡인, 절개 배농 등이 시도해 볼 수 있는 치료법으로 알려져 있다[5].
저자들은 이전 상악골 악교정 수술을 시행받았던 40세 남환이 좌측 비순부 종창 및 통증을 주소로 내원하여 시행한 제반 검사상 비순낭종이 진단되어 구순하 접근을 통한 절제술로 성공적으로 치료한 1예를 치험하였기에 문헌 고찰과 함께 보고하는 바이다.
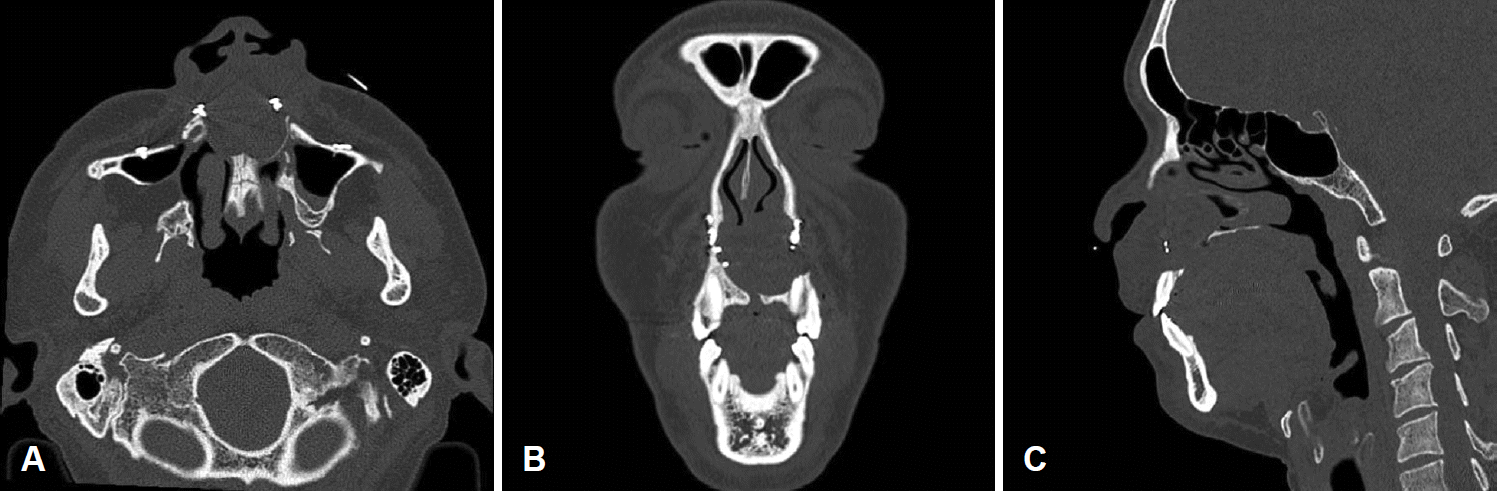
내원 11년 전 부정교합(malocclusion)으로 상악골 악교정 수술(orthognathic surgery)을 시행받았던 40세 남환이 내원 1년 전부터 간헐적으로 발생하는 좌측 비순부의 부종과 통증을 주소로 내원하였다. 평소 좌측 비폐색 및 좌측 수양성 비루 동반됨을 호소하였으며, 안면부의 외상 과거력은 없었다. 신체 검진상 좌측 비순부의 부종 및 압통 소견을 보였으며, 비내시경상 좌측 비강저(nasal floor)의 부종 소견과 함께 비중격은 우측으로 편위된 양상을 보였다(Fig. 1). 시행한 부비동 전산화단층촬영 검사상 비순부의 정중곁(paramedianus)에 약 4.8×3.3×3.1 cm 크기의 경계가 명확한 낭종성 병변이 관찰되었고, 상악골의 구개돌기(palatine process)를 침범하여 골미란(bone erosion)이 현저하게 진행된 양상을 보였다(Fig. 2). 이에 좌측 비순낭종이 의심되었으며, 구순하 접근을 통한 절제술을 시행하였다.
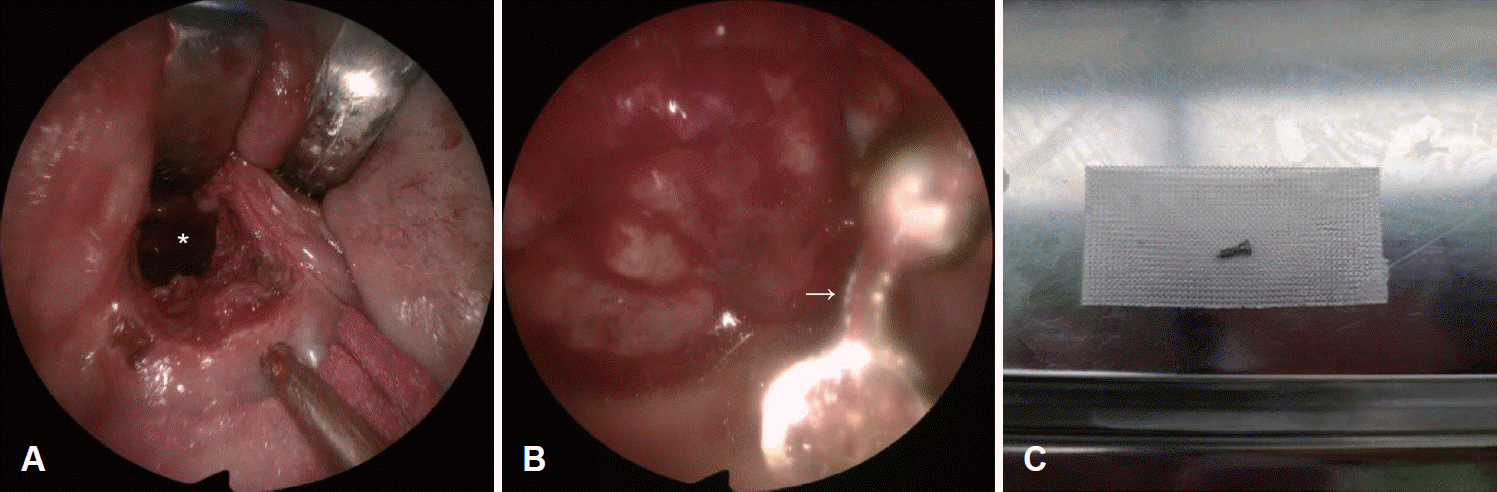
좌측 치은협구(gingivobuccal sulcus) 점막에 약 3 cm 길이의 수평 절개를 가한 후 주변 조직을 박리하였고 구형의 거대한 낭성 종물이 관찰되었다. 낭종은 주변 조직과 다소 유착되어있는 양상을 보였으며, 이에 우선 낭종의 전벽을 절개하여 다량의 점액성 액체를 흡인하였다. 이후 좌측 상악골 전방의 치조돌기(alveolar process)에 고정된 금속 보철물이 관찰되었고, 보철물로부터 분리된 것으로 추정되는 금속 나사가 낭종 내부에서 발견되어 제거하였다(Fig. 3). 낭종의 후벽은 연구개 및 경구개의 점막과 매우 근접하여 유착된 양상을 보였으므로 무리한 박리 없이 남겨두기로 결정하였고, 낭종의 전벽을 포함하여 최대한 절제를 시행 후 수술을 종료하였다. 수술 후 조직병리검사상 낭종 표면에서 섬모 위중층 원주상피 및 배상세포가 관찰되었고, 상피 하부에 염증 세포가 일부 침윤되는 양상을 보여 비순낭종이 최종 진단되었다. 수술 중 낭종 내에서 흡인한 점액성 액체의 배양검사 결과 미생물은 검출되지 않았다.
수술 후 비순부의 종창은 호전되는 양상을 보이다가 수술 후 11일째에 부종 및 통증 재발하여 다시 내원하였으며, 수술 부위 감염 진단하 절개 배농술을 포함한 보존적 치료 시행 후 호전되었다. 이후 3개월간의 추적 관찰 동안 비순부 종창 등의 증상은 완전히 호전된 상태로 낭종의 재발 소견은 보이지 않았다.
비순낭종은 1882년 Emile Zuckerkandl에 의해 처음으로 알려진 바 있으며, 당시 문헌에서는 Klestadt 낭종 또는 비치조(nasoalveolar) 낭종으로 언급되기도 하였다[2]. 이후 1898년 Brown-Kelly가 비순낭종의 특징적인 조직학적 소견을 처음으로 기술하였다[3]. 비순낭종의 상피는 기저층(basal layer)은 입방세포(cuboidal cell), 내강층(luminal layer)은 원주세포(columnar cell)에 간헐적으로 배상세포가 위치하는 구조로 이루어지며, 기질(stroma)은 교원질(collagen)이 풍부한 섬유혈관조직(fibrovascular tissue)에 염증세포(inflammatory cell)가 침윤되어 있는 양상으로 관찰된다[6]. 면역조직화학(immunohistochemistry) 염색상 기저층은 p63, cytokeratin 5/6에 양성, 배상세포는 MUC-2, MUC-5AC에 양성을 보이는데, 상기 조직학적 소견은 비루관(nasolacrimal duct) 상피와 매우 유사하여[6] 비순낭종의 기원이 비루관의 전하부에서 과오종(hamartoma) 양상으로[3,6] 선천적으로[3,7] 발생할 것이라는 가설이 제기되고 있다. 이 외에도 배아의 발생과정에서 상악 돌기(maxillary process)와 내측 비돌기(nasal process), 외측 비돌기가 융합하는 과정에서 격리되는 상피세포에서 기원한다는 가설도 있었으나 앞서 기술한 가설이 제기되면서 가능성은 다소 떨어지는 것으로 평가되고 있다[6].
비구개관낭종(nasopalatine duct cyst)은 가장 흔한 비치성 낭종으로 비순낭종과 감별해야 한다. 주로 전구개 정중부의 종창을 호소하게 되며[6,8], 영상의학적 검사상 상악 절치 부근에 원형 또는 타원형의 경계가 뚜렷한 방사선 투과성 병변이 관찰되는데, 낭종이 전비극첨(anterior nasal spine)에 의해 눌리면서 특징적인 심장(heart) 모양으로 관찰되기도 한다[8]. 조직학적 소견으로 낭종의 벽은 중층 편평상피 또는 비강과 인접한 부위에서 위중층 원주상피세포로 이루어져 있어 비순낭종과 감별할 수 있다[6,8]. 점액낭종(mucocele)은 내부에 점액성 액체가 함유된 양성의 낭성 병변으로 소타액선의 타액관 손상에 의해 발생하며, 국소적인 외상이 그 원인 중 하나로 알려져 있다[9]. 본 증례의 환자는 이전에 상악골 수술을 받았으므로 점액낭종 또한 중요하게 감별해야 할 질환이며, 조직학적으로 점액(mucus)이 결체조직(connective tissue)를 침윤하는 양상을 보이면서 이상각화 중층 편평상피세포(parakeratinized stratified squamous epithelial cell)에 둘러싸이는 소견을 보여[9] 본 증례의 조직학적 소견과 구별된다.
비순낭종의 발생 원인은 아직 논란의 여지가 있으나, 상기 기술한 것과 같이 배아의 발생 과정에서 일부 세포의 과증식이 근본적인 원인일 것으로 예측되고 있다[6]. 그러나 안면부의 외상[10], 비성형술(rhinoplasty) [11] 및 치성 감염[12] 이후 발생한 비순낭종의 증례들이 보고됨에 따라 외상이나 수술과 같은 외부 요인이 발생 과정에 관여할 가능성 또한 제기되고 있다. 또한 종양 부위에 외상이 가해질 경우 혈관 신생(angiogenesis)의 증가와 더불어 사이토카인(cytokine) 및 성장 인자(growth factor)의 분비가 증가하면서 종양의 크기가 증가할 수 있는 것으로 알려져 있으며, 낭종성 병변에서도 상기 기전이 적용될 수 있을 것으로 사료된다[13].
악교정 수술의 합병증으로 의도치 않은 골절(bad split)이 1.9%, 수술부위 감염이 1.6%에서 발생한 것으로 보고된 바 있으며[14], 저자들의 고찰에 의하면 비순낭종이 악교정 수술과 연관되어 발생한 사례는 전 세계적으로 아직 보고된 바가 없다. 본 증례의 환자의 경우 악교정 수술 후 의도치 않은 골절 또는 수술 부위 감염 등의 특이 합병증 없이 회복되었으나, 수술 전 파노라마(panorama) X선 촬영 외에는 전산화단층촬영이나 자기공명영상 등 추가적인 영상의학적 검사를 시행하지 않아서 이전부터 비순낭종이 있었는지 여부는 확인할 수 없었다. 그럼에도 불구하고 환자가 악교정 수술 이전에는 비순부 종창과 같은 관련 증상이 전혀 없었고, 비순낭종은 통계적으로 남성에서 드물게 발생하며[1], 악교정 수술 시 절골술(osteotomy)을 시행하는 부위에 비순부가 포함되어 있었고, 본 증례에서 발생한 비순낭종에 금속 보철물이 인접해 위치하면서 낭종 내부에 보철물에서 탈락된 나사가 발견되었다는 점 등을 고려하였을 때, 악교정 수술 후 발생할 수 있는 조직 손상과 염증 반응 및 삽입된 보철물에 의한 물리적인 자극 등으로 인해 비순낭종의 발생이 촉진되었을 것으로 추정할 수 있다.
비순낭종의 치료는 전통적으로 구순하 접근을 통한 절제가 가장 많이 시행되어 왔으며[2], 1999년부터 비내시경하 경비강 조대술이 시행되면서 시술 시간 및 수술 후 합병증이 기존 수술 방법에 비해 더 적은 것으로 보고된 바 있다[4]. 다만 상기 두 가지 접근법 간의 수술 후 합병증 및 재발률의 차이가 통계학적으로 유의하지는 않다는 결과도 보고되고 있으며[15], 크기가 큰 낭종의 경우 조대술 후 발생하는 동의 크기가 너무 커 배액 및 환기에 장애가 생기면서 증상이 재발할 수 있고, 비강저로 돌출되지 않는 작은 낭종은 조대술로 치료하기에 적절하지 않아 이런 경우에는 기존의 구순하 접근을 통한 절제가 더 권고되고 있다[15]. 본 증례의 경우 낭종의 크기가 약 4.8×3.3×3.1 cm 정도로 매우 컸기 때문에 비내시경하 조대술을 시행할 경우 생성되는 동의 환기 및 배액이 원활하지 않아 수술부위 감염 및 재발의 가능성이 높을 것으로 판단되었으므로 구순하 접근을 통한 절제를 시행하기로 결정하였다.
구순하 접근을 통한 비순낭종 절제 시 비강저 및 구개 점막의 천공으로 인해 구비강 누공(oronasal fistula)이 발생하지 않도록 주의하여야 한다. 본 증례의 경우 구개의 골미란이 현저히 진행된 양상을 보이면서 낭종 벽과 구개 점막의 유착이 심하여 수술 후 구비강 누공의 발생이 우려되었으므로, 구순하 접근을 통해 최대한 낭종을 절제하되 구개 근처의 낭종 벽은 남겨놓는 보존적인 술식을 시행하였다.
비순낭종의 재발률은 구순하 접근으로 절제한 환자에서 1.63%, 비내시경하 조대술을 시행한 환자에서 2.53%로 보고된 바 있으며 추적 관찰의 평균 기간은 20개월이었다[2]. 본 증례와 유사하게 외상[10] 및 비성형술[11] 후 발생한 비순낭종의 증례가 보고된 바 있는데, 안면부 외상 후 발생한 우측 비순낭종의 경우 구순하 접근을 통해 병변을 완전히 절제하였고 1년간의 추적 관찰 동안 재발 및 합병증의 소견은 없었다[10]. 비성형술 후 발생한 양측 비순낭종 또한 구순하 접근을 통해 병변을 완전 절제하였고 6개월간의 추적 관찰 동안 재발 및 합병증의 소견은 없었다[11]. 본 증례의 환자는 3개월간의 추적 관찰 동안 비순부 종창 등의 관련 증상은 재발의 소견 없이 완전히 호전된 상태이며, 지속적으로 증상의 재발 여부를 추적 관찰 중이다.
본 증례는 비교적 드문 질환인 비순낭종이 수술 등 외상에 의해서도 진행될 수 있으며, 병변의 크기 또는 주변 조직과의 유착 상태에 따라 완전한 절제가 불가능할 경우 보존적인 술식을 시행함으로써 수술 후 합병증을 최소화할 수 있음을 시사하고 있다.
저자들은 이전 상악골 악교정 수술을 시행받았던 환자에서 발생한 비순낭종을 구순하 접근을 통한 절제술을 시행하여 성공적으로 치료한 1예를 치험하였기에 문헌 고찰과 함께 보고하는 바이다.
Notes
Author Contribution
Conceptualization: Jae Seon Park, In Buhm Lee. Data curation: Joon Pyo Hong. Formal analysis: Jae Seon Park. Investigation: Jae Seon Park. Methodology: Jae Seon Park. Project administration: Kyung Chul Lee. Supervision: In Buhm Lee, Kyung Chul Lee. Validation: Kyung Chul Lee. Visualization: Joon Pyo Hong. Writing—original draft: Jae Seon Park. Writing—review & editing: In Buhm Lee, Kyung Chul Lee.
REFERENCES
1. van Bruggen AP, Shear M, du Preez IJ, van Wyk DP, Beyers D, Leeferink GA. Nasolabial cysts. A report of 10 cases and a review of the literature. J Dent Assoc S Afr. 1985; 40(1):15–9.
2. Sheikh AB, Chin OY, Fang CH, Liu JK, Baredes S, Eloy JA. Nasolabial cysts: A systematic review of 311 cases. Laryngoscope. 2016; 126(1):60–6.

3. Kuriloff DB. The nasolabial cyst-nasal hamartoma. Otolaryngol Head Neck Surg. 1987; 96(3):268–72.

4. Su CY, Chien CY, Hwang CF. A new transnasal approach to endoscopic marsupialization of the nasolabial cyst. Laryngoscope. 1999; 109(7 Pt 1):1116–8.

5. Özer S, Cabbarzade C, Ögretmenoglu O. A new transnasal approach to nasolabial cyst: Endoscopic excision of nasolabial cyst. J Craniofac Surg. 2013; 24(5):1748–9.
6. Toribio Y, Roehrl MH. The nasolabial cyst: A nonodontogenic oral cyst related to nasolacrimal duct epithelium. Arch Pathol Lab Med. 2011; 135(11):1499–503.

7. Hynes B, Martin LC. Nasoalveolar cysts: A review of two cases. J Otolaryngol. 1994; 23(3):194–6.
9. Valério RA, de Queiroz AM, Romualdo PC, Brentegani LG, de Paula-Silva FW. Mucocele and fibroma: Treatment and clinical features for differential diagnosis. Braz Dent J. 2013; 24(5):537–41.

10. Jo YS, Choi IS. A case of huge nasolabial cyst in 56 year-old patient. J Rhinol. 2019; 26(1):60–4.

11. Ozdogan F, Ozel HE, Esen E, Yuce T, Baser S, Yavuz CS. An unexpected rhinoplasty complication: Bilateral nasolabial cyst. Aesthetic Plast Surg. 2015; 39(6):888–91.

12. Martini EC, Coppla FM, Campagnoli EB, Bortoluzzi MC. Nasolabial cyst associated with odontogenic infection. Case Rep Dent. 2016; 2016:8690593.

13. El Saghir NS, Elhajj II, Geara FB, Hourani MH. Trauma-associated growth of suspected dormant micrometastasis. BMC Cancer. 2005; 5:94.

14. Lee DH, Kim JH, Chung YS, Jang YJ, Lee BJ. Clinical features and treatment results of 64 cases of nasolabial cyst. J Rhinol. 2011; 18(1):43–7.
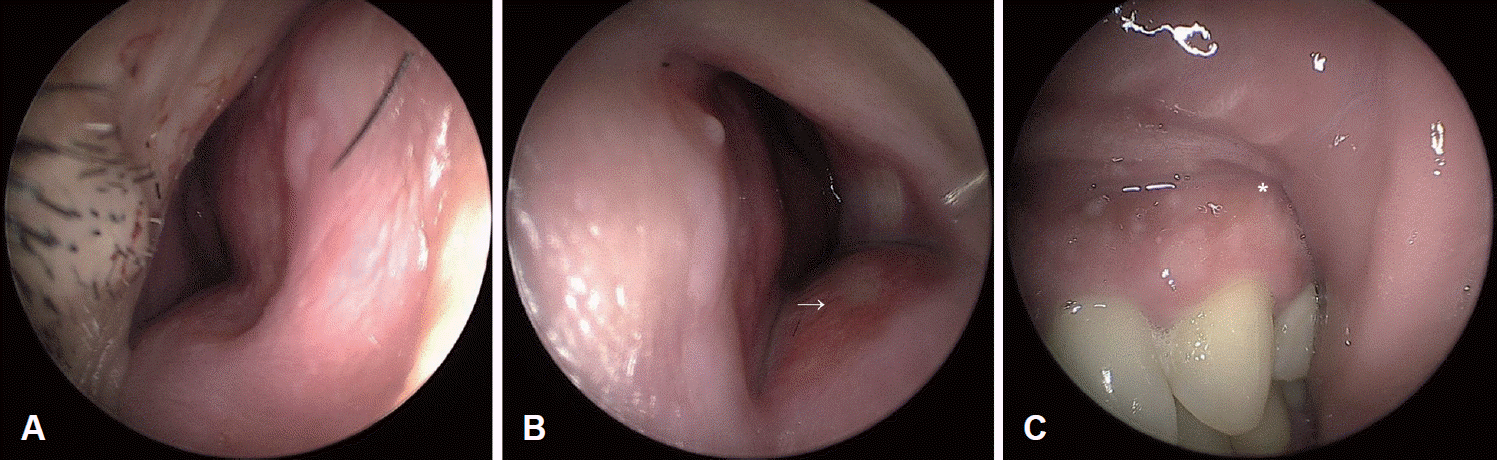
Fig. 1.
Preoperative endoscopic findings. A: Mild swelling of the right nasal floor is observed. B: Prominent swelling of the left nasal floor (arrow) is observed. C: Prominent swelling of the left gingivobuccal sulcus (asterisk) is observed.




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download