Abstract
The Good’s syndrome is a rare immunodeficiency disease characterized by thymoma and hypogammaglobulinemia. The most common cause of infection in patients with Good’s syndrome is the recurrent sinopulmonary infection. One may assume that there could be an unknown immunocompromising condition such as Good’s syndrome in cases of chronic rhinosinusitis refractory to treatment. We experienced a patient with Good’s syndrome, presenting with chronic rhinosinusitis refractory to treatment. We report this case with a brief review of the literature.
Good 증후군(Good’s syndrome)은 1954년 Robert A. Good [1]이 처음으로 보고한 가슴샘종과 저글로불린혈증을 특징으로하는 드문 면역 결핍 질환이다. 대부분의 경우 말초 혈액에 B 세포가 없거나 감소하며, T 세포 매개성 면역반응에 결함이 있는 경우도 많다[2]. 보통 30-40대에 발현하며 남성과 여성에서 비슷한 비율로 발생하고 소아에서는 극히 드물다[2,3]. 가장 흔히 나타날 수 있는 감염증으로는 반복적인 부비동과 폐의 감염증이며 증상으로는 가슴샘종에 의한 기침, 흉통, 애성 등이 있을 수 있다[2,4]. 발병 기전에 대하여 정확하게 밝혀진 바는 없으며, 가슴샘절제술 시행 후에도 저글로불린혈증이 교정되지 않는다[5]. 저자는 만성 부비동염을 주소로 내원하여 이후 반복적인 폐렴으로 Good 증후군으로 진단된 1예를 경험하여 보고하는 바이다.
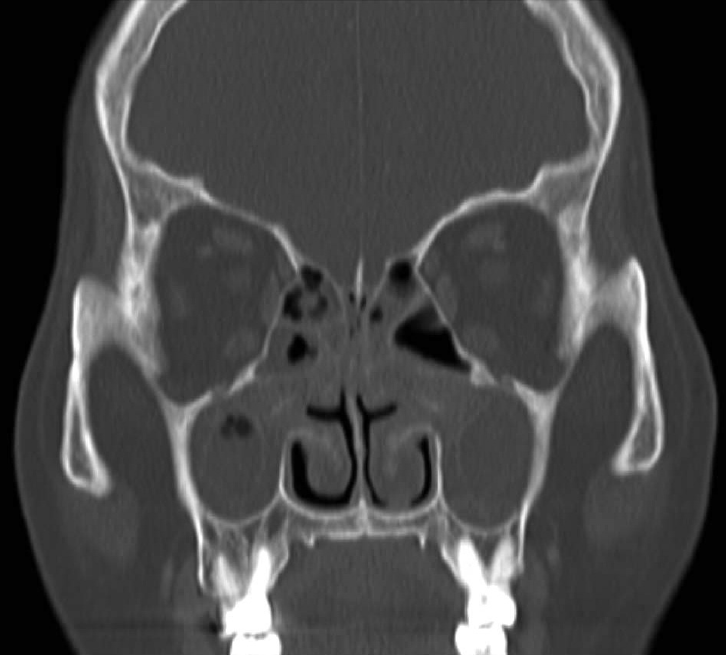
68세 여성이 2개월간 지속되는 농성 비루를 주소로 본원 이비인후과 외래에 내원하였다. 기저질환으로 고혈압, 만성 B형 간염, 간경화가 있었으며, 이에 대하여 본원에서 약물 치료 중이었다. 부비동 단순촬영검사를 시행하였으며 그 결과 양측 상악동의 점막 비후 소견이 관찰되었다. 이에 양측 만성 부비동염 진단하에 항생제를 포함하여 약물적 치료를 시행하였으나 증상 호전이 없어 양측 내시경하 부비동 수술을 계획하였다. 수술 전 시행한 부비동 전산화단층촬영검사 결과, 양측 전부비동염 소견이 관찰되었다(Fig. 1).
계획한 수술 1주 전 기침, 객담을 주소로 본원 응급실로 내원하여 시행한 흉부 전산화단층촬영검사 결과, 양측 폐 하엽의 기관지 폐렴 소견 및 흉선종이 의심되는 앞세로칸 종물 소견이 관찰되었다(Fig. 2A). 이에 폐렴 진단하에 항생제를 포함하여 약물적 치료 및 외래 경과 관찰 계획하에 당일 퇴원하였다. 이후 본원 감염내과에 내원하여 경과 관찰하기로 하였으며, 계획하였던 수술은 2개월 후로 연기하였다. 수술을 위하여 본원 이비인후과 입원 후 38도 이상의 고열과 기침이 지속되었으며, 촬영한 흉부 단순촬영검사 결과 구역기관지의 무기폐 소견이 관찰되어 1개월 후로 수술을 연기하였으며, 수술 전 본원 호흡기내과에 내원하여 천식 진단하 치료를 시작하였다. 이후 수술을 위하여 본원 이비인후과에 입원하였으나 38도 이상의 고열과 기침, 객담 증상이 지속되었으며, 이에 촬영한 흉부 단순촬영검사 결과 폐렴 의심 소견이 관찰되었다. 이에 항생제 정주 치료를 시작하였으며 혈액 배양 검사, 객담 배양 검사, 소변 배양 검사, 인플루엔자 검사, 결핵 검사를 시행하였으나 모두 음성 결과를 보였다. 항생제 정주 후 환자 발열이 소실되어 경구 항생제로 전환하여 퇴원하였으며 2주 뒤로 수술을 연기하였다.
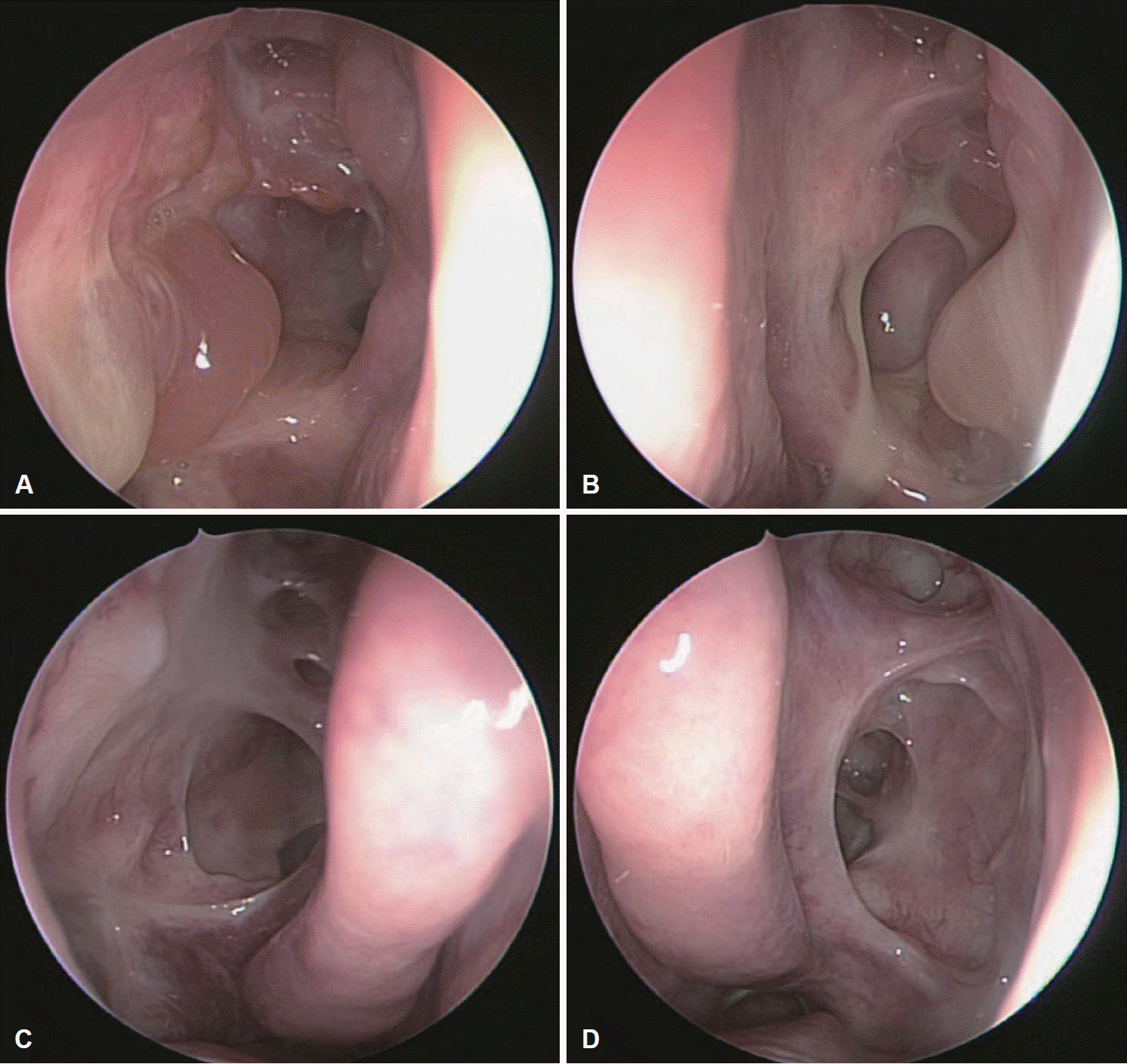
이후 계획대로 본원 이비인후과 입원하여 양측 내시경하 부비동 수술을 시행받고 환자 상태가 안정되어 퇴원하였다. 이후 외래에서 추적 관찰하였으나 수술 1-2개월 후에도 환자는 지속적으로 기침 및 후비루 증상을 호소하였다(Fig. 3A and B). 촬영한 부비동 단순촬영검사상에서도 양측 상악동의 점막 비후 소견이 관찰되었다.
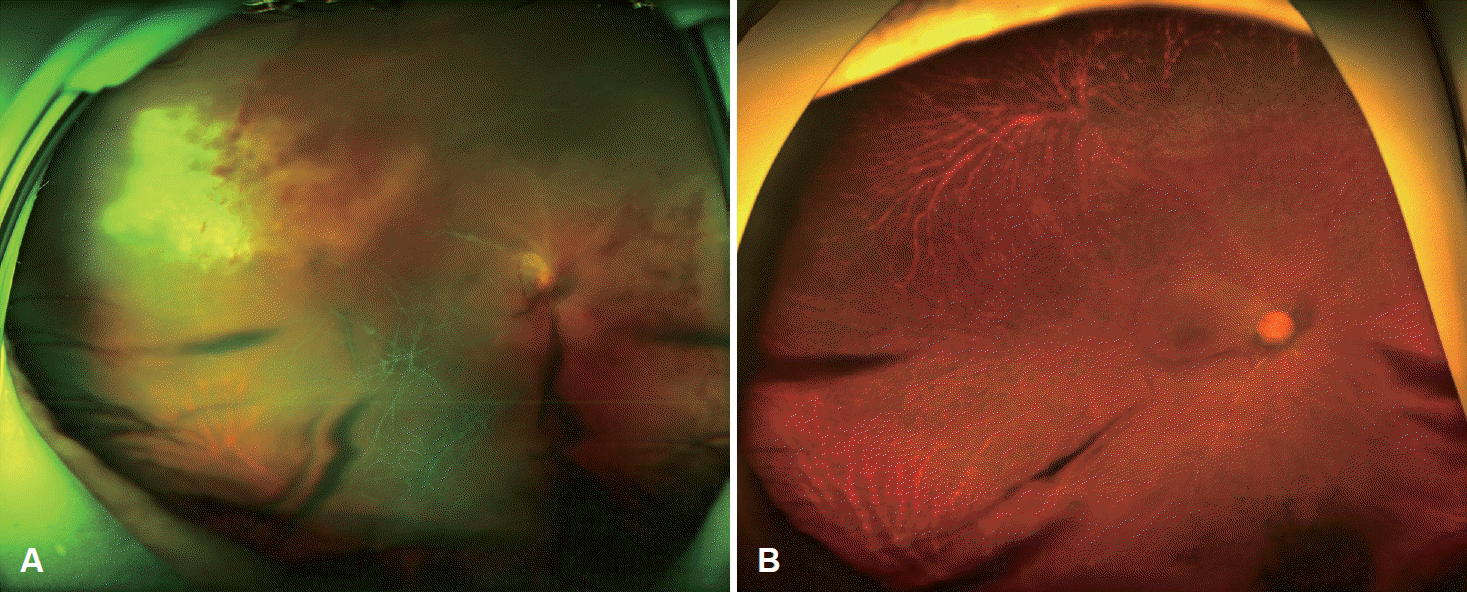
수술 1개월 후에도 발열, 기침, 객담을 주소로 타원에서 시행한 흉부 단순촬영검사상 폐렴이 의심되어 본원 응급실에 내원하여 항생제 및 보존적 치료 후 퇴원하였다. 비슷한 시기에 우안 시력 저하를 주소로 본원 안과 외래에 내원하여 우측 망막 괴사, 우측 안구내염 진단하 본원 안과에 입원하여 아시클로버 정주, 유리체내 주입술을 시행받았다(Fig. 4A). 원인 감별을 위하여 시행한 우안 전방 내 천자 중합연쇄반응 검사 결과 거대세포바이러스 양성, 혈청 거대세포바이러스 음성, 혈청 거대세포바이러스 면역글로불린 M 음성 결과를 보였다. 이에 거대세포바이러스 망막염 진단하 간시클로버 항바이러스제를 교체하여 치료하였으며, 이후 환자 상태가 안정되어 경구 항바이러스제 치료를 유지하며 퇴원하였다.
수술 약 3개월 후 환자는 3주 전부터 지속되는 호흡곤란, 전신쇠약감을 주소로 본원 응급실에 내원하였으며, 시행한 흉부 단순촬영검사 및 흉부 전산화단층촬영검사상 양측 폐의 전반적인 부분 음영 소견이 관찰되어 폐렴이 의심되었다(Fig. 2B). 이에 본원 호흡기내과로 입원하여 폐렴 진단하에 치료를 시작하였다.
반복되는 폐렴, 거대세포바이러스 망막염, 흉부 전산화단층촬영검사상 관찰되는 흉선종을 고려하였을 때, Good 증후군 의심되어 혈청 면역글로불린 검사를 시행하였다. 검사 결과 혈청 면역글로불린 G, A, M 모두 저하된 소견을 보여 Good 증후군으로 진단할 수 있었다. 이후 항생제 정주, 면역글로불린 정주 치료(intravenous immunoglobulin) (400 mg/kg)를 1회 시행 후 퇴원하였다.
Good 증후군은 흉선종과 함께 말초 혈액의 B세포 감소 또는 소실을 특징으로 하는 드문 면역 결핍 질환으로 CD4+ T 림프구 저하증과 CD4:CD8+ T 세포 비율의 역전을 보이는 세포성 면역 결함도 같이 보일 수 있다[4]. Good 증후군의 진단 기준은 아직 확립된 것이 없으나, 일반적으로 1954년 Good Robert. A가 보고하였던 바와 같이 흉선종과 함께 저감마글로불린혈증 등의 면역 결핍을 보일 때 진단하게 된다. 주로 30-40대에서 발병하며 남성과 여성이 동일한 비율을 보인다. 소아에서도 발병할 수 있으나 극히 드물다[2,3]. 면역결핍이 흉선종에 선행할 수도 있으며, 그 반대의 경우도 가능하다[4,6]. 병인으로는 골수의 결함에 의한 것으로 추측되고 있으나 아직 정확하게 알려진 바는 없다[2].
Good 증후군의 초기 임상 양상은 다양하게 나타날 수 있다. 흉부 단순촬영검사상 발견되는 앞세로칸의 종물 소견에 의해 진단될 수도 있으며, 환자들은 흉선종에 의한 기침, 흉통, 연하곤란 등을 호소할 수도 있다. 또한 흉선종과 연관하여 체액성 및 세포성 면역 반응의 저하로 인한 감염증을 보이게 된다[2]. 가장 흔한 감염증의 원인으로는 폐렴 사슬알균 또는 인플루엔자 간균과 같은 피막화된 병원체에 의한 반복되는 부비동염 또는 폐렴이 있다. 또한 세포 매개 면역 반응의 저하로 인한 거대세포바이러스에 의한 장염과 망막염, 점막피부 칸디다증 등을 보일 수 있다. 그 외 헤르페스 바이러스, 수두대상포진 바이러스, 주폐포자충에 의한 기회감염도 보고된 바 있다[4].
흉선종이 있는 환자에서 감염 질환이 발생하는 경우 조기에 포괄적인 면역학적 및 미생물학적 조사가 필요하며, 적극적인 항균제 사용을 고려해야 한다. 또한 Good 증후군의 조기 진단 및 치료를 위해서는 혈청 면역글로불린에 대한 정량적 검사를 시행하는 것이 바람직하다. 면역학적검사는 최소한 말초 B 세포, CD 4+와 CD 8+ T 세포 수에 대한 흐름세포측정검사와 혈청 면역글로불린 서브클래스의 정량적 검사를 포함하여 시행해야 한다[2]. 본 증례의 경우 만성 부비동염의 증상을 주소로 내원한 뒤 약 10개월 후에 Good 증후군으로 진단하였다. 이는 국내에서 보고된 9명의 환자들의 경우에, Good 증후군의 증상이 발현된 이후 치료까지 걸리는 평균 기간이 38.8개월이었음을 생각하였을 때 비교적 조기에 진단하였다고 생각할 수 있다[7].
Good 증후군의 치료는 면역글로불린 정맥 정주이며, 체액성 면역 결핍을 치료하기에 적절한 용량을 투여한다. 면역글로불린 정주 시 감염 조절, 재원 기간 감소, 항생제 사용 감소에 도움이 될 수 있으며, 만성적인 폐 손상과 기관지확장증 예방을 기대할 수 있다. 또한 모든 환자에서 흉선절제술을 시행해야한다. 하지만 흉선절제술이 면역 기능의 정상화로 이어지지는 않는 것으로 보고되고 있으며, 흉선종이 국소적으로 침습하거나 전이되지 않도록 하는 것에 그 목적이 있다[4,8].
Good 증후군의 진단 5년 후 생존율은 70%였으며, 10년 후 생존율은 33%에 불과하였다. 주요 사망원인은 Good 증후군으로 인한 감염병, 자가면역질환, 혈액학적 합병증이었다[2].
부비동염은 Good 증후군에서 가장 흔히 나타날 수 있는 감염증 중에 하나이지만, Good 증후군은 다른 질환과 비교하였을 때 비교적 증례 수가 적고 Good 증후군에서의 부비동염에 대하여 자세하게 기술한 문헌은 없어 그 특징적인 임상 양상, 원인 균주 혹은 치료법에 대하여는 알려진 바 없다. 국내에서 보고된 Good 증후군은 본례를 제외하고 총 11예이다. 이 중 부비동염을 동반한 경우는 3예였으며, 부비동염의 증상에 대하여는 기술되지 않았고, 모두 수술적 치료 없이 내과적 치료만 시행하였으며 면역글로불린 정주 치료 이후 증상이 호전되었다[8-10]. Good 증후군에서의 부비동염에 대하여는 향후 증례가 축적되면 추가적인 연구가 필요할 것으로 생각된다.
본 증례에서는 환자가 조기에 Good 증후군을 의심하여 통상적으로 진단까지 걸리는 시간에 비하여 빠르게 진단을 할 수 있었다. 이에 항생제 및 항바이러스제와 함께 면역글로불린 정주를 적절히 사용하여 성공적으로 치료할 수 있었다. 본과적으로 고찰하였을 때, 만성 부비동염에 대한 수술 이후에도 기침 등이 지속되어 추적 관찰하던 중, Good 증후군으로 진단하였고, 이에 대한 적절한 치료 이후 증상이 호전되는 것을 볼 수 있었다. 따라서 만성 부비동염에 대한 적절한 치료에도 임상 증상이 좋아지지 않는 경우에는 다른 전신 질환에 대한 감별이 반드시 필요함을 알 수 있었다. 특히 흉선종, 반복적인 상기도 및 하기도 감염을 동반하는 경우 반드시 혈청 면역글로불린 검사를 시행하여 Good 증후군을 감별해야 한다.
ACKNOWLEDGMENTS
This works was supported by Korea University Guro Hospital (KOREA RESEARCH-DRIVEN HOSPITAL) and grant funded by Korea University Medicine (K2117311).
Notes
Author Contribution
Conceptualization: all authors. Data curation: Gi Hwan Ryu. Formal analysis: Il-Ho Park, Jae Min Shin. Funding acquisition: Il-Ho Park. Investigation: all authors. Methodology: Il-Ho Park. Project administration: Il-Ho Park. Resources: Il-Ho Park. Supervision: Il-Ho Park, Jae Min Shin. Validation: Il-Ho Park. Writing—original draft: Gi Hwan Ryu. Writing—review & editing: Gi Hwan Ryu.
REFERENCES
1. Good RA. A provocative experiment of nature. Bull Uni Minnesota Hosp Minn Med Foundation. 1954; 26:1–19.
2. Kelleher P, Misbah SA. What is Good’s syndrome? Immunological abnormalities in patients with thymoma. J Clin Pathol. 2003; 56(1):12–6.

3. Watts RG, Kelly DR. Fatal varicella infection in a child associated with thymoma and immunodeficiency (Good’s syndrome). Med Pediatr Oncol. 1990; 18(3):246–51.

4. Tarr PE, Sneller MC, Mechanic LJ, Economides A, Eger CM, Strober W, et al. Infections in patients with immunodeficiency with thymoma (Good syndrome). Report of 5 cases and review of the literature. Medicine (Baltimore). 2001; 80(2):123–33.
5. Malphettes M, Gérard L, Galicier L, Boutboul D, Asli B, Szalat R, et al. Good syndrome: An adult-onset immunodeficiency remarkable for its high incidence of invasive infections and autoimmune complications. Clin Infect Dis. 2015; 61(2):e13–9.

6. Raschal S, Siegel JN, Hum lJ, Richmond GW. Hypogammaglobulinemia and anemia 18 years after thymoma resection. J Allergy Clin Immunol. 1997; 100(6 Pt 1):846–8.

7. Jung H, Sohn KM, Kim YS, Song CH, Sohn EH. A case of thymoma with immunodeficiency (Good’s syndrome) with disseminated tuberculosis. Korean J Med. 2013; 85(3):329–33.

8. Kim SY, Kim JH, Hwang HW, Kim KY, Park SH, Hwang YI, et al. Opportunistic lung infections as a manifestation of Good’s syndrome. Allergy Asthma Respir Dis. 2015; 3(5):365–9.

9. Song KH, Kim KH, Kim CJ, Park KU, Jheon SH, Kim HB, et al. A case of Good’s syndrome. Infect Chemother. 2007; 39(5):259–62.
10. Kim JY, Chin JY, Lee SS, Jung H, Lee HK, Lee HP, et al. A case of Good syndrome: Immunodeficiency syndrome associated with a thymoma. Korean J Med. 2008; 75(3):935–41.
Fig. 2.
Chest CT findings. A: Chest CT axial view showing conglomerated or lobulated appearance of soft-tissue lesion in anterior mediastinum (arrow). B: Chest CT axial view showing multifocal ground glass opacity and consolidation in both lung.
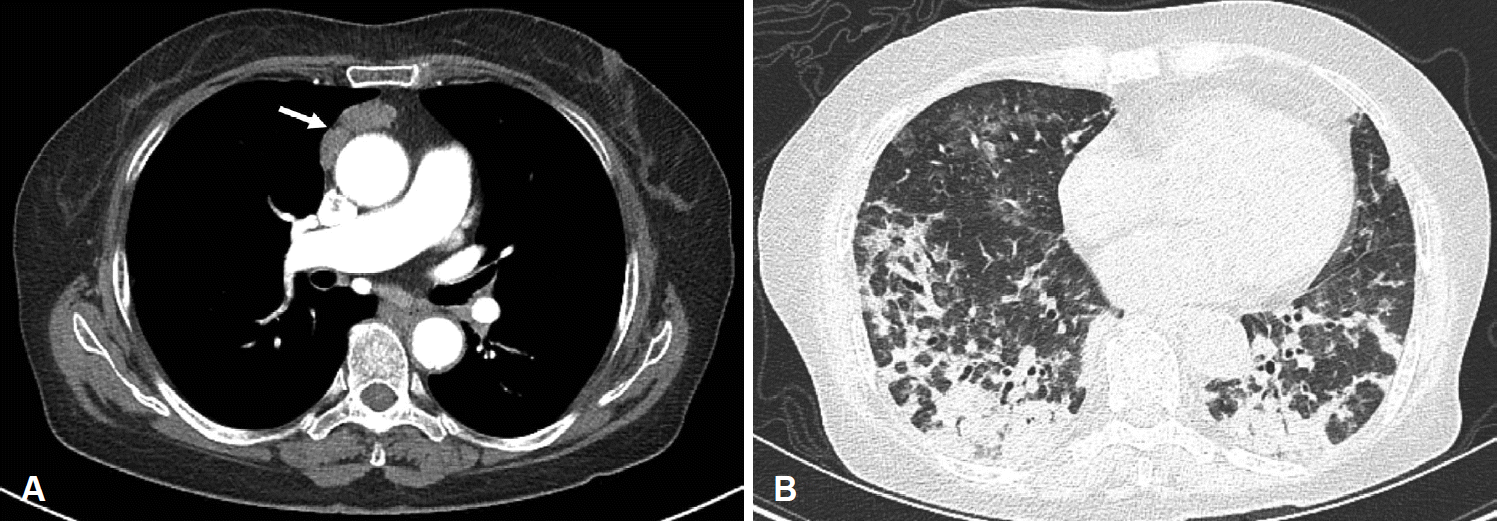
Fig. 3.
Nasal endoscopic findings. A: Endoscopic findings of post-operative right middle meatus. B: Endoscopic findings of post-operative left middle meatus. C: Endoscopic findings of post-IVIG right middle meatus: improved compared with post-operative status. D: Endoscopic findings of post-IVIG left middle meatus: improved compared with post-operative status. IVIG, intravenous immunoglobulin.




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download