1. Verran J, Kossar S, McCord JF. 1996; Microbiological study of selected risk areas in dental technology laboratories. J Dent. 24:77–80. DOI:
10.1016/0300-5712(95)00052-6,. PMID:
8636497.
2. Younai FS. 2010; Health care-associated transmission of hepatitis B & C viruses in dental care (dentistry). Clin Liver Dis. 14:93–104.
3. American Dental Association Council (ADA). 1988; Infection control recommendations for the dental office and the dental laboratory. Council on Dental Materials, Instruments, and Equipment. Council on Dental Practice. Council on Dental Therapeutics. J Am Dent Assoc. 116:241–8. DOI:
10.14219/jada.archive.1988.0341,. PMID:
3422675.
4. Connor C. 1991; Cross-contamination control in prosthodontic practice. Int J Prosthodont. 4:337–44. PMID:
1811627.
5. Shaw FE Jr, Barrett CL, Hamm R, Peare RB, Coleman PJ, Hadler SC, Fields HA, Maynard JE. 1986; Lethal outbreak of hepatits B in dental practice. JAMA. 255:3260–4.
6. Robinson P, Challacombe S. 1993; Transmission of HIV in a dental practice - the facts. Br Dent J. 175:383–4. DOI:
10.1038/sj.bdj.4808331. PMID:
8257651.
7. Kohn WG, Collins AS, Cleveland JL, Harte JA, Eklund KJ, Malvitz DM. 2003; Centers for Disease Control and Prevention (CDC). Guidelines for infection control in dental health care settings. MMWR Recomm Rep. 52:1–61. PMID:
14685139.
9. Alapatt JG, Varghese NM, Joy PT, Saheer MK, Correya BA. 2016; Infection Control in Dental Office: A Review. IOSR-JDMS. 15:10–5.
12. Rutala WA, Weber DJ. 2004; Disinfection and sterilization in health care facilities: what clinicians need to know. Clin Infect Dis. 39:702–9. DOI:
10.1086/423182,. PMID:
15356786.
13. American Dental Association Council (ADA). 1996; Infection control recommendations for the dental office and the dental laboratory. ADA Council on Scientific Affairs and ADA Council on Dental Practice. J Am Dent Assoc. 127:672–80. DOI:
10.14219/jada.archive.1996.0280,. PMID:
8642147.
15. Linley E, Denyer SP, McDonnell G, Simons C, Maillard JY. 2012; Use of hydrogen peroxide as a biocide: new consideration of its mechanisms of biocidal action. J Antimicrob Chemother. 67:1589–96. DOI:
10.1093/jac/dks129,. PMID:
22532463.
16. Gottardi W, Debabov D, Nagl M. 2013; N-chloramines, a promising class of well-tolerated topical anti-infectives. Antimicrob Agents Chemother. 57:1107–14. DOI:
10.1128/AAC.02132-12,. PMID:
23295936. PMCID:
PMC3591902.
18. Sugama J, Uchida S, Yamashiro N, Morishima Y, Hirose T, Miyazawa T, Satoh T, Satoh Y, Iinuma K, Wada Y, Tachibana M. 2004; Effects of Hydrogen Peroxide on Corrosion of Stainless Steel, (II). J Nucl Sci Technol. 41:880–9. DOI:
10.1111/j.1749-6632.1950.tb31944.x,. DOI:
10.1111/j.1749-6632.1950.tb31944.x,. PMID:
23295936. DOI:
10.1111/j.1749-6632.1950.tb31944.x,.
19. Oliet S, Sorin SM. 1978; Inhibition of the corrosive effect of sodium hypochlorite on carbon steel endodontic instruments. J Endod. 4:12–6. DOI:
10.1016/S0099-2399(78)80242-8,. PMID:
277625.
20. You YO, Kim KJ, Min BM, Chung CP. 1999; Staphylococcus lugdunensis - a potential pathogen in oral infection. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 88:297–302. DOI:
10.1016/s1079-2104(99)70031-4. PMID:
10503857.
22. Belibasakis GN, Charalampakis G, Bostanci N, Stadlinger B. 2015; Peri-implant infections of oral biofilm etiology. Adv Exp Med Biol. 830:69–84. DOI:
10.1016/s0140-6736(86)90377-6,. PMID:
25366221.
24. Wilson GS. 1922; The proportion of viable bacteria in young cultures with special reference to the technique employed in counting. J Bacteriol. 7:405–46. DOI:
10.1016/S0099-2399(78)80242-8,.
25. Daalgard P, Ross T, Kamperman L, Neumeyer K, McMeekin TA. 1994; Estimation of bacterial growth rates from turbidimetric and viable count data. Int J Food Microbiol. 23:391–404. DOI:
10.1016/0168-1605(94)90165-1,. PMID:
7873339.
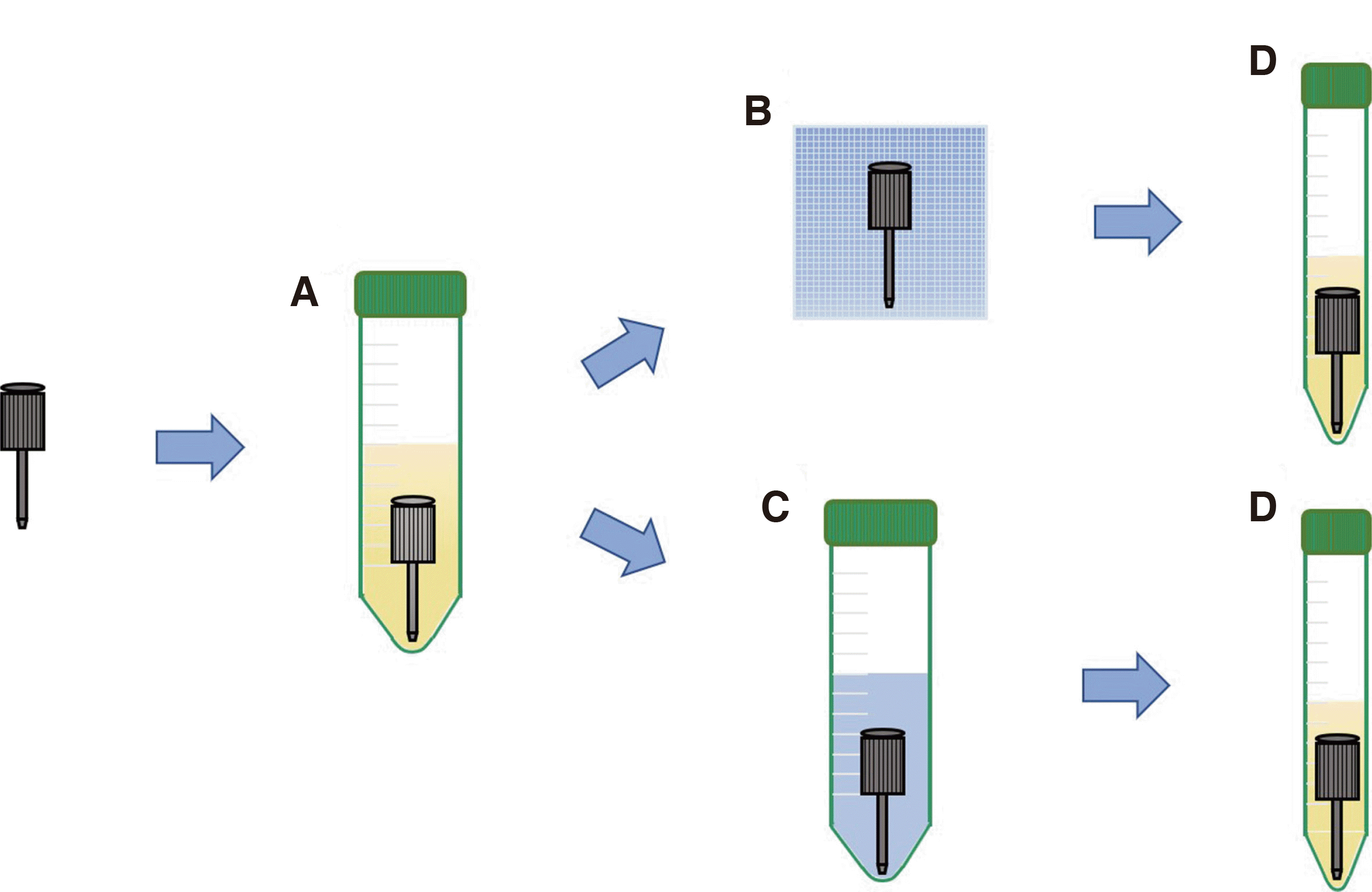
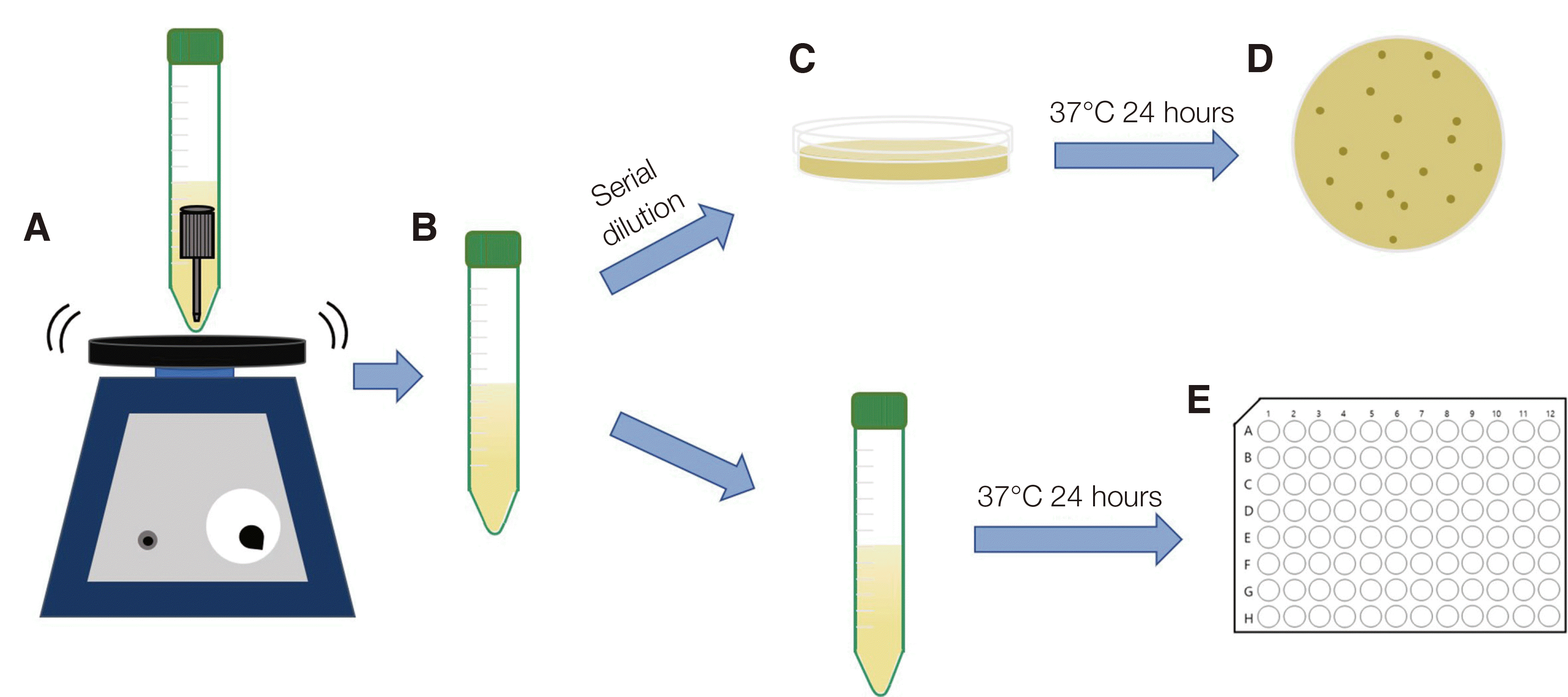
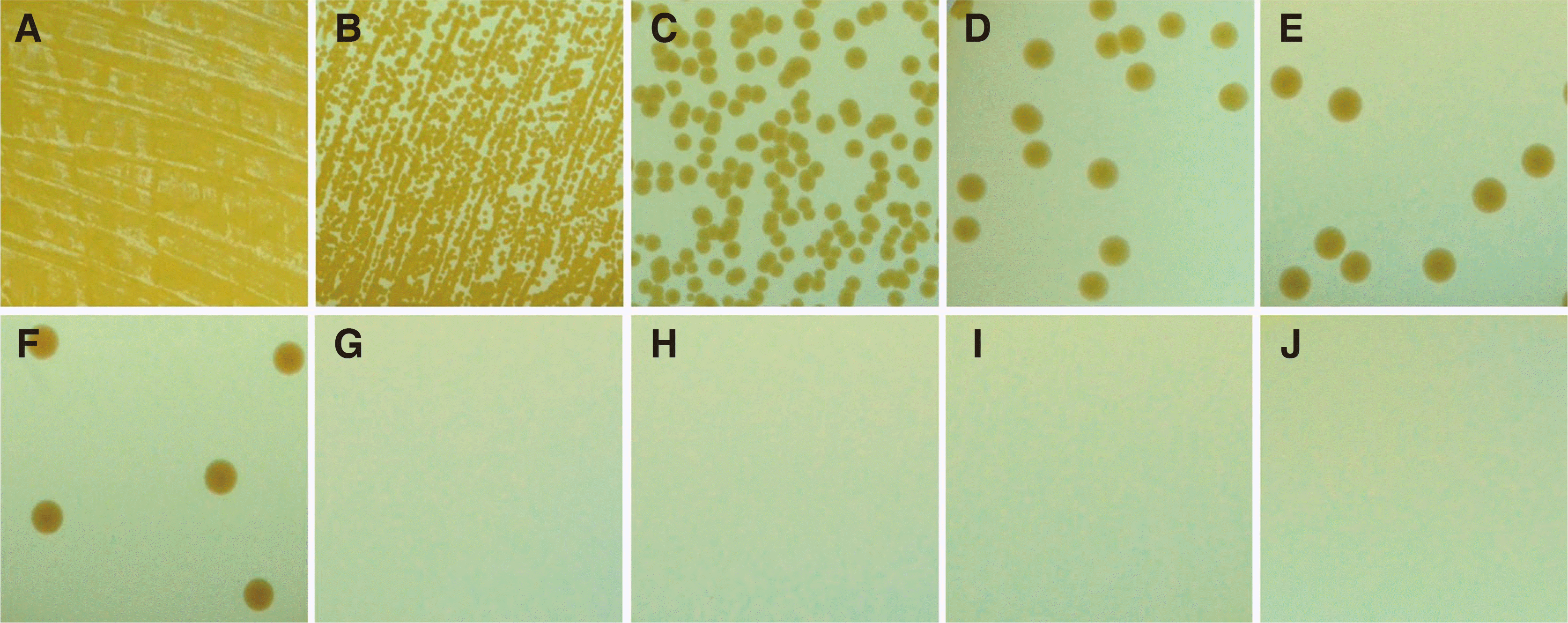
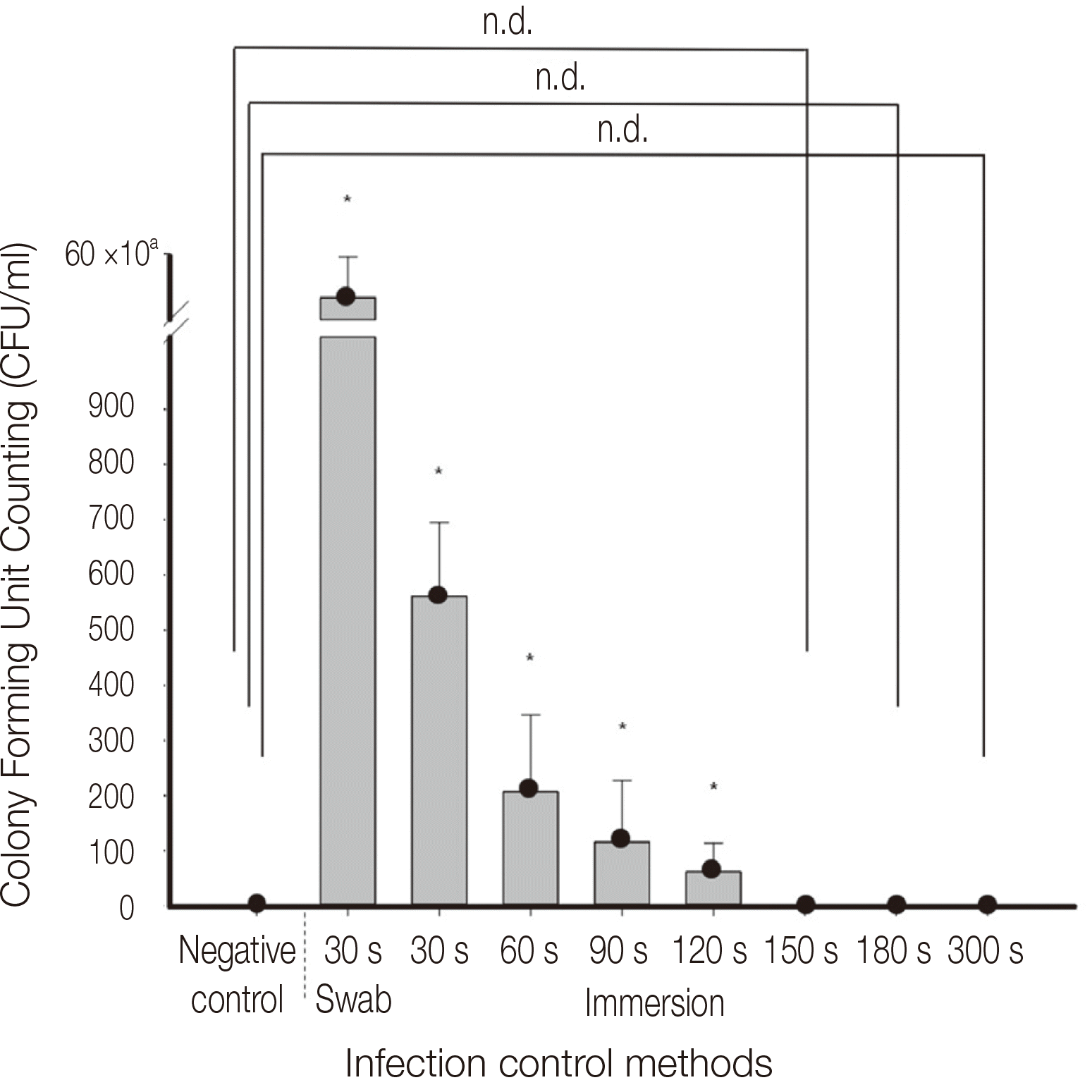
27. Lee JH. 2013; The infection control of dental impressions. J Dent Rehabil Appl Sci. 29:183–93.




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download