Abstract
Background and Objectives
Olfaction plays an important role on sensing and discriminating smell and taste. The number of patients visiting outpatient department for treatment of olfactory dysfunction is increasing along with the change in patients’ perception about the importance of olfactory function.
Subjects and Method
Patients with olfactory dysfunction, who visited the hospital from 2010 to 2018, were included in this study. The medical records were reviewed focusing on the Korean Version of Sniffin’ Stick, the CT finding of olfactory cleft or signs of sinusitis, and the effect of oral steroids. Postviral olfactory disorder (PVOD) patients and chronic rhinosinusitis (CRS) patients were treated by oral steroid, starting on prednisolon (Solondo Tab®, YuHan Corp.; 40 mg per day) and tapered for 2 weeks.
인간의 후각 기능은 냄새와 향기를 맡고, 상한 음식을 감별하거나, 음식의 맛을 느끼며, 가스 및 연기 냄새를 인지하는 등의 중요한 역할을 한다[1]. 임상에서 후각 기능의 저하는 다른 질병과는 달리 쉽게 간과되는 경향이 많았다. 그러나 최근 들어 삶의 질 향상과 함께 음식의 미세한 맛, 향수의 섬세한 차이의 구분을 요구하는 직업 등이 많아지고 있으며, 위험한 상황에서의 노출을 피할 수 있게 해주는 점과 더불어, 후각의 중요성에 대한 환자들의 인식 변화와 함께 후각 치료를 위해 외래를 찾는 환자들이 늘어나고 있는 추세이다.
후각장애의 원인은 다양하나 주로 상기도 감염 후에 바이러스에 의한 후각손상(postviral olfactory disorder, PVOD), 비용종을 동반한 만성 부비동염(chronic rhinosinusitis with nasal polyp, CRS c NP), 비용종을 동반하지 않은 부비동염(chronic rhinosinusitis without nasal polyp, CRS s NP), 머리외상(head trauma) 또는 원인을 알 수 없는 특발성(idiopathic) 등으로 크게 나뉠 수 있다[2].
후각장애 치료는 진단에 따라 치료가 다소 달라지게 되나, 그 중 경구용 스테로이드 요법은 항염작용(anti-inflammatory property) 및 후각신경세포 회복 기전에 관여한다고 보고되어 대부분의 후각장애 진단 군에서 공통적으로 널리 쓰인다[3-6].
본 연구는 후각장애를 주소로 외래를 방문한 환자들을 원인별로 나누어 분석하고, 이 중 스테로이드 의존성 후각장애의 특징을 분석하여, 앞으로 후각장애 환자의 치료 계획을 정립하는 데 기초 자료를 수립하고자 시행하였다.
2015~2018년 이비인후과 외래를 방문하여 후각저하나 후각소실을 호소로 내원한 환자들 중, 후각 검사를 시행한 환자를 대상으로 의무 기록을 통하여 후각장애의 원인별로 그룹을 분류하였으며 병력, 이학적 검사 및 후각 검사 결과 등을 후향적으로 분석하였다. 이 연구는 동아대학교병원의 IRB 승인을 받아 시행하였다(IRB No. DAUHIRB-19-147).
후각 검사는 한국형 후각 검사(Korean Version of Sniffin’ Stick test II, KVSS-II)를 사용하였고, olfactory Threshold, odor Discrimination, odor Identification(TDI) score로 후각장애의 정도를 측정하였다. TDI score는 정상후각은 30점 이상, 후각감퇴는 16~29점, 후각소실은 15점 이하로 하였다[7].
환자군 중 경구 스테로이드를 복용하였을 때 치료 기간 중 후각증상이 호전되었다가 치료가 끝나면 증상이 다시 악화되어 장기적으로 2회 이상 경구 스테로이드 요법을 시행한 환자들을 스테로이드 의존적 후각장애(steroid dependent olfactory dysfunction)로 정의하고 추가로 조사하였다.
경구 스테로이드 치료는 일반적으로 2주일간 prednisolone 40 mg(Solondo TabⓇ; YuHan Corp., Seoul, Korea)을 하루 용량으로 시작해서 테이퍼링 요법을 실시하였다. 복용 전 기저 질환과 피검사 및 가슴 방사선 사진을 기본적으로 확인한 후에 투여하였다.
통계 분석은 SPSS version 20.0 software(IBM Corp., Armonk, NY, USA)로 대응표본 t-검정과 Wilcoxon signed-rank test를 이용하였고, 등분산 검정(Equal-variance test) 정규성 검정(Normality test)을 시행하였으며, p<0.05 이하시에 통계학적으로 유의하다고 간주하였다.
대상 환자군은 총 184명이었으며, 평균 연령은 48.62세, 성별로는 남자 92명, 여자 92명이었다. 주 호소 증상은 후각 증상이 129명이었고 후각장애의 정도는 무후각증(anosmia)이 61명, 후각저하(hyposmia)가 68명으로 이었으며, 다음으로 코막힘(nasal obstruction)이 31명으로 가장 많았다.
첫 방문 시 KVSS TDI score 전체 평균은 18.16(±10.32)이었으며, PVOD군은 평균 20.51(±11.17)로 주 호소 증상은 48명 중 무후각증 14명, 후각저하 23명이었고, CRS c NP군은 17.3(±3.83)으로 46명 중 무후각증 10명, 후각저하 13명이었으며, CRS s NP군은 20.92(±6.65)로 39명 중 무후각증 6명, 후각저하 9명, allergic rhinitis(AR)군은 22.32(±2.03)으로 7예 중 후각저하가 7명, head trauma군은 10.55(±6.66)으로 30예 중 무후각증 24명, 후각저하 6명, idiopathic군 5명 중 후각저하 3명, miscellaneous군 7예 중 무후각증 4명 후각저하 1명이었다.
총 환자 중 착후각(parosmia) 환자는 13명이었으며 PVOD군이 8명, CRS군이 4명이었다. 구체적인 냄새로는 화학약품 냄새 4명, 탄 냄새 2명, 역한 냄새 2명, 가스 냄새 2명 등이었다(Table 1).
PVOD군의 경우 전체 48명 중 남자 14명, 여자 34명이었고, 평균 연령은 50.89세였다. 증상이 시작된 계절은 여름(6~8월)이 18명, 봄(3~5월)이 11명, 겨울(12~2월)이 10명, 가을(9~11월)은 9명 순이었다. 후각저하 발생 시의 특성을 보았을 때 갑자기 후각저하를 인지한 경우(sudden onset)가 48명 중 36명이었다.
환자군 중 착후각(parosmia) 환자는 10명이었으며, 모든 냄새가 각각 탄 냄새, 알코올 냄새, 가스 냄새 등으로 바뀌어서 나는 경우가 많았다.
증상이 처음 시작된 후부터 외래 내원까지의 기간은 25.97개월(0.25~240개월)이었다.
외래에서 경구용 스테로이드를 복용한 군은 38명이었고, 이중 경구 스테로이드가 주관적 증상 개선에 효과를 보인 환자는 18명이었다. 스테로이드 복용한 군의 KVSS TDI score 평균은 내원 당시 18.18(±8.21)에서 치료 후 22.26(±9.77)이었다(p=0.017).
전체 PVOD군의 내원하여 처음 검사한 KVSS TDI score 평균은 20.51(±8.52)이었고, 평균 3~4개월 경과 뒤에 시행한 KVSS TDI score는 22.27(±9.76)이었다(p=0.163)(Table 2).
CRS군은 총 85명으로 비용종을 동반한 그룹(CRS c NP) 46명과 비용종을 동반하지 않은 그룹(CRS s NP)로 39명으로 나누어서 조사하였다.
CRS c NP 그룹의 내원 시 주호소 증상은 후각저하 13명, 무후각 10명, 코막힘이 15명 등이었다.
부비동 방사선단층촬영(PNS CT)상 Lund-Mackay score의 평균은 우측이 4.67점, 좌측이 4.54점이었으며, 후열(olfactory cleft)의 흐리기(haziness)는 46예 중 25예가 관찰되었다. 치료는 항생제만 쓰고 좋아진 경우가 3예, 부비동 내시경 수술(functional endoscopic sinus surgery, FESS)을 하고 호전을 보인 경우가 13예였으며, 수술 이후에 호전이 없어서 스테로이드를 복용한 경우는 총 30예였다. 2주 이상의 경구 스테로이드 복용에서 효과를 보인 환자는 22예, 효과가 전혀 없는 경우는 6예였다. 경구 스테로이드를 복용한 환자군 중 스테로이드를 복용하는 당시에 후각의 호전을 보였다가 수 개월 뒤 다시 증상이 악화되어 재복용한 사례는 12예였으며, 이중 8예에서 경구 스테로이드를 복용하고 치료 기간에만 후각 증상이 호전되는 steroid dependent olfactory dysfunction을 보였다. CRS c NP 환자 중 스테로이드를 복용한 군의 KVSS TDI score 변화 평균은 치료 전 15.40(±8.76), 치료 후 22.28(±10.67)이었다(p=0.050). 전체 CRS c NP 환자의 내원 초기와 치료 후 KVSS TDI 변화 평균은 17.8(±13.69)에서 24.56(±10.98)였다(p=0.185)(Table 3).
무후각증을 호소한 군(n=7)에서 스테로이드를 복용한 그룹의 KVSS TDI score 평균은 17.9(±3.83)이었고 3개월 후 변화 평균은 16.13(±9.47)이었다(p=0.126). 후각저하를 호소한 군(n=10)에서는 25.64(±5.84)에서 22.45(±12.35)로 변화가 있었다(p=0.738)(Table 4).
CRS s NP 그룹 중 주호소 증상은 후각저하 18명, 무후각 10명, 코막힘 6명 순이었다. 부비동 방사선단층촬영(PNS CT)상 Lund-Mackay score의 평균은 우측 3.05, 좌측이 2.65였으며, 후열의 흐리기는 39예 중 19예가 관찰되었다. 치료는 항생제만 쓰고 좋아진 경우가 3예, 부비동 내시경 수술을(FESS)하고 호전을 보인 경우가 5예였으며, 수술 이후에 호전이 없어서 스테로이드를 복용한 경우는 총 27예였다. 2주 이상의 경구 스테로이드 복용에서 효과를 보인 환자는 11예, 효과가 전혀 없는 경우는 3예였다. 스테로이드를 복용한 환자군 중 복용 당시에 후각의 호전을 보였다가, 다시 증상이 악화되어 재복용한 경우는 9예였으며, 이 중 5명에서 스테로이드 의존적인 후각증상의 호전을 보였다. CRS s NP 환자의 스테로이드를 복용한 군의 KVSS TDI score 변화 평균은 치료 전 19.26(±8.35)에서 치료 후 22.04(±9.01)였다(p=0.377). 전체 CRS s NP 환자의 내원 초기와 치료 후 KVSS TDI score 변화 평균은 26.00(±11.99)에서 22.04(±9.01)였다(p=0.449)(Table 5).
스테로이드를 복용한 군의 평균은 무후각을 호소한 군(n=2)에서 10.5(±2.12)였고, 3개월 후 변화 평균은 9.25(±2.47)였다(p=0.126). 후각저하를 호소한 군(n=5)에서는 KVSS TDI score가 22.76(±7.06)에서 27.16(±2.39)으로 변화가 있었다(p=0.328)(Table 4). 반면 스테로이드를 복용하지 않은 군은 무후각을 호소한 그룹(n=4)에서는 9.125(±3.12)였고, 이후 추가적인 KVSS 검사를 시행한 환자는 없었다. 후각저하군(n=4)에서는 28.6(±5.12)에서 35.2(±4.25)로 변화가 있었다(p=0.347).
CRS 군 중 무후각증과 후각저하를 호소한 환자들의 측면에서 스테로이드 사용을 분석해보면, CRS c NP군에서는 무후각증을 호소한 27명 중 스테로이드를 사용한 환자군은 18명이었고, 이 중 주관적인 반응이 좋았던 환자는 15명이었으며, 이 중 7명에서 이후 후각 증상 악화되어 2회 이상 재복용하였다. 후각저하를 호소한 19명 중 12명에서 스테로이드를 사용하였으며 이 중 6명에서 스테로이드에 대한 반응이 좋았으며, 이 중 3명에서 2회 이상 스테로이드를 재복용하였다.
CRS s NP군에서는 무후각증을 호소한 14명 중 스테로이드는 8명에서 복용을 하였으며 이 중 2명에서 반응이 좋았고 이후 다시 후각저하 증상이 있어 다시 스테로이드를 복용하였다. 후각저하 군 28명 중 스테로이드를 복용한 군은 19명이었으며 이 중 9명에서 주관적인 후각 개선 효과를 보였고 이 중 6명에서 다시 증상 악화되어 2회 이상 스테로이드를 재복용하였다.
CRS 환자 중 스테로이드 의존성 후각 증상을 보인 13명 중 남성은 9명, 여성은 4명이었으며, 부비동단층촬영(PNS CT)상 Lund-Mackay score의 평균은 우측 5.15, 양측 5.15였으며, 후열의 흐리기는 13예 중 7예에서 관찰되었다. 이 중 KVSS TDI score의 평균 변화는 처음 내원 시에 15.63에서 약물 복용 후 마지막 호전 시의 KVSS 평균 TDI score는 20.23이었다. 경구 스테로이드는 적게는 2회에서 많게는 5회까지 5개월 이상의 기간을 경구 스테로이드를 반복 사용하였다(초기 스테로이드 20 mg 테이퍼링은 3명, 40 mg은 10명이었다).
스테로이드 처방 효과에 따른 초기 Lund-Mackay score를 보았을 때 CRS c NP군에서 스테로이드 복용 후 주관적인 후각의 호전을 보이는 군의 Lund-Mackay score 평균은 8.11(±6.07)이었고, 효과가 없는 군의 평균은 10.42(±6.74)였다(p=0.328). CRS s NP 군에서는 스테로이드 복용 후 주관적인 후각의 호전을 보이는 군의 Lund-Mackay score 평균은 4.5(±6.77)였고, 효과가 없는 군의 평균은 6.9(±5.56)였다(p=0.149)(Table 6).
Head trauma군 환자는 총 30예였으며, 후각 검사상 10.55(±6.66) 경구 스테로이드치료를 시행하지는 않았다(Table 7). 그 외 AR군에서도 후각의 장애를 보인 환자가 7예 있었다.
후각장애의 원인 중 가장 많은 원인은 PVOD라고 하였으나[1] 본 연구에서는 PVOD가 48예, 만성 부비동염 환자가 85예로 더 많이 집계 되었는데(Fig. 1), 그 원인은 수술을 위해서 대학병원을 찾는 환자의 수가 많은 의료시스템 때문이라고 예측된다.
PVOD는 심한 감기나 독감 뒤에 발생하게 되며 후각 상피세포나 후구(olfactory bulb)에 손상이 있을 것으로 추측하고 있다. 아직 정확한 기전은 알려져 있지 않으나 치료에는 경구용 스테로이드나 국소용 스테로이드가 사용되고 있으며 후열 영역 주변으로 스테로이드 용액을 주입하는 케이스도 보고된다. PVOD의 예후는 다른 군보다는 자연적 회복이 가능하다고 하나 30%에서 장기적으로 걸쳐서 서서히 회복된다[2]. 발병한 계절은 여름이 많았으며 증상 시작 후 외래 방문 시간까지의 시간은 평균 25개월이었으나, 초기 치료가 빠를수록 예후가 좋아진다는 보고도 있어[8] 증상 시작 후 외래 내원 기간을 줄여야 할 필요성이 있다. 본 연구에서 경구용 스테로이드 치료를 한 38명의 환자 중, 18명의 환자가 주관적으로 증상의 회복이 있었으며, 3~6개월 이후 KVSS TDI score의 변화는 20.51에서 22.26로 다소 호전은 있었다. 또한 상기도 호흡기 감염에서 후각 기능 회복은 1년 이상에 걸쳐서 서서히 일어난다는 보고가 있어 향후 더 호전이 있을 것으로 기대한다[9]. 치료에 있어서 아직 PVOD의 정립된 protocol은 없는 실정이다. Schriever의 후향적 연구에 따르면 스테로이드(methylprednisolone) 40 mg을 2주간 테이퍼링 하면서 증상의 호전을 보였다는 연구도 있으며[10] Seo 등[11] 의 연구에서 gink giloba를 병행하는 치료도 효과가 있다는 보고도 있다.
만성 부비동염(CRS)에서 후각장애의 기전은 아직 명확히 알려져 있지 않으나 비용종(nasal polyp)이나 점막의 비후에 의해서 후열로 가는 기류의 방해로 인한 전도성 후각장애 또는 후각신경세포의 손상에 의한 것이라는 발표도 있다[12,13]. 치료 약물이 효과가 없을 경우 수술을 병행 하기도 하는데, 후각 호전을 하는데 있어서의 수술은 수술 후 비강 내부 점막의 유착으로 인해 후각 장애의 호전이 미미하다는 보고도 있으나[14], 비용종 환자에서 중비갑개를 절제하는 것이 후각 향상에 도움이 되었다는 보고도 있다[15]. 또한 비용종의 유무에 상관 없이 스테로이드 치료가 효과적이라는 발표도 있다[16]. 본 연구에서도 57명의 부비동염 환자 중 스테로이드를 치료한 군에서 33명이 각각 정도는 달랐지만 후각 호전 증상을 보였다.
본 연구에서는 CRS 군에서 경구 스테로이드 치료를 하고 난 뒤, 2~5개월 동안은 후각 증상이 개선되었다가 추후에 다시 증상이 다시 악화되는 경우가 있었으며, 경구 스테로이드 치료를 시행한 환자 중 13명은 경구 스테로이드에 의존적으로 후각증상이 개선 되었는데 이 환자들은 2~5차례 이상 경구 스테로이드(40 mg tapering)를 장기간에 걸쳐서 반복적으로 복용하였다. 이러한 경우를 스테로이드 의존성 후각장애로 정의하였다. 이는 비강 내의 비대한 점막 수축, 염증 감소, 후각 신경의 회복 과정에 스테로이드가 작용할 것으로 사료되지만 반복적으로 호전 악화 되는 기전에 대해서 발표한 사례는 아직 없는 실정이다.
두부외상이 후각장애의 원인인 경우 후각소실(anosmia)이 많으며 예후도 좋지 않다고 보고 된다[9]. 예상되는 기전은 후각 섬유원(olfactory fibers)의 외부 충격으로 인한 축삭의 퇴화로 후각장애가 발생, 또는 비골 골절이나 안면부 골절로 내부 후열로의 기류장애에 의한 것으로 추정하고 있다[17]. 본 연구에서도 두부외상에 의한 후각장애 환자들의 평균은 KVSS TDI score는 11.55로 다른 그룹보다 낮게 측정되었다.
이 연구에서 저자들은 PVOD 및 CRS군 각각에서 스테로이드를 복용한 그룹과 복용하지 않은 그룹에서 KVSS TDI score 추이를 비교해보고자 하였으나, 외래에서 후각 검사 비용 및 치료하지 않은 환자의 follow-up 문제로, 같은 기간 동안의 KVSS TDI score는 비교할 수 없다는 한계점이 있었다. 그래서 PVOD, CRS c NP, CRS 각 군에서의 스테로이드 사용 결과 전・후를 비교하였을 때, KVSS TDI score의 개선도는 CRS c NP 그룹에서 가장 크게 나타났으며, 다음으로 PVOD 그룹이었다. PVOD군(p=0.017)과 CRS c NP군(p=0.050)에서 스테로이드 효과에서 유의한 결과를 얻었다(Fig. 2).
후각 장애는 현대 사회에서 다양한 원인으로 올 수 있으나, 치료를 시행한다 하여도 예후에 대한 환자의 회복율은 낮으며, 아직까지 통일된 치료 프로토콜이 없는 것이 사실이다. 경구 스테로이드 치료 역시 후각장애에 있어서 널리 사용되어 효과가 입증되고 있는 방법이기는 하나 아직까지 통일된 가이드라인이 없는 실정이다.
후각장애의 회복 속도가 느려서 회복이 된다 하더라도 1년 이상의 기간이 걸리는 경우가 대부분이며, 후각장애로 인해서 타인과의 공감능력 저하로 우울증으로 이어지는 사례도 있어, 외래에서 의사가 후각장애 치료와 예후에 대한 적절한 상담 및 교육과 함께 환자와 보호자가 서로 이해를 할 수 있는 기회를 마련해 주는 것도 중요할 것이다.
최근에는 후각세포의 가소성에 기반을 둔 후각훈련법(olfactory training)으로 후각장애에 효과가 있다는 지견도 있어[18], 경구 스테로이드 치료와 함께 후각훈련법을 교육하는 것도 도움이 될 것으로 보인다.
결론적으로, 본 연구에서는 후각장애 환자들을 원인에 따라 그룹별로 분류하여 분석하고자 하였다. 스테로이드 복용 후에 후각 개선에 유의하게 효과를 보였던 그룹은 PVOD와 CRS c NP군이었다. 후각장애 환자에서의 스테로이드 복용은 많은 문헌에서 효과가 있다고 보고되고 있으나, 아직까지도 후각장애 환자에서 스테로이드 효과에 대한 생리학 및 분자세포학적 기전에 대한 명확한 메커니즘은 발표되지 않았다. 더욱이 본 연구에서 CRS군에서의 스테로이드 의존성 후각장애처럼 복용 유무에 따라 계속적으로 후각 변동이 되는 현상에 대한 기전은 아직 명확하게 밝혀지지 않아, 추후 지속적인 연구가 필요할 것으로 보인다. 후각장애 환자에서 스테로이드 효과에 대한 다양한 연구와 함께 진단 및 치료 프로토콜의 정립이 요구된다.
Notes
Author Contribution
Conceptualization: all authors. Data curation: Chang Bae Lee. Formal analysis: Sangjun Kim. Funding acquisition: Sangjun Kim. Investigation: all authors. Resources: Chang Bae Lee. Supervision: Sangjun Kim. Validation: Sangjun Kim. Visualization: Chang Bae Lee. Writing—original draft: Chang Bae Lee. Writing—review & editing: Sangjun Kim.
REFERENCES
1. Croy I, Symmank A, Schellong J, Hummel C, Gerber J, Joraschky P, et al. Olfaction as a marker for depression in humans. J Affect Disord. 2014; 160:80–6.

2. Hong SC. Diagnosis and treatment of the olfactory disturbances. J Clinical Otolaryngol. 1999; 10(1):28–35.
4. Nishimura T, Teranishi S, Kawashima A, Ishimaru T, Miwa T, Furukawa M. Glucocorticoid enhances Na(+)/K(+) ATPase mRNA expression in rat olfactory mucosa during regeneration: a possible mechanism for recovery from olfactory disturbance. Chem Senses. 2002; 27(1):13–21.

5. Sultan B, May LA, Lane AP. The role of TNF-α in inflammatory olfactory loss. Laryngoscope. 2011; 121(11):2481–6.

6. Buck L, Axel R. A novel multigene family may encode odorant receptors: A molecular basis for odor recognition. Cell. 1991; 65(1):175–87.

7. Hong SC, Yoo YS, Kim ES, Kim SC, Park SH, Kim JK, et al. Development of KVSS Test (Korean Version of Sniffin’ Sticks Test). Korean J Otolaryngol. 1999; 42(7):855–60.
8. Kim DH, Kim SW, Hwang SH, Kim BG, Kang JM, Cho JH, et al. Prognosis of olfactory dysfunction according to etiology and timing of treatment. Otolaryngol Head Neck Surg. 2017; 156(2):371–7.

9. Duncan HJ, Seiden AM. Long-term follow-up of olfactory loss secondary to head trauma and upper respiratory tract infection. Arch Otolaryngol Head Neck Surg. 1995; 121(10):1183–7.

10. Schriever VA, Merkonidis C, Gupta N, Hummel C, Hummel T. Treatment of smell loss with systemic methylprednisolone. Rhinology. 2012; 50(3):284–9.

11. Seo BS, Lee HJ, Mo JH, Lee CH, Rhee CS, Kim JW. Treatment of postviral olfactory loss with glucocorticoids, Ginkgo biloba, and mometasone nasal spray. Arch Otolaryngol Head Neck Surg. 2009; 135(10):1000–4.

12. Raviv JR, Kern RC. Chronic rhinosinusitis and olfactory dysfunction. Adv Otorhinolaryngol. 2006; 63:108–24.

13. Raviv JR, Kern RC. Chronic sinusitis and olfactory dysfunction. Otolaryngol Clin North Am. 2004; 37(6):1143–57. v-vi.

14. Downey LL, Jacobs JB, Lebowitz RA. Anosmia and chronic sinus disease. Otolaryngol Head Neck Surg. 1996; 115(1):24–8.

15. Jankowski R, Bodino C. Olfaction in patients with nasal polyposis: effects of systemic steroids and radical ethmoidectomy with middle turbinate resection (nasalization). Rhinology. 2003; 41(4):220–30.
16. Alobid I, Mullol J. Role of medical therapy in the management of nasal polyps. Curr Allergy Asthma Rep. 2012; 12(2):144–53.

Fig. 1.
Comparison of KVSS TDI score between before and after steroid treatment in PVOD, CRS c NP, CRS s NP groups. *it shows statistical significance (p<0.05). KVSS: Korean Version of Sniffin’ Stick, TDI: olfactory Threshold, odor Discrimination, odor Identification, PVOD: postviral olfactory disorder, CRS c NP: chronic rhinosinusitis with nasal polyp, CRS s NP: chronic rhinosinusitis without nasal polyp.
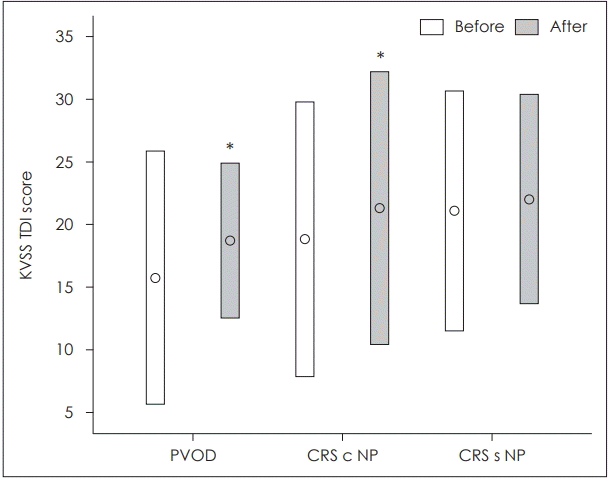
Fig. 2.
Comparison of patients character in PVOD, CRS c NP and CRS s NP groups.PVOD: postviral olfactory disorder, CRS c NP: chronic rhinosinusitis with nasal polyp, CRS s NP: chronic rhinosinusitis without nasal polyp.
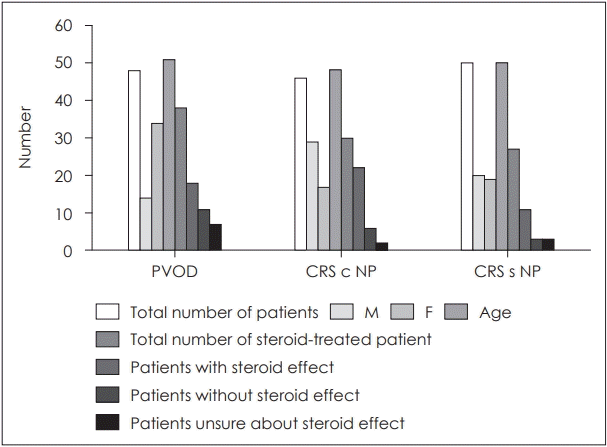
Table 1.
Characterisitics of enrolled subjects
Table 2.
Characteristic of postviralolfactory disorder group
Table 3.
Characteristics of chronic rhinosinusitis with nasal polyp groups
Table 4.
Change in KVSS TDI score before and after steroid treatment (chronic rhinosinusitis group)
Table 5.
Characteristics of chronic rhinosinusitis without nasal polyp groups
Table 6.
Lund-Mackay score differences between steroid effective groups and in effective groups (chronic rhinosinusitis group)
| Steroid effect (subjective) | Lund-Mackay score | p value |
|---|---|---|
| CRS c NP | 0.328 | |
| Effect (n=9) | 8.11 (±6.07) | |
| No effect (n=21) | 10.42 (±6.74) | |
| CRS s NP | 0.149 | |
| Effect (n=16) | 4.5 (±6.77) | |
| No effect (n=11) | 6.9 (±5.56) |




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download