This article has been
cited by other articles in ScienceCentral.
Abstract
Background and Objectives
We aimed to compare the treatment outcomes of primary intratympanic steroid (ITS) and the salvage ITS protocol.
Subjects and Method
We assessed 440 patients with unilateral idiopathic sudden sensorineural hearing loss (ISSNHL) from January 2016 to December 2019. Of the 440 patients, 37 patients received ITS only as a primary treatment while other patients received systemic steroid; of those remaining patients, 276 received systemic steroid as well as ITS as a salvage treatment. We performed a 1:2 propensity score matching analysis for both groups using parameters such as the initial hearing level, presence of vertigo, onset of treatment, age, sex, hypertension and diabetes. The rate of hearing recovery was determinied by comparing the matching propensity score between the primary ITS and the control group according to the American Academy of Otolaryngology-Head and Neck Surgery (AAO-HNS) guideline and Siegel’s criteria.
Results
Of the 440 ISSNHL patients, 28.9% received systemic steroid only and 62.6% of patients were managed with systemic steroid plus salvage ITS. Thirty-seven patients (8.4%) were managed with ITS only. While 36.8% of patients completely recovered, 35.0% did not recover their hearing according to AAO-HNS guideline. The propensity score matching showed that the initial hearing level, age and onset of treatment were not significantly different between the primary ITS and control group. Regarding the treatment outcome, complete recovery rate for the primary ITS group and control group were 29.7% and 33.8%, respectively. Although the recovery rate of the salvage ITS protocol group was higher than that of the primary ITS group, statistical significance was not identified.
Conclusion
Treatment strategies of primary ITS and salvage ITS protocol did not significantly affect the clinical outcomes of ISSNHL differently.
Keywords: Intratympanic injection, Steroids, Sudden hearing loss
서 론
특발성 돌발성 난청은 뚜렷한 원인 없이 갑자기 발생하는 난청이 주 증상이며, 영구적인 청력 장애를 유발할 수 있는 이과적 응급 질환이다. 돌발성 난청의 연간 유병률은 10만명당 5~20명으로 보고되고 있으며, 어느 연령에서나 발생할 수 있으나 43~53세 사이에 흔히 발병한다고 알려져 있다[
1].
지금까지 돌발성 난청의 원인에 대한 많은 연구들이 있었으나 바이러스 감염, 미세혈관 장애, 염증 반응, 자가면역 질환 등 여러 요인에 대한 추정이 있을 뿐 아직 명확한 원인은 밝혀지지 않았다[
2,
3]. 따라서 대다수의 환자들은 주된 원인을 모른 채 경험적인 치료를 시작하게 되며, 이 중 스테로이드가 높은 항염증 효과로서 기본 치료로 널리 사용되고 있다. 스테로이드는 경구 혹은 정맥을 통한 전신 스테로이드 요법, 고실 내 스테로이드 주입술 등 다양한 방법으로 사용되고 있는데 정해진 프로토콜이 없어 효과적인 치료 방법에 대해서는 아직까지 논의가 많다.
1980년대 Wilson 등[
4]이 시행한 무작위 대조군 연구(radomized controlled trial)를 통해 돌발성 난청 환자에서 경구 스테로이드 요법을 시행한 군이 위약 군에 비해 유의하게 높은 청력 회복률을 보임을 증명한 이후 경구 스테로이드 요법은 돌발성 난청의 1차 치료법으로 사용되어 왔다. 이후 Silverstein 등에 의해 고실 내 스테로이드 주입술이 소개되었고, 이는 정원창을 통해 약물이 직접 와우 내로 들어가 소량의 약물로도 외림프 내 농도를 높일 수 있으며, 스테로이드에 의한 전신 부작용을 줄일 수 있어 효과적인 치료법으로 인정 받기 시작하였다[
5,
6]. 1차 치료로서 고실 내 스테로이드 주입술의 단독 효과에 대해 유일하게 무작위 대조군 연구를 진행하였던 Rauch 등[
7]은 경구 스테로이드 요법과 고실 내 스테로이드 주입술이 치료 결과에 차이를 보이지 않는다고 하였으나, 연구 윤리의 문제로 인해 이후의 무작위 대조군 연구를 진행하는 것에는 한계가 있다.
이에 1차적으로 경구 스테로이드 요법을 시행한 후 효과가 없는 환자에게 구제 요법으로 고실 내 스테로이드 요법을 시행하는 것이 일반적인 치료 방법으로 사용되었으며, 1차 치료로서 단독으로 고실 내 스테로이드 주입술을 시행하였을 때의 효능에 대한 연구는 많이 이루어지지 않았다. 따라서, 본 연구에서는 돌발성 난청 환자에서 성향 점수 매칭 분석(propensity score matching analysis)을 통해 기존에 알려져 있던 예후 관련 인자를 보정한 후 각각의 치료 방법에 따른 치료 결과를 비교하여 1차 치료로서 고실 내 스테로이드 주입술의 임상적 의의를 알아보고자 한다.
대상 및 방법
2016년 1월~2019년 12월까지 한양대학교 구리병원 이비인후과에서 일측성 특발성 돌발성 난청으로 진단받고 치료를 시행 받은 440명의 환자를 대상으로 후향적 의무기록 조사를 시행하였다. 440명 중 37명은 1차 치료로 고실 내 스테로이드 주입술을 단독으로 시행받았으며, 나머지 환자 중 127명은 경구 스테로이드 요법을, 276명은 경구 스테로이드 복용 이후 구제 요법으로 고실 내 스테로이드 주입술을 동시에 시행 받았다.
구제 고실 내 스테로이드 주입 요법(salvage intratympanic steroid protocol)은 모든 환자에게 고용량의 경구 스테로이드를 5일 동안 투약 후 청력 호전을 보이는 경우 7일에 걸쳐 서서히 용량을 줄여 복용하였고, 청력 호전이 없는 경우 경구 스테로이드의 용량을 줄여가면서 동시에 구제 고실 내 스테로이드 주입술을 2주간 4회에 걸쳐 시행하는 방식으로 진행하였다. 1차 치료로 고실 내 스테로이드 주입술을 시행한 경우에도 구제 요법과 동일하게 2주간 4회의 요법이 적용되었다.
고용량 경구 스테로이드는 프레드니솔론(prednisolone; SolondoⓇ, Yuhan Corp., Seoul, Korea)을 하루 1 mg/kg으로 최대 60 mg을 사용하였으며, 고실 내 스테로이드 주입술은 먼저 고막을 국소마취한 후 26 G 바늘로 고막의 전상부를 천자하여 중이강 용적에 따라 약 0.3~0.5 mL의 덱사메타손(dexamethasone; Dexamethasone Disodium PhosphateⓇ, 5 mg/mL, Yuhan Corp., Seoul, Korea)을 천자 바늘을 통해 중이강 내로 직접 주입하였다. 이후 정원창으로의 약물 흡수를 돕기 위해 반좌위에서 반대측으로 고개를 돌린 채 15분 정도 자세를 유지시키며 환자에게 침을 삼키거나 말을 하지 않도록 하였다.
돌발성 난청의 진단은 2012년 American Academy of Otolaryngology-Head and Neck Surgery(AAO-HNS) 지침에 따라 순음 청력검사상 3개의 연속되는 주파수에서 30 dB 이상의 난청이 3일 이내에 발생한 경우로 정의하였으며[
8], 청력 소실이 저주파수에 국한된 급성 저음역 난청에 해당하는 환자들은 대상에서 제외하였다. 진단 과정 중 메니에르병, 청신경 종양 등의 질환이 확인된 경우도 대상에서 제외하였다.
청력 역치의 평균값은 순음 청력검사의 기도 순음 역치를 기준으로 500 Hz, 1, 2, 4 kHz의 6분법으로 계산하였으며, 주어진 주파수에서 청력 역치가 100 dB 이상 이거나 청력계의 범위를 벗어나는 경우 100 d B로 간주하여 계산하였다. 의무기록을 통해 대상자의 성별, 나이, 고혈압 유무, 당뇨 유무, 심혈관 질환 유무, 동반 증상의 유무, 증상 시작부터 치료까지 걸린 시간, 초진 시의 순음 및 어음 청력검사 결과, 치료 후의 순음 및 어음 청력검사 결과 등을 조사하였다. 심혈관 질환의 유무는 심장 판막 질환, 부정맥, 심부전 등의 심장 질환을 진단받았거나, 이전 심근경색, 뇌졸중 등의 과거력이 있는 경우로 판단하였다.
돌발성 난청의 청력 회복 판정은 처음 내원 당시와 치료 시작 3개월 후의 순음 청력검사 결과를 비교하여 판정하였으며, Siegel’s criteria와 AAO-HNS hearing classification guideline을 적용하였다. Siegel’s criteria에 따라 치료 후 청력 역치가 25 dB 이하인 경우를 완전 회복(complete recovery), 청력이 15 dB 이상 호전되고 치료 후 청력 역치가 25~45 dB 사이인 경우를 부분 회복(partial recovery), 청력이 15 dB 이상 호전되었으나 치료 후 청력 역치가 45 dB보다 큰 경우를 경도 회복(slightly recovery), 청력 회복이 15 dB 미만이거나 치료 후 청력 역치가 75 dB보다 큰 경우를 불변(no improvement)으로 구분하였다[
9]. AAO-HNS hearing classification guideline에 따르면 건측 청력을 기준으로 치료 후 청력이 건측과 10 dB 이내의 청력 역치 차이를 보이거나, 10% 이내의 어음 명료도 차이를 보이는 경우를 완전 회복(complete recovery), 초기 비가용 청력(non-serviceable hearing)으로 측정되었던 환자가 가용 청력(serviceable hearing)으로 회복된 경우 혹은 초기 가용 청력이었던 환자가 10 dB 이상의 청력 호전을 보이거나 10% 이상의 어음 명료도 호전을 보인 경우를 부분 회복(partial recovery), 청력 호전이 10 dB 미만인 경우를 불변(no recovery)으로 구분하였다[
8].
돌발성 난청의 치료 결과에 영향을 미칠 수 있는 혼란 변수들의 영향을 최소화하기 위해 기존에 알려져 있는 중요한 예후 인자인 성별, 연령, 초진 시의 청력 역치, 치료까지의 걸린 시간, 어지럼증의 동반 유무, 동반 질환인 고혈압과 당뇨에 대한 성향 점수(propensity score)를 구한 후, 고실 내 스테로이드 주입술을 단독으로 시행한 군(intratympanic dexamethasone, ITDX)과 경구 스테로이드 복용 이후 필요 시 구제 요법으로 고실 내 스테로이드 주입술을 추가적으로 시행한 군(control)의 임상적 특징이 유사해지도록 1:2의 비율로 짝짓기를 하여 청력 회복의 정도를 비교하였다.
모든 대상 환자는 본인의 임상 자료를 연구에 이용하는 것을 동의하였으며, 본 연구는 기관 생명 윤리 심의 위원회(Institutional Review Board)의 감시하에 진행되었다(IRB FILE No: 2019-07-015-001).
통계 분석은 SPSS version 20.0(IBM Corp., Armonk, NY, USA)을 이용하였으며, 연속 변수들은 평균±표준편차의 형태로, 범주형 변수들은 빈도 및 비율의 형태로 표시하였다. 두군의 비교는 연속형 변수의 경우 독립표본 t 검정(independent t-test)을, 범주형 변수의 경우 Pearson의 카이 제곱 검정(Pearson’s chi-square test)을 이용하였다. 모든 통계 검정은 p<0.05인 경우 통계적으로 유의성이 있다고 판정하였다.
결 과
총 440명의 환자 중 남성 192명(43.6%), 여성 248명(56.4%)이었으며 평균 연령은 55.5±14.4세였다. 기저 질환으로 고혈압을 가진 자는 145명(33.0%), 당뇨를 가진 자는 117명(26.6%), 심혈관계 질환을 가진 자는 22명(5.0%)이었으며, 이환된 귀는 우측이 232예(52.7%), 좌측이 208예(47.3%)였다. 어지럼이 동반된 경우는 116명(26.4%), 이명이 동반된 경우는 266명(60.5%), 이충만감이 동반된 경우는 176명(40.0%)이었다. 발병부터 치료까지 걸린 시간은 평균 5.8±12.1일이었고, 환측의 초기 순음 청력 역치는 6분법상 평균 71.1±26.5 dB이었다.
전체 환자 중 고용량 경구 스테로이드 요법을 시행한 환자는 127명(28.9%), 고용량 경구 스테로이드 요법 이후 구제 요법으로 고실 내 스테로이드 주입술을 병행한 환자는 276명(62.6%)이었으며, 전신 상태로 인해 경구 스테로이드 사용이 어려워 고실 내 스테로이드 주입술을 단독으로 시행한 환자는 37명(8.4%)이었다. 전체 환자에서 초기 순음 청력 역치와 치료 후 순음 청력 역치의 차이인 청력 역치 회복 평균은 24.4±23.9 dB이었다(
Table 1).
1차 치료로 고실 내 스테로이드 주입술을 시행받은 환자군과 구제 고실 내 스테로이드 주입 요법을 시행 받은 환자군의 비교 분석을 위해 성별, 연령, 초진 시의 청력 역치, 치료까지의 걸린 시간, 어지럼증의 동반 유무, 동반 질환으로는 고혈압, 당뇨의 항목으로 비슷한 성향을 가진 환자들로 성향 점수 매칭 방법을 통해 1:2로 대조군을 추출하였다. 이를 통해 1차 치료로 고실 내 스테로이드 주입술을 시행받은 환자(ITDX) 37명과 이에 매칭된 대조군(control) 74명이 선택되었다(
Fig. 1).
이들 선택 대조군의 성별, 연령, 동반 질환 여부는 1차 치료로 고실 내 스테로이드 주입술을 시행받은 환자군과 차이가 없었다. 두 군의 초기 청력은 고실 내 스테로이드 주입술을 시행받은 군에서 58.7±24.6 dB, 대조군에서 63.6±21.6 dB로 유의한 차이를 보이지 않았고, 발병에서 치료까지 걸린 시간도 두 군에서 각각 11.9±15.1일, 8.9±23.3일로 유의한 차이를 보이지 않았다. 1차 치료로 고실 내 스테로이드 주입술을 시행받은 환자군의 경우 3개월 후 청력 역치의 회복 평균은 10.4±17.6 dB이었으며, Siegel’s criteria에 따라 청력 회복의 정도를 나누면 완전 회복(complete recovery) 6명(16.2%), 부분 회복(partial recovery) 8명(21.6%), 경도 회복(slightly recovery)9명(24.3%), 불변(no improvement) 14명(37.8%)의 분포를 보였다. AAO-HNS 기준으로는 완전 회복(complete recovery)이 11명(29.7%), 부분 회복(partial recovery)이 4명(10.8%), 불변(no recovery)이 22명(59.5%)이었다. 대조군 중 고용량 경구 스테로이드 요법만을 시행받은 환자는 22명(29.7%)이었으며, 고용량 경구 스테로이드 요법 이후 구제 요법으로 고실 내 스테로이드 주입술을 추가적으로 시행받은 환자는 52명(70.3%)이었다. 이들의 3개월 후 청력 역치의 회복 평균은 16.9±22.4 dB이었으며, Siegel’s criteria에 따라 청력 회복의 정도를 나누면 완전 회복(completion recovery) 14명(18.9%), 부분 회복(partial recovery) 24명(32.4%), 경도 회복(slightly recovery) 14명(18.9%), 불변(no improvement) 22명(29.7%)의 분포를 보였다. AAO-HNS 기준으로는 완전 회복(complete recovery)이 25명(33.8%), 부분 회복(partial recovery)이 16명(21.6%), 불변(no recovery)이 33명(44.6%)이었다. 두 군 사이의 청력 역치 회복 평균은 유의한 차이를 보이지 않았으며(
p=0.125)(
Fig. 2), Siegel’s criteria와 AAO-HNS hearing classification guideline을 적용하여 각각 청력 회복 정도에 따른 치료 결과를 비교하였을 때도 두 군 사이에 통계적으로 유의한 차이가 없었다(
p=0.583,
p=0.244)(
Table 2).
고 찰
돌발성 난청은 특별한 원인 없이 수 시간 내지 수 일 동안에 갑자기 청력 소실을 일으키는 이과적 응급 질환이지만, 아직까지 병인에 대해서 명확하게 밝혀진 바가 없다[
10]. 치료로는 스테로이드가 청력 개선 효과가 입증되어 표준 치료법으로 널리 쓰이고 있으며, 그 외에도 항바이러스제, 혈전 용해제, 혈관확장제, 고압 산소 요법 등 다양한 방법들이 소개되고 있다[
8]. 스테로이드가 청력 회복을 일으키는 정확한 기전에 대해서는 아직 통일된 견해가 없으나, 스테로이드의 항염증 작용이 내이 염증 세포 사멸의 캐스케이드(inflammatory cell death cascade) 과정에 변형을 일으켜 손상된 와우 영역에 영향을 미치는 것으로 생각되고 있다[
6,
8].
1차 치료로 널리 사용되는 전신 스테로이드 요법의 경우 불면증, 체중 증가, 위염, 혈당 상승, 골다공증 등의 합병증 위험이 있으며, 혈관-내이 장벽(blood labyrinthine layer)을 효과적으로 통과할 수 없어 충분한 농도가 내이에 도달하기 어렵다[
11,
12]. 반면, 고실 내 스테로이드 주입술의 경우 약물이 정원창을 통한 직접적인 경로로 내이로 들어가 국소적으로 작용하기 때문에 전신 스테로이드 요법으로 인한 독성을 줄일 수 있어 유용하다. Parnes 등[
13]은 최초로 기니피그를 대상으로 경구와 정맥, 그리고 고실 내로 스테로이드를 투여한 후 각각의 농도를 측정하는 실험을 하였는데, 그 결과 고실 내로 투여했을 때의 외림프 내 약물 농도가 경구나 정맥으로 투여했을 때에 비해 유의하게 높게 나타났다.
하지만, Wilson 등[
4]을 포함한 다양한 연구[
14-
16]를 통해 전신 스테로이드 요법의 효용성이 밝혀져 있어, 돌발성 난청 환자에게 1차 치료로 전신 스테로이드 요법을 시행하는 것에 대한 일반적인 합의가 이루어져 있는 상태에서 고실 내 스테로이드 주입술을 단독으로 시행하는 것은 많은 윤리적 제한점을 가지고 있다. 실제로 현재까지의 대부분 연구는 전신 스테로이드 요법과 고실 내 스테로이드 주입술을 병행하여 치료하였을 때의 결과를 통해 고실 내 스테로이드 주입술의 추가적인 이득에 대해 보고되었고, 대다수의 연구에서 효과가 있는 것으로 나타났다. Battaglia 등[
17]은 전신 스테로이드 요법 단독 시 39%의 환자에서 청력 호전을 보인 반면, 전신 스테로이드 요법과 고실 내 스테로이드 주입술을 병행하였을 때 88%의 환자에게서 청력 호전을 보였다고 밝혔으며, Ho 등[
18]과 Xenellis 등[
19]은 무작위 대조군 연구를 통해 경구 스테로이드 요법에 반응하지 않는 환자에서 구제 요법으로 고실 내 스테로이드 주입술을 시행하였을 때 구제 요법을 시행하지 않은 군에 비해 유의하게 높은 청력 호전 효과를 보였다고 밝혔다.
하지만, 본 연구에 참여한 환자들 중 고혈압을 가진 사람이 145명(33.0%), 당뇨를 가진 사람이 117명(26.6%), 심혈관계 질환을 가진 사람이 22명(5.0%)이었으며, 전신 스테로이드 투여가 이러한 질병 상태를 악화시킬 수 있다고 알려져 있어[
20] 일부 환자들에게는 경구 스테로이드의 사용이 제한적일 수밖에 없었다. 같은 동반 질환을 가진 환자라도 입원 치료를 통한 질병의 조절이 가능하거나 다른 전신 상태가 나쁘지 않은 경우 철저한 감시하에 경구 스테로이드 요법을 시도해 볼 수 있었던 반면, 이러한 동반 질환에 대한 감시 및 관리가 어려운 환자의 경우 1차 치료로 경구 스테로이드 요법을 선택하는데 어려움이 있었다. 따라서, 전신 스테로이드 투여가 힘든 환자들에게 고실 내 스테로이드 주입술 단독 요법이 효과적인 선택지가 될 수 있다.
Kakehata 등[
21]이 당뇨 환자를 대상으로 시행한 연구에서 고실 내 스테로이드 주입술을 단독으로 시행받았던 10명의 환자 모두 청력 호전을 보인 반면, 정맥 주사로 스테로이드를 투약 받은 21명의 환자 중 14명(67%)만이 청력 호전을 보였다. 국내에서 Park 등[
6]이 시행한 연구에서는 경구 스테로이드 요법을 시행받은 군과 고실 내 스테로이드 주입술을 단독으로 시행받은 군에서 각각 62.5%, 65.6%의 청력 호전을 보여 두군 사이에 유의한 차이를 보이지 않았다.
본 연구에서도 전신 상태로 인해 전신 스테로이드 투여가 힘든 37명의 환자를 대상으로 고실 내 스테로이드 주입술 단독 요법을 시행하였다. 전체 환자 중 당뇨로 평소 혈당 관리가 되지 않아 전신 스테로이드 투약 시 입원 치료를 통한 혈당 조절이 필요한 상황이나 개인 사정으로 입원 치료가 어려워 1차로 고실 내 스테로이드 주입술을 시행받은 환자가 23명(62.2%)으로 가장 많았으며, 그 밖에 임신 중인 환자가 2명(5.4%), 전신 스테로이드 부작용으로 투약을 거부한 환자가 3명(8.1%)이 있었다. 나머지 환자의 경우 고령, 신장 이식 후 상태, 수술 후 상태, 다른 기저 질환으로 인한 전신 상태 악화로 전신 스테로이드의 투약의 위험성이 높다고 판단 된 경우가 7예 있었고, 그 외 스테로이드의 치료 효과를 감소시킬 수 있다고 알려져 있는 결핵 약을 복용 중인 경우22)가 2예 있었다(
Table 3).
무작위 대조군 연구가 이루어지기 어려운 상황에서 연구의 검증력을 높이기 위한 통계 기법으로 성향 점수 매칭 분석을 사용하였으며, 돌발성 난청의 예후에 영향을 미칠 수 있는 조건들을 보정하여 고실 내 스테로이드 주입술을 단독으로 시행받은 군과 구제 고실 내 스테로이드 주입 요법을 시행받은 군의 치료 효과를 비교하였다. Siegel’s criteria에 따른 결과 1차 치료로 고실 내 스테로이드 주입술을 시행받은 군에서 62.1%의 청력 회복을 보였고, 대조군에서는 70.2%로 조금 더 높은 청력 회복을 보였으나 두 군 사이에 통계학적으로 의미있는 차이는 없었다. AAO-HNS guideline를 따랐을 때에도 1차 치료로 고실 내 스테로이드 주입술을 시행받은 군에서 40.5%, 대조군에서 55.4%의 청력 회복을 보여 두 군 사이 유의한 차이는 없음을 알 수 있었다(
Fig. 3).
본 연구에서는 청력 회복 정도를 평가하는 방식으로 Siegel’s criteria와 AAO-HNS guideline을 이용하였다. 대부분의 환자에서 돌발성 난청이 발병하기 전의 초기 청력을 알 수 없고 청력 회복에 대한 기준이 모호하여 다양한 평가 방식이 적용되고 있다. 이 같은 평가 방식의 차이로 인한 한계점을 극복하기 위해 대표적인 두 가지 방법에 따라 예후를 분석하였다.
고실 내 스테로이드 주입술은 부작용으로 시술 부위의 통증이나, 일시적 어지럼증, 감염, 영구적인 고막천공, 미주신경성 실신 등이 발생할 수 있다고 알려져 있다[
8]. 본 연구에서도 시술 직후 환자들이 일시적인 통증이나 어지럼증을 호소하기는 하였으나 지속적인 증상을 호소하거나 영구적인 고막천공을 보인 환자는 없었다.
이러한 연구 결과를 통해 고실 내 스테로이드 주입술 단독 요법은 고혈압, 당뇨, 임신, 전신 스테로이드의 부작용 등의 이유로 전신 스테로이드 요법에 제한이 있는 환자에게 효과적인 1차 치료 방안이 될 수 있을 것이라 예상된다. 하지만 전신 스테로이드 요법과 고실 내 스테로이드 주입술 모두 부작용의 발생 가능성이 있는 만큼 치료 방법의 결정 시에 위험도와 이득에 대한 고려가 중요할 것으로 생각된다.
본 연구에서 단독으로 고실 내 스테로이드 주입술을 시행 받은 환자는 37명으로 상대적으로 적었으며, 후향적 연구 디자인은 본 연구의 제한점일 수 있다. 그리고 성향 점수 매칭 시 다양한 인자들을 매칭하지 못하고, 대표적인 예후 인자만을 포함시킨 것이 약점일 수 있다.
보다 정확한 분석을 위해 추후 더 많은 수의 환자를 대상으로 한 전향적 연구가 필요할 것으로 생각되며, 스테로이드 약제의 종류, 용량, 농도, 주입 빈도 등에 따른 청력 회복 효과를 비교하는 연구도 추가적으로 필요할 것으로 생각된다.
전신 스테로이드 투여가 힘든 돌발성 난청 환자에서 고실 내 스테로이드 주입술을 단독으로 시행받은 환자는 경구 스테로이드 요법 이후 필요 시 구제 요법으로 고실 내 스테로이드 주입술을 시행받은 환자와 유사한 치료 효과를 보였다. 따라서, 1차 치료로서 고실 내 스테로이드 주입술은 약제의 국소 작용 효과를 높이며 스테로이드의 전신 부작용을 줄일 수 있다는 점에서 효과적인 치료 방법으로 생각된다.
ACKNOWLEDGMENTS
This research was supported by Basic Science Research Program through the National Research Foundation of Korea (NRF) funded by the Ministry of Education (NRF-2017R1D1A1B03033051).
REFERENCES
1. Rauch SD. Clinical practice. Idiopathic sudden sensorineural hearing loss. N Engl J Med. 2008; 359(8):833–40.
2. Lee HS, Lee YJ, Kang BS, Lee BD, Lee JS. A clinical analysis of sudden sensorineural hearing loss cases. Korean J Audiol. 2014; 18(2):69–75.

3. Chung JH, Lee SH, Park CW, Kim C, Park JK, Shin JH. Clinical significance of arterial stiffness in idiopathic sudden sensorineural hearing loss. Laryngoscope. 2016; 126(8):1918–22.

4. Wilson WR, Byl FM, Laird N. The efficacy of steroids in the treatment of idiopathic sudden hearing loss. A double-blind clinical study. Arch Otolaryngol. 1980; 106(12):772–6.

5. Hobson CE, Alexander TH, Harris JP. Primary treatment of idiopathic sudden sensorineural hearing loss with intratympanic dexamethasone. Curr Opin Otolaryngol Head Neck Surg. 2016; 24(5):407–12.

6. Park YS, Jeon EJ, Yeo SW, Park SN, Park JW, Kim KB. The effect of intratympanic steroid injection for sudden sensorineural hearing loss. Korean J Otorhinolaryngol-Head Neck Surg. 2002; 45(12):1136–40.
7. Rauch SD, Halpin CF, Antonelli PJ, Babu S, Carey JP, Gantz BJ, et al. Oral vs intratympanic corticosteroid therapy for idiopathic sudden sensorineural hearing loss: A randomized trial. JAMA. 2011; 305(20):2071–9.
8. Stachler RJ, Chandrasekhar SS, Archer SM, Rosenfeld RM, Schwartz SR, Barrs DM, et al. Clinical practice guideline: Sudden hearing loss. Otolaryngol Head Neck Surg. 2012; 146(3 Suppl):S1–35.

9. Siegel LG. The treatment of idiopathic sudden sensorineural hearing loss. Otolaryngol Clin North Am. 1975; 8(2):467–73.

10. Byun H, Chung JH, Lee SH, Park CW, Park DW, Kim TY. The clinical value of 4-hour delayed-enhanced 3D-FLAIR MR images in sudden hearing loss. Clin Otolaryngol. 2019; 44(3):336–42.

11. Ericson-Neilsen W, Kaye AD. Steroids: Pharmacology, complications, and practice delivery issues. Ochsner J. 2014; 14(2):203–7.
12. Kim YJ, Jang SU, Lee HH, Kwon JH. Comparison of the effect of intratympanic steroid injection medications in patients with idiopathic sudden sensorineural hearing loss. Korean J Otorhinolaryngol-Head Neck Surg. 2017; 60(9):441–8.

13. Parnes LS, Sun AH, Freeman DJ. Corticosteroid pharmacokinetics in the inner ear fluids: An animal study followed by clinical application. Laryngoscope. 1999; 109(S91):1–17.

14. Chen CY, Halpin C, Rauch SD. Oral steroid treatment of sudden sensorineural hearing loss: A ten year retrospective analysis. Otol Neurotol. 2003; 24(5):728–33.

15. Jeyakumar A, Francis D, Doerr T. Treatment of idiopathic sudden sensorineural hearing loss. Acta Otolaryngol. 2006; 126(7):708–13.

16. Moskowitz D, Lee KJ, Smith HW. Steroid use in idiopathic sudden sensorineural hearing loss. Laryngoscope. 1984; 94(5 Pt 1):664–6.

17. Battaglia A, Burchette R, Cueva R. Combination therapy (intratympanic dexamethasone + high-dose prednisone taper) for the treatment of idiopathic sudden sensorineural hearing loss. Otol Neurotol. 2008; 29(4):453–60.

18. Ho HG, Lin HC, Shu MT, Yang CC, Tsai HT. Effectiveness of intratympanic dexamethasone injection in sudden-deafness patients as salvage treatment. Laryngoscope. 2004; 114(7):1184–9.
19. Xenellis J, Papadimitriou N, Nikolopoulos T, Maragoudakis P, Segas J, Tzagaroulakis A, et al. Intratympanic steroid treatment in idiopathic sudden sensorineural hearing loss: A control study. Otolaryngol Head Neck Surg. 2006; 134(6):940–5.

20. Joukar S, Ebrahimi S, Khazaei M, Bashiri A, Shakibi MR, Naderi V, et al. Co-administration of walnut (Juglans regia) prevents systemic hypertension induced by long-term use of dexamethasone: A promising strategy for steroid consumers. Pharm Biol. 2017; 55(1):184–9.

21. Kakehata S, Sasaki A, Oji K, Futai K, Ota S, Makinae K, et al. Comparison of intratympanic and intravenous dexamethasone treatment on sudden sensorineural hearing loss with diabetes. Otol Neurotol. 2006; 27(5):604–8.

22. McAllister WA, Thompson PJ, Al-Habet SM, Rogers HJ. Rifampicin reduces effectiveness and bioavailability of prednisolone. Br Med J (Clin Res Ed). 1983; 286(6369):923–5.

Fig. 1.
Diagram of the study. ITDX: intratympanic dexamethasone.
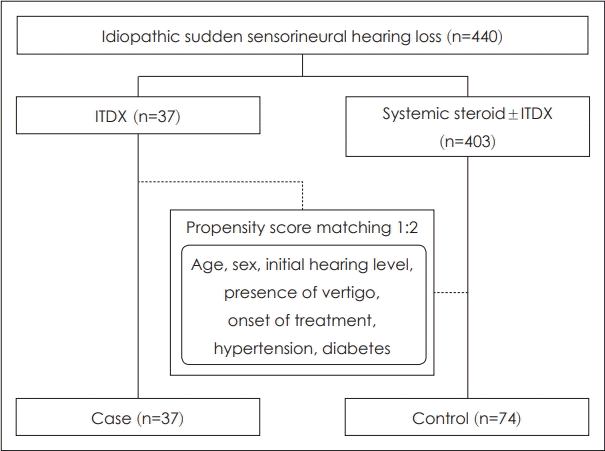
Fig. 2.
Comparison of hearing gain (dB) between two groups. ITDX: intratympanic dexamethasone.
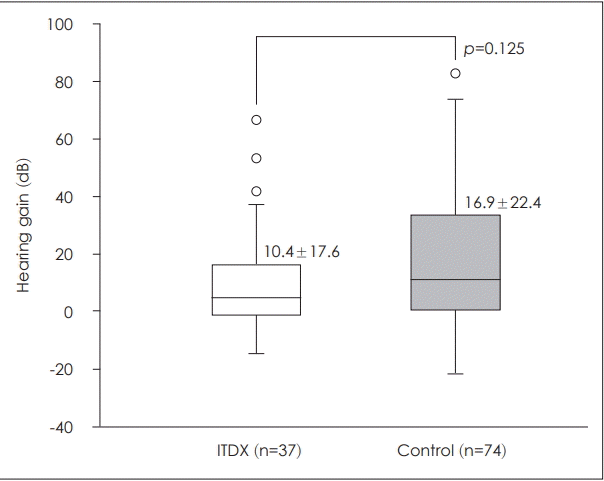
Fig. 3.
Comparison of hearing recovery rate according to treatment modality on Siegel’s criteria (A), and American Academy of Otolaryngology-Head and Neck Surgery, hearing classification guideline (B). ITDX: intratympanic dexamethasone.
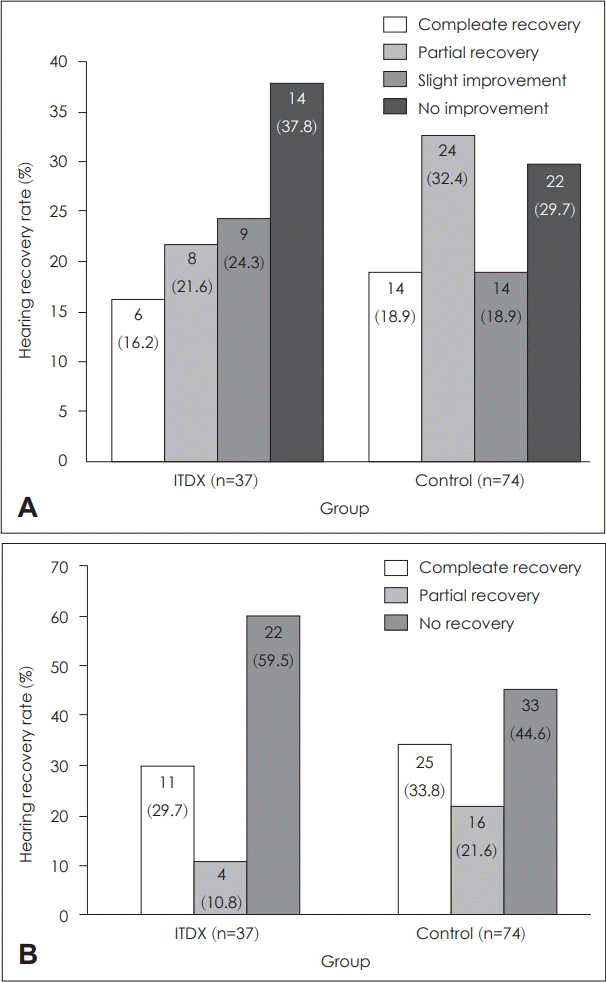
Table 1.
Demographic and clinical characteristics of the study population
|
Variable |
Overall ISSNHL (n=440) |
|
Sex |
|
|
Male/female |
192 (43.6)/248 (56.4) |
|
Age |
55.5±14.4 |
|
Underlying disease |
|
|
Hypertension |
145 (33.0) |
|
Diabetes |
117 (26.6) |
|
Cardiovascular disease |
22 (5.0) |
|
Affected side |
|
|
Right/left |
232 (52.7)/208 (47.3) |
|
Associated symptoms |
|
|
Vertigo |
116 (26.4) |
|
Tinnitus |
266 (60.5) |
|
Ear fullness |
176 (40.0) |
|
Onset of treatment (days) |
5.8±12.1 |
|
Initial hearing threshold (dB) |
71.1±26.5 |
|
Treatment method |
|
|
High dose oral steroid |
127 (28.9) |
|
Oral steroid+ITDX |
276 (62.6) |
|
ITDX only |
37 (8.4) |
|
Hearing gain* (dB) |
24.2±23.9 |
|
Hearing recovery (Siegel’s criteria) |
|
|
Complete recovery |
112 (25.5) |
|
Complete+partial recovery |
219 (49.8) |
|
Complete+partial+slight improvement |
312 (70.9) |
|
No improvement |
128 (29.1) |
|
Hearing recovery (AAO-HNS guideline) |
|
|
Complete recovery |
162 (36.8) |
|
Partial recovery |
124 (28.2) |
|
No recovery |
154 (35.0) |
Table 2.
Hearing recovery in primary ITDX group and propensity score-matched control groups
|
Variable |
Primary ITDX (n=37) |
Control* (n=74) |
p-value |
|
Sex |
|
|
|
|
Male/female |
18/19 |
30/44 |
0.425 |
|
Age |
64.6±13.1 |
63.6±10.3 |
0.674 |
|
Underlying disease |
|
|
|
|
Hypertension |
12 |
32 |
0.309 |
|
Diabetes |
23 |
42 |
0.684 |
|
Cardiovascular disease |
4 |
6 |
0.729 |
|
Associated symptom |
|
|
|
|
Vertigo |
6 |
12 |
1.000 |
|
Tinnitus |
18 |
47 |
0.156 |
|
Ear fullness |
13 |
28 |
0.837 |
|
Onset of treatment (days) |
11.9±15.1 |
8.9±23.3 |
0.483 |
|
Initial hearing threshold (dB) |
58.7±24.6 |
63.6±21.6 |
0.404 |
|
Treatment method |
|
|
|
|
High dose oral steroid |
- |
22 (29.7) |
|
|
Use of ITDX |
37 (100) |
52 (70.3) |
|
|
Hearing gain (dB) |
10.4±17.6 |
16.9±22.4 |
0.125 |
|
Hearing recovery (Siegel’s criteria) |
|
|
0.583 |
|
Complete recovery |
6 (16.2) |
14 (18.9) |
|
|
Partial recovery |
8 (21.6) |
24 (32.4) |
|
|
Slight improvement |
9 (24.3) |
14 (18.9) |
|
|
No improvement |
14 (37.8) |
22 (29.7) |
|
|
Hearing recovery (AAO-HNS guideline) |
|
|
0.244 |
|
Complete recovery |
11 (29.7) |
25 (33.8) |
|
|
Partial recovery |
4 (10.8) |
16 (21.6) |
|
|
No recovery |
22 (59.5) |
33 (44.6) |
|
Table 3.
General conditions of patients with primary ITDX treatment
|
General condition |
Number of patients (%) |
|
Diabetes |
23 (62.2) |
|
Pregnancy |
2 (5.4) |
|
Steroid side effect |
3 (8.1) |
|
Other |
9 (24.3) |
|
Total |
37 |





 PDF
PDF Citation
Citation Print
Print





 XML Download
XML Download