Abstract
Background and Objectives
Voice therapy is performed following laryngeal microsurgery to help the recovery of the operation site and assist in optimal voice output. The aim of this study was to evaluate the effect of postoperative voice therapy and to obtain objective evidence about the necessity of voice therapy.
Subjects and Method
The voice of 109 patients who underwent laryngeal microsurgery for vocal fold lesions and received voice therapy was analyzed. Voice analysis was performed preoperatively, postoperatively, and after the first voice therapy. GRBAS scale was used for auditory perceptual evaluation and acoustic analysis was performed for objective evaluation.
Results
Overall, significant improvement was observed postoperatively in both auditory perceptual evaluation and acoustic parameters, and significantly better voice was obtained after the first postoperative voice therapy. The degree of postoperative voice improvement varied on the type of vocal fold lesions, but voice quality was improved in all diseases after first postoperative voice therapy. The number of voice therapy decreased significantly as the voice quality improved after the operation or the first voice therapy. Four or more voice therapy were needed when the cepstral/spectral index of dysphonia (CSID) value was 5.88 or higher.
Conclusion
Voice therapy following laryngeal microsurgery was effective in better voice output. The CSID value after the first postoperative voice therapy was predictive of finding patients who need long-term voice therapy. These results suggest that the first postoperative voice therapy will be helpful in finding the adequate vocalization method and providing objective evidence for selecting patients who would require continuous voice therapy.
후두미세수술의 목표는 병변의 제거를 통하여 음성 기능을 최대한 회복하는 데에 있다. 하지만 수술을 통한 병변의 제거 후에도 여전히 음성장애를 호소하는 경우가 있으며 Shin 등[1]의 보고에 따르면 술 후 2개월이 지나서도 약 5%의 환자에서 음성장애가 지속되었다. 수술 후 지속되는 음성 문제는 애성, 낮은 음도, 무력성, 과도한 노력 발성 등이 있다[2]. 또한 후두미세수술을 받은 성대결절 환자들을 장기간 추적한 결과 음성치료를 받지 않은 환자의 56%에서 음성장애가 재발했으며 수술 후 음성치료를 받은 환자에서는 22%에서 재발할 정도로 유의하게 재발 확률이 낮아지므로 술 후 음성치료가 필요하다고 보고하였다[3].
후두미세수술 후 음성치료는 수술 부위의 회복을 돕고 재발 가능성을 낮추며 최적의 음성산출을 돕는 데에 효과적이라고 알려져 있다[3,4]. 후두미세수술 후 음성치료의 필요성과 방법, 기간에 대한 결정을 위해 언어치료사에게 의뢰되며, 음성치료의 횟수는 질환의 심각성 정도, 시간적·경제적 사정, 그리고 음성치료에 대한 개인적 호응도에 따라 다양하다[4]. 그럼에도 불구하고 후두미세수술을 받은 환자에 대한 음성 예후나 치료계획 설정을 위한 객관적 근거나 표준지침이 확립되어 있지 않은 실정이다[5].
본 연구는 후두미세수술 환자의 수술 전, 수술 후 첫 음성치료 전, 수술 후 첫 음성치료 후 음질을 청지각적 및 음향분석을 통해 평가하였고 성대질환 유형, 수술 후 음성치료 기간 및 횟수를 비교 분석하여 후두미세수술 후 음성의 예후와 음성치료의 필요성 및 방법, 기간 및 횟수에 대한 결정을 위한 객관적 증거를 얻고자 하였다.
2014년 9월부터 2017년 1월까지 성대질환으로 후두미세수술을 받은 환자 중 수술 전 후 1개월 내에 음성분석과 음성치료를 받은 환자 109명을 대상으로 하였다(IRB No. 2018-01-015-001). 남자가 62예(45.34±13.06세, 19~72세), 여자가 47예(45.70±13.09세, 18~79세)였다. 질환별 환자 분포는 성대용종 77예, 성대낭종 13예, 성대결절 7예, 라인케부종 5예, 백반증 및 초기 성문암과 유두종 7예였다(Table 1). 성대용종이나 성대결절 그리고 성대낭종은 겸자나 가위 등 미세수술도구를 이용하여 수술하였다. 라인케부종은 내부물질을 흡인 제거하고 여분의 성대점막을 제거하는 방식으로 수술하였고 레이저가 필요한 경우 이용하였다. 후두유두종, 백반증, 조기 성문암은 레이저가 이용하여 수술하였고 병변의 범위에 따라 절제 정도를 결정하였다.
음성분석에 사용된 음성샘플은 수술 전(preoperative voice analysis, VA0), 수술 후 첫 음성치료 전(postoperative voice analysis, VA1) 수술 후 첫 음성치료 후(postoperative voice analysis after first voice therapy, VA2)에 환자에게 모음 /아/를 편안하게 발성하도록 지시하고 Computerized Speech Lab (CSLTM; Model 4500, KayPENTAX, Lincoln Park, NJ, USA)으로 표본추출률 44.1 kHz, 16 bit 양자화하여 수집된 것이었다. 수집된 음성샘플에 대하여 청지각적 분석과 음향분석을 시행하였다.
수술 후 음성분석(VA1)과 첫 음성치료, 첫 음성치료 후 음성분석(VA2)은 수술 후 평균 8.33±1.92일(6~15일)에 시행하였다. 수술 후 첫 음성치료는 음성위생 및 적절한 발성에 대해 설명하고 환자의 발성 특성에 따라 후두마사지, 성도개방 및 후두위치보정, 함수접근법, 반폐성도기법 등과 같은 여러가지 치료기법을 적용하는 직접치료를 시행하였다. 첫 음성치료에서 적절한 발성방법을 습득하지 못한 환자는 1~2주 간격으로 음성치료를 지속하였으며 음성치료 기간은 1~9주, 음성치료 횟수는 1~8회로 다양하였다.
청지각적 분석으로는 언어치료사 1명(1급 자격소지, 음성장애 관련 임상경력 15년 이상)이 모음연장발성 샘플에 대하여 GRBAS scale(4점 척도)로 음질비정상정도(grade, G), 조조성정도(roughness, R), 기식성정도(breathiness, B), 긴장성정도(strain, S)를 측정하였으며 측정 재측정을 통해 평가자 내 신뢰도를 구하였다. 본 연구에서는 GRBAS 척도 중 무력성 척도(asthenia, A)를 포함시키지 않았다. 청지각적 평가로 가장 널리 사용되는 방법인 일본의 GRBAS 척도와 미국의 Consensus Auditory-Perceptual Evaluation of Voice(CAPE-V)는 GRBS에 해당하는 척도를 공통으로 가지고 있으나 CAPEV에서는 A를 측정하지 않고 부가적인 특성에 포함시키고 있다. A 척도는 음성의 약함에 대한 척도로 근무력증이나 기력저하 시 주로 나타나며 구조적 음성장애에서는 일반적으로 드물게 나타나며 기식성과 매우 관련이 높고 GRB 척도에 비해 타당성이 낮으므로 유럽의 RBH 분류체계에서도 A를 청지각적 평가에 포함시키지 않고 있다[6]. GRBS 각 척도에 대한 평가자 내 신뢰도는 스피어만상관계수(Spearman correlation coefficient)가 0.831~0.967로 모두 유의하였다.
음향분석은 Multi-Dimensional Voice Program(MDVP TM; KayPENTAX)과 Analysis of Dysphonia in Speech and Voice(ADSVTM; KayPENTAX, Montvale, NJ, USA)를 사용하여 다양한 음향지표를 산출하였다. MDVP로는 기본주파수(fundamental frequency, F0), 단구간 주파수 변동률(%Jitt), 단구간 진폭 변동률(%Shim), 장구간 주파수 변동률(fundamental frequency variation, vF0), 장구간진폭변동률(smoothed amplitude perturbation quotient, sAPQ)을 분석하였다. ADSV로는 켑스트럼 정점 현저성(cepstral peak prominence, CPP), 켑스트럼/스펙트럼 발성장애 지수(cepstral/spectral index of dysphonia, CSID)를 분석하였다.
통계분석은 SPSS version 17(SPSS Inc., Chicago, IL, USA)을 이용하였다. 전체 대상자 및 성대질환별로 VA0, VA1, VA2를 비교하기 위하여 반복측정분산분석(repeated ANOVA)을 하였다.
후두미세수술 후 음성치료 횟수별 음성 특성을 VA0, VA1, VA2 별로 비교하기 위하여 일원분산분석(one-way ANOVA)을 하였다. 그리고 술 후 4회 이상의 음성치료를 요하는 환자에 대한 예측지표를 찾기 위하여 receiver operating characteristic(ROC) 커브 분석을 하였다.
전체 환자를 대상으로 한 평균비교 결과 GRBS 모든 지표가 VA0에 비해 VA1에서 유의하게 좋아졌으며 첫 음성치료를 통해 VA2에서 유의하게 더 좋은 음성을 산출할 수 있었다(p<0.05)(Table 2). 질환별로는 성대용종, 성대낭종, 성대결절, 라인케부종에서는 VA0에 비해 VA1에서 청지각적으로 유의한 개선이나 개선된 경향을 보였고 VA2에서 더 유의한 개선이나 개선된 경향을 보였다. 백반증 및 초기 성문암과 유두종은 VA1에서 조조성(R)만 개선되고 다른 지표들은 더 악화되는 경향을 보였으나 VA2에서 모든 청지각적 지표가 VA0과 유사한 정도로 향상된 음질을 산출할 수 있었다(Fig. 1).
전체 109명 중 6명의 음성에서 기본주파수가 검출되지 않아 103명의 음성에 대해 MDVP로 음성분석을 시행하였고 ADSV로는 대상자 전체 109명의 음성에 대해 음성분석을 시행하였다. F0는 VA0에 비해 VA1에서 유의한 변화가 없었으나 VA2에서 유의하게 높아졌다(p<0.001). 분석된 모든 변동률지표(%Jitt, vF0, %Shim, sAPQ)가 VA0에 비해 VA1에서 유의하게 낮아졌으며, VA2에서 유의하게 더 낮아졌다(p<0.05). CPP는 VA0에 비해 VA1에서 유의하게 높아졌으며, VA2에서 유의하게 더 높아졌고 CSID는 VA0에 비해 VA1에서 유의하게 낮아졌으며, VA2에서 유의하게 더 낮아졌다(p<0.001)(Table 3).
질환별로는 F0는 모든 질환이 VA0에 비해 VA1에서 유의한 변화가 없었으나 VA2에서 높아지는 경향을 보였다. 성대용종은 VA0에 비해 VA1의 모든 음향지표(%Jitt, %Shim, vF0, sAPQ, CPP, CSID)에서 유의한 향상을 보였고 VA2에서 유의하게 더 향상된 결과를 보였다. 성대낭종은 모든 음향지표에서 VA0에 비해 VA1, V1보다 VA2에서 더 향상된 경향을 보였으며 특히 VA2에서 %Jitt, CPP, CSID가 유의한 향상을 보였다. 성대결절은 VA0에 비해 VA1과 VA2의 음향지표에서 향상되는 경향을 보였지만 유의한 차이는 없었다. 라인케부종은 VA0에 비해 VA1의 %Jitt, %Shim, vF0, CPP, CSID는 향상되고 sAPQ는 나빠지는 경향을 보였으나 VA2의 모든 음향지표에서 향상된 경향을 보였다. 백반증 및 초기 성문암과 유두종은 CPP와 CSID가 VA0에 비해 VA1에서 유의하게 나빠졌으나(p<0.05) 첫 음성치료 후 유의하게 개선되어(p<0.05) VA0의 음성과 유의한 차가 없는 정도로 개선되었고 MDVP 음향지표에서도 VA1에서 나빠지고 VA2에서 개선되는 경향을 보였다(Fig. 2).
음성치료 기간은 1~9주, 음성치료 횟수는 1~8회로 다양했다. 질환별 평균 음성치료 횟수는 라인케부종이 1.6회로 가장 적었으며, 성대용종 1.73회, 성대낭종 2.00회, 성대결절 2.14회, 백반증 및 초기 성문암과 유두종 2.43회 순으로 높았으나 통계적으로 유의한 차는 보이지 않았다(p=0.489).
수술 후 음성치료 횟수에 따라 네 집단(1회, 2회, 3회, 4회 이상)으로 나누어 VA0, VA1, VA2 음질을 청지각적 음질장애지표인 G와 음향음질장애지표인 CSID로 비교하였다(Table 4). VA0에서는 음성치료 횟수 집단 간에 G와 CSID는 유의한 차이가 없었다(G, p=0.445; CSID, p=0.955). VA1에서는 G지표와 CSID가 음성치료 횟수 집단 간 유의한 차이를 보였으며(p<0.01, p<0.01), 음성치료 횟수가 많은 집단일수록 평균 G지표와 CSID가 높은 경향을 보였다. 집단 간 사후검정 결과 G지표는 4회 이상 치료를 받은 집단과 1회의 치료를 받은 집단 간에만 통계적으로 유의한 차이를 보였고, CSID는 4회 이상 음성치료를 받은 집단이 2회 이하의 치료를 받은 집단들보다 통계적으로 유의하게 높았다(p<0.05). VA2에서는 음성치료 횟수 집단 간 G지표는 유의한 차를 보이지 않았고(p=0.127), CSID지표는 음성치료 횟수 집단 간 유의한 차이를 보였으며(p<0.01), 음성치료 횟수가 많은 집단일수록 평균 CSID가 더 높았으나 집단 간 사후검정결과 4회 이상 음성치료를 받은 집단만이 3회 이하의 음성치료를 받은 집단들보다 유의하게 높았다(p<0.01)(Tables 4 and 5).
음성은 성대의 진동으로 형성된 후두 음원이 성도의 긴장도나 모양에 따른 공명에 의해 산출되는 소리이므로 음성은 발성기관의 구조 신경학적 상태뿐만 아니라 호흡과 발성, 공명 등의 기능적 사용방법 및 습관에 의해 결정된다[7]. 본 연구결과 술 후 청지각적 지표(GRBS)와 음향학적 지표(%Jitt, vF0, %Shim, sAPQ, CPP, CSID)가 유의하게 좋아졌음에도 불구하고 전체 대상자 중 49.5%(109명 중 54명)만이 음질의 비정상정도(G)가 낮아졌으며 38.5%(109명 중 42명)는 변화가 없었고 11.9%(109명 중 13명)는 수술 후 음질의 비정상정도가 더 심해졌다. 후두미세수술은 성대 병변에 대한 제거로 성대, 즉 음원부에 국한된 구조적 개선을 통한 음성 기능 회복과 보존에 효과적이지만 수술을 통한 성대 병변의 제거와 수술 부위의 회복 후에도 음성장애가 지속될 수 있다[2,3,5,8-10]. 수술 후 많은 환자들이 음성사용에 대한 염려와 음성휴식 후 음성사용 재개에 대한 부적응으로 부적절한 보상발성을 하거나 수술 전 오랫동안 지속되었던 부적절한 발성습관 때문인 것으로 보인다.
수술 후 음성치료는 적절한 호흡, 발성, 공명 조절 능력 향상을 통한 최적의 음성산출을 돕기 위해 시행된다[2,3,5,8]. 수술 후 첫 음성치료는 술 후 환자의 음질 및 발성방법과 음성위생 및 적절한 발성에 대해 설명 및 교육을 하는 간접치료와 부적절한 보상발성 제거 및 최적의 발성을 탐색하기 위한 여러 가지 치료기법을 적용하는 직접치료를 시행한다. 본 연구결과 전체 대상자 중 69.7%(109명 중 76명)가 수술 후 음성에 비해 첫 음성치료 후 음질비정상정도가 낮아졌다. 이러한 결과는 후두미세수술 후 음성치료가 다양한 성대질환에서 더 좋은 음성산출방법을 찾는 데에 효과적임을 보여준다.
성대점막이나 성대점막하 질환인 성대용종, 성대낭종, 성대결절, 라인케부종에서는 VA0에 비해 VA1과 VA2에서 개선되는 경향을 보인 반면 백반증 및 초기 성문암과 유두종은 VA1에서 조조성(R)을 제외한 모든 청지각지표와 음향지표에서 더 악화되는 경향을 보였다. 이러한 결과는 백반증 및 초기 성문암과 유두종이 질환의 범위가 근육층까지 침범됨으로 인해 수술 범위가 다른 군에 비해 깊었기 때문인 것으로 보인다. 또한 백반증 및 초기 성문암과 유두종은 VA2에서 VA0와 유사한 정도로 향상된 음성을 산출할 수 있었는데 이 결과는 이러한 환자들에 있어서도 수술 후 음성관리가 필요함을 보여준다.
MDVP의 단구간 변동률(%Jitt, %Shim)과 장구간 변동률(vF0, sAPQ), 켑스트럼/스펙트럼 음향지표들(CPP, CSID)은 후두미세수술 전후 음질 변화의 다양한 측면을 객관적으로 알아봄에 있어서 유용하다[9,11-14]. 본 연구결과는 이러한 음향지표들이 수술 후 음성치료결과 측정과 적절한 발성에 대한 객관적 확인과 피드백 제공에도 유용함을 보여준다.
성대질환은 정상성대보다 성대의 질량을 증가시키거나 성대진동을 감소시키므로 F0가 낮아지게 한다[15]. 수술을 통한 병변 제거와 수술 부위의 회복 후 F0가 높아질 것으로 기대했으나 본 연구결과 F0는 술 전에 비해 술 후 통계적으로 유의한 차를 보이지는 않았지만 오히려 낮아졌으며 이러한 결과는 선행연구들에서도 동일하게 보고되었다[1,9,14]. 술 후 유의한 차 없이 낮아졌던 F0는 첫 음성치료결과 유의하게 높아졌으며 술 전에 비해서도 유의하게 높았다. 수술 후 지속되는 음성 문제 중의 하나인 부적절하게 낮은 음도로 보상 발성하는 음성오용의 문제가 술 후 음성치료의 중요한 치료목표이며 음질개선에 도움이 될 수 있다[2,16]. 다만 남성의 경우 F0가 약간 높게 측정되었다. 이러한 부분은 검사시기 간에 동일한 조건이 아닐 수 있어, 음성 분석 연구의 한계로 생각된다.
본 연구에 참여한 성대질환 유형별 대상자 수가 5명에서 77명까지 다양하여 집단별 VA0, VA1, VA2 비교나 집단 간 통계적 유의성을 확인·해석하기에는 여러가지 제한점이 있지만 성대질환 유형별 경향을 알아보고 후속연구의 필요성을 찾는 데에 의미가 있을 것으로 보인다. 성대낭종과 성대결절 모두 VA2에서 기식성(B)과 음질의 비정상정도(G)가 청지각적으로는 개선되었으나 이와 상관이 높은 음향학적 지표인 %jitt, CPP, CSID는 성대낭종에서만 유의한 차이를 보였고 성대결절은 향상된 경향만 보이고 유의한 차이를 보이지 못했다. 이러한 현상은 성대결절 환자들의 잘못된 발성습관은 일반적으로 한 번의 시도치료로는 유의한 변화를 보이지 못할 정도로 고착되어 있기 때문인 것으로 생각된다. 라인케부종 환자(5명)의 sAPQ 평균은 VA0(7.18)에 비해 VA1(8.23)에서 나빠졌으나 각 환자별 변화를 살펴보면 실제로 나빠진 사례는 1명(VA0; 2.96, VA1; 16.87)뿐이었으며 5명 중 4명은 향상되었다. 집단별 평균 치료 횟수가 1.6명에서 2.43회로 큰 차이를 보이지 않았으며 4회 이상의 치료를 받은 환자에는 라인케부종을 제외한 모든 질환군의 환자들(성대결절 2명, 성대용종 5명, 성대낭종 1명, 초기 성문암 1명)이 포함되었다. 이러한 결과들이 일반적인 현상인지 객관적으로 검증하기 위해 각 성대질환 유형별 수술 후 장기간 예후 및 음성치료 이행에 대한 후속연구가 필요할 것으로 보인다.
G 척도는 전반적 음질비정상정도를 나타내며 청지각적 평가법인 GRBAS 척도 중 평가자 간 신뢰도가 가장 높고 CSID는 G 척도와 가장 상관관계가 높은 객관적 음향지표로 비정상적인 음질을 정확하고 타당하게 감별할 수 있다[9,12]. 술 후 음성예후와 4회 이상의 지속적인 치료를 요하는 환자에 대한 예측지표를 찾기 위하여 음성치료 횟수 집단 간 VA0, VA1, VA2 음질을 G 척도와 CSID로 비교한 결과 VA0에서는 두 지표 모두가 음성치료 횟수 집단 간에 유의한 차를 보이지 않았다. VA1과 VA2의 CSID가 음성치료 횟수 집단 간 유의한 차를 보인 반면 G 척도는 VA1에서만 유의한 차를 보일 뿐 VA2에서는 치료 횟수가 많을수록 G 척도가 높았으나 유의한 차는 없었다. 이러한 이유는 G 척도는 4점 척도로 측정되므로 작은 음질의 변화에는 민감하지 못하기 때문이다[12].
4회기 이상의 지속적인 음성치료를 받은 환자들 모두는 첫 음성치료 후에도 G와 CSID가 각각 1과 5.88 이상으로 정상음질을 산출할 수 없었던 환자들로서 지속적인 음성치료를 필요로 했던 환자들이었다. 음성치료를 필요로 하는 준거로 음질은 중요한 기준이 된다. 음질의 비정상정도 및 장기간의 음성치료와 관리를 요하는 환자들의 선별 및 치료계획을 위한 객관적인 기준으로 CSID(≥5.88)가 사용될 수 있을 것으로 생각된다.
결론적으로 술 후 음성치료는 후두미세수술 환자들이 더 좋은 음성산출방법을 찾는 데에 도움이 되며, 술 후 음성분석이 지속적인 음성치료를 필요로 하는 환자의 선별에 도움이 될 것으로 사료된다.
REFERENCES
1. Shin YS, Chang JW, Yang SM, Wu HW, Cho MH, Kim CH. Persistent dysphonia after laryngomicrosurgery for benign vocal fold disease. Clin Exp Otorhinolaryngol. 2013; 6(3):166–70.

2. Wang NM, Huang TS. [A vocal treatment plan for voice disorders after phonosurgery--a preliminary study]. Changgeng Yi Xue Za Zhi. 1994; 17(2):144–8.
3. Béquignon E, Bach C, Fugain C, Guilleré L, Blumen M, Chabolle F, et al. Long-term results of surgical treatment of vocal fold nodules. Laryngoscope. 2013; 123(8):1926–30.

4. Petrovic-Lazic M, Jovanovic N, Kulic M, Babac S, Jurisic V. Acoustic and perceptual characteristics of the voice in patients with vocal polyps after surgery and voice therapy. J Voice. 2015; 29(2):241–6.

5. Kaneko M, Shiromoto O, Fujiu-Kurachi M, Kishimoto Y, Tateya I, Hirano S. Optimal duration for voice rest after vocal fold surgery: randomized controlled clinical study. J Voice. 2017; 31(1):97–103.

7. Fant G. Acoustic theory of speech production: with calculations based on X-ray studies of Russian articulations. The Hague: Mouton;1970.
8. Lin L, Sun N, Yang Q, Zhang Y, Shen J, Shi L, et al. Effect of voice training in the voice rehabilitation of patients with vocal cord polyps after surgery. Exp Ther Med. 2014; 7(4):877–80.

9. Seo IH, Jung D, Han HJ, Moon JH, Chung PS, Lee SJ. Analysis of acoustic parameters to objectively reflect the change of voice quality before and after surgery in benign vocal fold mucosal disorders. Korean J Otorhinolaryngol-Head Neck Surg. 2016; 59(11):775–9.

10. Baek MJ, Hwang BH, Wang SG. Prediction of postoperative voice by speech synthesis in benign laryngeal diseases. Korean J Otolaryngol-Head Neck Surg. 2002; 45(3):279–84.
11. Uloza V, Saferis V, Uloziene I. Perceptual and acoustic assessment of voice pathology and the efficacy of endolaryngeal phonomicrosurgery. J Voice. 2005; 19(1):138–45.

12. Nemr K, Simões-Zenari M, Cordeiro GF, Tsuji D, Ogawa AI, Ubrig MT, et al. GRBAS and Cape-V scales: high reliability and consensus when applied at different times. J Voice. 2012; 26(6):812. e17-22.

13. Park SH, Lee SG, Cho NS, Lee MJ, Lee BD, Chang HS, et al. A study for changes of acoustic parameters between pre and postoperative voice in laryngeal nodule and polyp. Korean J Otolaryngol-Head Neck Surg. 1999; 42(5):634–8.
14. Nam SY, Park JH, Jeon HG, Kim SY. Acoustic analysis of benign vocal cord lesions: before and after microlaryngeal surgery. Korean J Otolaryngol-Head Neck Surg. 1998; 41(7):925–8.
Fig. 1.
Auditory perceptual analysis with GRBAS scale. When compared preoperative voice with postoperative voice by vocal fold diseases, postoperative voice was significantly improved in vocal polyp, cyst, nodule and reinke’s edema, no significant difference or worse in precancerous lesions, early glottic cancer and laryngeal papillomas. Voice quality improved even more after first postoperative voice therapy. VA0: preoperative voice analysis, VA1: postoperative voice analysis, VA2: postoperative voice analysis after first voice therapy, G: overall grade, R: roughness, B: breathiness, S: strain, ca.leuko.papill.: early glottic cancer, leukoplakia and laryngeal papillomatosis.
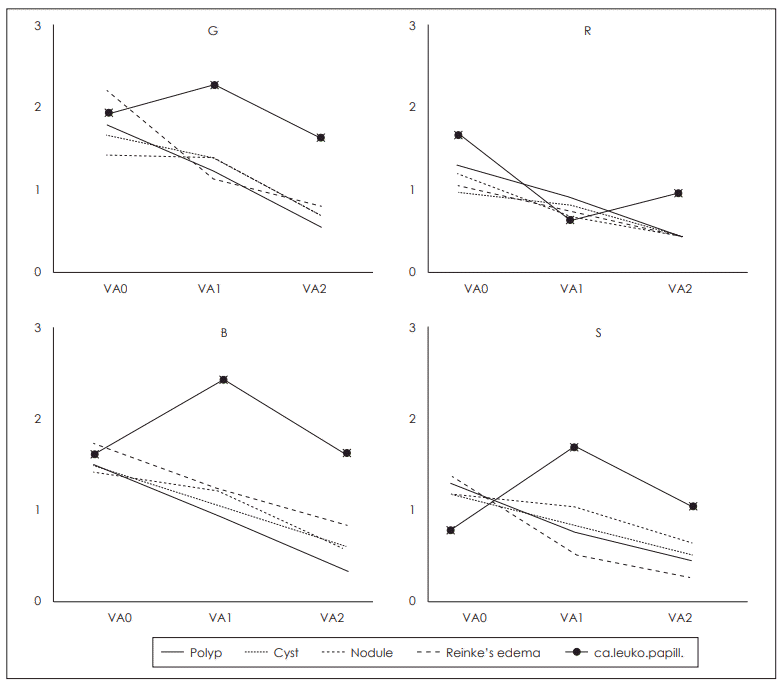
Fig. 2.
Acoustic analysis. F0 was not significantly changed after laryngeal microsurgery, but it tended to increase after first postoperative voice therapy. Multi-dimensional voice program parameters (%Jitt, %Shim, vF0, sAPQ) showed a tendency of decrease in VA2 compared to VA1. CPP was increased and CSID was decreased in VA2, which indicating improvement of voice quality after postoperative voice therapy. VA0: preoperative voice analysis, VA1: postoperative voice analysis, VA2: postoperative voice analysis after first voice therapy, F0: fundamental frequency, vF0: fundamental frequency variation, sAPQ: smoothed amplitude perturbation quotient, CPP: cepstral peak prominence, CSID: cepstral spectral index of dysphonia, ca.leuko.papill.: early glottic cancer, leukoplakia and laryngeal papillomatosis, NI: normal index.
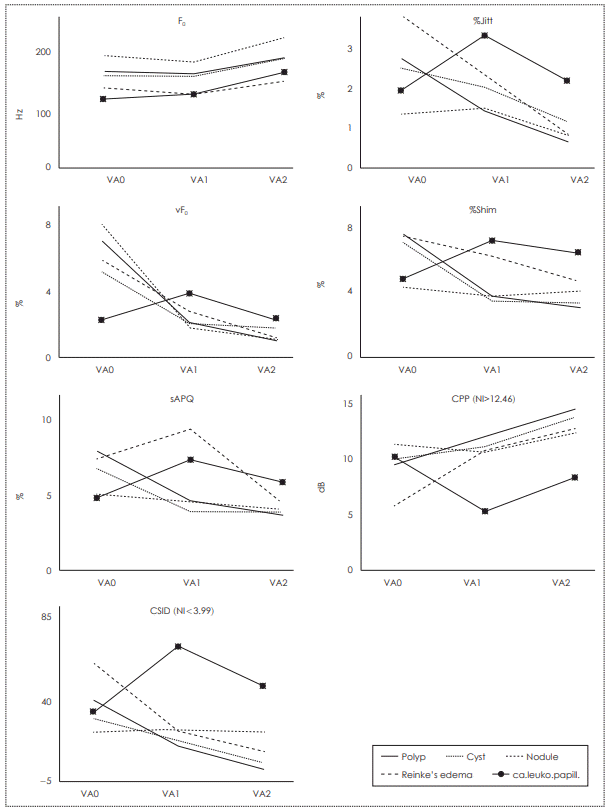
Fig. 3.
Receiver operating characteristic curves. When the CSID was 5.88 or higher after first postoperative voice therapy, the area under the curve area showed the highest predictive power of 0.78, with a sensitivity of 100% and a specificity of 68%. CSID: cepstral spectral index of dysphonia, VA2: postoperative voice analysis after first voice therapy.
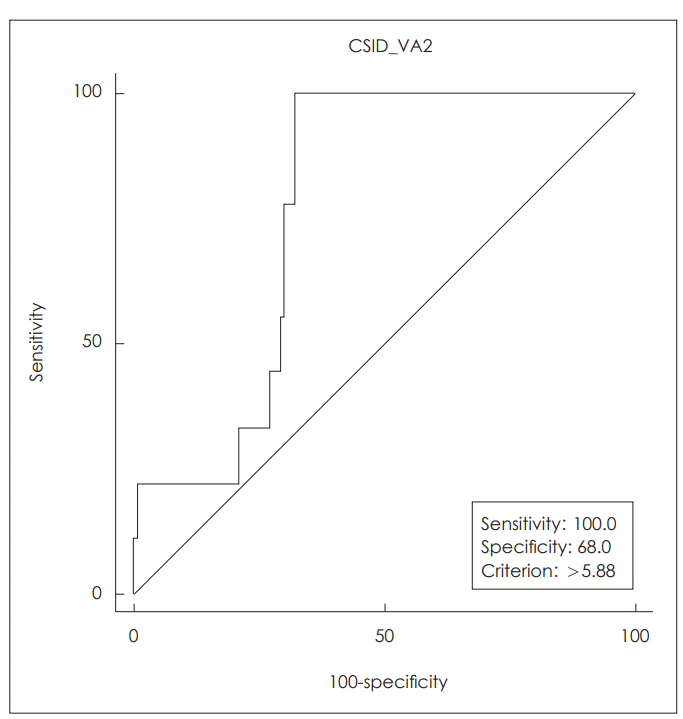
Table 1.
Demographic characteristics of the patients
Table 2.
Auditory perceptual analysis
| Dependent variable | VA0 | VA1 | VA2 | p-value (post hoc)* |
|---|---|---|---|---|
| Grade | 1.78±0.67 | 1.31±0.57 | 0.65±0.51 | <0.001a,b,c |
| Roughness | 1.20±0.85 | 0.81±0.73 | 0.41±0.49 | <0.001a,b,c |
| Breathiness | 1.38±0.80 | 0.94±0.68 | 0.36±0.56 | <0.001a,b,c |
| Strain | 1.07±0.80 | 0.63±0.71 | 0.26±0.43 | <0.001a,b,c |
Table 3.
Acoustic analysis
| Dependent variable | VA0 | VA1 | VA2 | p-value (post hoc)* |
|---|---|---|---|---|
| F0 | 155.58±44.19 | 153.40±47.18 | 178.28±41.54 | <0.001b,c |
| M | 126.62±22.97 | 122.00±31.90 | 146.89±21.39 | <0.001b,c |
| F | 193.07±35.64 | 192.32±30.33 | 217.45±24.04 | <0.001b,c |
| %Jitt | 2.77±2.10 | 1.73±1.13 | 0.87±0.87 | <0.001a,b,c |
| %Shim | 6.85±4.80 | 3.80±2.61 | 3.08±2.04 | <0.001a,b,c |
| vF0 | 6.64±10.71 | 2.30±3.06 | 1.18±1.09 | <0.001a,b,c |
| sAPQ | 6.98±4.34 | 4.45±2.60 | 3.48±1.94 | <0.001a,b,c |
| CPP | 9.44±3.64 | 11.15±2.99 | 13.48±2.54 | <0.001a,b,c |
| CSID | 35.65±2.98 | 16.97±2.32 | 5.72±1.73 | <0.001a,b,c |
VA0: preoperative voice analysis, VA1: postoperative voice analysis, VA2: postoperative voice analysis after first voice therapy, F0: fundamental frequency, M: male, F: female, vF0: fundamental frequency variation, sAPQ: smoothed amplitude perturbation quotient, CPP: cepstral peak prominence, CSID: cepstral spectral index of dysphonia
Table 4.
Voice quality measured by Grade of auditory perceptual analysis according to number of voice therapy
| No. of voice therapy (patients) | VA0 | VA1 | VA2 |
|---|---|---|---|
| 1 (n=53) | 1.67±0.68 | 1.17±0.49 | 0.55±0.53 |
| 2 (n=35) | 1.86±0.68 | 1.34±0.58 | 0.69±0.57 |
| 3 (n=12) | 1.83±0.72 | 1.42±0.51 | 0.75±0.58 |
| ≥4 (n=9) | 2.00±0.87 | 1.89±0.93 | 1.00±0.66 |
| p-value (post hoc)* | 0.445 | 0.006a | 0.127 |
Table 5.
Voice quality measured by cepstral spectral index of dysphonia according to number of voice therapy
| No. of voice therapy (patients) | VA0 | VA1 | VA2 |
|---|---|---|---|
| 1 (n=53) | 34.8±29.5 | 12.1±14.9 | 3.2±12.9 |
| 2 (n=35) | 36.9±25.9 | 14.9±24.3 | 5.2±18.0 |
| 3 (n=12) | 33.0±32.0 | 26.0±26.2 | 5.1±16.1 |
| ≥4 (n=9) | 39.3±45.1 | 41.5±37.4 | 23.2±29.0 |
| p-value (post hoc)* | 0.955 | 0.002a,b | 0.014a,b,c |




 PDF
PDF Citation
Citation Print
Print


 XML Download
XML Download