Abstract
Abdominal compartment syndrome (ACS) involves adverse physiologic consequences arising from the increased intra-abdominal pressure, leading to high mortality. However, this syndrome has been scarcely reported in pediatric emergency settings. We describe a 10-year-old boy with ACS presenting with painful abdominal distension, oliguria, and dyspnea. Despite the absence of known congenital anomalies, he had undergone frequent episodes of constipation since 5 years of age, and had not defecated for recent 2 months. With computed tomography scans showing the entire colorectal distension, his manifestations were considered to have stemmed from congenital aganglionic megacolon, which had gone undetected. This case underlines the needs for considering ACS and consequent surgical decompression in a child with severe abdominal distension.
Go to : 
소아에서 복강구획증후군의 정의는 복강내압이 10 mmHg 이상으로 지속하고, 상승한 복강내압이 장기의 기능장애를 유발 또는 악화하는 것이다[1]. 복강구획증후군의 발생률 및 사망률은 각각 0.6%-34% 및 16%-100%로, 발병 시 치명적이므로 초기에 감별해야 한다[1]. 본 저자가 파악한 바에 따르면, 소아 복강구획증후군에 대해서 소수의 증례만 보고되었다[2,3].
소아는 성인보다 평균동맥압이 낮으므로, 비교적 낮은 복강내압에서 다기관부전이 발생할 수 있다. 복강내 고혈압(intra-abdominal hypertension)으로 인한 복부관류압 감소가 관류저하로 이어져, 창자가 손상되고 산증이 악화한다. 특히, 신장내 관류저하는 신기능을 떨어뜨린다[4]. 대정맥 및 횡격막 압박은 흉강내압을 높이고, 이는 정맥혈복귀를 방해하여 심박출량이 감소한다[5]. 복강내 고혈압으로 인해 상승한 횡격막은 폐의 기능잔기용량을 줄이고 압박으로 인한 무기폐를 유발하여, 저산소증이 악화된다[6].
소아에서 복강구획증후군의 원인은 복벽 순응도 감소(예: 복벽의 선천 결손 및 화상), 창자 내용물 증가(예: 선천거대결장증), 복강내 내용물 증가(예: 간비장비대및 복수), 모세혈관 누출(예: 과도한 수액요법)이다[1]. 본 저자는 통증을 동반한 복부팽만, 핍뇨, 호흡곤란으로 응급실을 방문한 10세 남자가 선천거대결장증의 지연 발현으로 의심되는 병소와 함께 복강구획증후군을 시사하는 영상소견을 보인 증례를 공유하고자 한다. 본 연구는 본원 임상연구심의위원회의 승인을 받고 시행했다(IRB no. UC21ZISI0075).
Go to : 
만성 변비 외 건강하던 10세 남자가 방문 당일 복통이 악화하고 소변량이 감소하며 구토하여, 부모와 함께 걸어서 본원 응급실을 방문했다. 방문 1일 전 저녁, 평소보다 배가 불러 보였고 소변량이 줄고 구토하기 시작했다. 하지만 환자가 병원 방문을 거부했고, 부모도 환자가 5세부터 변비를 지속하여 상기 증상을 가볍게 여겼다. 구토는 물 마실 때마다 반복했고, 총 4회 구토 중 방문 당일 1회는 콜라 색을 띠었다. 환자는 방문 2개월 전부터 대변을 한 번도 보지 못했고, 5일 전 bisacodyl을 복용했지만 역시 대변을 보지 못했다.
방문 당시, 지남력은 정상이고 의식은 명료했으며, 상기 증상에 추가로 목마름과 피로감을 호소했다. 초기 활력징후는 혈압 87/58 mmHg, 심박수 185회/분, 호흡수 20회/분, 체온 38.1℃, 산소포화도 99%였다. 신체측정 결과, 키 133 cm (10-25백분위수), 체중 27 kg (5-10백분위수, 최근 체중 30 kg), 체질량지수 15.3 kg/m2 (5-10백분위수)였다. 신체검사에서 입안은 건조했고 가벼운 가슴벽뒤당김이 보였지만, 가슴 청진, 타진, 촉진에서 기타 이상 징후는 없었다. 복부팽만이 심했고 장음은 감소했으며, 복부 전반에 압통이 있었으나 반동압통은 없었다. 간비장비대 및 복부 종괴는 없었고, 피부긴장도는 감소했다.
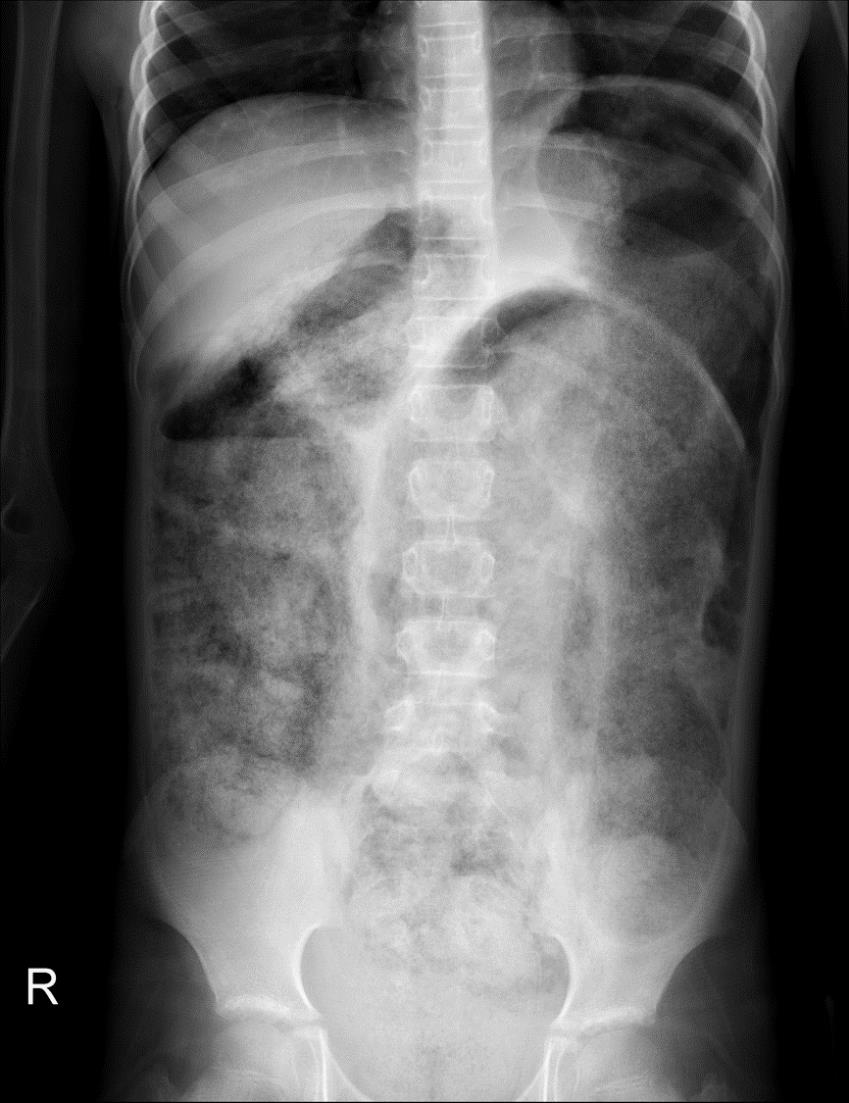
방문 20분 뒤 촬영한 일반영상에서 전체 대장의 심한 정체를 확인했다(Fig. 1). 담당 전문의는 검사실 검사, 컴퓨터단층촬영, 수액요법이 즉시 필요하며, 대장의 심한 정체로 수술적 치료가 필요하다고 부모에게 설명했다. 그러나, 부모가 관장을 제외한 검사 및 처치를 거부하여 관장부터 시행했다. 관장 후에도 대변을 보지 못했지만, 부모는 추가 검사 및 처치 없이 계속 퇴원을 요구했다. 부모에게 상태 악화 가능성과 검사 및 처치 필요성을 여러 차례 설명했으나, 계속 거부했다. 결국 담당 전문의는 컴퓨터단층촬영 및 검사실 검사를 강행했다.
방문 2시간 뒤 보고된 말초혈액검사에서 혈색소 18.4 g/dL, 백혈구 14,890/μL, 혈소판 517,000/μL, C반응단백질은 10.6 mg/dL, 혈액요소질소 64.4 mg/dL, 크레아티닌 2.1 mg/dL, 아미노기전달효소는 정상 범위였다. 나트륨 137.0 mEq/L, 칼륨 4.8 mmEq/L, 염화물 93.0 mEq/L, 칼슘 9.3 mg/dL, 인 12.3 mg/dL (참고치: 2.4-4.5), 마그네슘 5.1 mg/dL (참고치: 1.9-3.1)였다. 정맥혈가스분석에서 pH 7.13, 이산화탄소 분압 50.8 mmHg, 산소 분압 27.7 mmHg, 탄산수소염 16.4 mmol/L, 염기결핍 13.1 mmol/L, 음이온차는 27.6으로, 호흡 및 대사 산증을 보였다. 소변은 방문 4시간 뒤 처음 보았고, 비중이 1.039로 상승한 것 외 이상 소견은 없었다.
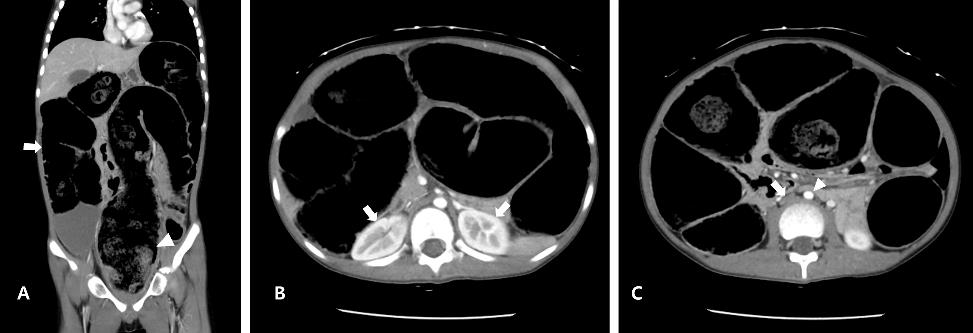
방문 1시간 30분 뒤 촬영한 컴퓨터단층촬영에서 전체 대장 및 직장의 심한 확장이 있었고, 판독에 따르면 선천거대결장증이 의심됐다(Fig. 2A). 또한, 양쪽 신장이 뒤로 밀렸고(Fig. 2B), 하대정맥은 눌려 있었다(Fig. 2C).
초기에 급속 수액 투여를 시작했고, 2시간 뒤 다시 시행한 정맥혈가스분석에서 pH 7.25, 이산화탄소 분압 46.6 mmHg, 산소 분압 23.1 mmHg, 탄산수소염 19.1 mmol/L, 염기결핍 7.2 mmol/L로, 산증은 약간 호전됐다. 의식 수준 및 전신 상태는 방문 당시와 비슷했다. 감압을 위해 코위관 및 폴리도뇨관을 삽입했지만, 직장관은 진입이 되지 않아 삽입하지 못했다. 이후 응급수술 및 혈액투석 등 추가 처치를 위해 외부병원 이송을 결정했다. 이송 직전(방문 4시간 뒤), 환자가 다소 혼돈된 상태로 과민한 반응을 보이며, 코위관을 스스로 제거했다. 외부병원 도착 당시 의식이 혼미했고, 이후 심장무수축이 발생하여 20분간 심폐소생술 후 자발순환을 일단 회복했지만, 결국 총 3회 심폐소생술 끝에 사망했다.
Go to : 
선천거대결장증이 연장아에서 진단되면 만성 변비에 구토, 복부팽만, 성장장애를 동반하는 점에서 기능 변비와 다르다. 본 증례 환자는 이러한 임상증상과 컴퓨터단층촬영에서 보인 대장의 심한 확장을 근거로, 복부팽만의 원인으로 선천거대결장증을 추정할 수 있었다. 또한 저혈압, 대사산증, 핍뇨, 크레아티닌 상승 등 다기관부전의 징후를 동반하여, 선천거대결장증이 진행하여 복강구획증후군이 합병된 것으로 추론한다. 독성거대결장증과 감별해야 하지만, 염증장질환의 과거력이 없고 추후 대변에서 병원성균이 확인되지 않았으며 쇼크 징후가 현저했다는 점은 선천거대결장증에 의한 복강구획증후군을 뒷받침한다. 실제로, 선천거대결장증이 유발한 복강구획증후군 증례가 보고된바 있다[2].
복강내압 측정에는 방광내압 측정이 가장 자주 쓰이며 삽입한 폴리도뇨관을 압력변환기에 연결하여 확인하지만, 이를 임상에 적용하기가 현실적으로 어렵다[7,8]. 폴리도뇨관에 압력계를 연결하여 두덩결합으로부터 물의 높이를 측정함으로써 압력을 확인할 수도 있다[9].
세계복강구획증후군학회(World Society of the Abdominal Compartment Syndrome, WSACS)는 복강내압 증가에 대해, 원인이 되는 복강내 내용물 배출, 수액 공급, 관류 유지 등 비수술적 요법을 우선 권고한다. 하지만, 이 전략이 실패하면 즉시 수술적 감압이 필요하다. 복강내 고혈압이 지속할수록 기관부전이 악화하므로, 지체 없이 감압을 위한 개복을 시행해야 한다[10].
Je 등[11]은 영상검사에서 하대정맥 압축, 복수, 피하부종, 또는 신장의 불균질한 조영증강이 보이면 복강구획증후군을 의심할 수 있다고 제시했다. 본 증례의 컴퓨터단층촬영에서 신장의 불균질한 조영증강을 제외한 상기 소견을 확인했다. 복통 및 복부팽만 등으로 시행한 단층촬영에서 상기 영상소견이 있으면, 복강구획증후군을 고려해야 한다.
본 증례 환자는 선천거대결장증을 진단받지 못하고 지냈던 것으로 추정하며, 다기관부전을 보여 복강구획증후군으로 진단된 후 사망했다. 이송 직전 의식이 저하되어 기관내삽관을 고려했으나, 환자의 과민성으로 인해 이송 중 발관되거나 진정제로 인해 의식 또는 호흡이 저하될 위험이 있어, 삽관하지 않은 상태로 이송했다. 이송이 길어지면서 의식이 더 악화한 점을 고려하면, 삽관 후 이송이 예후를 개선할 수 있었을 것으로 생각한다. WSACS 권고대로 복강내 내용물을 배출하기 위해 투여한 관장액이 오히려 복강내압 상승에 기여했을 수도 있다.
복강구획증후군은 드물지만, 초기에 의심하지 않으면 신속한 진단 및 수술적 감압이 어렵고, 적절한 시기를 놓치면 치명적이다.
Go to : 
References
1. Thabet FC, Ejike JC. Intra-abdominal hypertension and abdominal compartment syndrome in pediatrics. A review. J Crit Care. 2017; 41:275–82.

2. Birkhahn BH, Gaeta TJ. Abdominal compartment syndrome in a patient with congenital megacolon. Pediatr Emerg Care. 2000; 16:176–8.

3. DeCou JM, Abrams RS, Miller RS, Gauderer MW. Abdominal compartment syndrome in children: Experience with three cases. J Pediatr Surg. 2000; 35:840–2.

4. Hecker A, Hecker B, Hecker M, Riedel JG, Weigand MA, Padberg W. Acute abdominal compartment syndrome: current diagnostic and therapeutic options. Langenbecks Arch Surg. 2016; 401:15–24.

5. Balogh ZJ, Malbrain M. Resuscitation in intra-abdominal hypertension and abdominal compartment syndrome. Am Surg. 2011; 77 Suppl 1:S31–3.
6. Cheatham ML. Abdominal compartment syndrome: pathophysiology and definitions. Scand J Trauma Resusc Emerg Med. 2009; 17:10.

7. Kirkpatrick AW, Roberts DJ, De Waele J, Jaeschke R, Malbrain ML, De Keulenaer B. Intra-abdominal hypertension and the abdominal compartment syndrome: updated consensus definitions and clinical practice guidelines from the World Society of the Abdominal Compartment Syndrome. Intensive Care Med. 2013; 39:1190–206.

8. Stassen NA, Lukan JK, Dixon MS, Carrillo EH. Abdominal compartment syndrome. Scand J Surg. 2002; 91:104–8.

9. Kron IL, Harman PK, Nolan SP. The measurement of intra-abdominal pressure as a criterion for abdominal re-exploration. Ann Surg. 1984; 199:28–30.

Go to : 




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download