This article has been
cited by other articles in ScienceCentral.
Abstract
Nora et al. first reported a bizarre parostealosteochondromatous proliferation (BPOP) as a small size bone malformation mainly in the foot and hand in April 1983 that was called Nora’s lesion or Nora’s disease. Nora’s disease is known for its low incidence and is characterized as a benign lesion, without a malignancy or metastasis with different histological, radiological, and clinical features from other common lesions. Several cases of Nora’s disease on the hand, foot, and long bone have been reported in Korea. This paper reports a case of BPOP of the proximal phalanx of the great toe.
Go to :

Keywords: Proximal phalanx of great toe, Bizarre parostealosteochondromatous proliferation, Nora’s disease
기괴 방골성 골연골성 증식증(bizarre parostealosteochondromatous proliferation, BPOP)은 1983년4월 Nora 등이 발과 손에 주로 발생하는 작은 크기의 골이상 증식을 처음 보고하면서 알려졌으며 이후 노라씨 병변(Nora’s disease)이라 불리게 되었다. 현재까지 밝혀진 바로 발생 빈도는 높지 않으며 일반적으로 볼 수 있는 다른 병변들과 구분되는 조직학적, 방사선학적, 임상적 특징과 함께 악성화나 전이를 보이지 않는 양성 병변이다. 비교적 성장 속도가 빠른 병변이며 부피 증가로 인한 압박에 의해 증상이 나타난다. 수술적 제거 후에도 재발 빈도가 높은 질환으로 수술 후에도 지속적인 외래 추시가 필요하다. 국내에서도 수부, 족부, 장골에 발생한 드문 예들이 보고된 바 있으며 저자들은 무지근위지골에 발생한 골성 종양으로 내원한 환자에서 기괴 방골성 골연골성 증식증 1예를 경험한 바, 이에 대해 증례 보고를 하고자 한다. 본 연구는 본원의 임상연구윤리위원회(Institutional Review Board)로부터 승인을 받아 진행하였다(WMCSB202110-69).
Go to :

증례 보고
평소 건강하던 54세 여자가 외상력 없이 3년 전부터 좌측 무지가 부어오르는 증상으로(
Fig. 1) 타 병원에서 초음파 시행 후 미세골절로 진단받아 본원 외래로 내원하였으며, 연부조직 종양이 의심되어 영상의학적 검사를 시행하였다. 족부 단순 방사선상 석회화된 종양이 무지근위지골 족저부에 확인되었고(
Fig. 2), 이어 시행한 자기공명영상상 무지근위지골의 족저부에 4 cm×3 cm×2 cm의 석회화된 종양이 확인되었다(
Fig. 3). 영상의학적 판독 소견상 건막의 거대세포종(giant cell tumor), 활막육종(synovial sarcoma), 건막의 섬유종(aponeurotic fibroma) 등이 의심되었다. 저자들은 석회화된 종양의 골수와의 연결, 골막 침범 등 더욱 자세히 알아보기 위해 수술 전 컴퓨터 단층촬영(computed tomography, CT) 검사를 시행하였고 CT 소견상 석회화된 종물은 근위지골의 골막에 밀접하게 위치하였으나 골막이나 골수와의 연결성이나 침범은 보이지 않았다(
Fig. 4). 위 환자에서 무지근위지골 이외의 다른 부분에서는 이와 같은 병변이 없었으며 수술 전 시행한 혈액 및 소변 검사상에도 특이 소견은 없어 바로 수술적 절제술을 계획하였다. 수술은 척추 하반신 마취하에 진행되었다. 무지근위지골 족저부의 종물 주변 부위에 피부절개를 가하여 연부조직을 박리한 후 병변을 확인하니 종양의 병변은 석회화되어 있었고, 주변 조직과의 경계가 명확하며 근위지골 골막에 밀접하게 위치하였으나 근위지골과의 직접적인 연결은 보이지 않아 비교적 깨끗하게 박리가 가능하였다(
Fig. 5,
6). 종물을 박리한 후 재발 방지를 위해 주변 일부 조직과 골막을 소작하였다. 조직검사 결과와 임상적, 영상의학적 소견을 종합하여 퇴행성 석회화가 동반된 기괴 방골성 골연골성 증식증으로 진단되었다(
Fig. 7). 수술 후 6개월 추시상 재발 없이 잘 유지되고 있었다(
Fig. 8,
9).
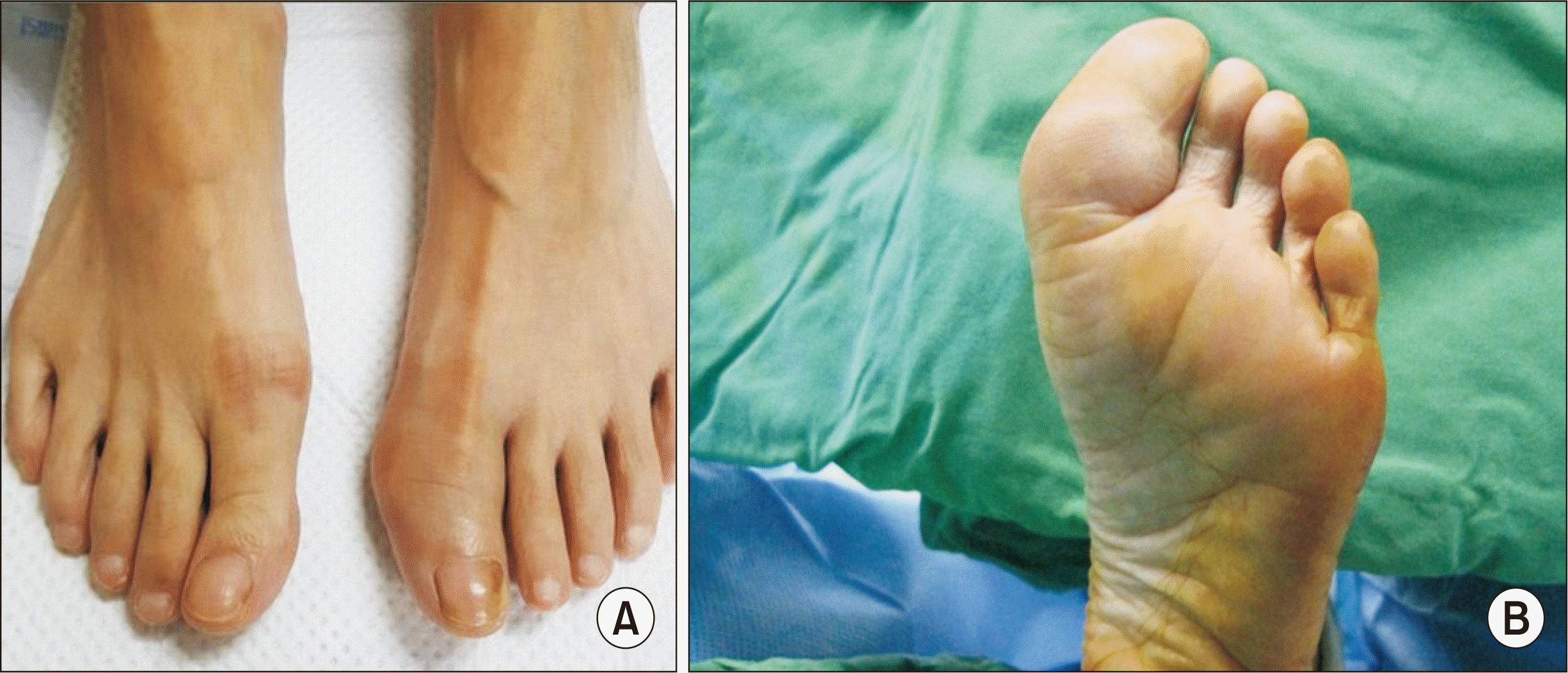 | Figure. 1Preoperative photographs. Dorsal view (A) and plantar view (B) show swelling of proximal phalanx plantar area of patient’s left great toe. 
|
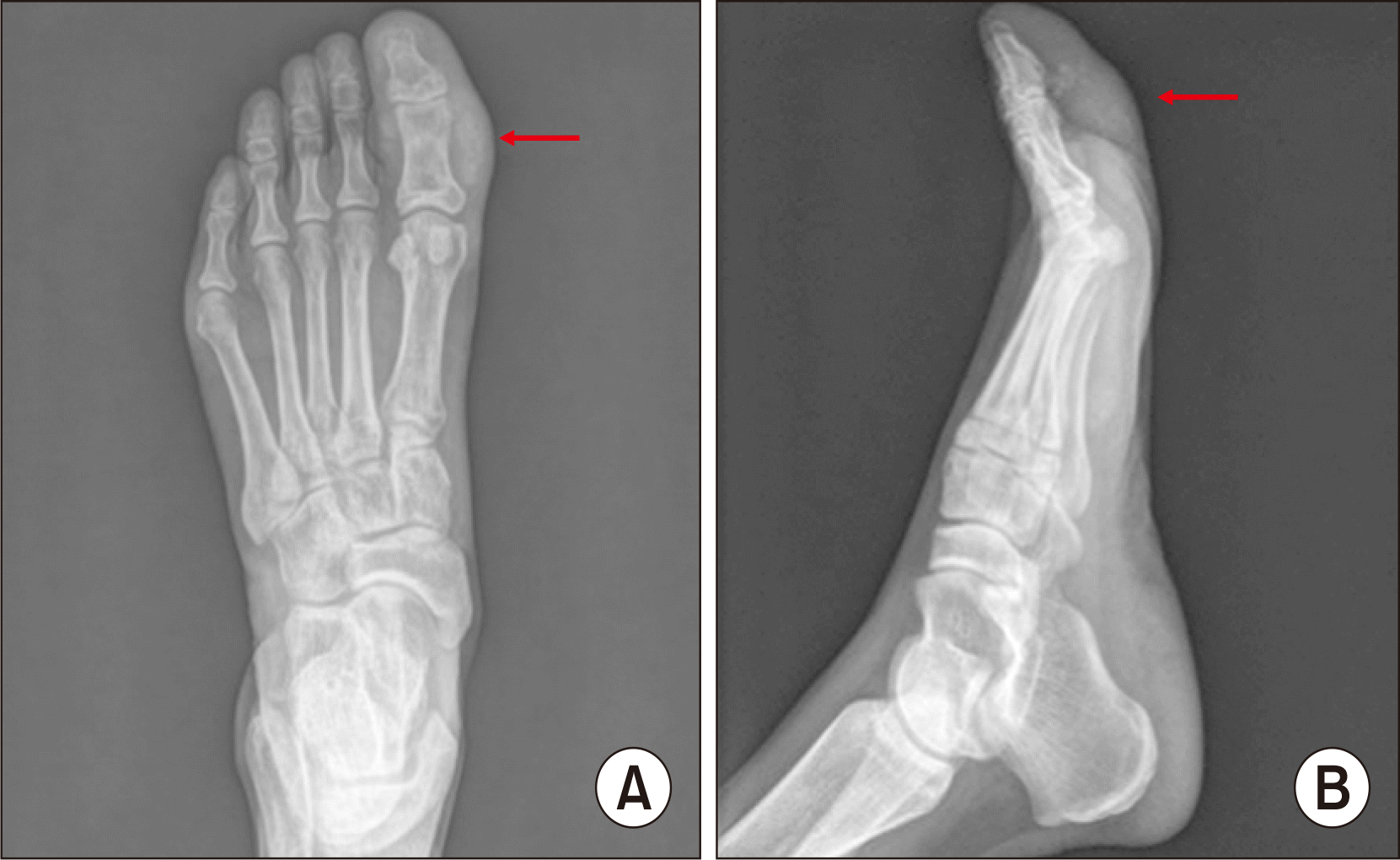 | Figure. 2Preoperative simple radiograph. Foot anteroposterior view (A) shows calcification of both sides of great toe (arrow) and foot lateral view (B) shows calcification of plantar side of great toe (arrow). 
|
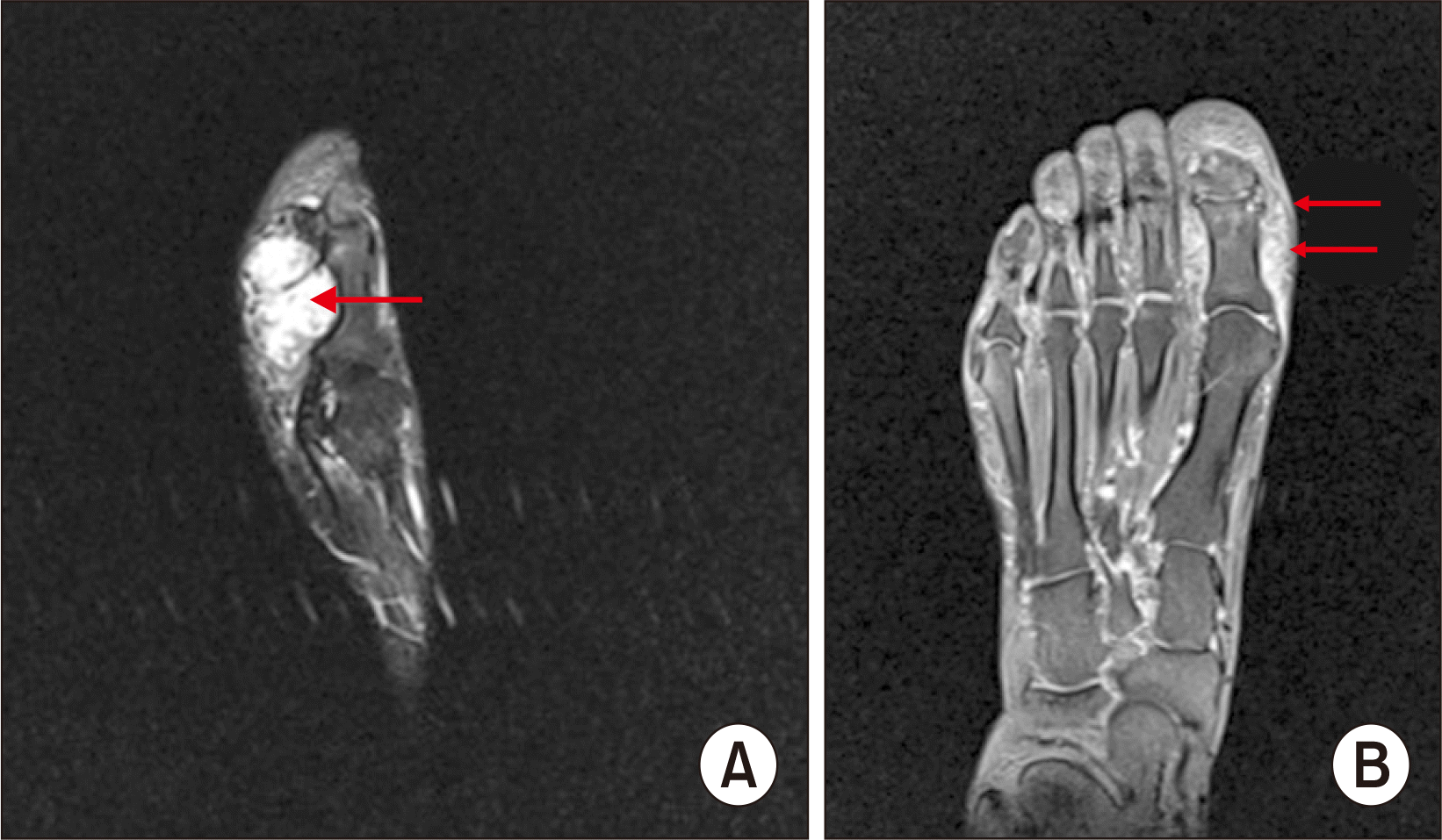 | Figure. 3Magnetic resonance imaging scan. Sagittal T2-weighted fat suppression (fs) image (A) and T1-weighted fs spin echo (se) coronal image (B) show 4 cm×3 cm×2 cm, lobulated marginated, heterogeneous soft tissue mass at left big toe plantar aspect, proximal and distal phalanx level (arrows). 
|
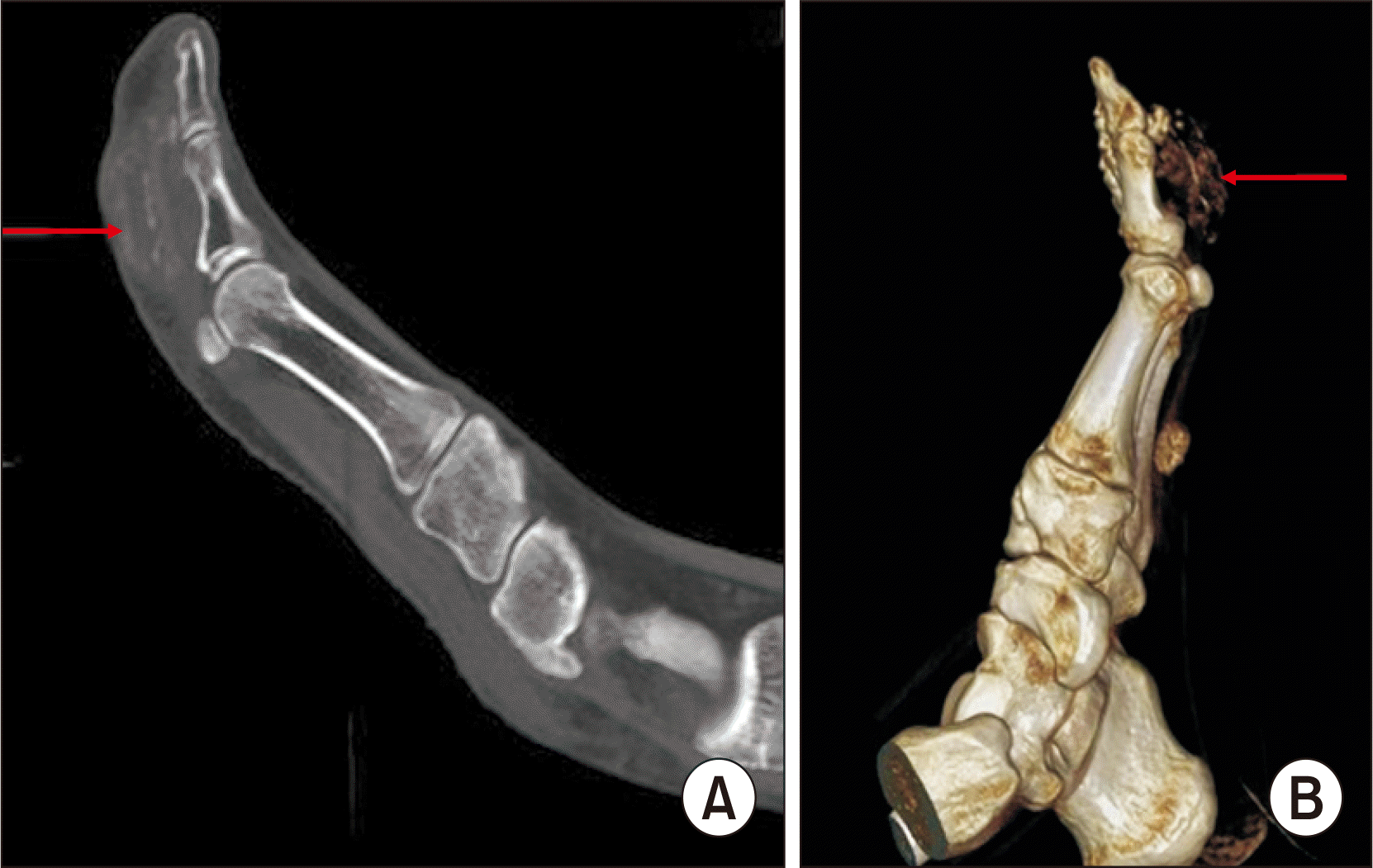 | Figure. 4Computed tomography images. Sagittal view (A) and 3-dimensional reconstructed image (B) show 4 cm×3 cm×2 cm calcified mass attached to the periosteum of left big toe proximal phalanx, without continuity of the medulla or the periosteum (arrows). 
|
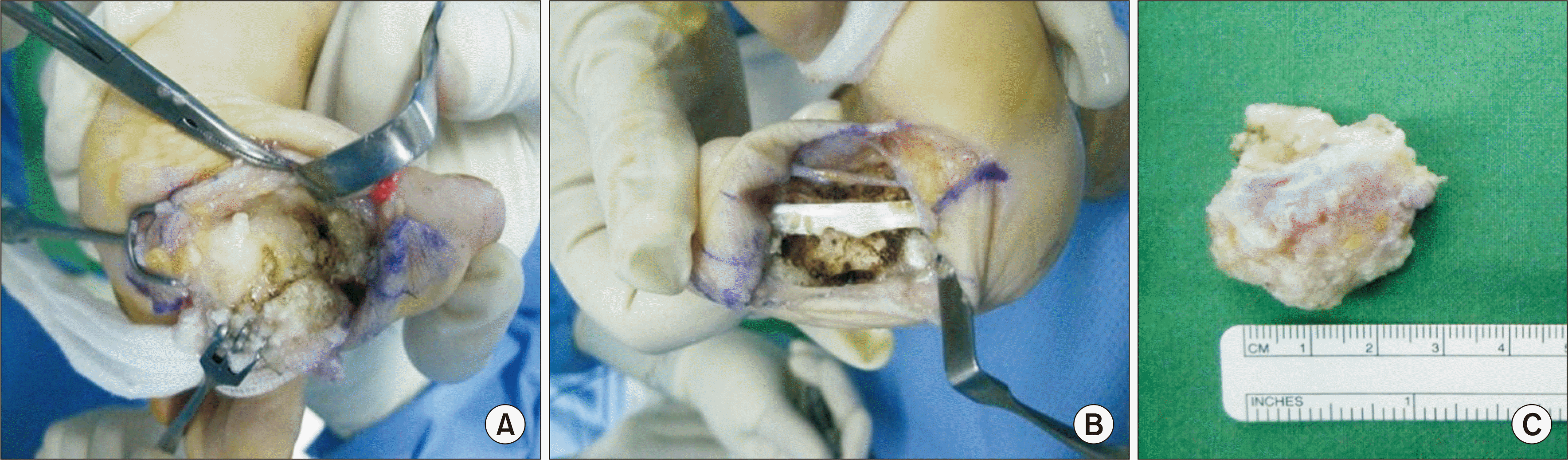 | Figure. 5Clinical photographs during operation. The large calcified mass is located adjacent to the periosteum of proximal phalanx base, but relatively easily dissective (A). After removal of the mass, we saucerized periosteum and adjacent soft tissues to prevent local recurrence (B). The gross appearance of removed mass (C). 
|
 | Figure. 6Gross specimen photograph shows relatively well margined mass lesion. 
|
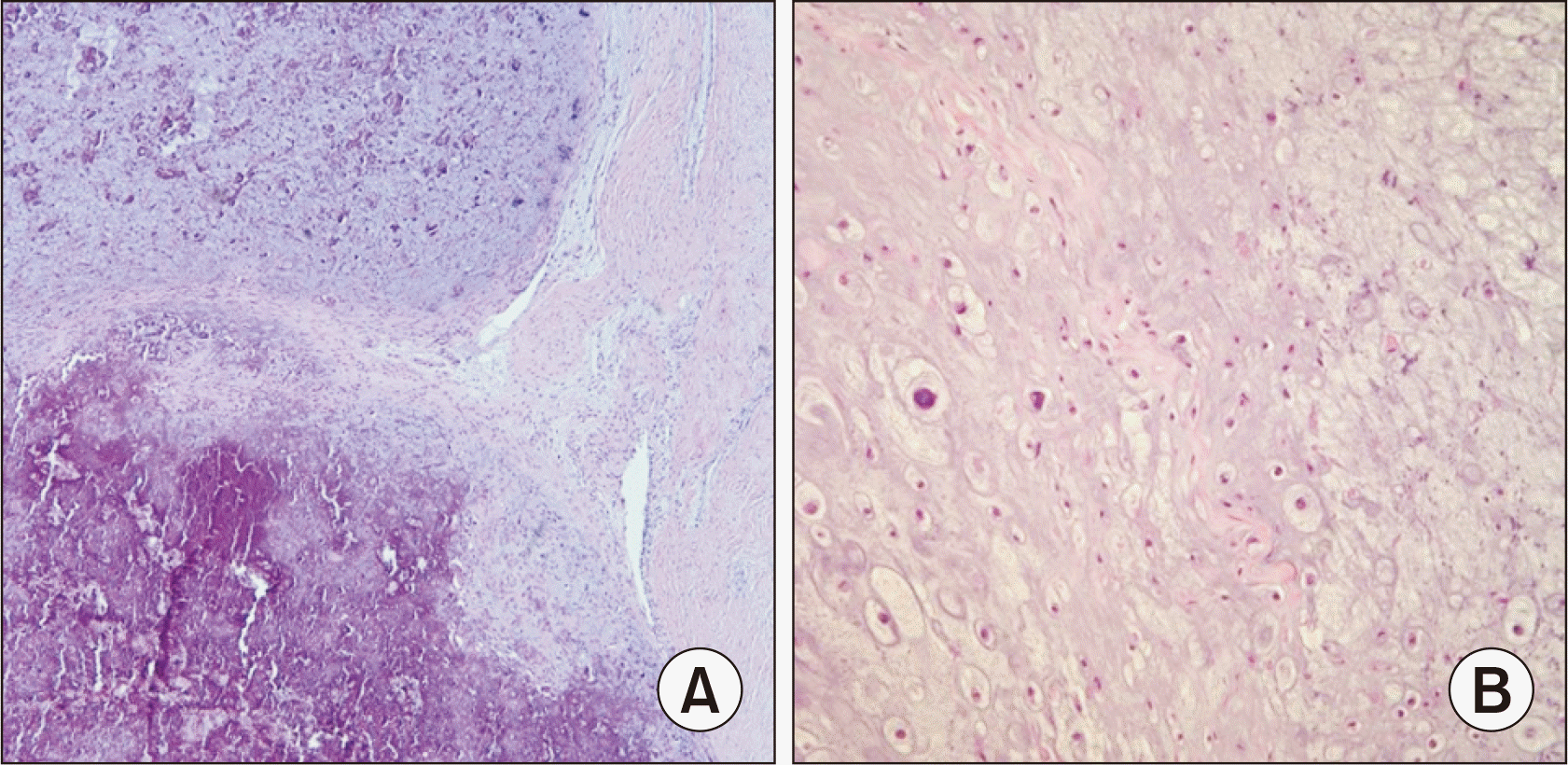 | Figure. 7Microscopic slide view of H&E stain of excision biopsy is showing exuberant dystrophic calcification (A: x40) and disorganized proliferation of fibrous tissue, cartilage and bone (B: x100). Clinicoradiologically, it correlates to bizarre parosteal osteochondromatous proliferation. 
|
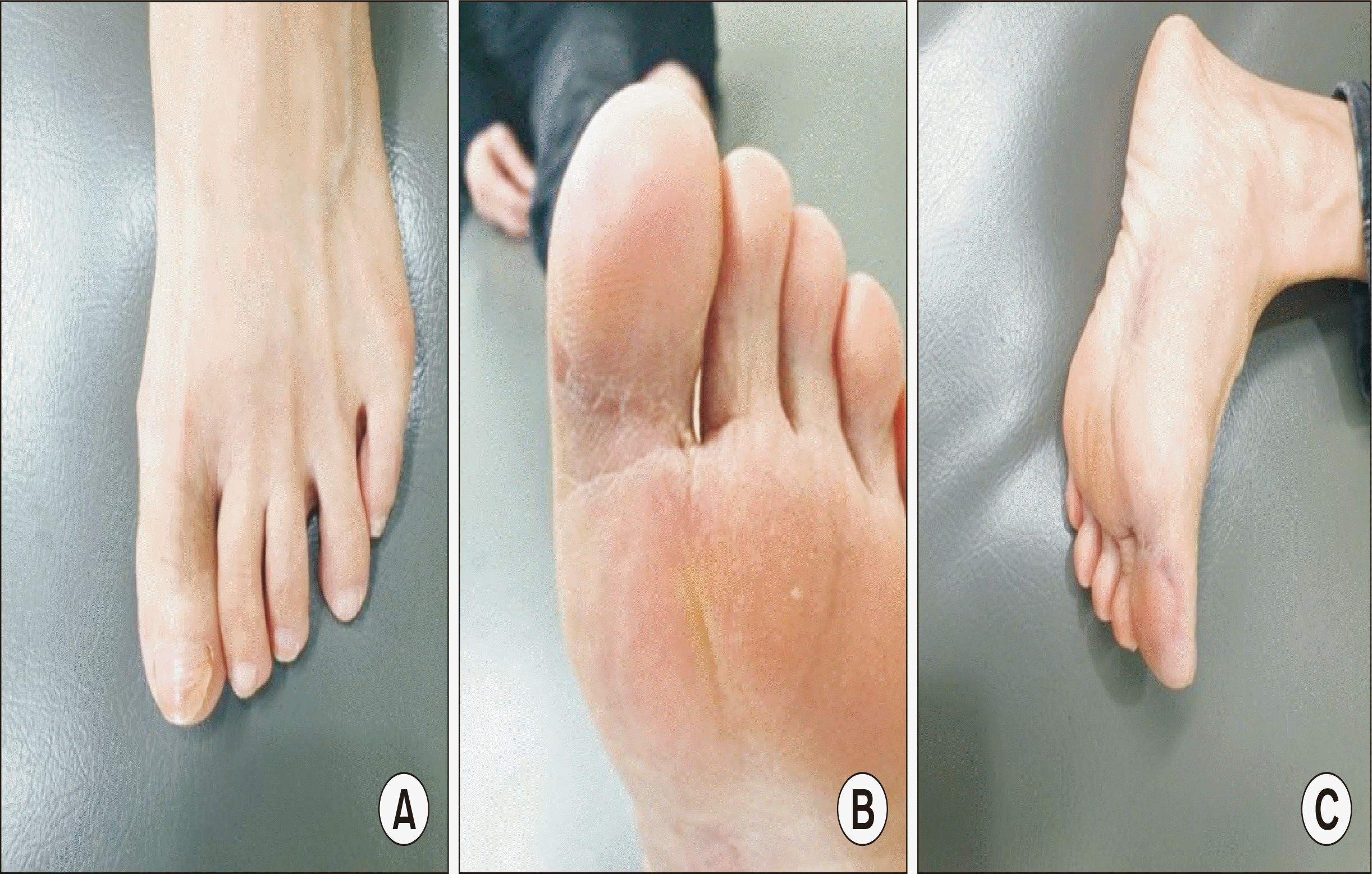 | Figure. 8Postoperative 6 months clinical dorsal (A), plantar (B), and medial (C) appearance. Clinically the patient’s symptoms are resolved without any evidence of recurrence. 
|
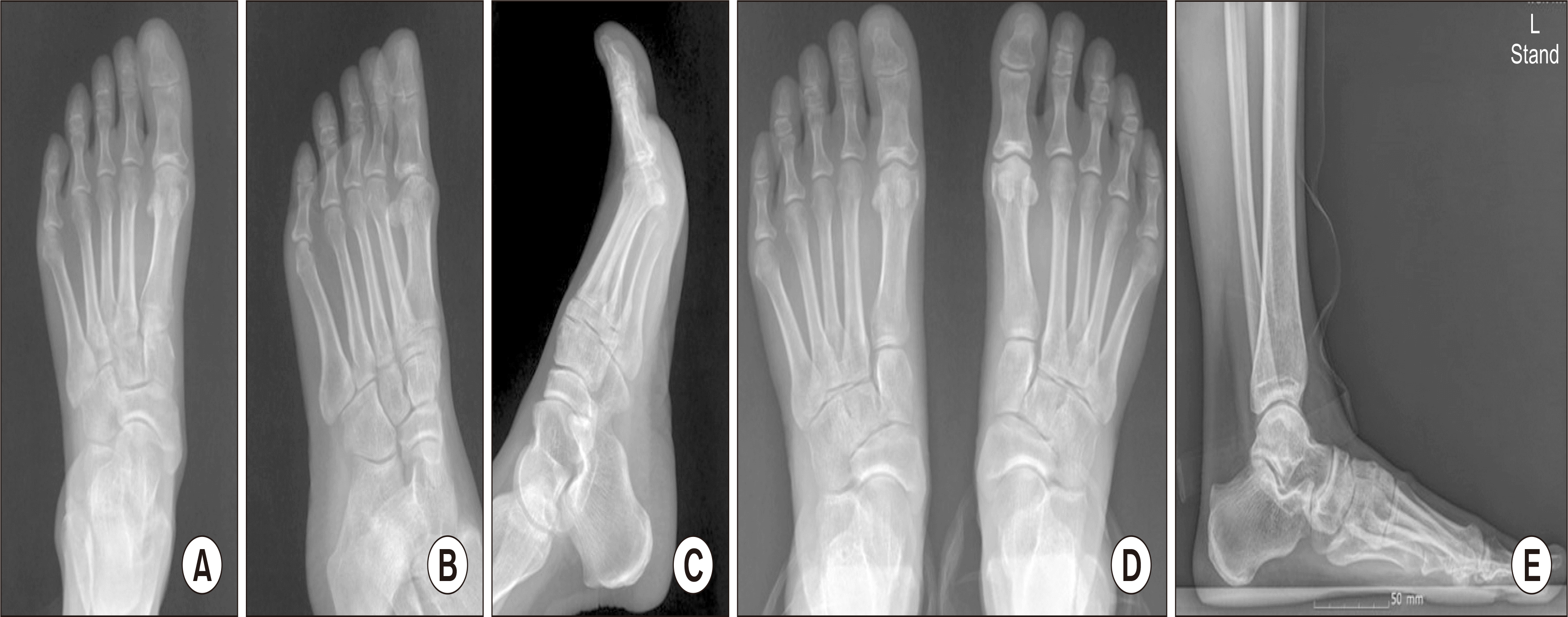 | Figure. 9Postoperative 6 months simple radiograph. Anteroposterior (AP) view (A), oblique view (B), lateral view (C), standing weight bearing AP view (D), and standing weight bearing lateral view (E) show good radiological result and no remnant. 
|
Go to :

고 찰
1983년 4월에 Nora 등
1)에 의해 보고된 기괴 방골성 골연골성 증식증는 발생 빈도가 높지 않고 병변 발생 초기에는 발과 손 같은 상대적으로 크기가 작은 골에서 발생하는 것으로 알려져 있으며 간혹 장골에서도 발생할 수도 있는 것으로 알려져 있다. 성별에 상관없이 비슷한 발생 빈도를 보이며 젊은 나이대에서 호발한다.
2) 병변의 임상 증상은 비교적 성장 속도가 빠른 병변의 부피 증가로 인한 압박에 의해 나타나는 증상이 대부분이나 특이적으로 신경학적 증상은 잘 나타나지 않는다. 수술적 제거 이후에도 재발 빈도가 높아서 지속적인 추시를 통한 재발 여부를 확인해야 한다. 감별 진단이 필요한 질환은 골연골종, 이소성 골연골화, 반응성 골막염, 방골성 골육종, 화골성근염 등이 있으며
3) 위 질환들과의 감별 진단을 위해 Chung 등
4)은 육안 소견, 방사선 소견 등이 도움이 된다고 보고하였다. 조직병리학적으로는 주변부 침윤이 없고, 골소주가 불규칙하고, 분엽상 구조를 보이는데, 이때 골연골종과의 감별이 중요하며 골연골종에서 볼 수 있는 직접적인 골수 연결이 이 병변에서는 없는 것이 특징이다.
1) 치료는 수술적 치료로서 단순 완전 절제이며 앞에서 언급하였듯이 재발 빈도가 높아 Nora 등
1)은 약 50%에서 재발하였으며 이들 중 약 20%가 2번 이상 재발하였다고 보고하였다. Meneses 등
2)도 약 50%에서의 재발과 약 20%에서 2번 이상의 재발을 보고하였으나 재발하여도 악성화나 전이 등은 없었다고 보고하였다. 본 증례에서 수술 후 환자의 임상 증상은 호전되었으나, 재발 가능성에 대한 설명과 함께 지속적인 외래 추시가 필요하다. 위 병변은 골 주변에 비교적 드물게 발생하지만 재발률이 높으므로 다른 병변과의 감별 진단이 필요하며 이를 위해서는 임상 소견뿐만 아니라 조직병리학적 소견, 방사선학적 특징을 종합하여 정확한 진단 및 치료 계획을 세우고 치료하는 것이 중요하다. 이에 저자들은 무지근위지골 주위에 발생한 비교적 흔치 않은 질환인 기괴 방골성 골연골성 증식증 1예를 경험하여 문헌 고찰과 함께 보고하는 바이다.
Go to :











 PDF
PDF Citation
Citation Print
Print






 XML Download
XML Download