증례: 72세 여자 환자가 간 낭종 크기 변화를 주소로 병원을 방문하였다. 환자는 10년 전 인근 병원에서 약 3.2 cm 크기의 간 낭종이 발견되어 복부 초음파 검사로 추적 중이었다. 고혈압, 우울증으로 약물 치료 중이었으며 사회력에서 특이 사항은 없었다. 내원 당시 활력징후는 혈압 120/80 mmHg, 맥박수 70회/분, 체온 36.7℃로 측정되었고 신체 검사에서 특이점은 없었다. 말초혈액 검사에서 백혈구 4,490/mm3, 혈색소 14.8 g/dL, 혈소판 309,000/mm3로 측정되었고, 생화학 검사에서 AST 22 U/L, ALT 21 U/L, 총 빌리루빈 0.9 mg/dL, ALP 66 U/L로 측정되었다.
간 자기공명영상(Gd-EOB-DTPA enhanced MRI)에서 간우엽 제 5, 8번 분절에 걸쳐 약 9 cm 크기의 낭성 종괴가 관찰되었다. 해당 종괴는 지방억제 기법을 이용한 T1 강조 영상에서 저신호 혹은 고신호 강도를 보이는 다방성 낭성 병변(multilocular lesion)으로 보인 반면(Fig. 1A), 지방억제 기법을 이용한 T2 강조 영상에서는 고신호 강도를 보이는 다양한 크기의 포도송이 모양 다발성 낭성 병변(multicystic lesion)으로 보여(Fig. 1B), 낭종의 모양으로 간의 점액성 낭성종양(mucinous cystic neoplasm of the liver, MCN-L)과 담관 내 유두상 점액종양(intraductal papillary mucinous neoplasm of the bile duct, IPMN-B)을 감별하기 어려웠으나, 조영증강 T1 강조 영상에서는 종괴의 낭성 병변은 담관과 연결을 보이지 않았고 조영이 되는 얇은 격벽이 있어(Fig. 1C) MCN-L 가능성이 높았다.
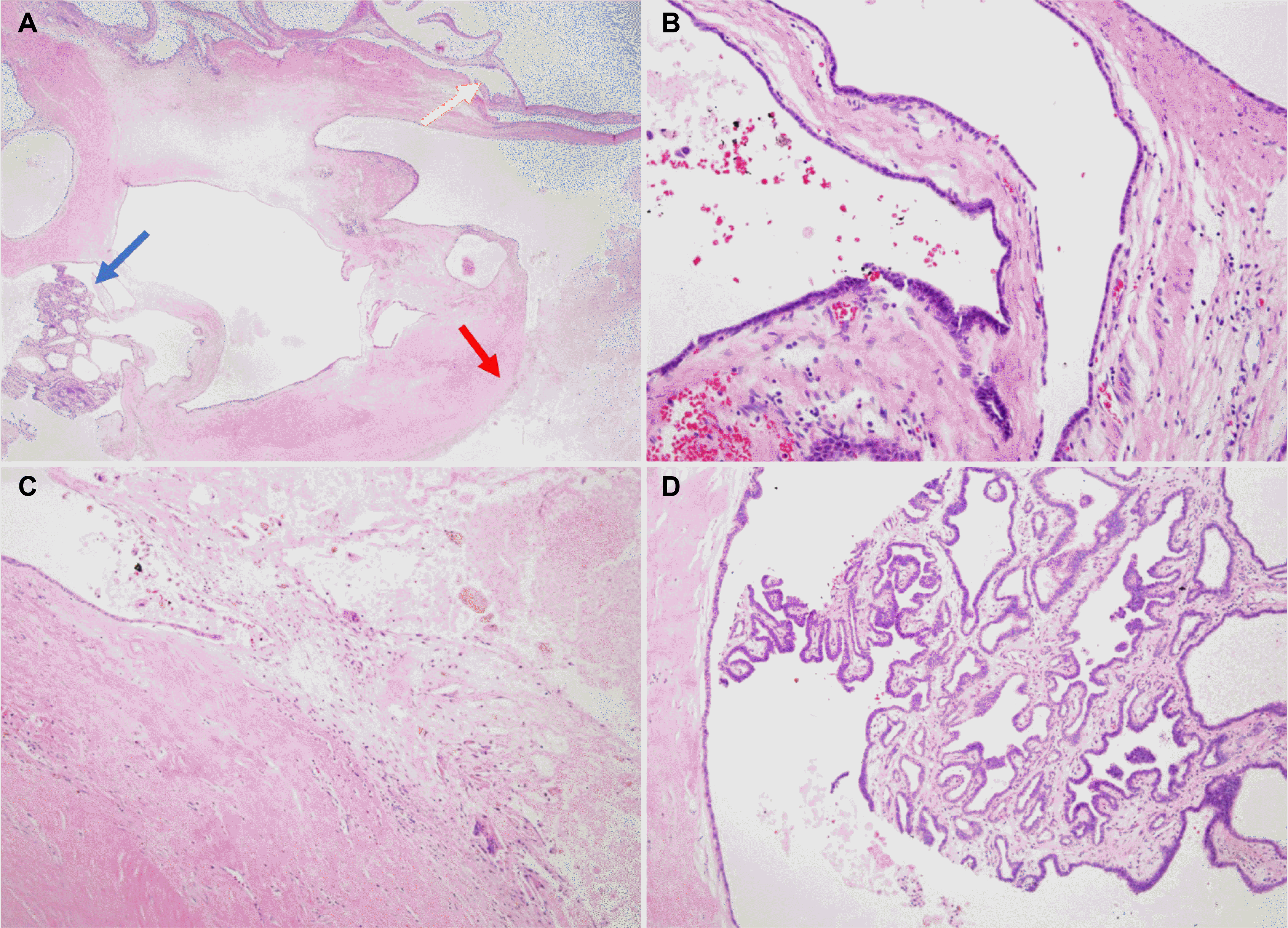
환자가 호소하는 증상은 없었으나, 최근 크기가 증가하여 악성화 가능성을 염두에 두고 우간전엽 절제술을 시행하였다. 조직 검사 결과 MCN-L에서 흔히 관찰되는 소견인 난소양 기질(ovarian-like stroma)은 확인되지 않았으나 고령인 경우 염증과 퇴행성 변화로 인해 난소양 기질이 섬유화되어 보이지 않는 경우가 있으며, IPMN-B의 특징적인 소견인 유두상 성장(papillary growth) 부위가 10%에 불과한 점을 고려하여 MCN-L 가능성이 더 높다고 판단하였다(Figs. 2, 3).
진단: 담관 내 유두상 점액성 종양과 감별이 필요하였던 간 점액성 낭종
현재 세계보건기구 분류에서 간에서 점액을 생성하는 담도 종양을 크게 MCN-L과 IPMN-B로 분류하고 있다.1,2 MCN-L은 과거에 담도의 낭샘종(biliary cystadenoma), 낭샘암(biliary cystadenocarcinoma)으로 명명되기도 하였으며, IPMN-B는 점액 생성 담관암종(mucin-producing cholangio-carcinoma) 또는 과분비점액 담관암종(mucin-hypersecreting cholangiocarcinoma)으로 불리었다.3
MCN-L과 IPMN-B는 공통적으로 드문 발생률과 점액을 생성한다는 특징을 가지고 있다.1 역학적인 특징으로 MCN-L은 약 93% 여자에서 발생하며, 약 75%에서 간의 좌엽, 주로 4번 분절에서 잘 발견된다고 알려져 있으나 그 원인은 아직 불분명하다.2 IPMN-B는 췌장에서 호발하는 IPMN-P와 유사한 특징을 가지고 있으며, 낭종과 담관 사이의 연결과 함께 종양에서 다량의 점액을 생성함으로써 담관의 확장을 초래한다.1,3-6
전산화단층촬영 또는 자기공명영상에서 MCN-L은 오렌지와 비슷하게 격벽을 동반한 다방성 낭성 병변(multilocular cystic lesion)으로 보이고, 대부분 낭종과 담관 사이에 교통로는 보이지 않고 담관의 확장이 뚜렷하지 않다. IPMN-B는 포도송이와 비슷하게 다발성 낭성 병변(multiple cystic lesion)으로 구성되어 보이며 유두부 종양의 점액 생성으로 담도 확장, 담관내 결절(intraductal nodule)이 보이면 IMPN-B를 시사하지만 이러한 특성들이 드물게 MCN-L에서도 보일 수 있다고 알려져 있다.2,5-8 본 증례에서는 자기공명영상에서 포도송이 모양 다발성 낭성 병변과 함께 소엽(lobule)성 윤곽은 IPMN-B에서 관찰되는 소견이지만 종양과 담관과의 연결성이 없고 뚜렷한 유두상 증식이 보이지 않는 점과 낭 내부에 다양한 신호강도가 관찰되는 점을 고려하여 MCN-L에 합당한 것으로 판단하였다.
조직학적으로 MCN-L은 점액을 생성하는 상피 종양으로 구성된 난소양 기질이 관찰되고, IMPN-B는 난소양 기질이 없고 담관과의 교통이 있으며, 담도계 상피 기원의 점액성 유두부 종양이 담관 내로 함입(papillary growth)하는 것으로 구분할 수 있다.1,8
MCN-L과 IMPN-B 모두 원격 전이를 보이지 않는다면 수술이 첫 번째로 고려되고, 완전 절제한 경우 두 질환 모두 예후가 좋다고 알려져 있다.6 특히, IMPN-B는 악성 가능성이 높기 때문에 수술 없이 경과 관찰은 추천되지 않는다.8
본 증례에서는 크기가 증가하는 간 낭종성 병변을 영상의학적 검사와 수술을 통해 진단과 치료를 수행하였으며, IMPN-B와 MCN-L과 같은 악성화 가능성이 있는 간 낭종성 병변의 적절한 진단과 치료를 위해서는 이들 병변에 대한 영상의학적 특성의 숙지가 필요하겠다.
REFERENCES
1. Kunovsky L, Kala Z, Svaton R, et al. 2018; Mucinous cystic neoplasm of the liver or intraductal papillary mucinous neoplasm of the bile duct? A case report and a review of literature. Ann Hepatol. 17:519–524. DOI: 10.5604/01.3001.0011.7397. PMID: 29735801.

2. Kubota K, Nakanuma Y, Kondo F, et al. 2014; Clinicopathological features and prognosis of mucin-producing bile duct tumor and mucinous cystic tumor of the liver: a multi-institutional study by the Japan Biliary Association. J Hepatobiliary Pancreat Sci. 21:76–185. DOI: 10.1002/jhbp.23. PMID: 23908126.

3. Nakayama Y, Kato Y, Okubo S, et al. 2015; A case of mucinous cystic neoplasm of the liver: a case report. Surg Case Rep. 1:9. DOI: 10.1186/s40792-014-0007-z. PMID: 26943377. PMCID: PMC4747937.

4. Li T, Ji Y, Zhi XT, et al. 2009; A comparison of hepatic mucinous cystic neoplasms with biliary intraductal papillary neoplasms. Clin Gastroenterol Hepatol. 7:586–593. DOI: 10.1016/j.cgh.2009.02.019. PMID: 19245849.

5. Zen Y, Pedica F, Patcha VR, et al. 2011; Mucinous cystic neoplasms of the liver: a clinicopathological study and comparison with intraductal papillary neoplasms of the bile duct. Mod Pathol. 4:1079–1089. DOI: 10.1038/modpathol.2011.71. PMID: 21516077.

6. Wang X, Cai YQ, Chen YH, Liu XB. 2015; Biliary tract intraductal papillary mucinous neoplasm: report of 19 cases. World J Gastroenterol. 21:4261–4267. DOI: 10.3748/wjg.v21.i14.4261. PMID: 25892877. PMCID: PMC4394088.

7. Budzynska A, Hartleb M, Nowakowska-Dulawa E, Krol R, Remiszewski P, Mazurkiewicz M. 2014; Simultaneous liver mucinous cystic and intraductal papillary mucinous neoplasms of the bile duct: a case report. World J Gastroenterol. 20:4102–4105. DOI: 10.3748/wjg.v20.i14.4102. PMID: 24744602. PMCID: PMC3983469.

8. Zen Y, Jang KT, Ahn S, et al. 2014; Intraductal papillary neoplasms and mucinous cystic neoplasms of the hepatobiliary system: demographic differences between Asian and Western populations, and comparison with pancreatic counterparts. Histopathology. 65:164–173. DOI: 10.1111/his.12378. PMID: 24456415.

Fig. 1
(A) Liver dynamic magnetic resonance imaging. Axial unenhanced fat-suppresed T1-weighted image shows the variable signal intensity of the multiple locules. (B) Axial fat-suppresed T2-weighted image shows the grape-shaped multicystic lesions with high signal intensity. (C) Axial gadoxetic acid-enhanced T1-weighted image shows multiple and thin enhancing septa without communication between bile duct and cystic lesion.
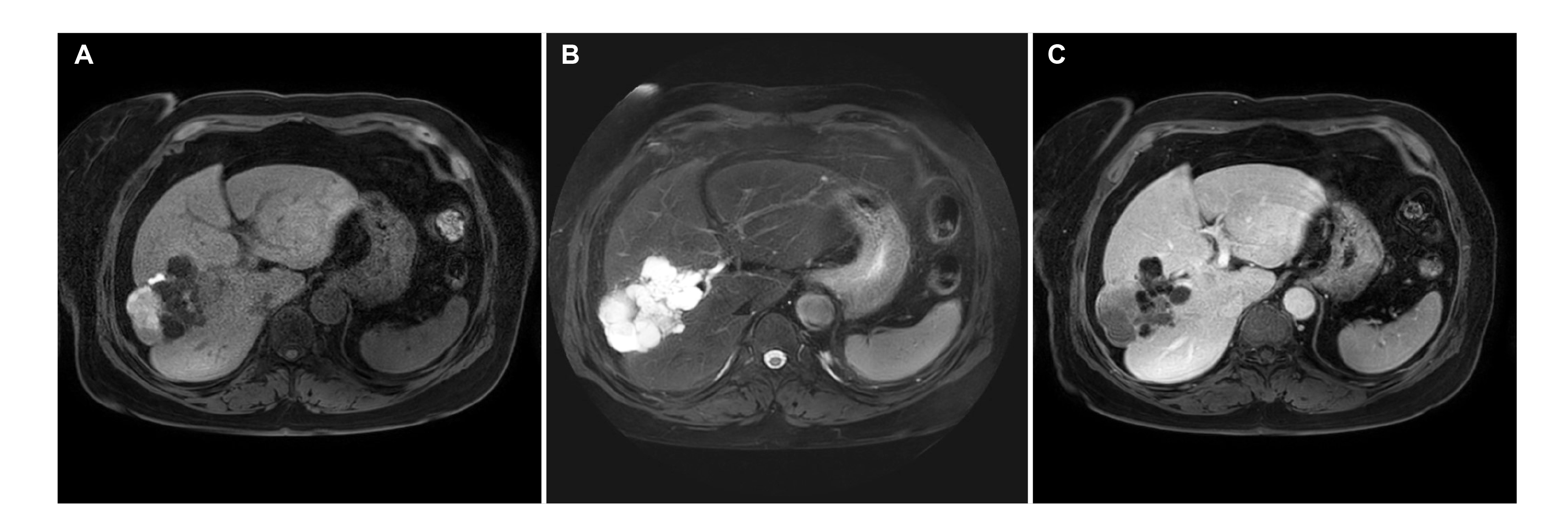
Fig. 2
Gross specimen image of a resected multilocular cystic lesion of the liver. The mass demonstrates an old hemorrhage, degenerated fluid, and cholesterol granuloma.
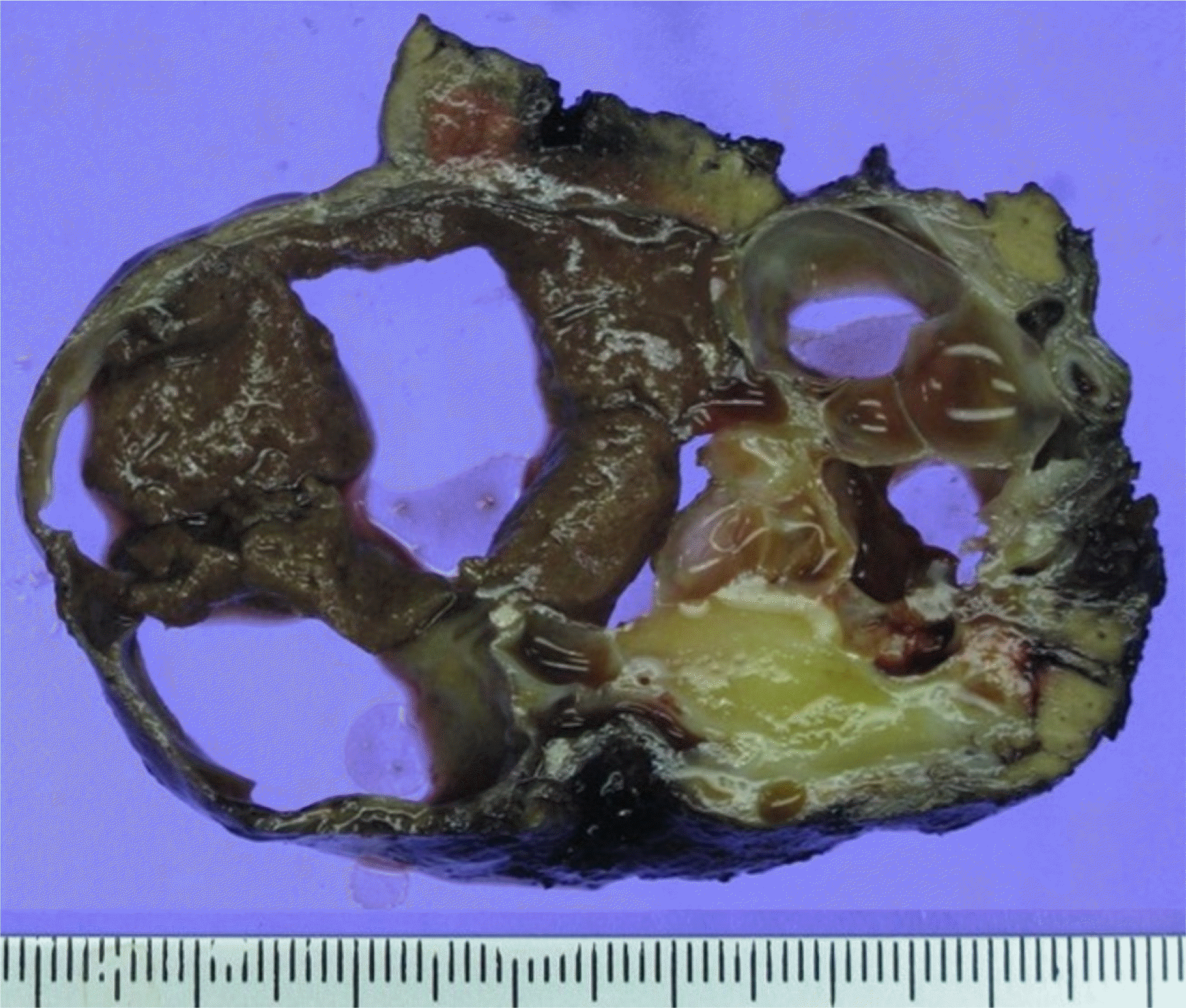
Fig. 3
(A) Microscopic images show irregular cystic spaces with underlying fibrous stroma (hematoxylin and eosin [H&E], ×12.5). (B) Multiloculated cysts lined with cuboidal or flattened biliary type epithelial cells (H&E, ×200; yellow arrow). (C) Degenerated fluid and cholesterol granuloma (H&E, ×100; red arrow). (D) Focal papillary projection (H&E, ×100; blue arrow).




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download