This article has been
cited by other articles in ScienceCentral.
Abstract
The surgical treatment of Achilles tendinopathy can be considered after the failure of conservative treatment, and the surgical methods may be divided into two groups; treatments for insertional and non-insertional tendinopathy. In the case of insertional tendinopathy, debridement including tendon and calcification of the diseased lesion, reattachment of the tendon, and calcaneal ostectomy of the Haglund lesion are the primary treatments. If reattachment is not possible, reconstruction should be performed by other methods such as tendon transfer. As a result of surgery for insertional tendinopathy, there is an improvement in the pain and function after surgery, but there are some patients whose pain does not completely disappear. Some residual pain may persist; therefore, the overall success rate of the surgery can be expected to be 80% to 90%. For the patients of non-insertional tendinopathy, conservative treatment through eccentric exercise is the primary treatment, and most of them have reported good results. In case of failure after various conservative treatments, debridement of the diseased lesion and repair of the remaining tendon would be the primary surgical treatments. If the remaining tendon is not sufficient, reconstruction such as tendon transfer should be considered.
Go to :

Keywords: Achilles tendon, Tendinopathy, Enthesopathy, Osteophyte, Minimally invasive surgical procedures
서 론
아킬레스 건병증(Achilles tendinopathy)을 Clain과 Baxter
1)가 부착부와 비부착부 건병증으로 나누어 진단하고 기술한 이후로 수술적 치료 또한 부착부와 비부착부 건병증으로 나누어 치료 계획을 세우게 된다. 수술의 적응증은 일부 문헌에서 짧게는 6주, 대부분의 문헌에서 3개월에서 6개월 또는 그 이상의 적극적인 보존치료에도 불구하고 원하는 정도의 효과를 얻지 못한 경우가 되지만
2,3) 환자의 질환의 정도가 다양하므로 보존치료의 방법과 기간이 모두 일정하게 같을 수는 없다. 또한 환자의 진단과 상태에 따른 적절한 수술 방법도 다를 수 있으므로 아킬레스건 수술 방법들 각각의 장단점에 대해 숙지하여야 환자에게 적절한 수술 방법을 선택할 수 있을 것이다. 이에 본론으로 각 진단과 상태에 따라 적용할 수 있는 수술법의 특징과 주의사항에 대해 논의해보도록 하겠다.
Go to :

본 론
부착부 아킬레스 건병증과 비부착부 아킬레스 건병증으로 나누어 기술하도록 하겠다.
1. 부착부 아킬레스 건병증
부착부 아킬레스 건병증(insertional Achilles tendinopathy)의 수술적 치료는 건 병변의 변연절제술과 석회화된 건 병변의 제거를 기본으로 하여 추가적으로 종골의 후상방 조면(tuberosity)을 포함한 Haglund 병변(Haglund lesion)의 절제술을 시행할 수 있다. 분리된(detached) 건은 종골에 재부착해야 하는데, 분리된 건의 재부착이 불가능할 경우 다른 건을 이용한 건 이전술 등의 아킬레스건 재건술이 필요할 수 있다. Calder와 Saxby
4)는 50% 이상의 아킬레스건이 분리된다면 봉합 나사(suture anchor)를 사용하여 재부착해야 한다고 하였고, DeOrio와 Easley
5)는 아킬레스건이 75% 이상 분리된 경우에는 장무지 굴곡근 건을 이용한 건 이전술과 같은 보강술(augmentation)을 함께 시행한다고 하였다. Krishna Sayana와 Maffulli
6)는 75% 이상의 건 부착부 분리에도 봉합 나사만을 이용한 재건술을 시행하고 건 이전술은 시행하지 않았으며 다른 방법으로는 병변 부위를 모두 절제한 후 V-Y 전진법을 이용하여 길게 늘인 뒤 봉합 나사를 이용하여 재건하는 방법도 있다.
5) 장무지 굴곡근 건 등을 이용한 건 이전술은 분리된 아킬레스건의 재부착이 견고하지 않거나 환자가 운동선수같이 높은 활동 정도가 요구될 때 시행하는 것이 추천된다.
7)
Hunt 등
7)은 부착부 아킬레스 건병증의 수술적 치료 시 아킬레스건의 변연절제술 및 부분적인 종골 절제술을 시행할 때, 장무지 굴곡근 건 이전술을 함께 시행한 경우와 함께 시행하지 않은 경우를 서로 비교해 보면, 두 군에서 환자의 만족도, 통증, 기능적인 면에서 호전은 차이가 없었으나 건 이전술을 시행한 경우에 확실히 족저 굴곡의 근력은 유의하게 더 큰 호전이 있었다고 하였다. 따라서 주로 좌식 생활을 하는 노년층의 경우에는 건 이전술의 시행이 필수적이지는 않으나, 보다 활동적인 환자에게는 추가적인 장무지 굴곡근 건 이식술이 도움이 될 수 있다고 하였다. 이를 종합해볼 때 아킬레스건 병변과 건 부착부 골편의 제거 후 건강한 건 부착부가 50% 이상 남았고 분리된 건이 봉합 나사를 이용하여 재부착 및 재건이 가능할 경우 추가적인 건 이식술이 요구되지 않지만, 분리된 건이 부착부의 50% 이상으로 남은 건 부착부만으로 충분한 기능을 하지 못할 것으로 판단되거나 운동 선수 또는 활동적인 환자에게는 장무지 굴곡근 건 이전술 같은 아킬레스건 재건술이 적극적으로 고려되어야 한다고 판단된다.
Kang 등
8)은 Haglund씨 병이 부착부 아킬레스 건병증을 시사하지는 않으며 증상이 없는 Haglund씨 병도 많다고 하였고 대다수의 부착부 아킬레스 건병증을 가진 환자에게서 부착부 골편이 나타난다고 하였다. 부착부 아킬레스건 환자의 수술적 치료는 건 실질 내 병변의 변연절제술 및 부착부 골편 절제술이 포함되어야 하며 Haglund 병변도 함께 제거해야 한다고 하였다. 또한 술 후 회복이 느린 경우에는 여러 회복치료에도 불구하고 운동으로의 복귀가 술 후 1년까지도 늦어질 수 있음을 환자에게 이해시켜야 한다고 하였다. Andersson 등
9)은 부착부 아킬레스 건병증 환자의 Haglund 병변, 건 부착부와 점액낭(후종골 및 표재성 점액낭)의 조직 검체에 대한 면역조직화학적 연구를 통해 점액낭에 높은 정도의 신경말단이 존재함을 밝혔다. 이는 Haglund 병변의 불충분한 수술적 제거 시 통증이 남아 임상적인 결과에 영향을 끼칠 수 있음을 시사하여, 부착부 아킬레스 건병증의 수술 시 Haglund 병변이 꼭 포함되어야 함을 주장하였다.
또 다른 수술방법으로는 Georgiannos 등
10)은 52명의 운동선수 군에서 종골의 배부 폐쇄성 절골술(calcaneal dorsal closing wedge osteotomy)로 부착부 아킬레스 건병증과 후종골 점액낭염(retrocalcaneal bursitis)을 함께 안전하고 성공적으로 치료하였다고 보고하였다.
수술 시 피부 절개법은 여러 가지가 있는데 가장 대표적으로는 후경골 동맥과 혈관 가지의 손상을 피해 중앙 절개법이 가장 널리 사용된다. 단점으로는 수술 절개 반흔이 신발에 직접 닿는 부위라서 동통성 반흔(painful scar)이 남을 수 있다(
Fig. 1A).
11) “L”자 모양의 하키스틱 절개법(hockey stick incision)도 병변 노출에 유리하여 흔히 사용되며(
Fig. 1B) 더 간단하게는 아킬레스건의 내측연과 외측연을 따라 양측 또는 단측 종절개를 시행할 수 있으나 건 중앙에 위치한 부착부 병변에 접근하기에 불리하다는 단점이 있다(
Fig. 1C).
5,11) Carmont와 Maffulli
12)는 소아에서 사용하던 절개법인 지면과 평행하게 반원을 그리는 Cincinnati 절개법을 사용하여 좋은 결과를 보고하였으나 널리 사용되지는 않는다(
Fig. 1D).
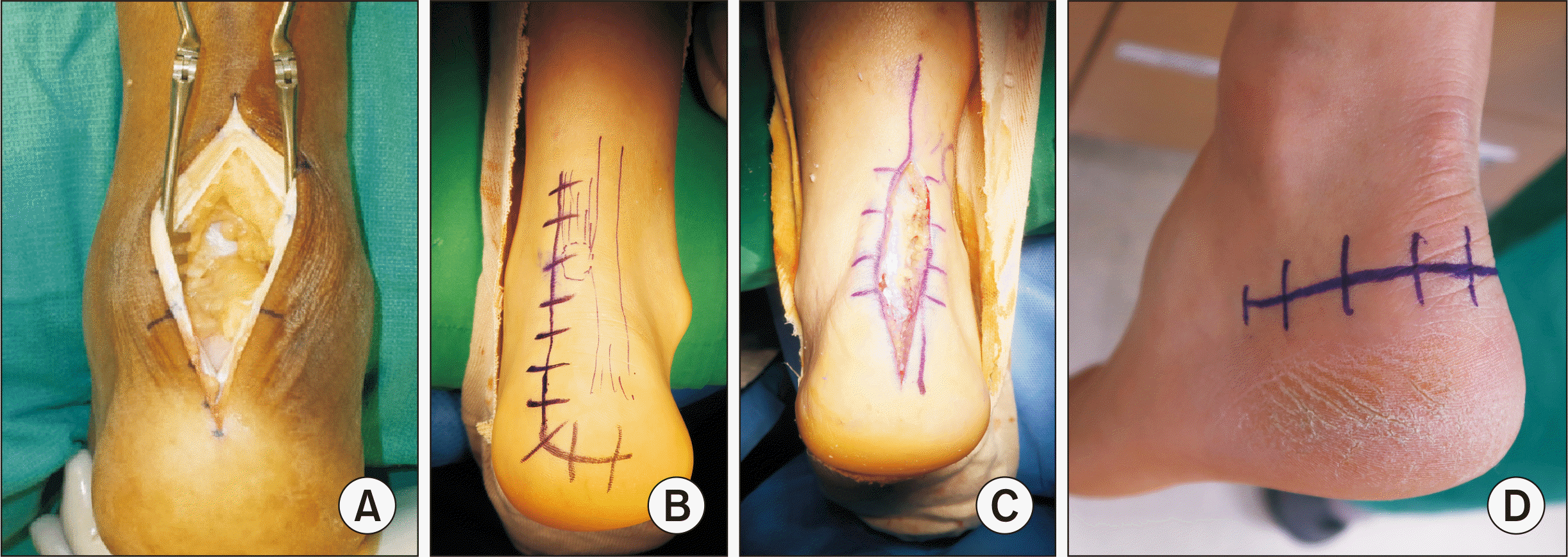 | Figure. 1Skin incisions for Achilles tendinopathy. (A) Midline incision. (B) Hockey stick J incision. (C) Medial longitudinal incision. Lateral longitudinal short incision could be made additionally. (D) Cincinnati incision. 
|
부착부 아킬레스 건병증 환자의 수술적 치료인 단순 변연절제술부터 봉합 나사를 이용한 재부착술, 장무지 굴곡근 건 이전술을 포함한 재건술까지 모두 포함한 전체적인 여러 문헌의 결과를 메타분석한 Brag와 Ludwig
3)의 문헌을 인용하면, 대부분의 환자가 통증이 크게 개선되고 기능적으로 회복된다고 하였으며, 환자 만족도도 87%에서 95%까지 높게 나타났으나 완전한 통증 없음(pain-free)의 비율이 100%는 아니었으며 술 후 약 1년 또는 그 이상의 장기간 동안 잔여 통증이 남아 있을 수 있어 환자에게 수술 전에 미리 알려주어야 한다고 하였다.
발생 가능한 수술 후 합병증으로는 창상 회복 문제가 30.8%로 가장 흔하였다고 Hunt 등
7)이 보고하였고, Chimenti 등
11)은 그 외에 흉터 이상(scar abnormalities)으로 분류되는 흉터의 감각 과민, 비후 흉터, 감각 저하 등이 흔하였고 비복 신경 손상, 건 파열, 심부 정맥 혈전증 등이 발생하였다고 하였다.
1) 증례 1: 변연절제술 및 봉합 나사를 이용한 재부착술
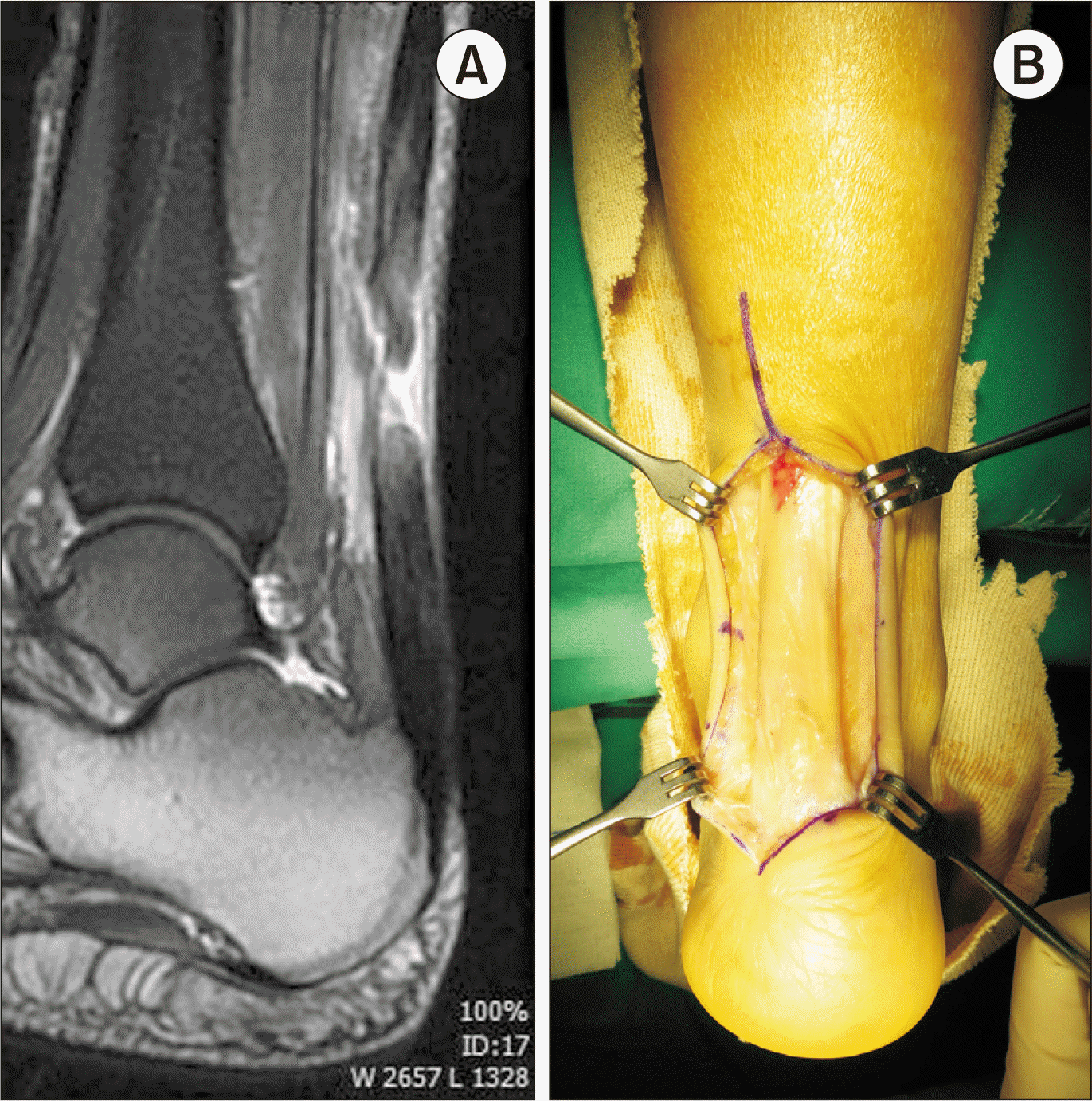
58세 남자 환자로 부착부 아킬레스 건병증 진단하 약 1년간 보존치료를 시행하였으나 증상이 지속되어 수술적인 치료를 시행하였다. 수술 전 단순방사선 사진(
Fig 2A)과 자기공명영상(magnetic resonance imaging, MRI) (
Fig. 2B)은
Fig. 2와 같으며 부착부의 골편 주위로 압통 및 통증을 호소하였다. 수술 시 촬영된 사진(
Fig. 3A)에서 보이듯이 건 부착부의 골편 제거 시 분리된 아킬레스건은 전체 부착부의 20%~30% 정도로 판단되어 봉합 나사를 이용한 재부착을 계획하였고 건 재부착 전에 Haglund 병변을 절골하여 제거하였다(
Fig. 3B). 분리된 건은 원래의 부착부에 가능한 가깝게 봉합 나사를 이용하여(
Fig. 3C) 재부착하였다(
Fig. 3D). 수술 전•후 단순방사선 사진상 부착부 골편과 종골의 Haglund 병변이 제거된 술 후 사진을 볼 수 있으며(
Fig. 4A, B), 수술 창상은 잘 치유되었고(
Fig. 4C) 환자의 증상은 술 후 3개월째 호전되어 일상 보행 및 활동으로 복귀가 가능하였다.
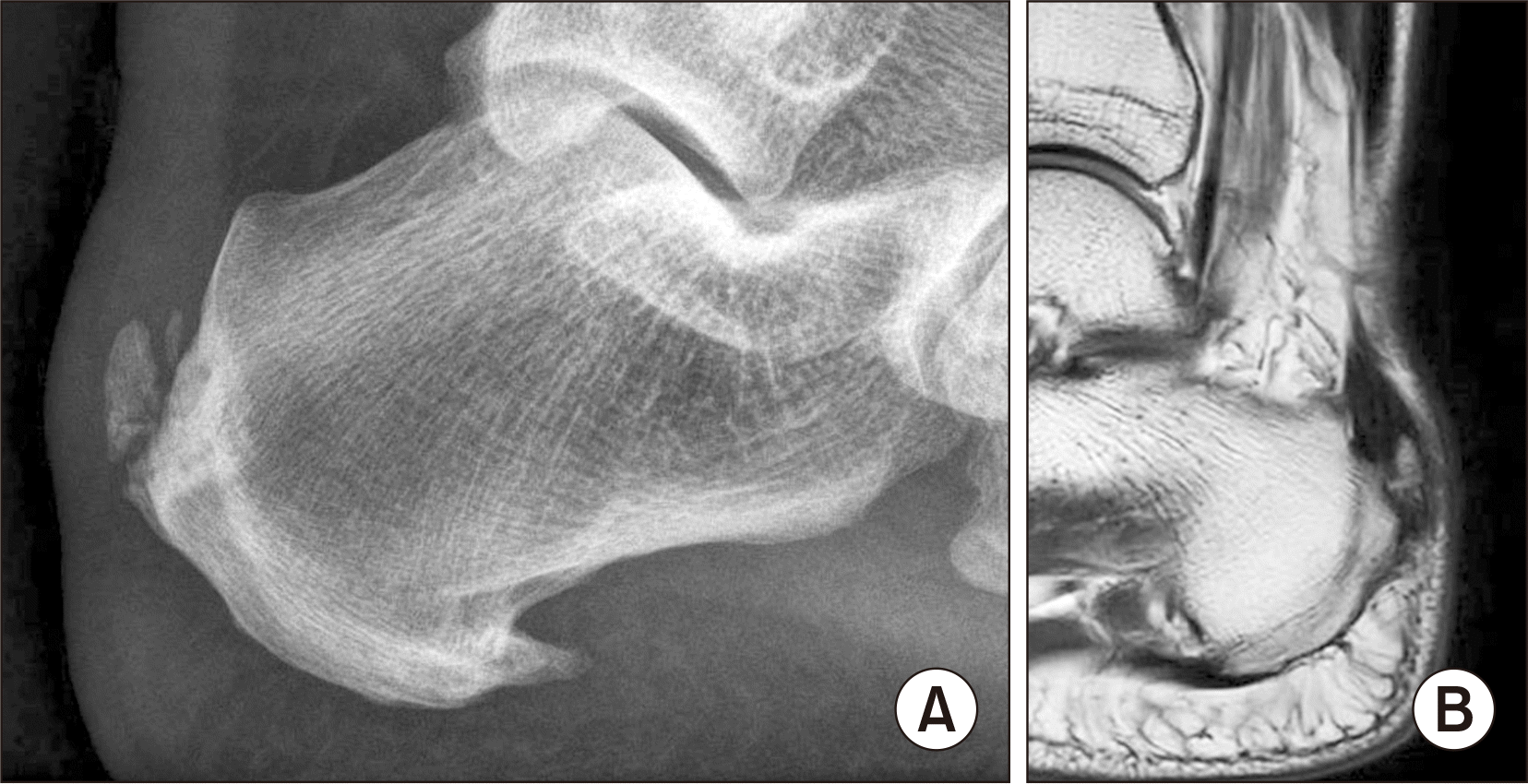 | Figure. 2Radiographic findings. (A) Preoperative plain X-ray. (B) Preoperative magnetic resonance imaging scan. 
|
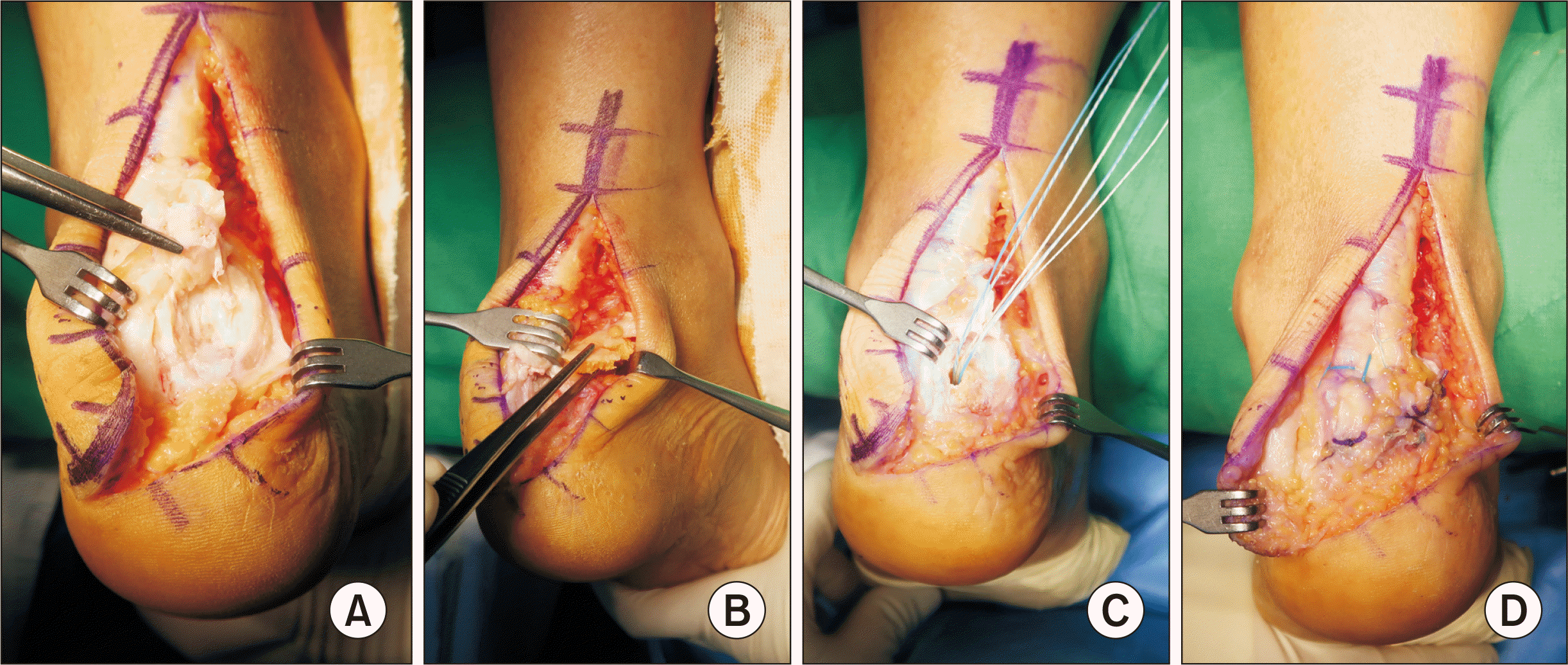 | Figure. 3Intraoperative findings. (A) Ossified bone fragment was removed from the diseased tendinous insertion of Achilles tendon. (B) Posterosuperior portion as the Haglund lesion of calcaneus was removed with osteotome. (C) A suture anchor was placed near the detached area of Achilles tendon insertion. (D) Detached portion of Achilles was reattached firmly by a suture anchor with strands. 
|
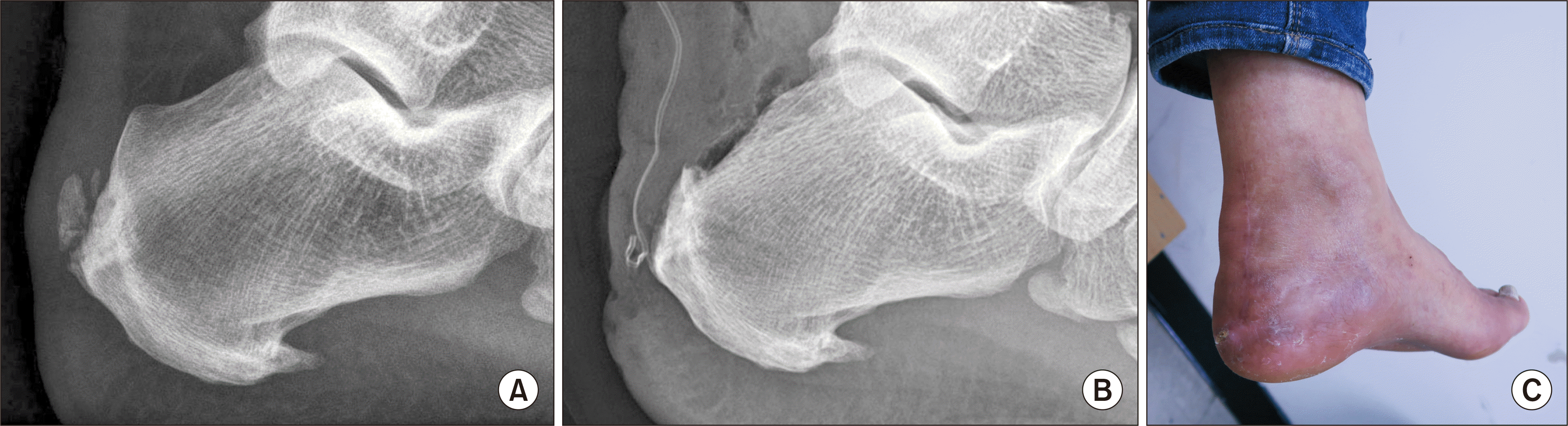 | Figure. 4Radiologic images of preoperative and postoperative plain X-ray. (A) Preoperative C-arm image shows ossifications at the insertion area of Achilles tendon. (B) The ossifications and posterosuperior portion of calcaneus were found removed on the postoperative X-ray. (C) Skin incision was healed well. 
|
2. 비부착부 아킬레스 건병증
비부착부 아킬레스 건병증(non-insertional Achilles tendinopathy)의 치료에 대한 Jarin 등
13)의 메타 분석 문헌에 따르면 신장성 운동(eccentric exercise)이 가장 많이 연구된 성공적인 일차 치료방법이며, 그 외에도 체외충격파, 혈소판 풍부 혈장(platelet-rich plasma, PRP) 주사 등의 보존치료법이 있다. 보존치료 실패 후 일차적인 수술적 치료는 변연절제술이 되며 장무지 굴곡근 건 이전술과 비복근 퇴축술(gastrocnemius recession)은 소규모의 무작위 대조군 연구에서는 효과적이라고 하였지만 수술에 따른 창상 합병증의 위험이 따르므로 이익이 있는지에 대한 대규모의 연구가 필요하다고 하였다. Lohrer 등
14)이 비부착부 아킬레스 건병증 환자의 관혈적 수술법과 최소침습적 수술법의 20개 문헌을 메타 분석한 결과, 전체적인 수술적 성공률은 83.4%였으며 합병증은 6.3%로 종합하였다. 최소침습적 수술법과 관혈적 수술법의 성공률은 각각 83.6%와 78.9%로 보고하였으며 환자의 만족도는 각각 78.5%와 78.1%로 보고하였다. 합병증 발생률은 최소침습적 수술법이 5.3%, 관혈적 방법이 10.5%로 다소 높다고 보고하여 수술 결과와 환자 만족도는 두 군 간에 차이가 없으나 합병증 발생률에서 다소 차이를 보인다고 하였다.
Duthon 등
15)은 비부착부 아킬레스 건병증 환자 14명 17족의 비복건 연장술을 시행하여 2년 후, 11명인 약 79%의 환자가 만족한다고 하였고 모두 기능이 호전되었다고 보고하였다. Bedi 등
16)은 비부착부 아킬레스 건병증을 가진 엘리트 운동선수 군에서 유착된 족저근 건(plantaris tendon)을 발견할 수 있었으며, 유착된 족저근 건의 부분 절제술과 함께 아킬레스건의 배부(ventral side)를 변연절제술을 시행한 후 기능의 회복과 초음파 검사상 혈류 개선을 확인할 수 있었다고 하여 병변의 크기와 정도에 따라 변연절제술만으로도 기능적 회복이 가능함을 시사하였다.
Nicholson 등
17)은 비부착부 아킬레스 건병증 환자군의 MRI 소견상 염증의 증거가 보이지 않는 환자군에서는 오히려 보존치료의 효과가 낮았으므로 근력 약화 및 위치감각 저하가 오기 전에 조기에 수술을 시행하자고 주장하였다.
종합해보면, 비부착부 아킬레스 건병증 환자군에서 첫 번째 치료 전략은 아킬레스건의 신장성 운동 치료로, 12주간의 프로그램을 통해 시각통증점수가 크게 향상된 치료 결과를 보이며 체외충격파, PRP 주사 등의 보존치료도 추가로 함께 시행해 볼 수도 있다. 이러한 보존적 치료의 실패 시에 건 병변의 변연절제술 및 추가로 건 이전술 등의 재건술도 고려해 볼 수 있다.
1) 증례 2: 장무지 굴곡근 건 이전술
52세 여자 환자로 2년간의 각종 보존치료에도 통증이 지속되었으며 최근 심한 통증과 함께 발목을 움직일 수 없어서 아킬레스건 파열 진단하 인근 병원 경유하여 본원에 내원하였다. 아킬레스건의 변연절제술 및 일차 봉합술 또는 장무지 굴곡근 건 이전술을 계획하고 수술을 시작하였다. 수술 전 MRI 소견상 파열된 아킬레스건과 그보다 원위부로 비후된 아킬레스건을 관찰할 수 있었고(
Fig. 5A), 건의 내연을 따라 피부절개를 시행하여 관찰한 결과, 단단하게 섬유화된 건 병변이 건의 단면 전체와 약 7 cm의 길이로 관찰되었다(
Fig 5B). 변성된 건을 변연절제하자 약 7 cm의 건 사이 간격이 관찰되어 일차 봉합술은 불가능하다고 판단되어 족저면에서 장무지 굴곡근 건을 절단, 채취하여 종골에 이전술 및 재건술을 시행하였다(
Fig. 6).
 | Figure. 5(A) Ruptured and hypertrophic tendinous lesion of Achilles tendon was found on preoperative ankle magnetic resonance imaging. (B) Fibrosis portion of Achilles tendon was found distal to the ruptured site. 
|
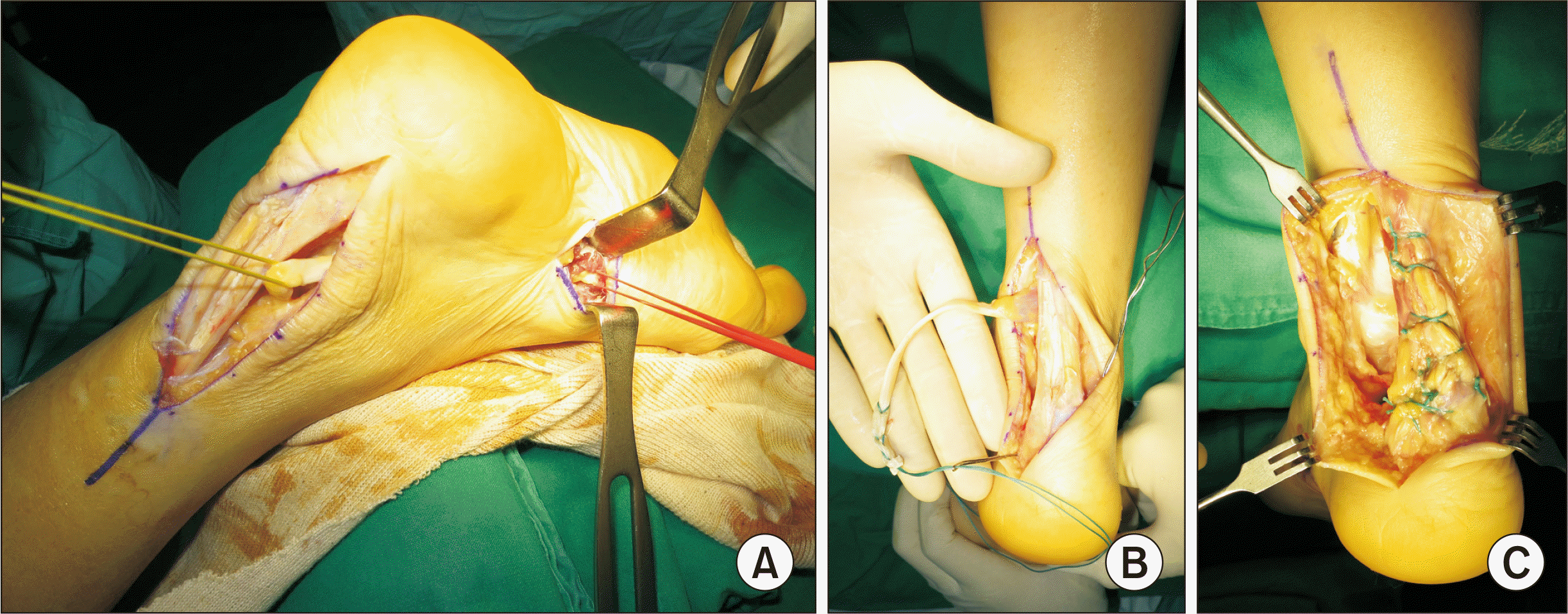 | Figure. 6(A) Flexor hallucis longus tendon was harvested by tenotomy at the plantar midfoot level. (B) The harvested flexor hallucis longus (FHL) tendon was passed from medial to lateral direction through the tunnel of calcaneal tuberosity. (C) Reconstruction of Achilles tendon was finished by FHL transfer. 
|
Go to :

결 론
아킬레스 건병증의 수술적 치료는 수 개월간의 보존치료의 실패 시 시행을 고려해 볼 수 있으며 부착부 아킬레스 건병증과 비부착부 아킬레스 건병증의 두 가지 경우로 나누어 수술 방법을 선택해야 한다. 부착부 아킬레스 건병증의 경우에는 부착부 병변의 건 및 골편의 제거를 포함한 변연절제술과 분리된 건의 재부착 및 Haglund 병변의 종골 절제술이 기본이며, 건의 재부착이 불가능할 경우 다른 방법으로 아킬레스건 재건술을 시행하도록 계획하여야 한다. 부착부 아킬레스 건병증의 수술의 결과로는 술 후 통증 및 기능의 개선은 있지만 통증이 100% 사라지지 않는 환자도 있어 잔여 통증은 일부 남을 수 있으므로 전체적인 수술의 성공률은 80%∼90%로 기대할 수 있겠다. 비부착부 아킬레스 건병증의 경우에는 신장성 운동을 통한 보존치료가 일차 치료이며 대부분 좋은 결과를 보고하고 있다. 다양한 방법의 보존치료의 실패 시에 섬유화된 건 병변의 변연절제술 및 남은 건의 재봉합이 기본적인 수술적 치료이며, 남은 건이 충분하지 못할 경우 역시 건 이전술 등의 재건술을 고려해 보아야 한다.
Go to :










 PDF
PDF Citation
Citation Print
Print




 XML Download
XML Download