This article has been
cited by other articles in ScienceCentral.
Abstract
The surgical repair of an Achilles tendon acute rupture is a proven, traditional treatment for optimal functional recovery. However, concerns regarding complications such as re-rupture, wound problems and infections are driving new techniques, including minimally invasive approaches and nonoperative treatments. If we understand the characteristics and contemplate treatment strategies for possible complications, the surgical repair of the Achilles tendon is an attractive option and can be expected to yield satisfactory functional recovery.
Go to :

Keywords: Achilles tendon, Repair, Complications
서 론
아킬레스건 파열의 수술적 치료 방법은 비교적 효과적이고 오래 사용되어 왔음에도 불구하고 최근 비수술적 치료가 관심의 대상이 되고 있는 것은 수술 후 합병증의 빈도가 상대적으로 높다고 알려져 있기 때문이다. 수술 후 재파열이나 감염과 같은 합병증의 빈도는 적게는 1.7%에서 많게는 33%에 달하는 등 매우 다양하게 보고되며,
1-4) 심부 감염에 이르는 경우 치료가 어렵고 조직의 영구적 손실이 발생할 수도 있기 때문에 수술적 치료가 망설여지기도 한다.
아킬레스건이 체중을 극복하고 후족부를 지면으로부터 거상하는 기능 회복을 위해 아직도 많은 정형외과 의사들이 수술적 치료를 선호하지만 수술 후 발생할 수 있는 각종 합병증에 대해 어떻게 대처할 것인가에 대한 충분한 고심 없이는 적극적 치료로서의 수술적 봉합술의 의미가 무색해질 수 있다. 따라서 발생 가능한 주요 합병증들과 이에 대한 가능한 대처 방안들을 기술하고자 한다.
Go to :

수술 후 합병증
아킬레스건 봉합술 후 합병증은 크게 재파열이나 건의 파열단 사이의 간극 잔존 등의 연속성의 문제와 창상 및 감염으로 대별된다. 드물게 심부정맥 혈전증이나 폐색전증과 같이 더 심각한 합병증들도 보고되긴 하지만 우리나라에선 드물다.
Wu 등
5)의 2019년 메타분석에서 중요 합병증으로 구분되는 재파열, 심부 감염, 심부정맥 혈전증의 빈도는 치료 여부에 상관없이 각각 평균 5%, 1.5%, 2.67%였다. 이 중 재파열의 평균 빈도는 비수술적 치료에서 7.25%∼11.4%인 반면 개방적 봉합술에서 2.35%∼3.25%, 소절개 수술에서 1.82%∼4.52%의 평균치를 보여 비수술적 치료에서 월등히 높지만 여전히 수술적 치료의 중요 합병증 중 하나이고 개방적 수술과 소절개 수술 사이에 큰 차이를 보이지는 않았다. 또한 심부 감염은 개방적 봉합술에서 1.27%∼2.43%, 소절개 수술에서 1.82%∼2.26%의 평균 발생률을 보였고 비수술적 치료보다 자주 발생하지만 역시 절개법의 영향이 크다고는 할 수 없었다. 이는 이전의 Yang 등
6)에 의한 소절개가 감염 위험이 더 적다는 메타분석과는 다른 결과이다. 이 논문에서 흥미로운 것은 재활 방법까지를 포함하여 수술적 봉합과 조기 가속 재활을 하는 것이 주요 합병증으로부터 안전한 조합이며, 비수술적 치료와 조기재활을 하는 것이 합병증 위험이 더 큰 것으로 나타났다는 점이다. 그러나 우리나라에서는 영향이 적을 것으로 추정되는 심부정맥 혈전증이 주요 합병증으로 취급된 영향과, 비수술적 치료에서 재파열의 위험이 수술적 치료에서의 감염 위험성을 상회하는 것 등의 이유가 있을 것으로 판단된다.
심부 감염에 이르지 않는 창상 합병증까지 모두 포함하면 수술적 치료의 합병증 위험은 약 10%에 이른다고 알려져 있다. 창상의 이개나 연부조직 결손은 심부 감염으로 이어질 수 있어 조기에 적극적 개입이 필요하다.
소절개 수술에서는 비복신경의 손상에 의한 통증이나 감각 이상 등의 위험이 있고, 재파열이 아니더라도 건 길이가 달라지거나 건 유착, 근력 약화 등에 의한 능동적 족관절 가동 범위의 변화가 생기기도 한다.
Go to :

합병증의 위험인자
아킬레스건 수술적 치료의 합병증 위험인자로는 스테로이드의 사용, 흡연, 당뇨, 치료 지연 등이 있다.
3,4,6-9)
Bruggeman 등
3)은 수술 후 약 10.4%에 달하는 창상 합병증에 영향을 주는 인자들을 분석하여 보고하였는데, 흡연(p<0.0001), 스테로이드 사용(p=0.0005), 성별(여성; p=0.0400)을 유의한 인자로 꼽았다. 또한 흡연과 당뇨, 스테로이드 사용 중 둘 이상 해당하는 경우 창상 합병증은 42.1%에 달해 위험인자를 가지지 않는 경우의 6.2%에 비해 월등히 높았고, 체질량지수(body mass index) 30 kg/m
2 이상의 비만이나, 고령, 4주 이상의 지연 봉합에서 합병증의 발생률이 다소 높게 나타나는 경향을 보이긴 하지만 유의하다고 할 수 없었다. 반면 또 다른 연구에서는 체질량지수만으로도 아킬레스건 수술 후 창상 합병증, 감염, 심부정맥 혈전증과 같은 합병증의 유의한 위험요인이 되며 오히려 수술 후 족관절의 운동 제한과 같은 합병증은 적다고 보고되었다.
10)
고령이나 흡연이 창상 합병증과 연관된다고는 하지만 술자의 세부전공 역시 영향을 준다고 보고되기도 하였으며,
7) 콜레스테롤 이상이나 음주 등도 어느 정도 연관성이 있는 것으로 의심된다. 그러나 수술 후 1개월 이내에 발생하는 급성기 합병증에 영향을 주는 요인이 무엇인지는 뚜렷하지 않다는 보고도 있으며
8) 수술 이전의 창상 유무나 상태가 급성기 합병증의 가장 중요한 요인이라는 보고
4)도 있다.
이처럼 여러 메타분석과 코호트 분석 결과에도 불구하고 일관된 위험 요소를 명시하기 어렵다는 것은 위험인자로 알려진 것들을 의사가 제어해서 합병증 발생 가능성을 줄이는 것이 실제로 가능한지 다소 의문을 가지게 만든다. 또한 창상 합병증 발생 가능성을 줄이기 위해 사용되기 시작한 소절개 수술법 역시 유의하게 합병증 발생 가능성을 줄인다고 하기에는 아직 근거가 빈약하다. 따라서 아킬레스건의 파열에 대한 수술적 봉합을 시행하는 경우 가능한 모든 위험인자를 고려해 보고 연부조직 조작을 매우 신중하고 세심하게 하는 것이 필요하다고 할 수 있다. 그리고 모든 위험인자가 술자에 의해 제어될 수 없는 점도 수술 전 환자에게 설명할 필요가 있다.
재파열은 대부분 수술 후 약 1∼2개월 사이에 발생하며
2) 감염과 달리 재파열의 위험인자는 구분하기 어렵다. 재파열은 개방적 봉합술 후 적게는 1%에서 많게는 3%∼4% 정도로 보고되는데,
11,12) 수술 직후 석고고정 및 조기 체중부하가 조기 족관절 가동을 포함하는 가속재활에 비해 오히려 재파열의 위험이 더 크다고 보고된 바 있다.
13) 재파열의 위험인자는 감염이나 창상 합병증처럼 다양한 연구 결과는 없는데, 수술적 치료 자체가 재파열의 위험을 낮추기 위한 목적으로 선택되는 치료 방법이며 재파열 발생이 비수술적 치료에 비해 실제로 높지 않아 연구의 대상이 되기 어렵기 때문이라고 생각된다. 그러나 일단 재파열이 발생하면 객관적 기능 지표가 양호하더라도 장기 추시 결과, 환자의 기능적 만족도가 낮다고 보고되고 있어
14) 재파열의 위험을 낮추기 위한 연구들이 더 필요하다.
Go to :

합병증의 치료
가장 효과적인 치료는 합병증의 위험요인을 최소화하여 합병증을 예방하는 것이지만 전술한 바와 같이 합병증의 위험 요인에 대한 분석 보고들로는 아직 명확하게 수술적 봉합술의 비적응증을 규정하기 어렵다. 따라서 발생할 수 있는 합병증에 대한 치료 방법에 대한 고민이 수술적 치료에 선행되어야 한다.
1. 재파열 혹은 파열단 간극의 극복
재파열이 가장 흔히 일어나는 시기는 수술 후 약 30일을 전후한 시점이다. 재파열이 조기에 발견되면 약 6주간 단하지 석고고정을 시행하는 등, 비수술적 치료를 시도할 수 있지만 일단 재파열에 의해 파열 간극이 넓어진 후에는 수술적 치료를 고려해야 한다.
재파열이 일어난 후 재봉합이 가능하다면 단단봉합 후 세심하게 연부조직과 피부 조직 손상을 최소화하면서 창상을 봉합하고 가급적 혈종 방지를 위한 흡인 드레인을 삽관한다. 재파열이 일어나면 이미 시작되었던 건의 치유 과정에서 진행된 염증반응과 혈종을 비롯해 건막류가 손상되면서 건조직이 근막에 유착되며 파열단이 흐물거리고 가성피막이 덮여있기 쉽다. 따라서 재파열의 봉합을 시도하는 경우에는 봉합사가 건강한 건 조직을 포함하여 장력을 견디도록 봉합사를 거는 위치를 잘 선정하고 파열단을 변연절제하여 신선한 조직이 노출되도록 하여 봉합할 필요가 있다.
이미 간극이 단단봉합으로 극복하기 어려울 만큼 커지거나 완전 파열이 아닌 상태에서 신연되어 버린 경우에는 족무지굴곡건 이전술, 장족지굴곡건 이전술, 단비골건 이전술, V-Y 전진술, turn down 피판술, 동종건 이식술 등으로 재건술을 시행해야 할 수 있다(
Fig. 1). 재파열이 일어난 후 술 후 기능 회복을 위한 치료 프로토콜은 초기 수술적 치료와 분리되어 확립되지 않았다. 단 재파열의 수술적 치료 후 환자는 장기 추시 결과, 주관적 기능 만족도가 많이 떨어지게 되므로 가능하면 초음파 등을 이용한 봉합부의 추시를 동반하여 조심스럽게 조기에 비체중부하 운동을 시작하는 것이 좋다.
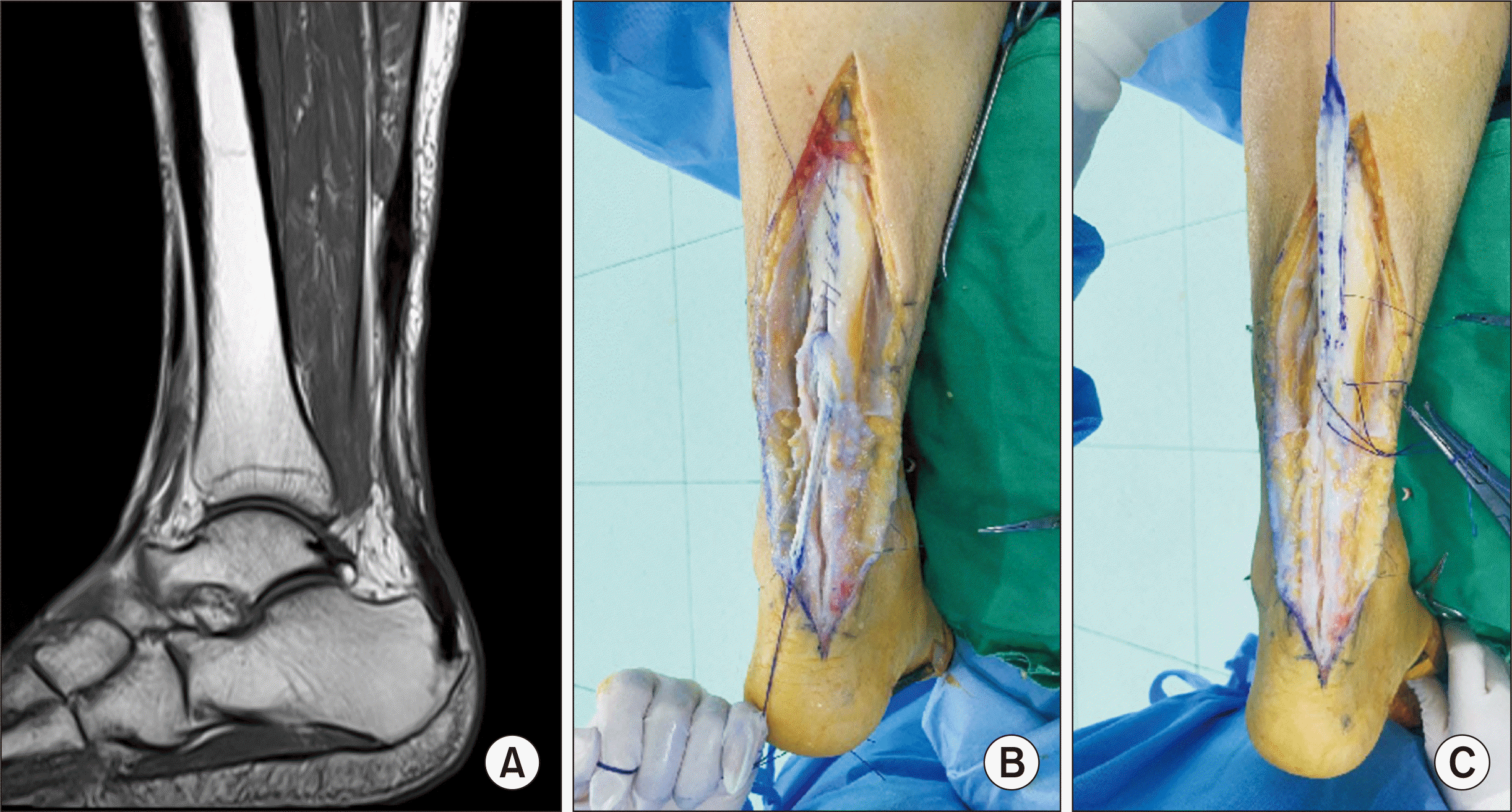 | Fig. 1(A) A 58-year-old male patient who underwent surgical repair of Achilles tendon two months ago visited clinic due to persistent painful limping. T1-weighted sagittal magnetic resonance image showed high signal intensity and thinning of tendon suture site on Achilles lesion. (B) Turn-down flap from gastrocnemius was made after removing the remnant suture materials and the lesion. After removing the remnant suture materials and the lesion, we made turn-down flap from the gastrocnemius. (C) The gastrocnemius flap was pulled and sutured with the distal tendon in a plantarflexion position, and the remnant surrounding tissue was reconstructed on it. 
|
고령이거나 전신상태가 수술과 재활을 견디기 어려운 경우에는 매우 선택적으로 비수술적 치료를 시도할 수 있다. 비수술적 치료 방법으로는 재파열이 인지된 시점의 환자의 활동과 기능을 검토하여 단하지 석고고정이나 단하지 보조기, 발꿈치에 깔창을 더해 아킬레스건의 신연을 줄이는 방법, 단순히 활동을 제한하는 방법 등을 병합하여 사용한다(
Fig. 2). 단, 이 경우는 기능적 회복이 완전할 수 없음을 환자에게 주지시키고 치료 방법을 선택해야 한다.
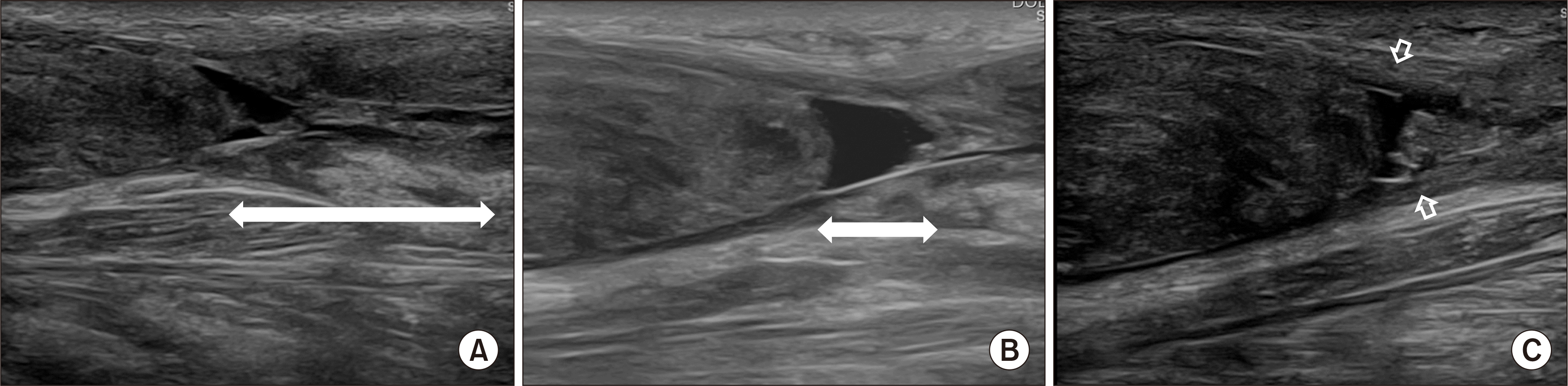 | Fig. 2(A) The ultrasound image showed a gap (white bilateral arrows) caused by loss of continuity of Achilles tendon in the patients with re-rupture of Achilles tendon during hiking, who was a 71-year-old male and had a surgical history for a ruptured Achilles tendon 7 months ago. (B) The gap was narrowed after 2 months by conservative management including heel lifting and activity modification. (C) After three months of conservative treatment, the follow-up ultrasound image showed narrower gap and thicker surrounding tissue (small empty arrows), which replaced substantial continuity and the gait was improved. 
|
2. 비복신경 증상
아킬레스건 수술 후 비복신경 이상에 의한 감각 이상은 약 1%∼2%에서 14.3%에 이르기까지 연구마다 다르게 보고되고 있고,
7,15,16) 경피적 봉합술을 시행하는 경우에는 18%까지 보고되기도 한다.
17) 소절개 혹은 경피적 봉합을 시행하는 경우 가급적 신경의 주행을 피해 충분한 깊이까지 절개를 벌린 후 봉합사를 삽입할 필요가 있다. 보고마다 비복신경 후유증의 빈도가 상이한 것은 수술 시 세심한 주의를 통해 어느 정도 회피할 수 있다는 단서가 될 수 있다. 그러나 비복신경의 발단 분지와 더불어 다양한 해부학적 변이를 보일 수 있어 분지의 손상을 피하기 어려운 경우도 종종 있다.
단순한 감각 저하를 초래하기도 하고, 신경종 형성이나 복합부위 통증증후군(complex regional pain syndrome, CRPS)과 같은 심한 후유증을 초래할 수도 있다. 국소마취제 주사나 티넬 증후의 확인, 초음파 검사 등이 진단에 도움이 된다. 투약에 반응하지 않거나 악화되는 신경 증상에 대해서는 신경유리 및 감압, 신경종의 제거, 손상된 신경 말단의 절제 및 근육 내 매몰 등의 치료가 필요할 수 있다.
3. 창상 합병증
아킬레스건 파열의 수술 후의 심부 감염을 동반하지 않는 창상의 이개, 치유의 지연 등은 종종 발생한다.
7,15) 스테로이드나 흡연력, 비만이나 지질 이상을 가지고 있는 환자, 당뇨 및 말초혈관 질환을 가진 환자 등에서 특히 주의를 요한다. 창상 치유의 지연은 비교적 흔하며 위험군으로 의심되면 발사의 시기를 당기지 않는 것이 필요하다. 특히 말초혈관 폐색이 의심되는 경우에는 혈류에 대한 검사 선행 후 수술 진행 여부를 결정하고, 비수술적 치료를 시행할 때도 피부에 과한 압박이 가지 않도록 석고고정에 주의해야 하며, 수시로 피부의 변색 유무를 관찰할 수 있는 보조기의 착용도 고려해야 한다.
발사 후 외래에서 창상의 이개나 부분적 괴사, 표재 감염 등이 관찰되면 조기에 수술적 치료 등의 적극적 방법으로 개입할 필요가 있다. 문제가 되는 창상의 크기가 클수록, 반복된 수술의 횟수가 많을수록 환자의 장기적 임상 결과는 불량하며,
18) 반흔 유착 등으로 운동범위의 제한이 유발될 수도 있다. 심부 감염으로 진행될 위험 때문에 조기에 적극적이고 확실한 변연절제 등 조작 혹은 수술적 치료가 필요하기도 하다.
4. 수술 후 심부 감염의 치료
아킬레스건 개방적 봉합술 후 감염의 빈도는 약 2%∼3% 정도이고, 이 중 심부 감염은 절반 이하라고 알려져 있다.
2,11,16) 그러나 심부 감염의 발생률은 의사와 환자가 얼마나 적극적으로 치료에 임하는지에 따라서도 영향을 받게 되므로 실제 발생률을 일괄적으로 논하기 어렵다.
수술 창상의 작은 이개나 치유 지연은 비교적 흔하고 창상 관리 지속이나 변연절제 후 재봉합과 같은 가벼운 조작이나 수술로 잘 치유되지만 일단 심부 감염이 발생하면 치료가 매우 어려워진다.
19) 창상 이개가 건의 봉합한 실질에 달하면 감염의 파급이 쉽게 일어나고 표면 연부조직이나 피부의 변연절제술만으로는 해결되지 않으며 봉합사는 감염원이 잔존하는 원인이 되기 때문에 진행된 심부 감염에서 아킬레스건의 절제는 필수적이다.
감염에 대한 수술적 치료는 대개 봉합사를 포함한 감염된 건 전체의 절제이며, 건을 절제한 후의 치료 방법은 두 가지로 나뉜다. 하나는 감염이 조절된 후 동종건의 이식이나 건 이전술을 시행하여 재건하는 것이고, 다른 하나는 잔존하는 건 주변에 형성된 섬유조직의 비후를 이용하여 보존적 치료를 시행하는 것이다.
20)
감염 조절 후 건 재건은 감염의 재발 혹은 창상의 이개 등의 위험성을 가지며 종종 피부 결손에 대한 피판술까지 필요한 경우가 있다.
21) 따라서 감염 후 아킬레스건 재건술은 재감염 혹은 이식건의 재절제술의 위험을 전제로 하기 때문에 결정하기 쉽지 않다. 감염 후에 시행하는 아킬레스건 이식술은 최소 3개월 이상 창상이 안정되고, C반응성단백(C-reactive protein, CRP)이 정상으로 유지되는 비교적 젊고 스포츠 활동에 대한 요구도가 큰 경우에 한하여 고려한다.
반면 스포츠 활동에 대한 요구도가 크지 않거나 고령의 환자에서는 후자의 방법으로 비교적 만족스러운 치료를 시행할 수 있다. 감염된 조직 전체를 절제하고 나면 피부 및 건 주변 조직에 대한 일차 봉합이 용이해지고 감염의 조절도 쉬워진다(
Fig. 3). 수술 후 족관절을 족저굴곡 상태로 고정하고 점진적 보행을 허용하면 때로는 거의 정상에 가까운 보행과 조직의 섬유성 재생을 관찰할 수도 있다(
Fig. 4). 정상적인 활주가 일어나는 건 조직이 아니더라도 섬유 코드(cord) 형성은 비교적 장력에 잘 견뎌 근육의 수축을 종골에 잘 전달하고, 상당한 정도의 기능적 회복을 얻을 수도 있다. 따라서 저자가 추천하는 것은 수술 후 수개월간의 재활 과정을 거치면서 아킬레스건의 재건을 위한 추가의 수술이 필요할지에 대하여는 환자 추시 및 상담을 통해 최소 수술 6개월 이후에 결정하는 방법이다.
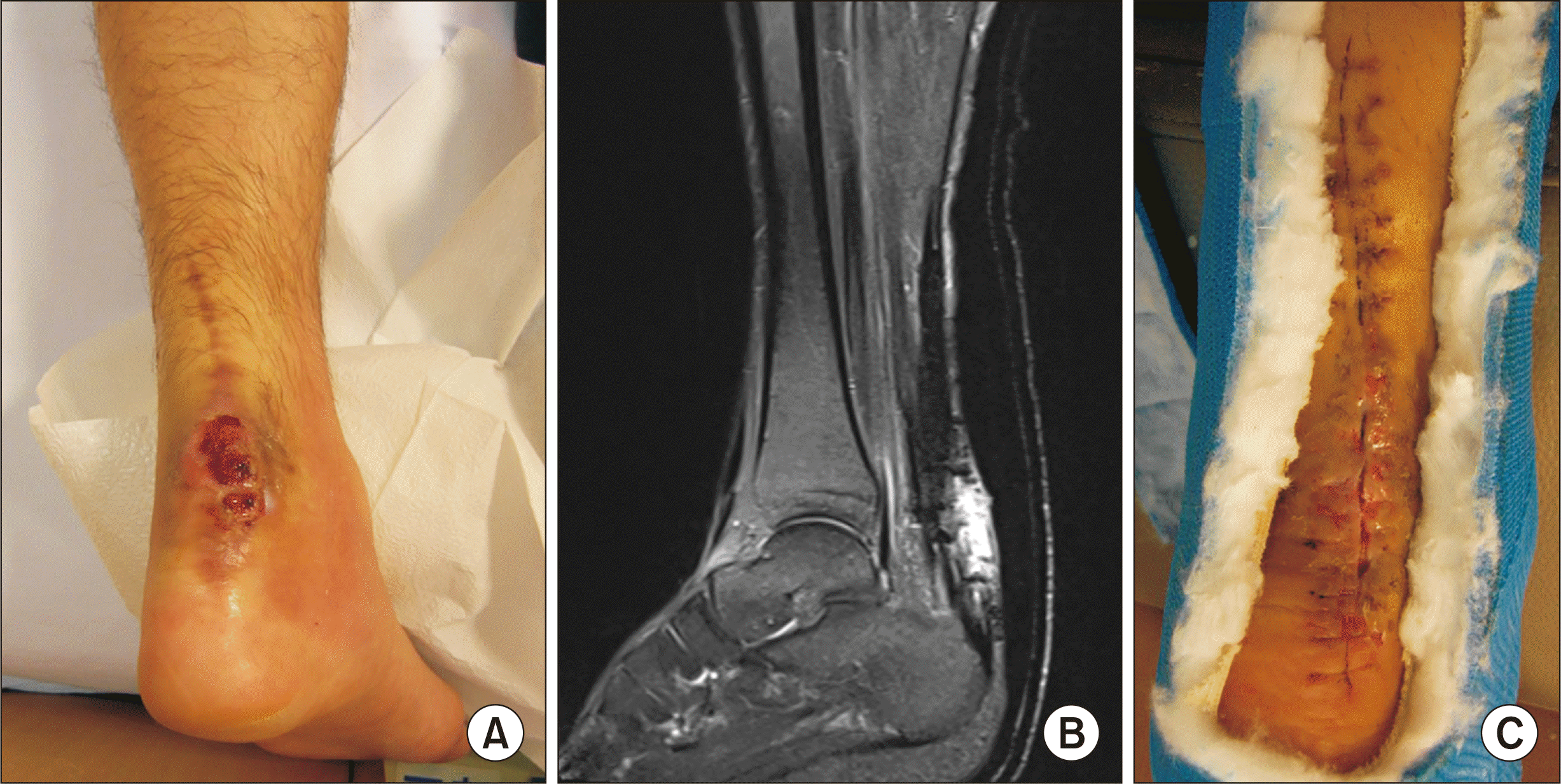 | Fig. 3(A) A 39-year-old male patient visited clinic with an open wound and pus discharge that lasted six months after the open repair of Achilles tendon. (B) The enhanced T2-weighted sagittal magnetic resonance image showed infectious tissue accompanied by abscess but continuity of Achilles tendons was maintained. (C) The infectious tissue of tendon was extensively debrided and simple skin suture was performed after elliptic resection of sinus tract. Stiches were removed at 3 weeks after the surgery. The patient started normal gait at postoperative 10 weeks and returned to previous sports activity at postoperative 6 months. 
|
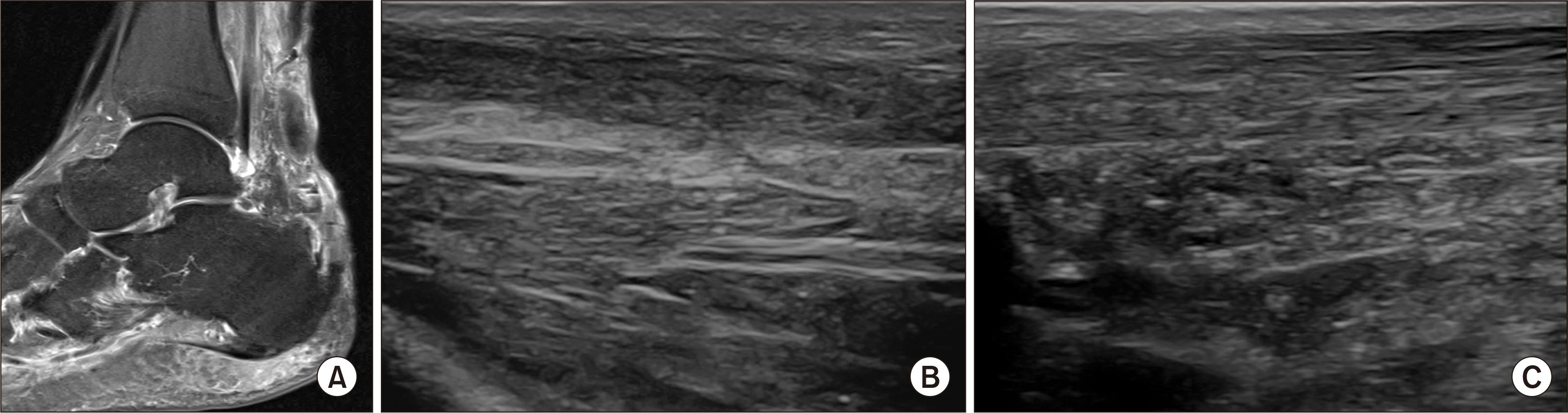 | Fig. 4(A) Magnetic resonance image (MRI) of a 64-year-old male patient who visited clinic due to infected disruption of the surgical wound after the open repair of Achilles tendon rupture, shows continuity loss and infection. The T2-weighted sagittal MRI showed loss of continuity and infectious lesions in Achilles tendons for a 64-year-old male patient who visited our clinic due to claudication and infected surgical wound after the open repair of Achilles tendon rupture. (B) After complete resection of the infected Achilles tendon, he was treated with a 6-week short leg cast and then 6-week short leg brace, and the continuity of fibrous tissue was observed in ultrasound image 5 years after the surgery. His activity was recovered as same with the pre-injury level. Complete resection of infected Achilles tendon was performed and treated in the order of a 6-week short leg cast and then 6-week short leg brace. The ultrasound image at postoperative 5 year showed the continuity of fibrous tissue and the patients was recovered to previous injury activity level. (C) Ultrasound image for contralateral side. 
|
심부 감염이 발생하면 가급적 조기에 조직을 충분히 절제하고 창상을 회복시킨 후, 기능 회복 치료를 위한 시간을 앞당기는 것이 더 현명하다. 가장 심각한 합병증인 심부 감염에 대한 적극적인 대처가 가능해지면 아킬레스건 파열의 치료에서 수술적 치료의 선택에 좀 더 긍정적인 판단 배경이 될 수 있다. 그러나 건의 온전한 기능 회복을 위해서는 최초 봉합 수술 시 섬세한 조작과 수술 환경 조율을 통해 감염을 최소화하려는 노력이 중요하다.
Go to :

결 론
아킬레스건 급성 파열의 수술적 치료는 최대의 기능적 회복을 위한 고전적이고 확실한 치료 방법임에도 불구하고 수술로 인한 연부조직 합병증이나 감염에 대한 우려로 경피적 혹은 소절개 접근법 등의 새로운 시도가 필요했고, 최근에는 비수술적 치료까지 주된 치료 방법 중 하나로 자리 잡고 있다.
아킬레스건 개방적 봉합술의 합병증들을 잘 이해하여 그 발생 위험을 최소화하고 또 발생할 수 있는 합병증에 대한 치료 전략을 충분히 고민한다면 수술적 봉합술은 만족할 만한 기능의 회복을 기대할 수 있는 여전히 매력적인 치료 방법이다.
Go to :









 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download