Abstract
Dysphagia has been reported to be relatively common and seems to be increased in Korea. Dysphagia can be classified as oropharyngeal dysphagia or esophageal dysphagia. In patients with swallowing difficulties, it is important to determine whether the dysphagia is oropharyngeal or esophageal. Patients with orophayngeal dysphagia are likely to develop aspiration and aspiration pneumonia, so accurate diagnosis should be made in the early stages of complaining of swallowing difficulties. Patients with orophayngeal dysphagia complained difficulty initiating a swallow. Swallowing may be accompanied by coughing, choking, nasopharyngeal regurgitation, aspiration, and a sensation of residual food remaining in the pharynx. Patients with esophageal dysphagia complained difficulty swallowing several seconds after initiating a swallow and a sensation of food getting stuck in the esophagus. Esophageal dysphagia should be characterized by analyzing whether foods that cause swallowing difficulties are solid, liquids or both, whether symptoms are progressive or intermittent, how severe, and associated symptoms, such as weight loss, heartburn, or regurgitation. The approach to diagnostic testing to determine the cause of esophageal dysphagia is based upon the medical history. If esophageal motility disorder is suspected, barium esophagogram is performed first, and upper endoscopy is performed first if structural abnormalities are suspected. If an upper endoscopy shows normal findings, but the esophagus is still suspected of mechanical obstruction, a barium esophagogram is performed. Esophageal manometry should be performed in patients with swallowing difficulties who are suspected of esophageal motility disorder or have normal findings in upper endoscopy.
삼킴곤란(dysphagia) 은 일반 성인 인구의 3%에서 경험하는 비교적 흔한 증상이며,1 즉각적으로 정확한 원인 규명과함께 적절한 치료를 시작해야 하는 경고 증상이다.2 구조적혹은 운동 기능의 이상으로 인하여 입에서 위로 유동식 혹은고형식의 음식물의 이동이 원활하지 않을 수 있다.2 환자들은 삼킴의 시작이 되지 않다고 하거나 식도에서 위로 음식이 통과할 때 장애를 느낀다고 호소하기도 한다. 삼킴곤란은 노화 현상은 아니므로 삼킴곤란의 발생 시 반드시 원인 질환에 대한 진단 과정을 시작해야 한다.3 본고에서는 삼킴곤란을 호소하는 환자들에서 정확한 원인 진단을 위하여 어떻게 접근해야되는지에 대하여 기술하고자 한다.
삼킴곤란은 삼키는 데 어려움이나 이상을 느끼는 주관적 증상이다. 삼킴곤란은 삼킴의 시작부터 이상이 발생한 구인두삼킴곤란(orophayngeal dysphagia) 과 입에서 위까지 유동식 혹은 고형식의 이동이 원활하지 않다고 느끼는 식도 삼킴곤란(esophageal dysphagia) 으로 나눌 수 있다. 연하통(odynophagia) 은 삼킬 때 통증을 느끼는 것을 말하며, 인두구(globus) 는 통증이 수반되지 않는 목구멍의 지속적 혹은 간헐적인 이물감으로정의된다.4 증상은 갑상선 연골과 복장패임 사이의 중간에 발생하며 삼킴곤란이나 연하통이 수반되지 않으면서 흔히 먹거나삼키면 호전된다. 인두구(globus) 는 구조적인 이상이나 위 입구 반(gastric inlet patch), 위식도 역류 질환 혹은 주요 식도운동 장애가 없을 때 진단된다.5
삼킴곤란은 비교적 흔한 증상으로 보고되고 있으며 50세 이상의 성인들의 8-22%에서 발생한다.8-12 호주 요양원에서의 삼킴곤란의 유병률은 40-60% 정도로 추정된다.13 Mayo Clinic 에서 이루어진 일반 인구를 대상으로 한 우편 설문지연구에서 삼킴곤란의 유병률은 7%였으나,14 위험인자에 대한 분석은 없었다. 2015 년에 Mayo Clinic 에서 발표한 연구에 따르면, 7,640명의 일반 인구를 대상으로 한 우편 설문 연구에서 지난 1년간 일주일에 한 번 이상의 삼킴곤란이 있었던 경우가 약 3%였고, 성별, 나이에 따른 차이는 없었다.1 프로톤펌프억제제 사용, 가슴 쓰림과 산역류 등의 증상과 높은 신체화점수 등이 삼킴곤란과 연관성이 있었다.
삼킴곤란의 원인이 무엇인지 알고자 하는 경우에는 증상이인두나 상부식도 혹은 식도체부나 식도위 접합부에서 발생하였는지 감별하는 것이 중요하다. 그렇지만 많은 질환들이 구인두 삼킴곤란과 식도 삼킴곤란을 중복해서 일으킬 수 있다는것을 알고 철저한 병력청취와 약제력의 조사가 이루어져야 한다(Table 1).
젊은 성인에서는 주로 근육 질환, 식도막(esophageal web) 혹은 식도고리(esophageal ring) 에 의하여 발생한다. 노인에서는 뇌졸중(stroke), 파킨슨병, 치매 등의 중추신경계 질환에의하여 대개 발생한다. 구인두 삼킴곤란이 기계적 폐색으로인해서인지 신경근육 장애에 의한 것인지 우선 감별해야 한다. 기계적으로 폐색을 일으킬 수 있는 질환들은 인두후농양(retropharyngeal absecess) 등의 감염, 갑상선종대(thyromegaly), 림프절병(lymphadenopathy), 젠커게실(Zenker diverticulum), 윤상인두 이완불능증(cricopharyngeal achalasia), 근육염과섬유화 등으로 인한 근육 탄성의 감소, 호산구성 식도염(eosinophilic esophagitis), 두경부암과 수술과 방사선 치료후 합병증, 경추 골증식(cervical osteophytes), 구인두 종양 등이다.17 신경근육장애들로는 중추신경계 질환인 뇌졸중, 파킨슨병, 뇌신경마비(cranial nerve palsy), 연수마비(bulbar palsy) 와 근위축측삭경화중(amyotrophic lateral sclerosis) 등과 수축 장애인 중증근육무력증(myasthenia gravis) 과 눈인두근육디스트로피(oculopharyngeal muscular dystrophy) 등이 있다.17
뇌졸중 발병 3일 내에 환자의 약 50%에서 구인두 삼킴곤란이 발생하고 이 중 절반에서 흡인이 동반되며 약 30%에서 폐렴이 발생한다.18 그러므로 뇌졸중 환자에서 삼킴곤란의 동반 유무를 알아보는 것은 폐렴 등의 합병증의 발생을 예방하기 위해서 아주 중요하다. 파킨슨병 환자의 50% 정도까지 구인두 삼킴곤란과 연관된 증상이 발생하며 약 95%의 환자에서비디오 투시장치 삼킴 검사(video fluoroscopic swallowing study)에서 이상 소견을 보인다.19,20 구인두 삼킴곤란은 파킨슨병 초기에도 나타날 수 있지만 대부분 파킨슨병이 진행된시점에 발생한다.
식도 삼킴곤란을 일으키는 원인은 크게 강내 원인(intraluminal causes), 종격 질환(mediastinal diseases), 점막 질환(mucosal diseases), 신경근육 질환(neuromuscular diseases) 과 수술후 합병증 등의 다섯 가지로 나눌 수 있다. 강내 원인은 이물질에의한 급성 삼킴곤란을 들 수 있고, 종격 질환으로는 폐암, 림프종등의 종양, 결핵 같은 감염, 심방 확장 혹은 확장된 혈관에의한 압박 등이 있다. 점막 질환은 염증, 섬유화와 종양 등이 관강을 협소화시켜서 삼킴곤란을 유발하게 되는데, 위식도 역류질환의 합병증인 소화성 협착(peptic stricture), 식도고리와식도막, 식도 종양, 부식제 섭취, 약제, 경화요법으로 인한 식도손상, 방사선 식도염, 헤르페스 바이러스 등의 식도 감염, 호산구성 식도염, 식도 스텐트 바깥으로 향한 종양의 증식 등이 있다. 신경근육 질환으로는 식도이완불능증(achalasia), 경피증(scleroderma), 혼합결합조직병(mixed connective tissue disease), 식도 경련(esophageal spasm) 과 jackhammer 식도등이 있고, 위바닥주름술(fundoplication) 후 발생하는 경우도있다.
미국의 한 기관에서 발표된 후향적 연구21에서 1999년부터 2009년까지 삼킴곤란으로 위 내시경을 시행한 1,371 명의 환자에서 삼킴곤란의 원인 질환의 유병률과 그 추이를 분석하였다. 위식도 역류 질환과 호산구성 식도염의 유병률이 각각27.6%와 7.7%로 가장 흔한 원인 질환이었다. 10년간의 추이를 보면 위식도 역류 질환의 유병률은 39.3%에서 24.1%로 감소한 반면 호산구성 식도염은 1.6%에서 11.2%로 증가하였다.21 아시아에서 발표된 연구들에 의하면 식도 삼킴곤란의 흔한 원인들은 식도편평상피세포암, 식도이완불능증과 수술과 관련된 협착 등이었다.22,23 우리나라를 포함한 아시아에서 위식도 역류 질환의 유병률은 증가하고 있다고 여겨지나 아직도서구에 비해서 드물다고 할 수 있다.
삼킴곤란을 호소하는 환자를 평가하는 첫 단계는 삼킴곤란이 구인두성인지 식도성인지 감별하는 것이다. 구인두 삼킴곤란 환자는 흡인과 흡인성 폐렴의 발생 가능성이 높기 때문에삼킴곤란을 호소하는 경우에 초기에 정확한 진단을 해야 한다. 폐렴으로 입원한 36명의 70세 이상 노인 환자에서 대조군과 비교한 연구에서 구인두 삼킴곤란이 지역사회 폐렴의 위험도를 12배 증가시켰다.24 관찰 연구들을 체계적으로 분석한연구에서도 뇌졸중 환자들에서 삼킴곤란이 있을 때 폐렴의 위험도가 3.17배(RR 3.17, 95% CI, 2.07-4.87) 증가하였다.25
삼킴곤란을 호소하는 경우에 증상에 대한 자세한 병력청취를 통하여 구인두 삼킴곤란과 식도 삼킴곤란을 감별할 수 있다. 구인두 삼킴곤란 환자들은 삼킴의 시작이 잘 되지 않거나증상의 위치를 목 부위로 인식하거나 삼킴시 코인두 역류, 흡인, 인두에 음식이 남아 있는 느낌을 호소한다. 또한, 침흘림(drooling), 음식 흘림(food spillage), 침과다증(sialorrehea), 찔끔찔끔 삼킴(piecemeal swallow) 과 구음장애(dysarthria) 등의 구강 장애와 기침, 음식 삼킴 시 기도폐쇄(choking) 와 발성장애(dysphonia) 등의 인두 증상을 호소한다. 반면 식도삼킴곤란 환자들은 삼킴 시작 수초 후에 삼키기 어렵다고 하며 먹은 음식이 식도 상부에서 위 사이에 정체된 느낌을 호소한다. 환자들이 폐색이 된 위치를 가리킬 때 병변의 위치와일치하지 않을 수 있다. 한 전향적인 연구에서 26명의 식도하부 점막고리(mucosal ring) 환자 중 12명이 삼킴곤란이 있었는데, 이 중 7명(84%)에서 목 주위에 폐색감을 호소하였다.26 다른 연구에서는 삼킴곤란을 호소하는 환자 139명에서 전향적으로 위 내시경을 시행하여 병변의 위치와 환자가 폐색을호소하는 부위의 연관성을 알아보았다. 74%의 환자에서 어느정도 비슷하였는데 15% 에서는 식도 하부에 병변이 있으면서식도 상부 쪽에 폐색감이 있다고 한 반면, 단지 5%에서만 식도 상부에 병변이 있으면서 식도 하부 쪽에 폐색감이 있다고 하였다.27 이런 연구 결과들을 근거로 환자가 흉골 뒤에 폐색감을 호소하면 병변의 위치와 거의 일치한다고 생각할 수 있고, 목 쪽에 폐색감을 호소하면 병변의 위치는 목 쪽이 아닐가능성이 있음을 인식해야 한다.2
뇌졸중, 두경부암, 두부, 경부 혹은 경추 수술, 경추 이상, 5, 7, 9, 10, 11, 12번 뇌신경 이상 등은 구인두 삼킴곤란과연관이 있을 가능성이 높아서 주의를 요한다.28 파킨슨병과 근육긴장디스트로피(myotonic dystrophy) 등의 진행성 신경성 질환, 캔디다 감염증과 콜라젠 혈관 질환(collagen vascular disorders) 등의 경우에 구인두 삼킴곤란과 식도 삼킴곤란이함께 발생할 수 있다.29 구인두 삼킴곤란을 진단하기 위하여간단히 시행할 수 있는 여러 가지 병상 삼킴 검사들(bedside swallowing tests) 이 개발되었으며, 이러한 검사들의 진단 민감도와 특이도는 각각 70% 와 60% 이상으로 보고되었다.30 최근에 발표된 캐나다의 가이드라인에서는 삼킴곤란을 호소하는 환자에서 증상의 분석, 신체 진찰과 병상 삼킴 검사 등을통하여 구강인두 삼킴곤란을 빠르게 진단하여 흡인이나 흡인성 폐렴의 위험성을 최소화하도록 권고한다.2
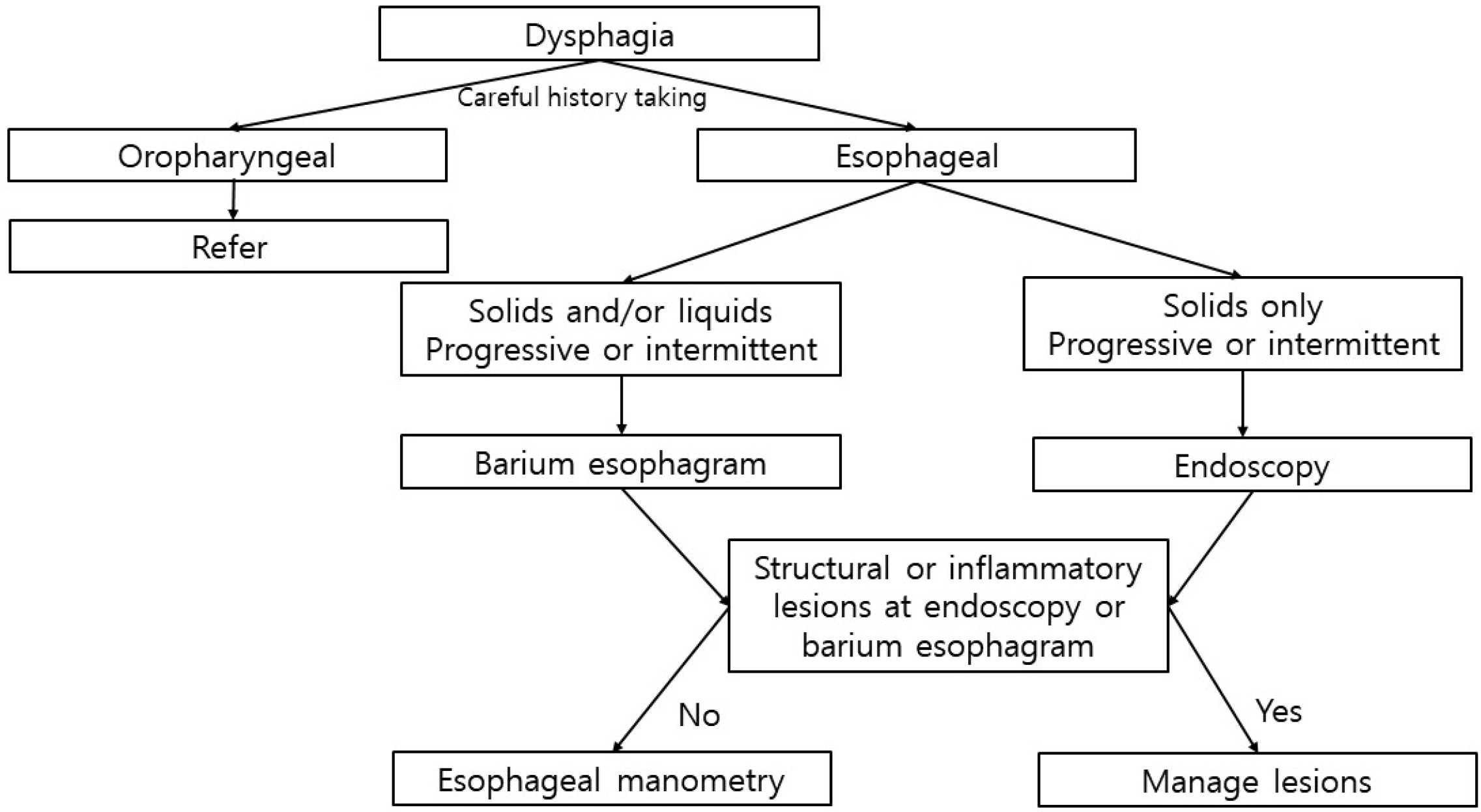
삼킴곤란의 원인 진단을 위해서 제일 중요한 것은 정확한병력청취다. 철저한 증상의 분석을 통하여 구인두 삼킴곤란과식도 삼킴곤란의 감별은 대개 가능하다. 식도 삼킴곤란으로분류된 후 원인 질환의 감별 진단은 삼킴곤란의 양상과 동반증상 등의 분석으로 이루어지며 원인 질환의 진단을 위하여 위내시경, 식도조영술과 식도 내압 검사 등을 시행한다(Fig 1).2
식도 삼킴곤란을 일으키는 흔한 질환으로는 소화성 협착 (peptic stricture), 식도 종양, 식도고리와 식도막, 식도이완불능증(achalasia) 등의 다양한 식도 운동 질환들, 경피증(scleroderma), 기능성 삼킴곤란(functional dysphagia) 과 방사선 손상 등이있고, 비교적 드문 질환으로는 림프구성 식도염(lymphocytic esophagitis), 심혈관계 이상, 크론병의 식도 침범과 부식제손상 등이 있다.31
삼킴곤란은 증상을 일으키는 음식물의 성상, 증상의 경과, 심한 정도와 동반 증상 등의 기준으로 분류할 수 있다. 삼킴곤란이 시작될 때부터 유동식과 고형식 모두에서 삼킴곤란이 발생하였다면 식도 운동 질환일 가능성이 높다. 고형식에 대해서만 삼킴곤란이 있으면 대개 식도 내강이 13 mm 이하로좁아진 협착 등이 원인 질환이다. 삼킴곤란이 발생하여 점점심하게 되는 경우에 천천히 진행하면 소화성 협착(peptic stricture) 일 수 있고, 빠르게 진행하면 식도암을 생각해야 한다.32 간헐적으로 삼킴곤란이 발생한다면 식도고리나 식도막 일 수 있고, 식도이완불능증에서는 점점 더 심해지며, 식도하부연축(distal esophageal spasm) 에서는 간헐적이거나 비진행성일 수 있다. 정신과적 문제가 있는 경우 증상을 심하게호소할 수 있다.33
동반 증상의 유무를 확인하면 진단에 도움을 받는다. 가슴 쓰림, 체중감소, 토혈, 빈혈, 음식물의 역류와 호흡기 증상 등을 확인해야 한다. 만성적인 가슴 쓰림이 동반되어 있으면 위식도 역류 질환의 합병증인 미란성 식도염, 소화성 협착(peptic stricture), 식도선암 등을 의심해 보아야 한다. 고령의 남성에서 심각한 체중감소가 동반되어 있으면 식도암의 가능성이 높다.31
고형식에 대해서만 삼킴곤란이 있으면서 점점 심해지는 경우는 식도협착과 식도암일 수 있다. 식도협착은 위산역류, 방사선 조사 혹은 호산구성 식도염 등에 의하여 발생한다. 위산역류에 의한 소화성 협착은 미란성 식도염의 치유 과정에서발생하며, 대부분 식도위 접합부 근처에 생긴다. 대개 고령의 남성에서 오랜 기간의 역류 증상이 있는 경우가 많다.34 식도협착은 식도내로 위산의 역류가 증가하는 질환인 전신경화증(systemic sclerosis), Zollinger-Ellison 증후군, 코위관 삽관, Heller 근절개술과 경구식도근절개술(peroral esophageal) 등에 의하여 발생되기도 한다. 드문 원인으로는 부식제에 의한 식도 손상, 식도나 후두의 수술, 약제에 의한 식도 손상등이 있다. 식도암은 삼킴곤란이 빠르게 진행하여 처음에는고형식만 증상을 유발하다가 유동식도 점점 먹기 힘들어 진다. 식도암은 또 흉통, 연하통, 빈혈, 식욕감퇴와 심각한 체중감소 등이 동반된다.
고형식에 대해서만 삼킴곤란이 있으면서 간헐적인 증상이있는 경우는 호산구성 식도염, 식도고리나 식도막과 혈관 이상등이 있다. 호산구성 식도염은 삼킴곤란을 호소하는 환자의내시경 검사에서 15%까지 진단된다고 서구에서 보고되었으나,21,35,36 아직 우리나라에서는 드문 것 같다.37 식도고리와 식도막은 단발성 혹은 다발성으로 발생할 수 있는데 식도고리는대부분 평활한 표면을 가진 점막 구조이고 식도위 접합부에위치하면서 길이는 4 mm 미만이다.38 식도막은 식도 내강내로돌출한 얇은 점막 주름이며 경부 식도 전측에 가장 흔히 발생한다. 식도막과 철결핍성 빈혈이 동반되어 있는 Plummer-Vinson 증후군은 우리나라에서 드물게 보고된다.39 혈관 이상은 식도를눌러서 삼킴곤란을 초래할 수 있으나 대단히 드물다.40,41
유동식에 대해서만 삼킴곤란이 있거나 유동식과 고형식에대하여 삼킴곤란이 있는 경우는 식도이완불능증, 하부식도연축과 과수축 식도 등의 식도 운동 질환과 기능성 삼킴곤란(functional dysphagia) 이 있다. 식도이완불능증에서 고형식과 유동식에 대하여 점점 더 심해지는 삼킴곤란과 소화되지않은 음식 혹은 침 등의 역류가 가장 흔하며 흉통, 가슴 쓰림, 트림 장애 등이 드물게 나타난다. 하부식도연축과 jack-hammer 식도 환자에서는 고형식과 유동식에 대하여 간헐적, 비진행성 삼킴곤란과 흉통을 호소할 수 있다.42 식도위 접합부출구 폐색(esophagogastric junction outflow obstruction) 과 무수축(absent contractility) 에서도 고형식과 유동식에 대한 지속적 혹은 간헐적 삼킴곤란이 발생할 수 있다.31 기능성 삼킴곤란은 고형식과 유동식에 대하여 삼킴곤란이 있으면서증상의 원인이 되는 식도 점막 질환이나 구조적 이상, 위식도역류 질환이나 호산구성 식도염, 주요 식도 운동 질환 등이없을 때로 정의되며 삼킴곤란은 간헐적이거나 매 식사 시마다발생할 수 있다.5 삼킴곤란과 연하통이 동시에 발생하는 경우는 감염성 식도염과 약제 유발성 식도염 등이 있고, 드물게역류성 식도염과 크론병의 식도 침범 등이 있다.
자세한 병력청취 후 삼킴곤란의 원인을 알기 위한 검사를 시행하게 된다. 구인두 삼킴곤란이 의심되면 병상 삼킴 검사들(bedside swallowing tests)30을 시행하여 구인두 삼킴곤란이 맞는지 먼저 확인한다. 확진과 치료에 도움을 받기 위하여 비디오 투시장치 삼킴 검사43나 fiberoptic endoscopic swallowing study44를 시행한다.
50세 미만에서 경고 증상이 없으면서 삼킴곤란과 함께 전형적인 위식도 역류 증상을 호소하면 먼저 고용량의 프로톤펌프저해제를 4주간 투여하여 증상이 완전히 소실되지 않으면검사를 시행한다.2 우리나라에서는 이러한 서구의 가이드라인을 그대로 따르는 데 신중해야 한다. 식도 삼킴곤란이 의심되고 고형식과 유동식에 대하여 모두 삼킴곤란이 있는 경우에식도 운동 질환을 염두에 두고 우선 식도조영술을 시행하고, 고형식에 대해서만 삼킴곤란이 있는 경우는 식도고리, 호산구성 식도염, 위식도 역류 질환과 식도암 등의 가능성을 생각하고 위 내시경을 우선 시행하게 된다. 미국의 한 연구에서 삼킴곤란 환자 1,649 명에서 위 내시경 결과를 후향적으로 분석한 결과 4%에서 식도암이 진단되었고, 54%에서 삼킴곤란의 원인 질환이 발견되었다.45 위 내시경에서 정상 소견이지만 여전히 식도 고리나 식도 외부 압박 등의 기계적 폐색이 의심되는경우는 식도조영술을 시행한다. 식도 운동 질환이 의심되거나위 내시경에서 정상 소견을 보이는 삼킴곤란 환자에서는 반드시 식도 내압 검사를 시행해야 한다.
삼킴곤란은 구인두 삼킴곤란과 식도 삼킴곤란으로 분류할수 있다. 삼킴곤란을 호소하는 환자에서 우선적으로 구인두삼킴곤란과 식도 삼킴곤란을 감별하는 것이 중요하다. 구인두삼킴곤란 환자는 흡인과 흡인성 폐렴의 발생 가능성이 높기때문에 삼킴곤란을 호소하는 경우에 초기에 정확한 진단을 해야 한다. 구인두 삼킴곤란 환자는 삼킴의 시작에 어려움을 느끼면서 삼킴 시 기침, 기도폐쇄, 코인두 역류, 흡인과 인두 내남아 있는 음식의 느낌 등을 호소할 수 있다. 식도 삼킴곤란환자는 삼킴 시작 수초 후에 삼키기 어렵다고 하며 먹은 음식이 식도에 정체되어 있다고 한다. 삼킴곤란은 비교적 흔한 증상으로 보고되고 있으며 우리나라에서도 증가하는 경향을 보이고 있다. 식도 삼킴곤란은 삼킴곤란을 초래하는 음식이 고형식, 유동식, 혹은 모두인지, 증상이 점점 심해지는지 혹은간헐적인지, 얼마나 심한지, 체중감소, 가슴 쓰림 혹은 역류등의 동반 증상이 있는지 등을 분석하여 원인 진단을 한다.병력청취와 더불어 원인 진단을 위하여 진단적 검사를 시행한다. 식도 운동 질환이 의심되면 우선 식도조영술을 시행하고구조적 이상이 의심되면 위 내시경을 먼저 시행한다. 위 내시경에서 정상 소견이지만 여전히 식도의 기계적 폐색이 의심되는 경우는 식도조영술을 시행한다. 식도 운동 질환이 의심되거나 위 내시경에서 정상 소견을 보이는 삼킴곤란 환자에서는반드시 식도 내압 검사를 시행해야 한다.
REFERENCES
1. Cho SY, Choung RS, Saito YA, et al. 2015; Prevalence and risk factors for dysphagia: a USA community study. Neurogastroenterol Motil. 27:212–219. DOI: 10.1111/nmo.12467. PMID: 25376877. PMCID: PMC4308532.


2. Liu LWC, Andrews CN, Armstrong D, et al. 2018; Clinical practice guidelines for the assessment of uninvestigated esophageal dysphagia. J Can Assoc Gastroenterol. 1:5–19. DOI: 10.1093/jcag/gwx008. PMID: 31294391. PMCID: PMC6487990.


3. Shamburek RD, Farrar JT. 1990; Disorders of the digestive system in the elderly. N Engl J Med. 322:438–443. DOI: 10.1056/NEJM199002153220705. PMID: 2405269.


4. Tawil J, Fass R. 2018; Globus: current concepts and dilemmas. J Clin Gastroenterol. 52:845–852. DOI: 10.1097/MCG.0000000000001129. PMID: 30222645.

5. Aziz Q, Fass R, Gyawali CP, et al. 2016; Esophageal disorders. Gastro- enterology. 150:1368–1379. DOI: 10.1053/j.gastro.2016.02.012. PMID: 27144625.

6. Gretarsdottir HM, Jonasson JG, Björnsson ES. 2015; Etiology and management of esophageal food impaction: a population based study. Scand J Gastroenterol. 50:513–518. DOI: 10.3109/00365521.2014.983159. PMID: 25704642.


7. Sperry SL, Crockett SD, Miller CB, Shaheen NJ, Dellon ES. 2011; Esophageal foreign-body impactions: epidemiology, time trends, and the impact of the increasing prevalence of eosinophilic esophagitis. Gastrointest Endosc. 74:985–991. DOI: 10.1016/j.gie.2011.06.029. PMID: 21889135. PMCID: PMC3951006.



8. Mann G, Hankey GJ, Cameron D. 1999; Swallowing function after stroke: prognosis and prognostic factors at 6 months. Stroke. 30:744–748. DOI: 10.1161/01.STR.30.4.744. PMID: 10187872.

9. Finestone HM, Greene-Finestone LS. 2003; Rehabilitation medicine: 2. Diagnosis of dysphagia and its nutritional management for stroke patients. CMAJ. 169:1041–1044. PMID: 14609974. PMCID: PMC236230.


10. Lindgren S, Janzon L. 1991; Prevalence of swallowing complaints and clinical findings among 50-79-year-old men and women in an urban population. Dysphagia. 6:187–192. DOI: 10.1007/BF02493524. PMID: 1778094.

11. Tibbling L, Gustafsson B. 1991; Dysphagia and its consequences in the elderly. Dysphagia. 6:200–202. DOI: 10.1007/BF02493526. PMID: 1778095.


12. Cook IJ, Kahrilas PJ. 1999; AGA technical review on management of oropharyngeal dysphagia. Gastroenterology. 116:455–478. DOI: 10.1016/S0016-5085(99)70144-7. PMID: 9922328.


13. Shanley C, O'Loughlin G. 2000; Dysphagia among nursing home residents: an assessment and management protocol. J Gerontol Nurs. 26:35–48. DOI: 10.3928/0098-9134-20000801-09. PMID: 11276612.

14. Talley NJ, Weaver AL, Zinsmeister AR, Melton LJ 3rd. 1992; Onset and disappearance of gastrointestinal symptoms and functional gastrointestinal disorders. Am J Epidemiol. 136:165–177. DOI: 10.1093/oxfordjournals.aje.a116483. PMID: 1415139.

15. Park YH, Han HR, Oh BM, et al. 2013; Prevalence and associated factors of dysphagia in nursing home residents. Geriatr Nurs. 34:212–217. DOI: 10.1016/j.gerinurse.2013.02.014. PMID: 23528180.


16. Lee B, Lim HS. 2020; Prevalence and medical cost under malnutrition in dysphagia patients of Korea: based on health insurance review & assessment service (HIRA) data. J Korean Dysphagia Soc. 10:97–106. DOI: 10.3938/jkps.76.97.
17. Roden DF, Altman KW. 2013; Causes of dysphagia among different age groups: a systematic review of the literature. Otolaryngol Clin North Am. 46:965–987. DOI: 10.1016/j.otc.2013.08.008. PMID: 24262954.

18. Hinchey JA, Shephard T, Furie K, et al. 2005; Formal dysphagia screening protocols prevent pneumonia. Stroke. 36:1972–1976. DOI: 10.1161/01.STR.0000177529.86868.8d. PMID: 16109909.


19. Donovan NJ, Daniels SK, Edmiaston J, et al. 2013; Dysphagia screening: state of the art: invitational conference proceeding from the State-of-the-Art Nursing Symposium, International Stroke Conference 2012. Stroke. 44:e24–e31. DOI: 10.1161/STR.0b013e3182877f57. PMCID: PMC3595100. PMID: 23412377.
20. Kalf JG, de Swart BJ, Bloem BR, Munneke M. 2012; Prevalence of oropharyngeal dysphagia in Parkinson's disease: a meta-analysis. Parkinsonism Relat Disord. 18:311–315. DOI: 10.1016/j.parkreldis.2011.11.006. PMID: 22137459.


21. Kidambi T, Toto E, Ho N, Taft T, Hirano I. 2012; Temporal trends in the relative prevalence of dysphagia etiologies from 1999-2009. World J Gastroenterol. 18:4335–4341. DOI: 10.3748/wjg.v18.i32.4335. PMID: 22969196. PMCID: PMC3436048.



22. Zhang HZ, Jin GF, Shen HB. 2012; Epidemiologic differences in esophageal cancer between Asian and Western populations. Chin J Cancer. 31:281–286. DOI: 10.5732/cjc.011.10390. PMID: 22507220. PMCID: PMC3777490.



23. Ronkainen J, Agréus L. 2013; Epidemiology of reflux symptoms and GORD. Best Pract Res Clin Gastroenterol. 27:325–337. DOI: 10.1016/j.bpg.2013.06.008. PMID: 23998972.


24. Almirall J, Rofes L, Serra-Prat M, et al. 2013; Oropharyngeal dysphagia is a risk factor for community-acquired pneumonia in the elderly. Eur Respir J. 41:923–928. DOI: 10.1183/09031936.00019012. PMID: 22835620.


25. Martino R, Foley N, Bhogal S, Diamant N, Speechley M, Teasell R. 2005; Dysphagia after stroke: incidence, diagnosis, and pulmonary complications. Stroke. 36:2756–2763. DOI: 10.1161/01.STR.0000190056.76543.eb. PMID: 16269630.

26. Smith DF, Ott DJ, Gelfand DW, Chen MY. 1998; Lower esophageal mucosal ring: correlation of referred symptoms with radiographic findings using a marshmallow bolus. AJR Am J Roentgenol. 171:1361–1365. DOI: 10.2214/ajr.171.5.9798879. PMID: 9798879.


27. Wilcox CM, Alexander LN, Clark WS. 1995; Localization of an obstructing esophageal lesion. Is the patient accurate? Dig Dis Sci. 40:2192–2196. DOI: 10.1007/BF02209005. PMID: 7587788.

28. Shaw SM, Martino R. 2013; The normal swallow: muscular and neurophysiological control. Otolaryngol Clin North Am. 46:937–956. DOI: 10.1016/j.otc.2013.09.006. PMID: 24262952.

29. Clavé P, Shaker R. 2015; Dysphagia: current reality and scope of the problem. Nat Rev Gastroenterol Hepatol. 12:259–270. DOI: 10.1038/nrgastro.2015.49. PMID: 25850008.


30. Kertscher B, Speyer R, Palmieri M, Plant C. 2014; Bedside screening to detect oropharyngeal dysphagia in patients with neurological disorders: an updated systematic review. Dysphagia. 29:204–212. DOI: 10.1007/s00455-013-9490-9. PMID: 24026520.


31. Malagelada JR, Bazzoli F, Boeckxstaens G, et al. 2015; World gastroenterology organisation global guidelines: dysphagia--global guidelines and cascades update September 2014. J Clin Gastroenterol. 49:370–378. DOI: 10.1097/MCG.0000000000000307. PMID: 25853874.

32. Marks RD, Richter JE. 1993; Peptic strictures of the esophagus. Am J Gastroenterol. 88:1160–1173. PMID: 8338082.

33. Carlson DA, Gyawali CP, Roman S, et al. 2020; Esophageal hyper-vigilance and visceral anxiety are contributors to symptom severity among patients evaluated with high-resolution esophageal manometry. Am J Gastroenterol. 115:367–375. DOI: 10.14309/ajg.0000000000000536. PMID: 31990697. PMCID: PMC7071929.



34. El-Serag HB, Sonnenberg A. 1997; Association of esophagitis and esophageal strictures with diseases treated with nonsteroidal anti-inflammatory drugs. Am J Gastroenterol. 92:52–56. PMID: 8995937.
35. Prasad GA, Talley NJ, Romero Y, et al. 2007; Prevalence and predictive factors of eosinophilic esophagitis in patients presenting with dysphagia: a prospective study. Am J Gastroenterol. 102:2627–2632. DOI: 10.1111/j.1572-0241.2007.01512.x. PMID: 17764492.

36. Mackenzie SH, Go M, Chadwick B, et al. 2008; Eosinophilic oesophagi-tis in patients presenting with dysphagia--a prospective analysis. Aliment Pharmacol Ther. 28:1140–1146. DOI: 10.1111/j.1365-2036.2008.03795.x. PMID: 18624788.

37. Kim SJ, Park MI, Kim GH, et al. 2021; Practice patterns for eosinophilic esophagitis patients in Busan and Gyeongnam: a Korean multi-center database study. J Neurogastroenterol Motil. 27:71–77. DOI: 10.5056/jnm20069. PMID: 32699187. PMCID: PMC7786091.



38. Schatzki R. 1963; The lower esophageal ring. Long term follow-up of symptomatic and asymptomatic rings. Am J Roentgenol Radium Ther Nucl Med. 90:805–810. PMID: 14068418.

39. Im HJ, Kim SE, Park MI, et al. 2020; Gastric cancer accompanying Plummer-Vinson Syndrome. Korean J Helicobacter Up Gastrointest Res. 20:159–163. DOI: 10.7704/kjhugr.2020.0002.

40. De Luca L, Bergman JJ, Tytgat GN, Fockens P. 2000; EUS imaging of the arteria lusoria: case series and review. Gastrointest Endosc. 52:670–673. DOI: 10.1067/mge.2000.109808. PMID: 11060196.


41. Shin EJ, Kim HK, Kim JS, et al. 2008; A case of dysphagia lusoria caused by an aberrant right subclavian artery in an adolescent. Korean J Gastrointest Endosc. 36:213–218.
42. Clouse RE. 1997; Spastic disorders of the esophagus. Gastroenterologist. 5:112–127. PMID: 9193929.

43. Jaffer NM, Ng E, Au FW, Steele CM. 2015; Fluoroscopic evaluation of oropharyngeal dysphagia: anatomic, technical, and common etiologic factors. AJR Am J Roentgenol. 204:49–58. DOI: 10.2214/AJR.13.12374. PMID: 25539237. PMCID: PMC4331119.

44. Dziewas R, Birkmann U, et al. Auf dem Brinke M. 2019; Safety and clinical impact of FEES -results of the FEES-registry. Neurol Res Pract. 1:16–23. DOI: 10.1186/s42466-019-0021-5. PMID: 33324882. PMCID: PMC7650078.


45. Varadarajulu S, Eloubeidi MA, Patel RS, et al. 2005; The yield and the predictors of esophageal pathology when upper endoscopy is used for the initial evaluation of dysphagia. Gastrointest Endosc. 61:804–808. Vol. 77. DOI: 10.1016/S0016-5107(05)00297-X. PMID: 15933679.


Table 1
Common Causes of Oropharyngeal Dysphagia and Esophageal Dysphagia




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download