Abstract
Surgical treatments for chronic lateral ankle instability include anatomic repair, anatomic reconstruction using an auto or allograft, nonanatomic reconstruction, and arthroscopic repair. Open anatomic repair using the native ligament with or without reinforcement of the inferior extensor retinaculum is commonly performed in patients with sufficient ligament quality. Non-anatomical reconstruction using the adjacent peroneus brevis tendon is typically used only in patients with poor-quality ligament remnants or when previous repair failed. Anatomical reconstruction can be considered in patients in whom anatomical repair is expected to fail and when performed using auto or allografts can provide good to excellent short-term results, although the long-term outcomes of these methods remain unclear. Arthroscopic repair can provide good to excellent short-term clinical outcomes, but evidence supporting this technique is limited. The advantages and disadvantages of various surgical methods should be compared, and appropriate treatment should be implemented based on patient characteristics.
급성 발목 염좌의 20%∼40%는 만성 족관절 외측 불안정증으로 진행하게 된다. 만성 외측 발목 불안정증에 대한 일차적인 치료는 비골근 강화 운동, 고유수용감각 운동 등의 비수술적 재활 치료가 우선이다. 그러나 재활 치료에 실패하여 발목 염좌가 반복된다면 만성 통증, 비골건 손상, 거골 골연골병변 등을 초래하고 특히 운동선수들에게서는 경기력의 저하로 나타난다. 충분한 재활 치료에도 호전이 없고 기계적 불안정성이 확인된 경우, 속발 가능한 관절염을 예방하고 구조적 및 기능적 안정성 획득을 위해서 수술적 치료를 고려해야 한다.
역사적으로 1934년 Elmslie1)가 발목 불안정증의 수술적 치료에 대해서 첫 번째 보고를 하였는데, 4명의 환자를 대상으로 하여 대퇴근막을 이용한 전거비인대와 종비인대를 재건을 시행하였다. 이후에 1952년에 Watson-Jones,2) 1953년에 Evans,3) 1969년에 Chrisman과 Snook4)이 단비골건을 이용한 비해부학적 재건술을 보고하였다. 비해부학적 재건술은 통상적으로 단비골건을 골터널로 통과시키는 건 고정술을 통하여 발목관절의 기계적인 안정성을 도모하였다. 해부학적 봉합술은 1966년 Brostrom5)에 의해서 최초로 보고되었으며 1980년 Gould 등6)에 의한 변형 Brostrom 술식이 보고된 이후로 수십 년 동안 표준적인 치료법으로 이용되어 왔다. 1985년 Anderson7)은 자가건을 이용한 해부학적 재건술을 처음 보고하였으며, 1991년 Horibe 등8)은 동종건을 이용한 해부학적 재건술을 보고하였고, 1997년 Kashuk 등9)은 관절경을 이용한 변형 Brostrom 술식을 소개 하면서 해부학적 재건술과 관절경적 봉합술의 이용이 늘어나고 있다.
본 논문에서는 만성 외측 발목 불안정증에 대한 여러 가지 수술법에 대해서 고찰해보고자 한다.
만성 발목 외측 불안정증에 대한 수술법은 크게 비해부학적 재건술, 해부학적 봉합술, 해부학적 재건술, 관절경을 이용한 봉합술 등 크게 네 가지로 나눌 수 있다(Table 1). 네 가지의 수술법에 속하는 여러 가지 수술법에 대해서 알아보도록 하겠다.
비해부학적 재건술은 발목 관절을 지나는 건 조직을 이용해서 약해진 인대의 역할을 대신하도록 하는 수술법이며 건 이전 및 건 고정술이 필요하다. 비해부학적 재건술은 성공적인 단기 결과를 보여주지만 논란의 대상이 되는 수술법으로 불량한 장기 결과와 높은 합병증 발생률로 인하여 해부학적 봉합술과 해부학적 재건술로 대체되고 있다.10,11)
Chrisman-Snook 기법4)은 단비골건의 반을 갈라서 일부를 먼저 원위 비골의 앞에서부터 뒤로 통과시킨 다음, 종골 외측의 근위에서 원위 방향으로 통과시킨 후 원래의 부착부위에 다시 고정한다. 이로써 전거비인대와 종비인대 두 개를 동시에 재건할 수 있으며 단비골건의 기능 또한 보전 가능하나 발목관절 및 거골하 관절의 움직임을 제한한다는 단점이 있다. Snook 등14)에 의한 장기 추시 연구에서 높은 비율의 환자에서 효과적인 결과를 보고하였으나 비복 신경 손상에 의한 외측 부위의 감각이상 또한 높은 비율에서 보고되었다. 1996년 Hennrikus 등15)은 Chrisman-Snook 기법과 변형 Brostrom 수술의 결과를 비교한 연구를 발표하였는데, Chrisman-Snook 기법이 외측 발목 안정성을 회복하는 데는 효과적이나 임상적 결과와 합병증 비율에 있어서는 변형 Brostrom보다 불량한 결과를 보였다(Fig. 3).
해부학적 봉합술은 파열된 전거비인대와 종비인대의 연속성을 회복하기 위해서 봉합하는 방법이다. 해부학적 봉합술의 목적은 인접 구조물 및 발목 관절의 정상적인 구조 및 생역학을 보존하면서 외측 인대의 구조적인 안정성을 회복하는 데 있다.
1966년 Brostrom5)은 손상된 전거비인대와 종비인대를 일차 봉합하는 해부학적 봉합술을 처음 보고하였다(Fig. 4). 끊어진 인대를 직접 연결하는 방법을 60명의 환자에 적용하여 보고하였으며 과도하게 시행하면 거골하 관절의 회외전 제한이 발생한다고 보고하였다.
그러나 인대의 늘어남과 같은 구조적인 문제로 인한 단순 봉합의 어려움을 극복하기 위하여 단순 봉합법에서 단축 봉합법으로 변형되었다. 1988년 Karlsson 등10)은 원위 비골의 해부학적 부착점에 드릴 구멍을 뚫어서 이완된 전거비인대와 종비인대의 원위부를 단축 봉합하였다(Fig. 5). 이 봉합 부위에 다시 근위부에 남은 인대와 관절낭을 중첩 봉합하여 보강하였다. 이 술식의 보고에 의하면 92개의 사례에서 60%는 매우 우수한 결과, 27%는 우수한 결과를 보고하였다. 전신인대 이완증, 수술 전 인대 결함의 장기화인 경우를 제외하고는 해부학적 봉합술이 기능적 및 기계적으로 우수함을 보고하였다.
변형 Brostrom 술식은 전거비인대와 종비인대를 봉합한 후 하신전지대를 전진 봉합하여 보강하는 방법이다(Fig. 6). 1980년 Gould 등6)은 하신전지대를 봉합하면서 봉합 강도를 60%까지 높이면서 거골하 관절의 불안정성까지 보완해줄 수 있다고 하였다. 비교적 복잡하지 않은 해부학적 봉합술로서 대부분 만족스러운 결과를 가져다 주는 표준적인 수술법으로 널리 알려져 있다. 그러나 전신인대 이완증, 인대 결손이 심한 경우, 이전의 봉합수술이 실패한 경우, 비만, 요내반족에서는 실패의 위험이 크다고 할 수 있다.16,17) 2006년 Bell 등18)은 22명의 환자를 평균 26.3년 추시한 결과를 발표하였는데, 91%는 매우 우수 또는 우수한 발목 기능을 나타냈으며 foot and ankle outcome score는 92점을 보였다. 2012년 Tourné 등19)도 150예를 포함한 11년의 장기 추시 결과를 발표하였는데, 93%에서 만족스러운 결과를 보였으며 관절염으로 진행은 유의하지 않았다고 하였다.
Jeong 등20)은 41예의 해부학적 봉합술을 시행하는 과정에서 75.6%에서는 하신전지대를 이용한 보강술이 가능하였으며 24.4%의 환자에서는 하신전지대를 찾을 수 없어 변형 Brostrom을 시행할 수 없기에 Brostrom 술식만을 시행하였으며, 두 그룹 간의 결과 차이를 보고하였다. 두 그룹 간에 임상적 및 방사선학적 결과는 유의한 차이를 보이지 않는다고 보고하였다.
1994년 Paden 등25)은 봉합 나사를 이용한 봉합법을 보고하였다. 봉합 나사는 전거비인대와 종비인대의 해부학적 기시점에 위치하면서 인대의 뼈에 대한 직접 유합을 도모하여 정상 해부학적 위치에 정확하게 인대를 재부착시킬 수 있다. 여기에 비골 골막을 인대 봉합 부위에 보강 봉합한 후에 하신전지대를 당겨 비골 골막에 보강 봉합한다. 봉합 나사를 사용하기 때문에 봉합 나사의 파손(breakage) 및 삽입부에서 나사 뽑힘(pullout), 이물 반응(retention of hardware), 삽입 오류(misdisplacement) 등의 합병증에 주의해야 한다.
해부학적 봉합술이 실패할 가능성이 있는 경우에는 해부학적 재건술이 추천되지만 해부학적 재건술은 술기의 복잡성 및 침습성으로 인하여 수술 관련 합병증이 발생할 가능성이 높다. 이를 극복하기 위하여 해부학적 봉합술에 봉합테이프를 이용하여 보강하는 방법이 소개되고 있다. Viens 등26)의 사체연구에서 봉합테이프를 이용한 보강술을 시행한 전거비인대는 온전한 전거비인대와 비슷한 생역학적 강도를 보고하였다. 2017년 Cho 등27)이 전신인대 이완증이 있는 28명의 환자에게 시행한 봉합테이프 보강술의 결과를 보고하였는데, 최소 2년 이상의 추시 결과 우수한 임상적 및 방사선적 결과를 보고하였다. 비생리적이며 흡수되지 않는 봉합테이프가 장기적으로 인체 내에 어떤 영향을 미칠 지에 대해서는 향후 연구가 필요하다.
남아 있는 인대의 상태가 불량한 경우, 이전의 봉합술의 실패, 높은 체질량지수, 전신인대 이완증이 있는 경우, 운동선수 또는 고강도의 노동을 요하는 경우, 아주 심하거나 오래된 발목 불안정증, 비골하 부골이 큰 경우에는 해부학적 봉합술 대신 해부학적 재건술을 고려할 수 있다.16,17,28) 자가건을 이용하는 경우는 장비골건, 장족지신전건, 족저건, 반건양건 등이 사용되며 이식건의 질(quality)에 있어서 이점이 있지만 공여부의 문제점은 피할 수 없다. 동종건을 이용한 재건술의 장점은 공여부의 문제점이 없다는 점, 수술 시간 단축, 수술 후 통증 감소 등이 있다. 특히 전신인대 이완증 또는 결체조직 질환을 앓고 있는 경우에는 동종건을 이용한 재건술이 고려된다. 현재까지 보고된 연구들에 의하면 해부학적 재건술은 단기 추시 결과에서 우수한 결과를 보였다. 그러나 보다 큰 절개를 이용하며 수술적 기법의 복잡성 및 다양성으로 인하여 장기 추시 결과는 아직 불확실하다. 현재 수술적 기법 간의 장기 비교 연구가 필요한 실정이다.
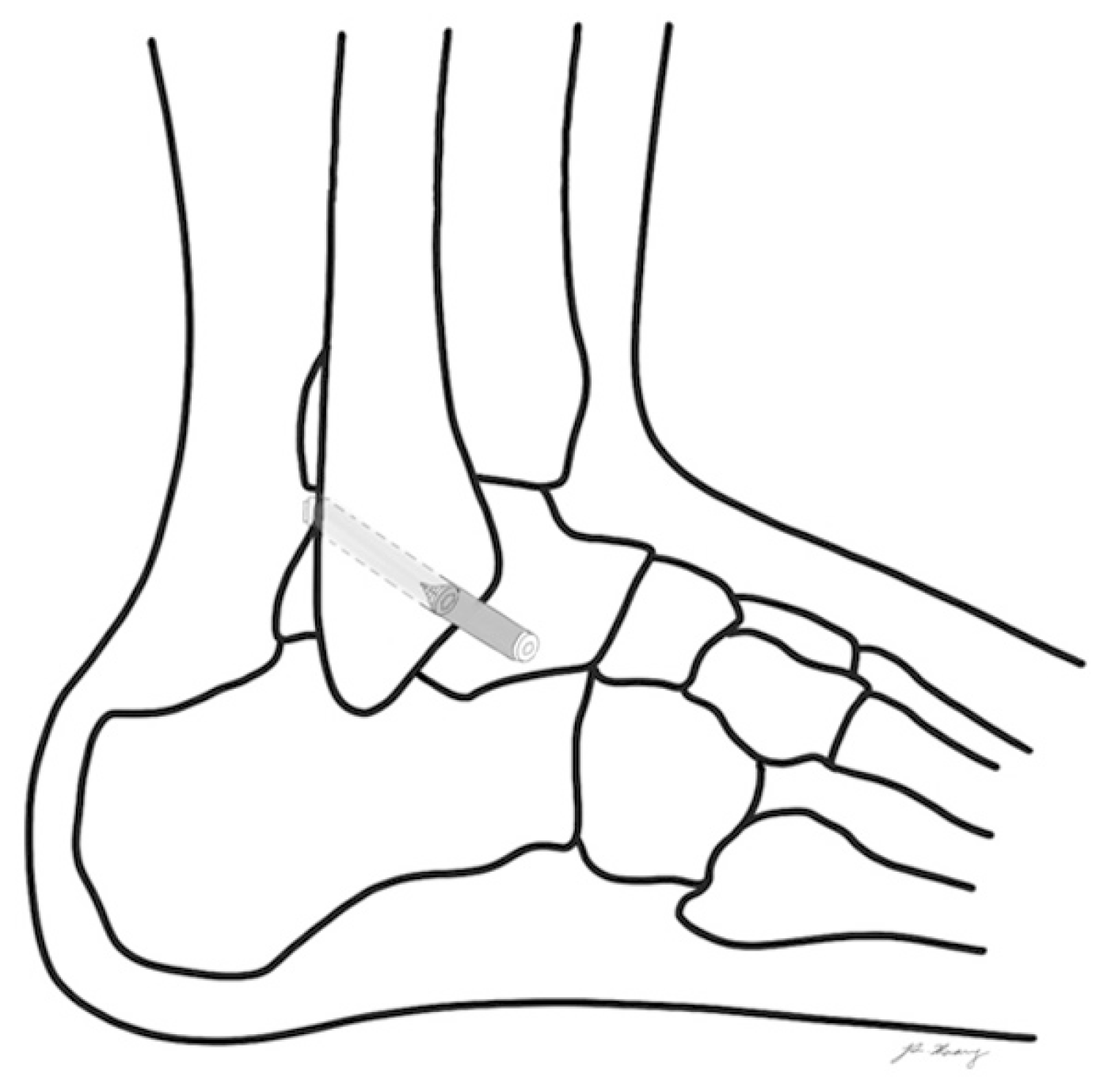
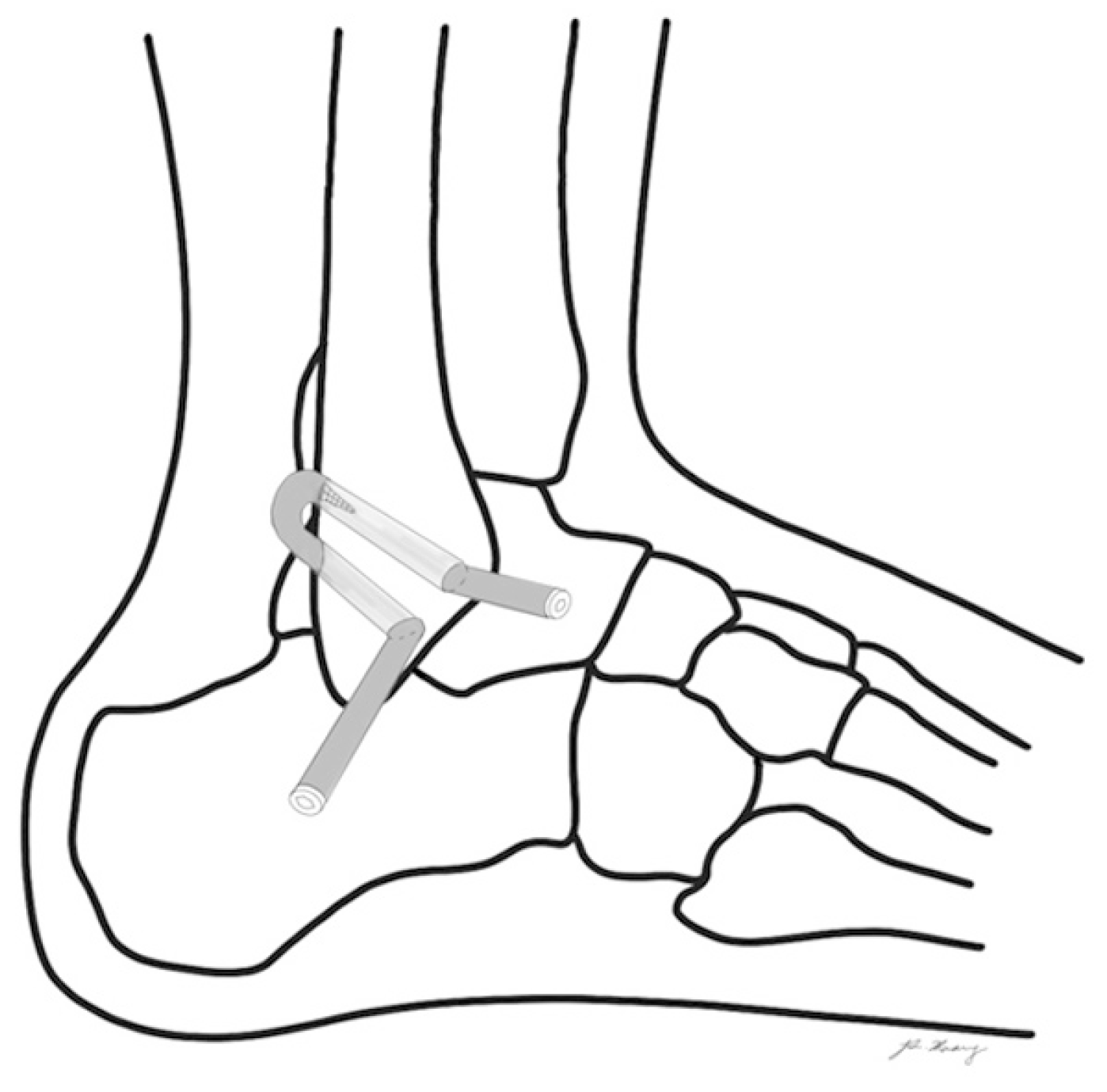
거골하 관절의 불안정성이 동반되어 있는 경우에는 전거비인대와 종비인대를 동시에 재건해준다. 2004년 Coughlin 등29)은 자가 대퇴박건을 거골, 비골, 종골의 골터널을 통과시켜서 전거비인대와 종비인대를 동시에 재건한 28명 환자에 대해서 발표하였다. American Orthopaedic Foot and Ankle Society (AOFAS) 점수와 Karlsson 점수를 포함한 임상적 결과에서 우수 또는 매우 우수한 결과를 보였으며 거골 기울어짐은 13도에서 3도로 호전된 결과를 보였고 전방전위검사는 10 mm에서 5 mm로 향상되었다.
건고정 나사의 우수함이 보고되면서 발목인대 재건술에서 건고정 나사의 사용이 보고되었다. 2015년 Jung 등30)은 동종건을 이용하여 전거비인대와 종비인대 해부학적 재건술을 시행한 70명의 환자들에 대해서 보고하였다(Fig. 8). 거골과 종골에 동종건을 고정할 때 건고정 나사를 사용하면서 술식의 간편함을 보고하였다. 시각통증척도(visual analogue scale, VAS) 점수는 5.5점에서 1.3점으로, AOFAS 점수는 71점에서 90.9점으로 향상되었다. 거골 기울어짐도 14.8도에서 3.9도로 향상된 결과를 보고하였다.
발목 불안정증과 동반될 수 있는 관절 내 질환으로는 충돌증후군, 관절 내 유리체, 골연골병변, 연골연화증, 뼈 돌기 등이 있다.31) 발목 불안정증이 해결되더라도 동반된 관절 내 질환이 잔존하게 되면 장기 추시 결과에 악영향을 미칠 수 있다. Komenda와 Ferkel31)은 발목 불안정증이 있는 55예에 대하여 진단적 발목 관절경술을 시행한 결과에 대해 발표하였다. 수술 전 시행한 방사선 검사에서는 발견되지 않았으며 관절경으로만 진단이 가능하면서 동시에 치료가 필요한 동반 병변이 93%의 환자들에게서 관찰되었다. 거골 골연골병변, 활액막염, 관절 내 유리체, 뼈 돌기 등의 동반 병변을 발목 불안정증과 동시에 치료하였으며 96%의 환자들에게 우수한 결과를 보고하였다.
과거에는 개방성 해부학적 봉합술이 표준적인 치료법으로 널리 이용되어 왔지만, 최근에는 관절경하 Brostrom 술식에 대한 관심이 높아지고 있다. 역사적으로는 1987년이 Hawkins32)가 처음으로 보고하였으며 1993년에 Ferkel과 Scranton33)이 관절경하 전거비인대 봉합술에 대해 보고하였다. 초기에는 개방성 봉합술에 비해서 수술 시간이 길고, 많은 부작용이 보고되었지만 발목 관절경 기구 및 술기가 발전하면서 관절경하 전거비인대 봉합술은 최근 많은 발전을 이루었다. Acevedo와 Mangone34)은 현대적인 관절경하 외측 발목 인대 봉합술을 개발하였으며 비골 끝에서부터 1.5 cm까지를 천비골신경의 중간 분지 손상을 피하기 위한 안전구역(safe zone)이라고 정의하였다. Brown 등35)은 2018년 관절경하 발목 외측인대 봉합술에 대한 체계적 문헌 고찰을 시행한 결과를 보고하였는데 8개의 논문으로부터 총 269명의 환자가 포함되었다. 평균 17개월의 추시 결과 AOFAS 점수는 평균 41.2∼69.9점에서 90.2∼98점으로 향상되었고 평균 21개월의 추시 결과 Karlsson-Peterson 점수는 88.5점으로 향상되면서 관절경하 봉합술은 효과적인 치료법이라고 보고하였으며 합병증 발생률은 11.6%이고 운동 복귀율은 100%로 발표하였다. Yeo 등36)은 48명의 환자를 대상으로 하여 무작위 비교 연구를 시행한 결과 개방성 봉합술과 관절경하 봉합술 사이에서 수술 후 1년에 임상적 및 방사선학적 결과 차이는 없었다고 보고하였다. 그러나 Matsui 등37)은 2016년 개방성 인대 봉합술과 관절경하 인대봉합술을 비교하는 체계적 문헌 고찰을 발표하였는데, 아직까지는 관절경하 봉합술이 추천되지 않는다고 하였다.
최근의 연구 결과에 의하면 관절경하 인대 봉합술은 단기 및 장기 추시에서 우수한 임상적 결과를 보였다. 그러나 관절경하 봉합술은 개방성 봉합술에 비하여 기술적인 요구도가 높다. 또한 개방성 봉합술과 관절경하 봉합술을 비교한 연구도 현재까지 충분하지 않기 때문에 관절경하 봉합술의 효과 및 장점을 증명하기 위한 후속 연구가 필요하다.
현재 만성 발목 외측 불안정성에 대한 수술법은 예전의 고식적인 방법과 최근의 새로운 수술법 사이에서의 과도기에 있다고 할 수 있다. 앞으로 더 많은 연구가 진행되어 정립된 수술의 결론이 도출되어야 할 것이다.
손상을 받은 인대는 원래의 형태를 유지하기 힘들고 또 길이만 짧게 한다고 해서 그 기능이 돌아오지 않는다. 초창기에는 전거비인대가 느슨해진 것을 짧게만 해서 다시 재발하는 경우가 많이 있다. 하신전건지대을 덧댐으로 인해서 좀 보강이 될 수 있고, 늘어나 있어 기능이 떨어진 인대 부분을 이중으로 중첩을 시켜서 기능을 좀 더 강화시킬 수 있는데 이러한 방법으로 인하여 전거비인대의 복원에 좋은 결과를 보이기 시작하였다.6)
전거비인대와 종비인대는 비골 끝의 전방부에서 기시하여 부착 부위가 서로 다르기 때문에 인대의 방향이 다르며 발목 관절의 운동 각도에 따라서도 서로의 방향이 달라져서 역할이 차이가 난다. 발목 관절이 족저 굴곡되었을 때는 전거비인대가 팽팽해지고, 족배 굴곡 시에는 종비인대가 팽팽해지면서 내반을 방지하는 구조물로 작용하게 된다. 특히 종비 인대는 발목 관절과 거골하 관절을 모두 포함하고 있기 때문에 최근 이에 대한 관심이 높아지고 있다. 외측 인대의 서로 다른 역할과 방향을 고려하여 수술 전 어느 인대를 어떻게 복원할지에 대한 충분한 고찰이 필요하다.
전거비인대의 급성 파열 부위를 거골 부착부, 비골 부착부, 중간 부위 인대 파열로 구분할 수 있다. MRI 검사를 통해 어느 부위의 파열인지 알 수 있으나 임상적으로 크게 중요하지는 않다. 만성으로 넘어간 경우 수술 소견에서는 인대의 대부분이 연결되어 있는 상태이기 때문에 초기 급성기에서 어느 위치에서 파열되었는지는 인대 재건 시 큰 영향을 끼치지 않는다.
하지만 비골 부착부에서 손상이 되는 경우에는 비골의 전방 부위에 인대가 부착되어 있는 부위가 떨어져 있어서 만성인 경우 이 부분이 붙어 있지 않아 MRI 검사상 비골 전방 부위에까지 관절액이 들어가 있는 형태를 보이게 된다. 이 경우에는 인대를 짧게 해 주기만 하면 비골 전방 부위가 여전히 떨어져 있기 때문에 이 부위에 인대가 시작할 수 있게 복원하는 것을 고려해야 좋은 결과를 얻을 수 있다.
관절경하 봉합술은 회복이 빠르고 비교적 간단하다는 장점이 있어 최근 많이 시도되고 있다. 반면에 늘어난 인대에 대해서 그 부위만을 재건하지 않고 그 주위에 있는 연부조직을 다 같이 묶어서 당겨 비골 부위로 고정을 하기 때문에 생기는 문제점도 있다. 대표적으로 연부조직을 너무 많이 잡거나 너무 많이 당김으로 인해 내반의 운동에 제한이 발생할 수 있다는 점이 있다. 이는 결국 해부학적인 재건이 되지 않아서 어느 운동에 제한이 될 수 있기 때문에 손상이 된 전거비인대 부위만 재건을 하는 방법에 대해서도 기술적인 발전이 있어야 하겠다.
만성 발목 외측 불안정성에 대한 다양한 수술적 방법이 제시되어 왔다. 초기에 다양한 기법으로 소개되었던 비해부학적 재건술의 사용은 점차 줄어들고 있으며 변형 Brostrom 술식의 실패 후 등에서 제한적인 사용을 고려할 수 있다. 남아 있는 인대의 질이 적절하다면 변형 Brostrom 술식이 최상의 기능적인 결과를 가져다 주는 표준 치료법으로 널리 사용되고 있다.
해부학적 봉합술이 실패할 것으로 예상되는 경우에는 해부학적 재건술이 이용될 수 있으며 장기 추시 결과는 아직 불확실하다. 현재 수술적 기법 간의 장기 비교 연구가 필요한 실정이다.
최근에 술기가 발전되고 있는 관절경하 봉합술은 관절 내 병변들을 함께 진단하고 치료할 수 있는 이점이 있는 반면에 비교적 높은 합병증 발생률에 주의해야 한다.
다양한 수술적 방법의 장단점을 비교해서 환자에 따라서 적절한 치료법을 시행하여야 한다.
REFERENCES
1. Elmslie RC. 1934; Recurrent subluxation of the ankle-joint. Ann Surg. 100:364–7. doi: 10.1097/00000658-193408000-00012. DOI: 10.1097/00000658-193408000-00012. PMID: 17856355. PMCID: PMC1390142.


2. Watson-Jones R. 1952; Recurrent forward dislocation of the ankle joint. J Bone Joint Surg Br. 34:519. DOI: 10.2106/00004623-195234040-00022.
3. Evans DL. 1953; Recurrent instability of the ankle; a method of surgical treatment. Proc R Soc Med. 46:343–4. doi: 10.1177/003591575304600507. DOI: 10.1177/003591575304600507. PMID: 13055916. PMCID: PMC1918639.
4. Chrisman OD, Snook GA. 1969; Reconstruction of lateral ligament tears of the ankle. An experimental study and clinical evaluation of seven patients treated by a new modification of the Elmslie procedure. J Bone Joint Surg Am. 51:904–12. DOI: 10.2106/00004623-196951050-00007. PMID: 4978936.

5. Brostrom L. 1966; VI. Surgical treatment of "chronic" ligament ruptures. Acta Chir Scand. 132:551–65. PMID: 5339635.

6. Gould N, Seligson D, Gassman J. 1980; Early and late repair of lateral ligament of the ankle. Foot Ankle. 1:84–9. doi: 10.1177/107110078000100206. DOI: 10.1177/107110078000100206. PMID: 7274903.


7. Anderson ME. 1985; Reconstruction of the lateral ligaments of the ankle using the plantaris tendon. J Bone Joint Surg Am. 67:930–4. DOI: 10.2106/00004623-198567060-00016. PMID: 4019543.


8. Horibe S, Shino K, Taga I, Inoue M, Ono K. 1991; Reconstruction of lateral ligaments of the ankle with allogeneic tendon grafts. J Bone Joint Surg Br. 73:802–5. doi: 10.1302/0301-620X.73B5.1894670. DOI: 10.1302/0301-620X.73B5.1894670. PMID: 1894670.


9. Kashuk KB, Carbonell JA, Blum JA. 1997; Arthroscopic stabilization of the ankle. Clin Podiatr Med Surg. 14:459–78. PMID: 9257034.

10. Karlsson J, Bergsten T, Lansinger O, Peterson L. 1988; Reconstruction of the lateral ligaments of the ankle for chronic lateral instability. J Bone Joint Surg Am. 70:581–8. DOI: 10.2106/00004623-198870040-00015. PMID: 3356725.


11. Bahr R, Pena F, Shine J, Lew WD, Tyrdal S, Engebretsen L. 1997; Biomechanics of ankle ligament reconstruction. An in vitro comparison of the Broström repair, Watson-Jones reconstruction, and a new anatomic reconstruction technique. Am J Sports Med. 25:424–32. doi: 10.1177/036354659702500402. DOI: 10.1177/036354659702500402. PMID: 9240973.

12. Sugimoto K, Takakura Y, Akiyama K, Kamei S, Kitada C, Kumai T. 1998; Long-term results of Watson-Jones tenodesis of the ankle. Clinical and radiographic findings after ten to eighteen years of follow-up. J Bone Joint Surg Am. 80:1587–96. doi: 10.2106/00004623-199811000-00004. DOI: 10.2106/00004623-199811000-00004. PMID: 9840626.


13. Colville MR, Marder RA, Zarins B. 1992; Reconstruction of the lateral ankle ligaments. A biomechanical analysis. Am J Sports Med. 20:594–600. doi: 10.1177/036354659202000518. DOI: 10.1177/036354659202000518. PMID: 1443330.
14. Snook GA, Chrisman OD, Wilson TC. 1985; Long-term results of the Chrisman-Snook operation for reconstruction of the lateral ligaments of the ankle. J Bone Joint Surg Am. 67:1–7. DOI: 10.2106/00004623-198567010-00001. PMID: 3968090.


15. Hennrikus WL, Mapes RC, Lyons PM, Lapoint JM. 1996; Outcomes of the Chrisman-Snook and modified-Broström procedures for chronic lateral ankle instability. A prospective, randomized comparison. Am J Sports Med. 24:400–4. doi: 10.1177/036354659602400402. DOI: 10.1177/036354659602400402. PMID: 8827297.

16. Ibrahim SA, Hamido F, Al Misfer AK, Ghafar SA, Awad A, Salem HKh, et al. 2011; Anatomical reconstruction of the lateral ligaments using Gracillis tendon in chronic ankle instability; a new technique. Foot Ankle Surg. 17:239–46. doi: 10.1016/j.fas.2010.07.006. DOI: 10.1016/j.fas.2010.07.006. PMID: 22017894.

17. Kennedy JG, Smyth NA, Fansa AM, Murawski CD. 2012; Anatomic lateral ligament reconstruction in the ankle: a hybrid technique in the athletic population. Am J Sports Med. 40:2309–17. doi: 10.1177/0363546512455397. DOI: 10.1177/0363546512455397. PMID: 22879402.

18. Bell SJ, Mologne TS, Sitler DF, Cox JS. 2006; Twenty-six-year results after Broström procedure for chronic lateral ankle instability. Am J Sports Med. 34:975–8. doi: 10.1177/0363546505282616. DOI: 10.1177/0363546505282616. PMID: 16399935.


19. Tourné Y, Mabit C, Moroney PJ, Chaussard C, Saragaglia D. 2012; Long-term follow-up of lateral reconstruction with extensor retinaculum flap for chronic ankle instability. Foot Ankle Int. 33:1079–86. doi: 10.3113/FAI.2012.1079. DOI: 10.3113/FAI.2012.1079. PMID: 23199857.


20. Jeong BO, Kim MS, Song WJ, SooHoo NF. 2014; Feasibility and outcome of inferior extensor retinaculum reinforcement in modified Broström procedures. Foot Ankle Int. 35:1137–42. doi: 10.1177/1071100714543645. DOI: 10.1177/1071100714543645. PMID: 25037711.


21. Lee KT, Lee JI, Sung KS, Kim JY, Kim ES, Lee SH, et al. 2008; Biomechanical evaluation against calcaneofibular ligament repair in the Brostrom procedure: a cadaveric study. Knee Surg Sports Traumatol Arthrosc. 16:781–6. doi: 10.1007/s00167-008-0557-3. DOI: 10.1007/s00167-008-0557-3. PMID: 18560805.


22. Lee KT, Park YU, Kim JS, Kim JB, Kim KC, Kang SK. 2011; Long-term results after modified Brostrom procedure without calcaneofibular ligament reconstruction. Foot Ankle Int. 32:153–7. doi: 10.3113/FAI.2011.0153. DOI: 10.3113/FAI.2011.0153. PMID: 21288414.


23. White WJ, McCollum GA, Calder JD. 2016; Return to sport following acute lateral ligament repair of the ankle in professional athletes. Knee Surg Sports Traumatol Arthrosc. 24:1124–9. doi: 10.1007/s00167-015-3815-1. DOI: 10.1007/s00167-015-3815-1. PMID: 26438247.


24. Lee K, Jegal H, Chung H, Park Y. 2019; Return to play after modified Broström operation for chronic ankle instability in elite athletes. Clin Orthop Surg. 11:126–30. doi: 10.4055/cios.2019.11.1.126. DOI: 10.4055/cios.2019.11.1.126. PMID: 30838117. PMCID: PMC6389534.



25. Paden MH, Stone PA, McGarry JJ. 1994; Modified Brostrom lateral ankle stabilization utilizing an implantable anchoring system. J Foot Ankle Surg. 33:617–22. PMID: 7894411.

26. Viens NA, Wijdicks CA, Campbell KJ, Laprade RF, Clanton TO. 2014; Anterior talofibular ligament ruptures, part 1: biomechanical comparison of augmented Broström repair techniques with the intact anterior talofibular ligament. Am J Sports Med. 42:405–11. doi: 10.1177/0363546513510141. DOI: 10.1177/0363546513510141. PMID: 24275864.

27. Cho BK, Park KJ, Park JK, SooHoo NF. 2017; Outcomes of the modified Broström procedure augmented with suture-tape for ankle instability in patients with generalized ligamentous laxity. Foot Ankle Int. 38:405–11. doi: 10.1177/1071100716683348. DOI: 10.1177/1071100716683348. PMID: 28367693.


28. Dierckman BD, Ferkel RD. 2015; Anatomic reconstruction with a semitendinosus allograft for chronic lateral ankle instability. Am J Sports Med. 43:1941–50. doi: 10.1177/0363546515593942. DOI: 10.1177/0363546515593942. PMID: 26159822.


29. Coughlin MJ, Schenck RC Jr, Grebing BR, Treme G. 2004; Comprehensive reconstruction of the lateral ankle for chronic instability using a free gracilis graft. Foot Ankle Int. 25:231–41. doi: 10.1177/107110070402500407. DOI: 10.1177/107110070402500407. PMID: 15132931.


30. Jung HG, Shin MH, Park JT, Eom JS, Lee DO, Lee SH. 2015; Anatomical reconstruction of lateral ankle ligaments using free tendon allografts and biotenodesis screws. Foot Ankle Int. 36:1064–71. doi: 10.1177/1071100715584848. DOI: 10.1177/1071100715584848. PMID: 25921199.


31. Komenda GA, Ferkel RD. 1999; Arthroscopic findings associated with the unstable ankle. Foot Ankle Int. 20:708–13. doi: 10.1177/107110079902001106. DOI: 10.1177/107110079902001106. PMID: 10582846.


32. Hawkins RB. 1987; Arthroscopic stapling repair for chronic lateral instability. Clin Podiatr Med Surg. 4:875–83. PMID: 2960443.
33. Ferkel RD, Scranton PE Jr. 1993; Arthroscopy of the ankle and foot. J Bone Joint Surg Am. 75:1233–42. doi: 10.2106/00004623-199308000-00016. DOI: 10.2106/00004623-199308000-00016. PMID: 8354685.


34. Acevedo JI, Mangone P. 2015; Arthroscopic brostrom technique. Foot Ankle Int. 36:465–73. doi: 10.1177/1071100715576107. DOI: 10.1177/1071100715576107. PMID: 25743426.


35. Brown AJ, Shimozono Y, Hurley ET, Kennedy JG. 2018; Arthroscopic repair of lateral ankle ligament for chronic lateral ankle instability: a systematic review. Arthroscopy. 34:2497–503. doi: 10.1016/j.arthro.2018.02.034. DOI: 10.1016/j.arthro.2018.02.034. PMID: 29730218.


36. Yeo ED, Lee KT, Sung IH, Lee SG, Lee YK. 2016; Comparison of all-inside arthroscopic and open techniques for the modified Broström procedure for ankle instability. Foot Ankle Int. 37:1037–45. doi: 10.1177/1071100716666508. DOI: 10.1177/1071100716666508. PMID: 27623732.


37. Matsui K, Burgesson B, Takao M, Stone J, Guillo S, Glazebrook M. 2016; Minimally invasive surgical treatment for chronic ankle instability: a systematic review. Knee Surg Sports Traumatol Arthrosc. 24:1040–8. doi: 10.1007/s00167-016-4041-1. DOI: 10.1007/s00167-016-4041-1. PMID: 26869032.

38. Kanamoto T, Shiozaki Y, Tanaka Y, Yonetani Y, Horibe S. 2014; The use of MRI in pre-operative evaluation of anterior talofibular ligament in chronic ankle instability. Bone Joint Res. 3:241–5. doi: 10.1302/2046-3758.38.2000295. DOI: 10.1302/2046-3758.38.2000295. PMID: 25085232. PMCID: PMC4127656.



39. Jung HG, Kim NR, Kim TH, Eom JS, Lee DO. 2017; Magnetic resonance imaging and stress radiography in chronic lateral ankle instability. Foot Ankle Int. 38:621–6. doi: 10.1177/1071100717693207. DOI: 10.1177/1071100717693207. PMID: 28552041.


Figure. 1
Watson-Jones procedure. Peroneus brevis tendon was released proximally, then rerouted through the distal fibula and fixed to the anterolateral talus.
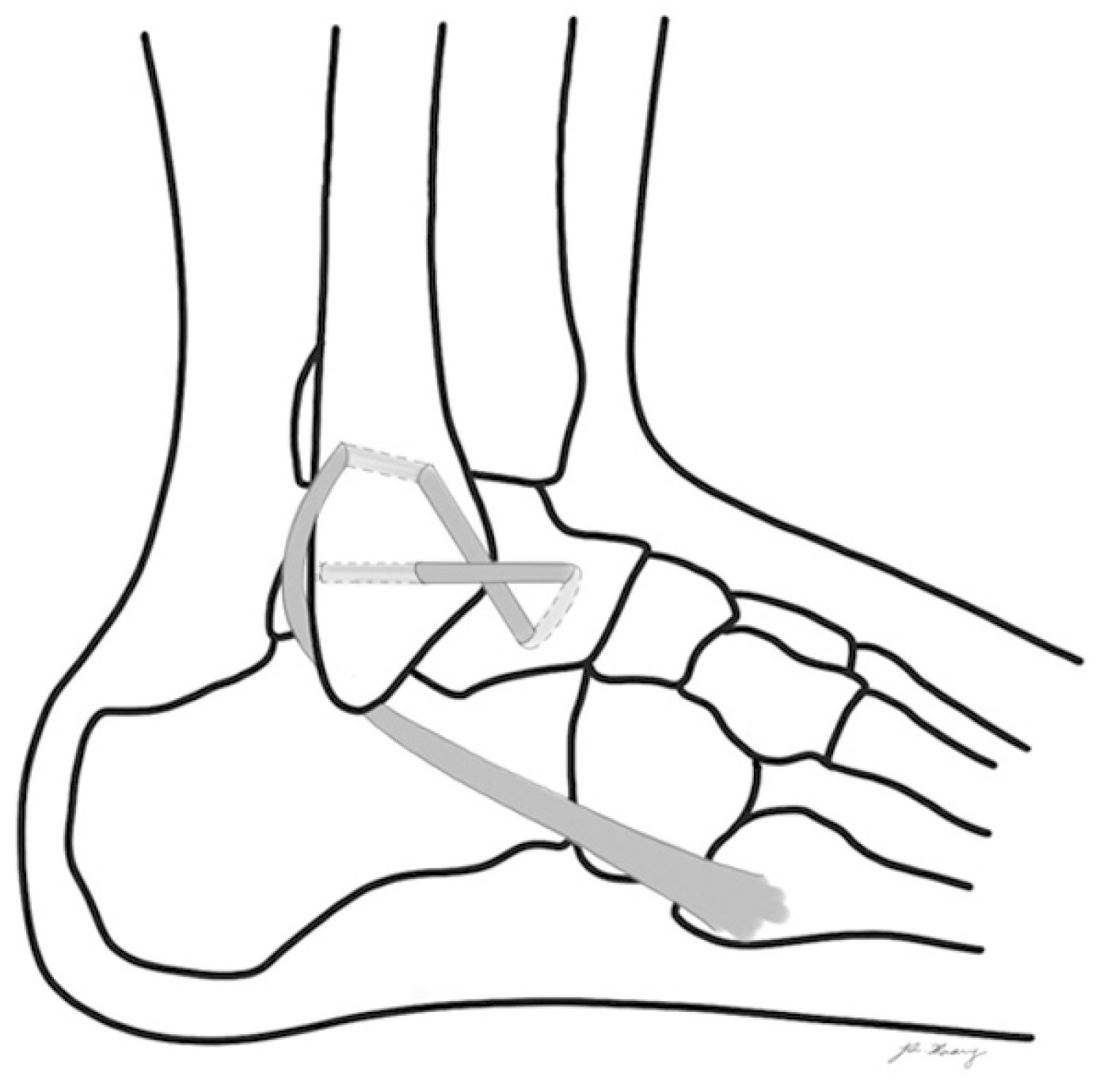
Figure. 2
Evans procedure. Peroneus brevis tendon simply passed anterior to posterior through the distal fibula.
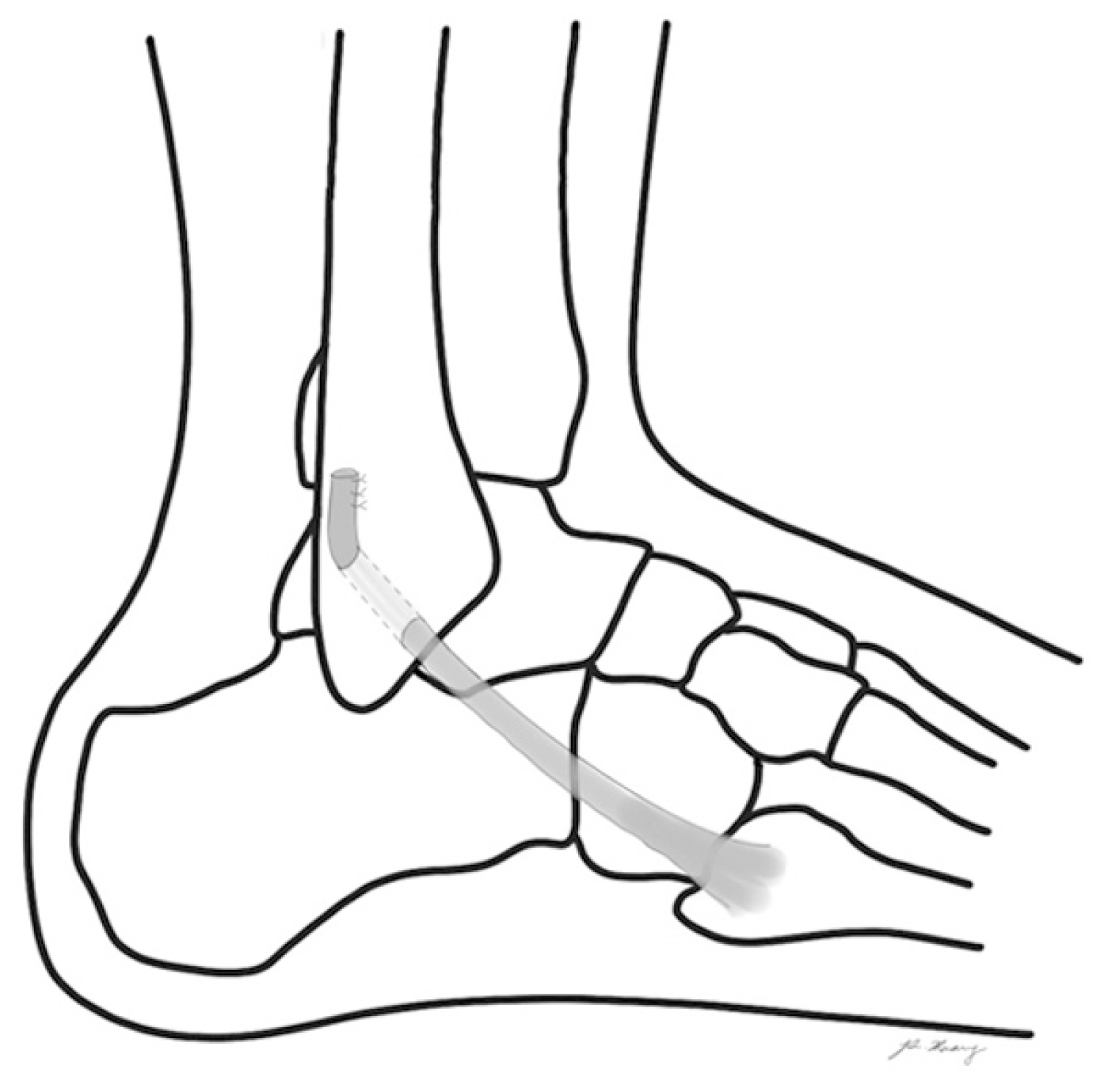
Figure. 3
Chrisman–Snook procedure. Splitted peroneus brevis tendon passed anterior to posterior through the distal fibula and then proximal to distal through the lateral calcaneus.
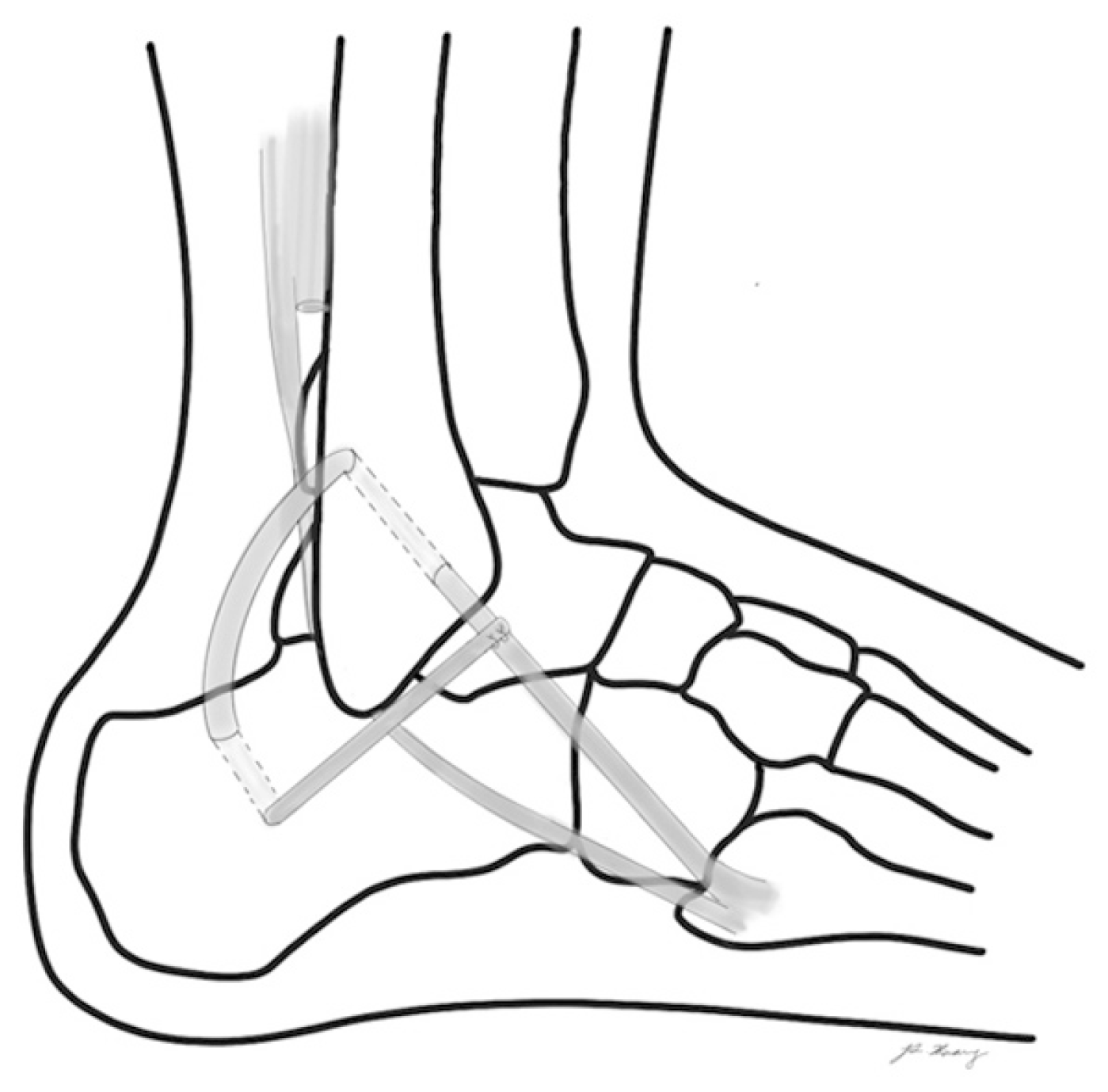
Figure. 4
Brostrom procedure. The anterior talofibular ligament and calcaneofibular ligament were direct repaired.

Figure. 5
Karlsson procedure. The anterior talofibular ligament and calcaneofibular ligament were anchored to the distal fibula through drill holes.
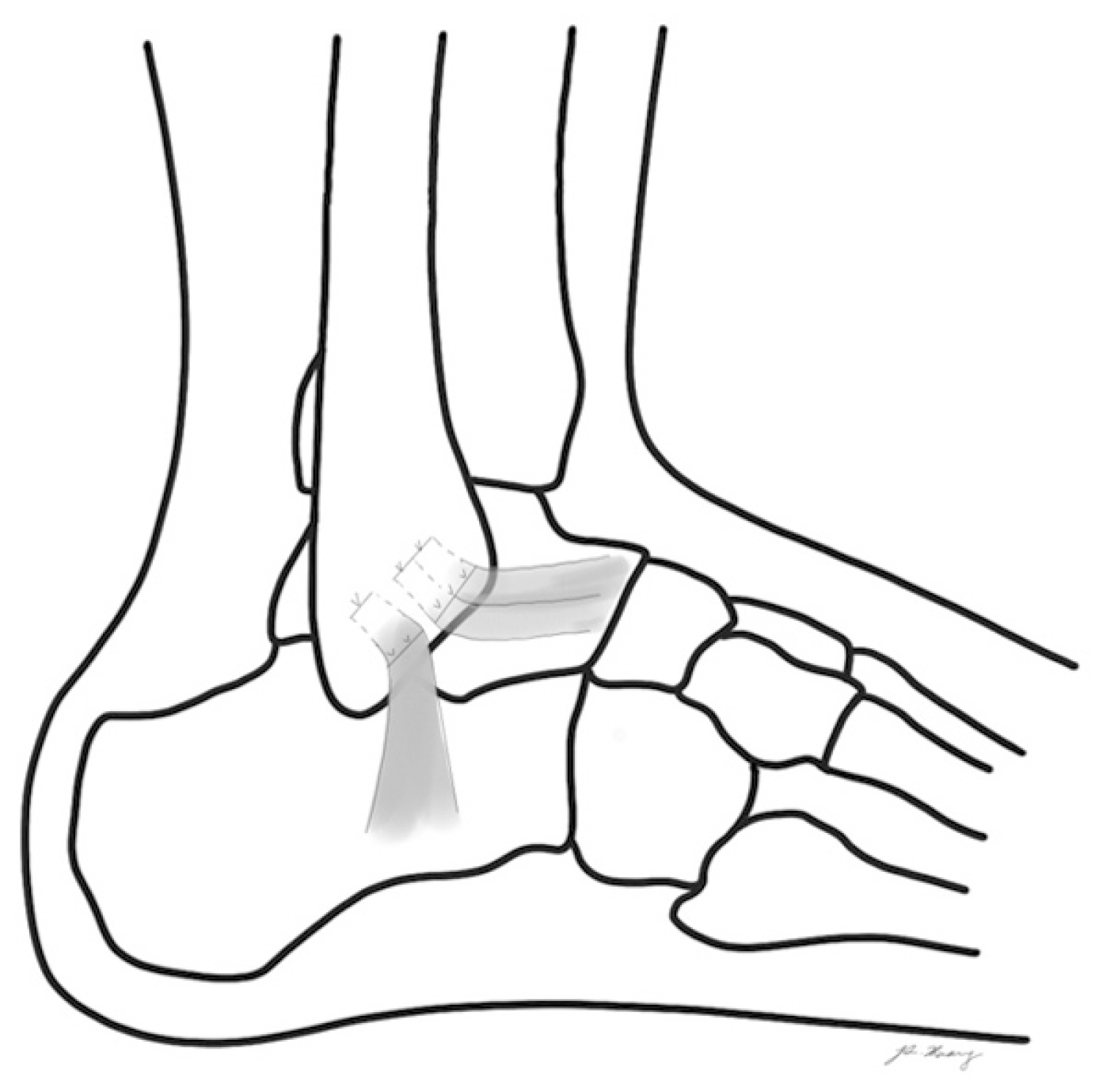
Figure. 6
Modified Brostrom procedure. Direct repair was augmented with inferior extensor retinaculum.
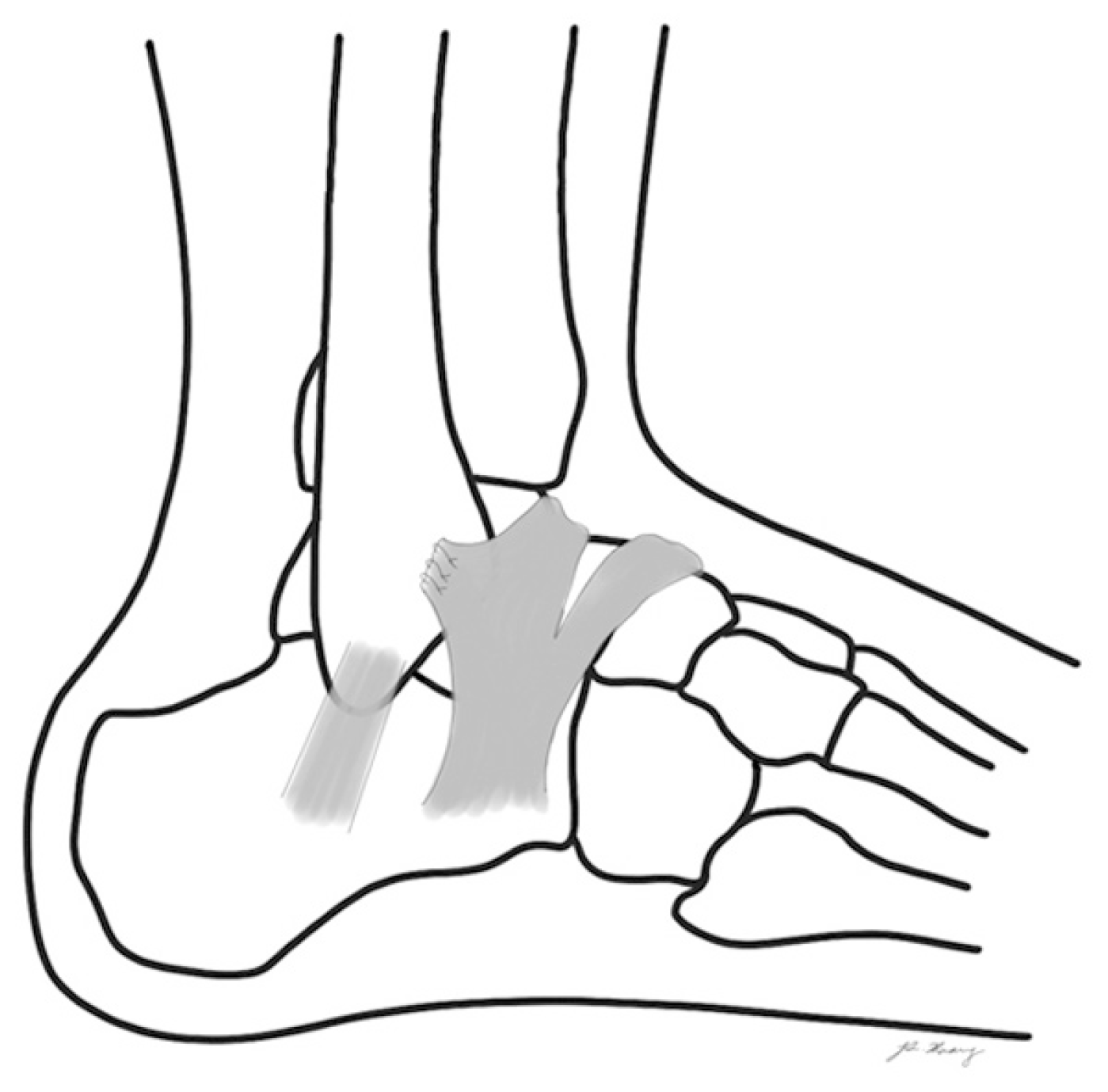
Table 1
Surgical Techniques for Chronic Lateral Ankle Instability




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download