Abstract
Purpose
This study compared the results of proximal and distal chevron osteotomy in patients with severe hallux valgus. Several recent studies have shown that the indications for distal metatarsal osteotomy with a distal soft-tissue procedure could be extended to include severe hallux valgus.
Materials and Methods
This study analyzed 127 severe hallux valgus surgeries. Of these, 76 patients (76 feet) were excluded for lack of adequate follow-up and additional procedures (Akin procedure), leaving 51 patients (51 feet) in the study. The mean age of the patients was 58 years (21~83 years), and the mean follow-up duration was 18 months (12~32 months). The patients were divided into two groups. Group 1 underwent distal chevron osteotomy, and group 2 underwent proximal chevron osteotomy performed sequentially by a single surgeon. The patients were interviewed for the American Orthopaedic Foot and Ankle Society (AOFAS) score before and one year after surgery. The anteroposterior weight-bearing radiography of the foot was taken before and one year after surgery.
Results
There were no significant differences in pain and function after one year in either group. Both groups experienced significant pain reduction and an increase in the AOFAS score. Significant improvement of the hallux valgus and intermetatarsal angle corrections was observed in both groups, and the sesamoid position was similar in each group. More improvement in radiographic correction of intermetatarsal angle was noted in group 2. Both procedures gave similar good clinical and radiological outcomes.
무지외반증에 대한 수술적 치료 방법으로는 130여 가지 이상이 있으며 각각 그 장단점이 보고되고 있다. 수술 방법 선택에는 변형의 정도가 주요한 기준으로 작용하며 중등도 이상의 변형을 보이는 무지외반증의 경우 제 1-2중족골간 각(intermetatarsal angle)의 교 정이 우수하고 무지외반각(hallux valgus angle)의 소실이 적은 근 위 중족골 절골술을 시행하고 있다.1) 반면 원위 중족골 갈매기 절골 술은 술기가 간단하고 합병증이 적으며 중족골의 단축이 심하지 않고 고유의 안정성으로 인한 입원 기간의 단축 등의 여러 가지 장점이 있다.2,3) 최근 그 적응증을 확대하여 아주 심한 중등도 및 고도의 무지외반증 환자에서 원위 중족골 갈매기 절골술을 이용한 치료가 보고되고 있으며 양호한 결과가 보고되고 있다. 더 나아가 원위 중족골 절골술을 변형한 변형된 원위 중족골 절골술을 시도하여 중등도 및 고도의 무지외반증 환자에 대해서 치료를 시도하고 있다.4-6) 하지만 고도의 무지외반증 환자의 치료에 있어 변형된 원위 중족골 갈매기 절골술과 근위 중족골 갈매기 절골술의 비교는 아직 없는 실정이다. 본 연구를 통해 원위 중족골 갈매기 절골술의 전통적인 적응증을 넓 혀 중등도 및 중증의 무지외반 변형을 가진 환자들에 대해 변형된 원위 중족골 갈매기 절골술을 시행하고 근위 중족골 갈매기 절골술과 의 방사선학적 및 임상적 결과를 분석하였다.
본 연구는 기관과 병원 의료 기록 부서의 데이터 검토위원회(Institutional Review Board)의 승인하에 진행된 후향적 연구로서 2015년 1월부터 2019년 2월까지 본원에서 수술 받은 무지외반증 환자 중 무지외반각이 40도 이상이고 제 1-2중족골간 각이 16도 이상인 중증 무지외반증 환자 총 127예를 대상으로 하였다. 이 중에 6 개월 이하의 짦은 외래 추시 환자 56예 및 이전에 발 수술 과거력이 있는 5예, Akin 절골술을 시행한 환자 15예를 제외하고 남은 총 51 예를 분석하였다. 환자의 주 증상은 내측 융기 및 중족골 관절의 동통 및 압통이었으며 수술 방법의 결정은 두 수술의 특별한 적응증을 두지 않고 한 술자에 의해 시행하였다. 변형된 원위 중족골 갈매기 절골술을 시행한 경우(제 1군)와 근위 중족골 갈매기 절골술을 시행한 경우(제 2군)로 나뉘었고 이는 특별한 적응증을 두지 않고 무작위로 나누었다. 제 1군은 26명(남자 2명, 여자 24명) 26예였고 제 2군은 25명(남자 1명, 여자 24명) 25예였다. 평균 나이는 각각 52.3세 49.7세였으며 평균 추시기간은 18개월(12∼32개월)이었다.
연부조직 교정술은 두 군 모두에서 같은 방법으로 시행하였으며 제 1군에서 시행한 제 1중족골의 변형된 원위부 갈매기형 절골술의 수술 방법은 앙와위에서 제 1중족지 관절을 중심으로 5 cm 피부 절개를 가한 뒤 제 1중족지 관절의 내측 관절낭을 T자형 절개하고 제 1중족골 두부의 돌출부를 발의 내측면에 평행하게 절제하였다. 이후 일반적인 원위부 갈매기형 절골술의 절골 정점인 제 1중족골두 중심보다 1 cm 근위부에 절골 정점을 위치하고 원위부를 향하는 V자형 절골술을 시행하였다. 이후 교정각에 따라 절단면의 외측으로 최대 간부 60%까지 전위시켜 한 개의 Kirschner 강선(K-강선)을 경피적으로 삽입하여 고정하였다. 이후 제 1중족 족지 관절의 내측 관절낭을 절제한 후 봉합하였다(Fig. 1). 제 2군에서는 제 1족근 중족 관절에서 약 5 mm 원위부의 중족골에 정점이 원위부를 향하는 V자형 절골술 시행 및 전위 정도에 따라 외측으로 5∼9 mm 정도 전위시킨 후 2개의 K-강선을 경피적으로 삽입하여 고정하는 제 1중족골 근위부 갈매기형 절골술을 시행받았다. 두 군 모두 동일하게 술 후 3일째부터 수술 후 신발(postoperative shoe)을 신고 부분 체중부하를 허용하였다. 1주째부터 능동 및 수동적 관절운동을 시작하였으며 이후 2주마다 방사선 사진을 촬영하여 고정 각도의 유지 및 골유합의 정도를 확인하였다. 술 후 8주째 골유합을 확인하고 K-강선을 제거하였으며 그 후부터 일반 신발 착용을 허용하였다.
본 연구의 임상적 평가는 최종 추시 시 American Orthopaedic Foot and Ankle Society score (AOFAS score)를 이용하여 일상생활 만족도 및 활동성, 신발 선택 자유도, 제 1중족 족지간 관절 운동 범위, 지간 관절의 운동제한 여부, 중족 족지 관절의 안정성, 중족 족지 관절에 연관된 굳은살에 대해 조사하였으며 수술 전, 수술 후 6개 월, 최종 추시 시 시각 아날로그 척도(visual analogue scale, VAS) 통증 점수를 측정하였다.
방사선학적 평가로 수술 전, 수술 후 6주, 그 이후부터는 약 1개월에 한번씩 최종 추시 시까지 체중부하 족부 전후면 촬영을 시행하였 고 최종 추시 사진에서 무지외반각, 제 1-2중족골간각, 제 1중족골의 길이, 내측 종자골의 위치를 측정하여 각 군을 비교하였다. 내측 종자골의 위치는 제 1중족골을 종으로 이등분하는 선을 중심으로 그 위치의 변화를 7등분하여 확인하였으며 편의상 위치 점수로 평균 위치를 표시하였다(Fig. 2).7,8) 이와 더불어 전이성 중족골 통증 및 심부 감염, 고정 실패, 무지내반 변형, 절골부의 불유합 등의 합병증 발생 여부에 대해 수술 후 1년 시점에서 확인하였다. 통계 분석은 통계 소프트웨어(SPSS ver. 25.0; IBM Corp., Armonk, NY, USA)를 이용하여 Wilcoxon signed-rank test를 수행하였으며 p값이 0.05 미만인 경우를 통계적 유의 수준으로 하였다.
평균 골유합 기간은 12.1주였으며 두 군 모두에서 수술 후 방사선 결과상 무지외반각 및 평균 제 1-2중족골간 각의 만족할 만한 교정을 얻을 수 있었고 우수한 교정력을 보여주었다(p=0.311; Table 1). 제 1군에서 무지외반각은 수술 전 평균 44.2도(범위 60.0∼40.1도)였고 최종 추시 시 평균 15.9도(범위 18.10∼14.26도) 였고 제 1-2중족골간 각은 수술 전 평균 17.6도(범위 29.62∼11.02도) 에서 최종 추시 시 평균 10.1도(9.89∼6.22도)였으며(Fig. 3), 제 2 군에서 무지외반각은 수술 전 평균 43.1도(범위 60.23∼38.00도)였고 최종 추시 시 평균 13.8도(범위 17.94∼15.21도)였고 제 1-2중 족골간 각은 수술 전 평균 19.9도(범위 20.12∼11.92도)에서 최종 추시 시 평균 7.9도(범위 13.39∼7.48도)였다(Fig. 4). 또한 제 1중 족골의 길이는 제 1군에서 수술 전 평균 57.72 mm에서 최종 추시 시 평균 55.51 mm로 평균 2.21 mm 단축되었고 제 2군에서 수술 전 평균 56.86 mm에서 최종 추시 시 평균 53.02 mm로 평균 3.84 mm 단축되었다. 내측 종자골의 위치는 제 1군에서 술 전 평균 5.0에서 술 후 최종 추시 시 평균 2.3으로 제 2군에서도 술 전 5.3에서 술 후 2.1로 두 군 모두에서 외측 전위가 교정된 것을 확인하였다.
임상적 결과는 최종 추시 시 AOFAS score로 평가하였으며 두 군 모두에서 개선된 결과를 보였으며 합계 제 1군은 평균 95.40점, 제 2군은 91.80점으로 제1군에서 더 높았으나 두 군 간의 통계적으로 유의한 차이가 없었다(p=0.439; Table 2). 부분적으로 살펴보면 제 1군에서 통증면에 있어 39.4점, 기능면에 있어 41.5점, 족부의 축배열은 14.5점으로 호전된 경과를 보였고 제 2군에서 통증면에 있어 37.4점, 기능면에 있어 41.2점, 족부의 축 배열은 13.2점으로 호전된 결과를 보였다. 또한 VAS 통증 점수는 제 1군에서 수술 전 평균 6.82점에서 최종 추시 시 평균 2.62점으로 감소하였고 제 2군에 서 수술 전 평균 6.64점에서 최종 추시 시 평균 2.74점으로 감소하였다. 제 1군에서 평균 4.2점, 제 2군에서 평균 3.9점 향상되었으나 두 군 간에 통계적으로 유의한 차이는 없었다(p=0.325).
무지외반증에서 수술적 치료는 보존적 처치에 효과가 없는 환자 들에게 있어 통증을 덜어주고 기능적 능력을 향상시킨다.9,10) 경증에 비해 중증 무지외반증은 일반적으로 더 심한 통증과 임상증상을 나타내고 조합 절골술(combination osteotomy)10-13)과 같은 더욱 복잡한 술식을 필요로 하는 경우가 많다. 문헌에서 보면 교정범위가 더 큰 근위 중족골 갈매기 절골술이 중등도 및 중증 무지외반증에서 흔히 행해지고 있다. 하지만 원위 중족골 갈매기 절골술과 비교 시 복잡한 술기, 긴 절개를 더 필요로 한다는 단점이 있다.9,12,14) 반면 원위 중족골 갈매기 절골술이 작은 절개와 좀 더 적은 수술 후 통증 및 생역학적 안정성(biomechanical stability)이 높다는 장점이 있다.9,15,16) 하지만 중등도 이상의 변형에서 교정 가능 각도가 제한적이며 변형된 원위 중족골 갈매기 절골술 시 중족골두의 혈액 공급은 남아 있는 골간단 동맥에 의존하게 되기 때문에 광범위한 연부조직 박리는 절골편의 혈액 공급을 위태롭게 하여 중족골두의 무혈성 괴사를 유발할 수 있다는 단점이 있다.17,18) 또한 동반되는 연부조직 교정술과 Akin 절골술 등의 부가적인 시술을 통한 교정을 하지 않을 경우 교정 가능 각도가 제한적이라 미용적인 측면에서 근위 중족골 갈매기 절골술에 비해 효과가 떨어지는 것으로 보고된다.19) 이러한 이유로 일반적으로 원위 중족골 갈매기 절골술은 경증 및 중등도 무지 외반증에서 시행된다.16) 하지만 중등도에서 중증에 이르는 무지외반 증에서도 원위 중족골 갈매기 절골술이 효과적일 수 있다고 주장하는 연구 결과도 있다.4,20) 많은 연구에서 원위 중족골 갈매기 절골술을 시행하였을 때 방사선학적 추시상 무지외반각의 소실이 있어 그 결과가 우수하고 절골술 시 교정각이 우수한 근위 중족골 절골술을 중등도 이상의 무지외반증 환자에게 시행해야 한다고 주장한다.21-23) 하지만 본 연구에서는 제 1군에서만 무지외반각 및 제 1-2중족골간 각이 수술 직후와 비교 시 최종 추시 시 각각 2.5도, 1.2도 소실되었을 뿐 이에 따른 문제는 없었다. 또한 원위 중족골 갈매기 절골술은 광범위한 절골술 및 과도한 교정 후에 절골술 부위의 위치 소실로 인하여 교정의 실패와 재발이 일어날 수 있어 근위 중족골 갈매기 절골 술에 비해 상대적으로 교정각도가 적어 중등도 이상의 심한 변형이 있는 무지외반증의 치료에는 한계가 있다고 알려져 있으나 본 연구에서 교정 실패는 없었으며 원위 중족골 갈매기 절골술을 통해서도 충분한 교정각도를 얻었다(Fig. 5).
결론적으로 원위 중족골 갈매기 절골술 또한 중증 무지외반증 환자에서 좋은 임상 결과를 가져올 수 있다고 생각된다. 근위 중족골 갈매기 절골술과 원위 중족골 갈매기형 절골술의 단점을 보완하기 위해 최근에 중증의 무지외반증 환자의 치료에 있어 새로운 수술적 방법이 시도되고 있으며 그 결과도 상이하여 논란이 되고 있다.
많은 연구에서 중등도 및 중증의 무지외반각을 가진 무지외반증 환자에 있어 근위 중족골 갈매기 절골술 시행하여 불유합이나 부정 유합, 무혈성 괴사 등이 발생하지 않는 좋은 결과를 얻을 수 있었다. 또한 원위부 갈매기형 절골술의 단점을 보완하여 정점을 제 1중족골 두 중심에서 5 mm 근위부에 정점이 원위부를 향하는 V자형 절골술을 시행한 변형된 원위 중족골 갈매기 절골술을 중등도 및 중증의 무지외반각을 가진 무지외반증 환자에게 시행하여 근위 중족골 갈매기 절골술과 비교하여 그 결과가 유사한 방사선학적 및 임상적으로 만족할 만한 결과를 얻었다. 이 뿐만 아니라 변형된 원위 중족골 갈매기 절골술 후 고정에 대해 일시적인 K-강선 고정법을 사용하여 별다른 합병증 없이 모든 예에서 조기의 골유합 후 외래에서 간단히 고정 물을 제거하여 환자의 높은 만족도를 얻을 수 있었다. 하지만 본 연 구에서 51명 51예로 환자 수가 적고 이 환자들에 대한 장기간의 추시가 없어 앞으로 이에 대한 연구가 더 필요할 것으로 생각한다.
REFERENCES
1. Mann RA. 1986; Hallux valgus. Instr Course Lect. 35:339–53.
2. Donnelly RE, Saltzman CL, Kile TA, Johnson KA. 1994; Modified chevron osteotomy for hallux valgus. Foot Ankle Int. 15:642–5. doi: 10.1177/107110079401501202. DOI: 10.1177/107110079401501202. PMID: 7894634.

3. Klosok JK, Pring DJ, Jessop JH, Maffulli N. 1993; Chevron or Wilson metatarsal osteotomy for hallux valgus. A prospective randomised trial. J Bone Joint Surg Br. 75:825–9. doi: 10.1302/0301-620X. DOI: 10.1302/0301-620X.75B5.8376450. PMID: 8376450.

4. Bai LB, Lee KB, Seo CY, Song EK, Yoon TR. 2010; Distal chevron osteotomy with distal soft tissue procedure for moderate to severe hallux valgus deformity. Foot Ankle Int. 31:683–8. doi: 10.3113/FAI.2010.0683. DOI: 10.3113/FAI.2010.0683. PMID: 20727316.

5. Sanhudo JA. 2006; Correction of moderate to severe hallux valgus deformity by a modified chevron shaft osteotomy. Foot Ankle Int. 27:581–5. doi: 10.1177/107110070602700803. DOI: 10.1177/107110070602700803. PMID: 16919209.

6. Yoo WJ, Chung MS, Baek GH, Yu CH, Moon HJ. 2008; Distal chevron osteotomy for moderate to severe hallux valgus deformity in patients aged 50 or older. J Korean Orthop Assoc. 43:445–50. doi: 10.4055/. DOI: 10.4055/jkoa.2008.43.4.445.

7. Bluth D, Borgeas AT, Brennan RL. Hara B, Locke R, Lowe W, editors. American college of foot surgeons. 1976. Biomechanical considerations. Complications in foot surgery: prevention and management. Williams & Wilkins;Baltimore (MD): p. 41–66.
8. Rowe SM, Lee KB, Choi J, Cheon SY, Hur CI. 2005; Radiographic changes in forefoot geometry with weightbearing: hallux valgus angle, intermetatarsal angle, and medial sesamoid. J Korean Foot Ankle Soc. 9:13–9.
9. Easley ME, Trnka HJ. 2007; Radiographic changes in forefoot geometry with weightbearing: hallux valgus angle, intermetatarsal angle, and medial sesamoid. Foot Ankle Int. 28:748–58. doi: 10.3113/. DOI: 10.3113/FAI.2007.0748. PMID: 17592710.
10. Coughlin MJ, Jones CP. 2007; Current concepts review: hallux valgus part II: operative treatment. Foot Ankle Int. 28:759–77. doi: 10.3113/. DOI: 10.3113/FAI.2007.0759. PMID: 17666168.
11. Wang X, Jiang JY, Ma X, Huang JZ, Gu XJ. 2009; Management of the second and third metatarsal in moderate and severe hallux valgus. Orthopedics. 32:892. doi: 10.3928/01477447-20091020-08. DOI: 10.3928/01477447-20091020-08. PMID: 19968220.

12. Garrido IM, Rubio ER, Bosch MN, González MS, Paz GB, Llabrés AJ. 2008; Scarf and Akin osteotomies for moderate and severe hallux valgus: clinical and radiographic results. Foot Ankle Surg. 14:194–203. doi: 10.1016/j.fas.2008.02.003. DOI: 10.1016/j.fas.2008.02.003. PMID: 19083642.
13. De Lavigne C, Rasmont Q, Hoang B. 2011; Percutaneous double metatarsal osteotomy for correction of severe hallux valgus deformity. Acta Orthop Belg. 77:516–21.
14. Sammarco GJ, Idusuyi OB. 2001; Complications after surgery of the hallux. Clin Orthop Relat Res. (391):59–71. doi: 10.1097/00003086-. DOI: 10.1097/00003086-200110000-00008. PMID: 11603690.

15. Potenza V, Caterini R, Farsetti P, Forconi F, Savarese E, Nicoletti S, et al. 2009; Chevron osteotomy with lateral release and adductor tenotomy for hallux valgus. Foot Ankle Int. 30:512–6. doi: 10.3113/. DOI: 10.3113/FAI.2009.0512. PMID: 19486628.
16. Trnka HJ, Zembsch A, Easley ME, Salzer M, Ritschl P, Myerson MS. 2000; The chevron osteotomy for correction of hallux valgus. J Bone Joint Surg Am. 82:1373–8. DOI: 10.2106/00004623-200010000-00002. PMID: 11057464.

17. Miller JW. 1974; Distal first metatarsal displacement osteotomy. J Bone Joint Surg Am. 56:923–31. DOI: 10.2106/00004623-197456050-00005.

18. Rush SM, Christensen JC, Johnson CH. 2000; Biomechanics of the first ray. J Foot Ankle Surg. 39:68–77. doi: 10.1016/s1067-2516(00)80030-7. DOI: 10.1016/S1067-2516(00)80030-7.
19. Jung HG, Eom JS. Jung HG, editor. 2016. Hallux valgus and bunionette. Foot and ankle disorders. Springer-Verlag;Berlin, Heidelberg: p. 1–55. DOI: 10.1007/978-3-642-54493-4_1.

20. Deenik A, van Mameren H, de Visser E, de Waal Malefijt M, Draijer F, de Bie R. 2008; Equivalent correction in scarf and chevron osteotomy in moderate and severe hallux valgus: a randomized controlled trial. Foot Ankle Int. 29:1209–15. doi: 10.3113/FAI.2008.1209. DOI: 10.3113/FAI.2008.1209. PMID: 19138485.

21. Okuda R, Kinoshita M, Yasuda T, Jotoku T, Shima H. 2008; Proximal metatarsal osteotomy for hallux valgus: comparison of outcome for moderate and severe deformities. Foot Ankle Int. 29:664–70. doi: 10.3113/FAI.2008.0664. DOI: 10.3113/FAI.2008.0664. PMID: 18785415.

22. Chuckpaiwong B. 2012; Comparing proximal and distal metatarsal osteotomy for moderate to severe hallux valgus. Int Orthop. 36:2275–8. doi: 10.1007/s00264-012-1656-9. DOI: 10.1007/s00264-012-1656-9. PMID: 22986505. PMCID: PMC3479288.

23. Park CH, Jang JH, Lee SH, Lee WC. 2013; A comparison of proximal and distal chevron osteotomy for the correction of moderate hallux valgus deformity. Bone Joint J. 95(B):649–56. doi: 10.1302/0301-620X.95B5.30181. DOI: 10.1302/0301-620X.95B5.30181. PMID: 23632675.

Fig. 1
Modified distal chevron osteotomy. Compared to distal chevron osteotomy, apex of modified distal chevron osteotomy is more proximal to the subchondral bone and in the center of the first metatarsal head.
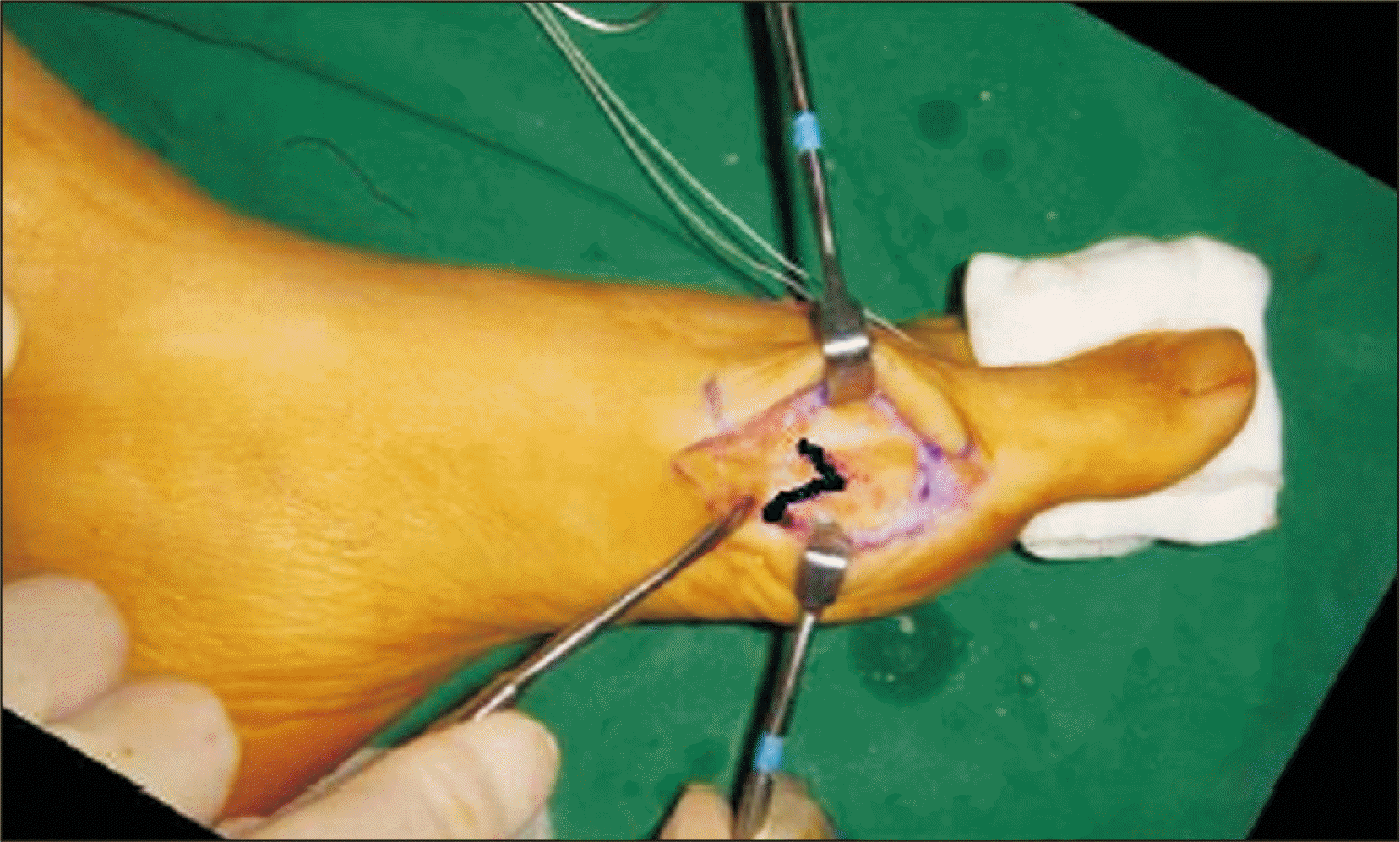
Fig. 2
Position of medial sesamoid was divided into 7 groups. Data from the article of Bluth et al. (Biomechanical considerations. In: Hara B, Locke R, Lowe W; American college of foot surgeons, editors. Complications in foot surgery: prevention and management. 1976:41-66).7)
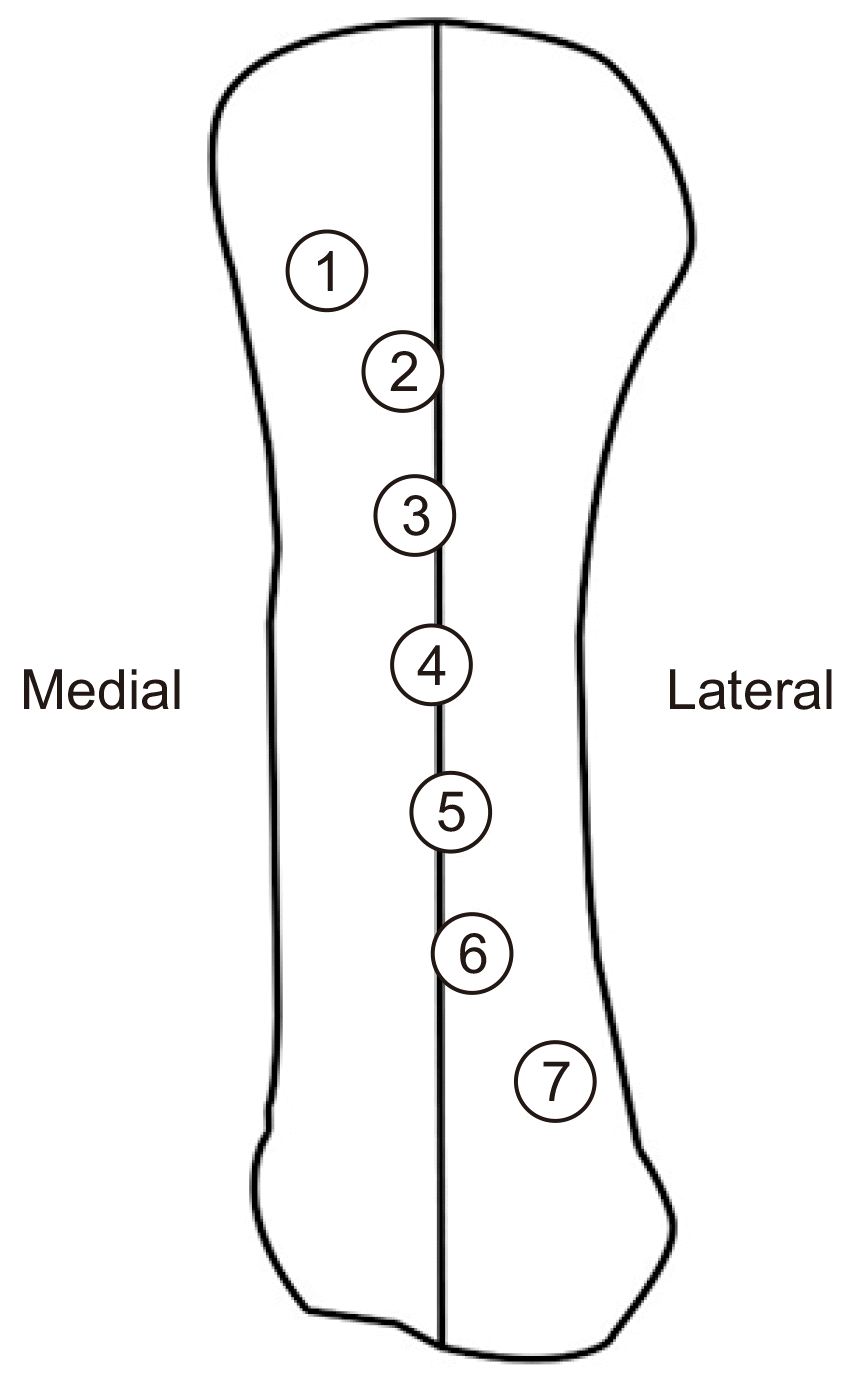
Fig. 3
The left foot of 47-year-old female shows severe hallux valgus deformity. The deformity was corrected with distal chevron osteotomy and distal soft tissue procedure. (A) The right foot shows preoperative hallux valgus angle was 43° and the 1st intermetatarsal angle was 21°. (B) Postoperative radiography. (C) At postoperative 1 year, the radiograph shows correction. Hallux valgus angle 10°, the 1st intermetatarsal angle was 7°. Clinical result is good. No pain, no limitation of activity was complained.
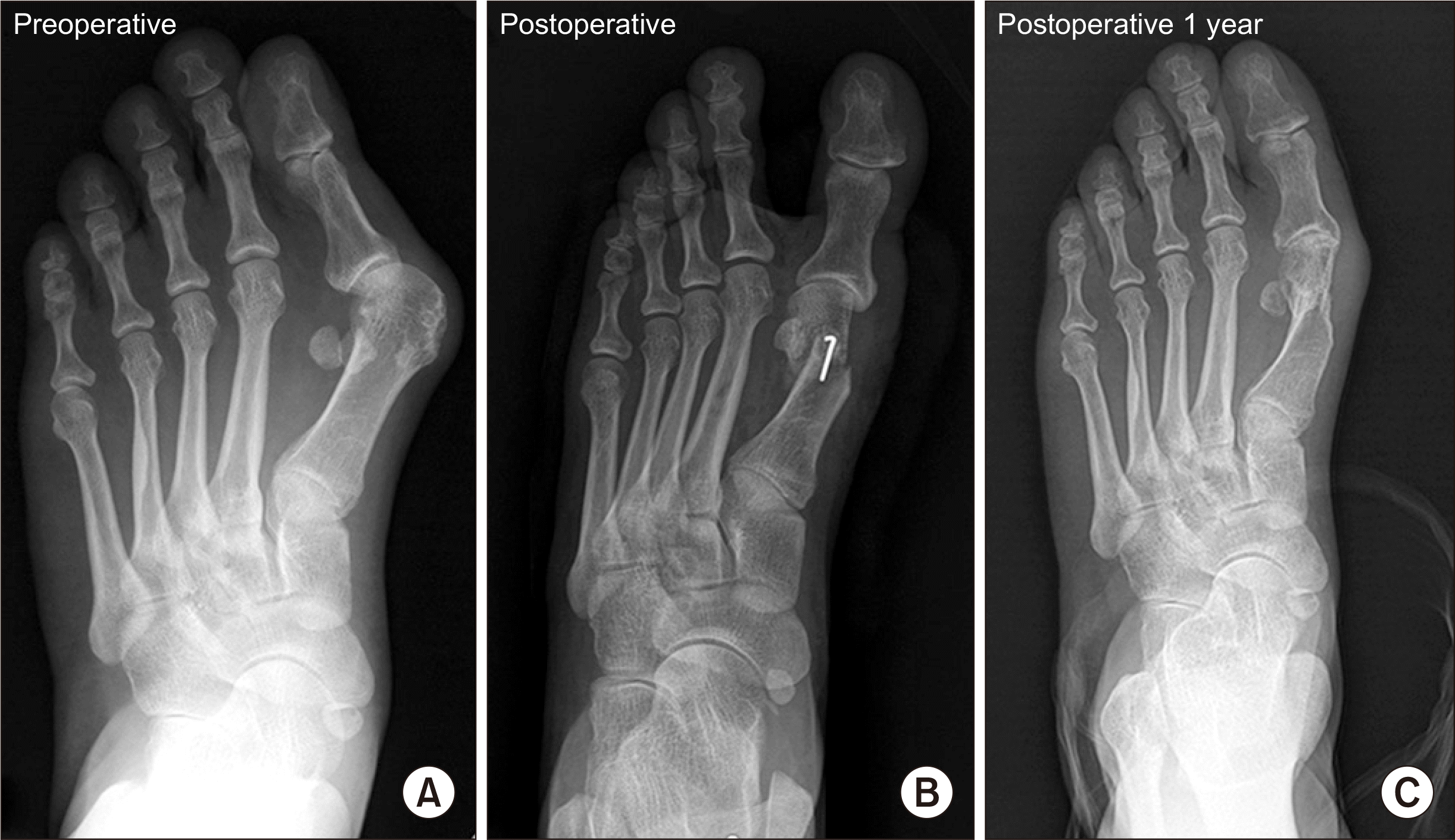
Fig. 4
The left foot of 66-year-old female shows severe hallux valgus deformity. The deformity was corrected with proximal chevron metatarsal osteotomy and distal soft tissue procedure. (A) The left foot shows preoperative hallux valgus angle was 40° and the 1st intermetatarsal angle was 22°. (B) Postoperative radiography. (C) At postoperative 1 year, the radiograph shows correction. Hallux valgus angle 10°, the 1st intermetatarsal angle was 7°. Clinical result is good. No pain, no limitation of activity was complained.
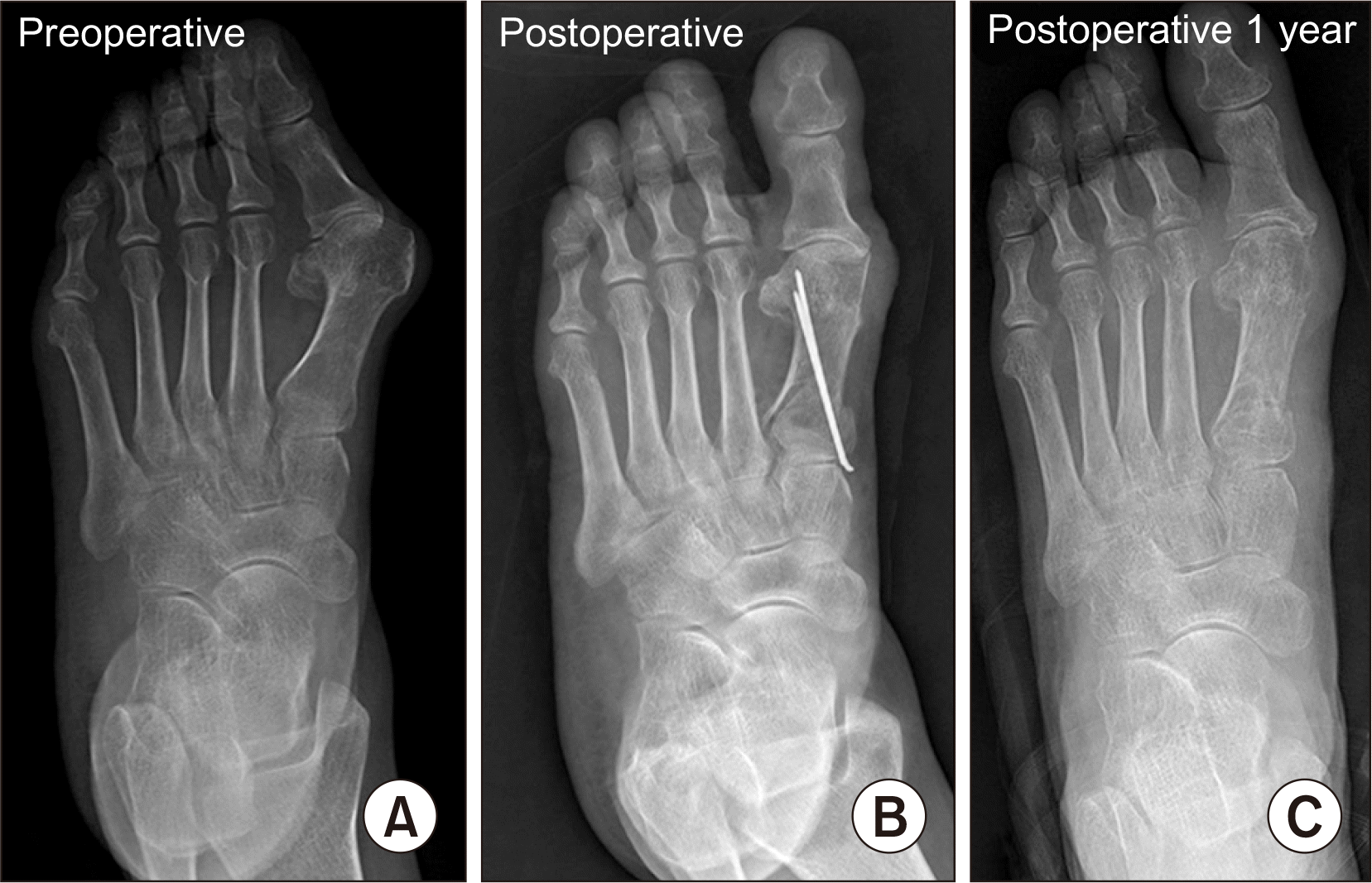
Fig. 5
The right foot of 63-year-old female shows severe hallux valgus deformity. The deformity was adequately corrected with distal chevron osteotomy and distal soft tissue procedure. (A, B) The right foot shows preoperative hallux valgus angle was 44° and the 1st intermetatarsal angle was 20°. (C) Postoperative radiography. (D) At postoperative 1 year, the radiograph shows well maintained correction of the deformity. Hallux valgus angle 9°, the 1st intermetatarsal angle was 6°. (E) At postoperative 1 year, the deformity was well corrected and there was no soft tissue problem.
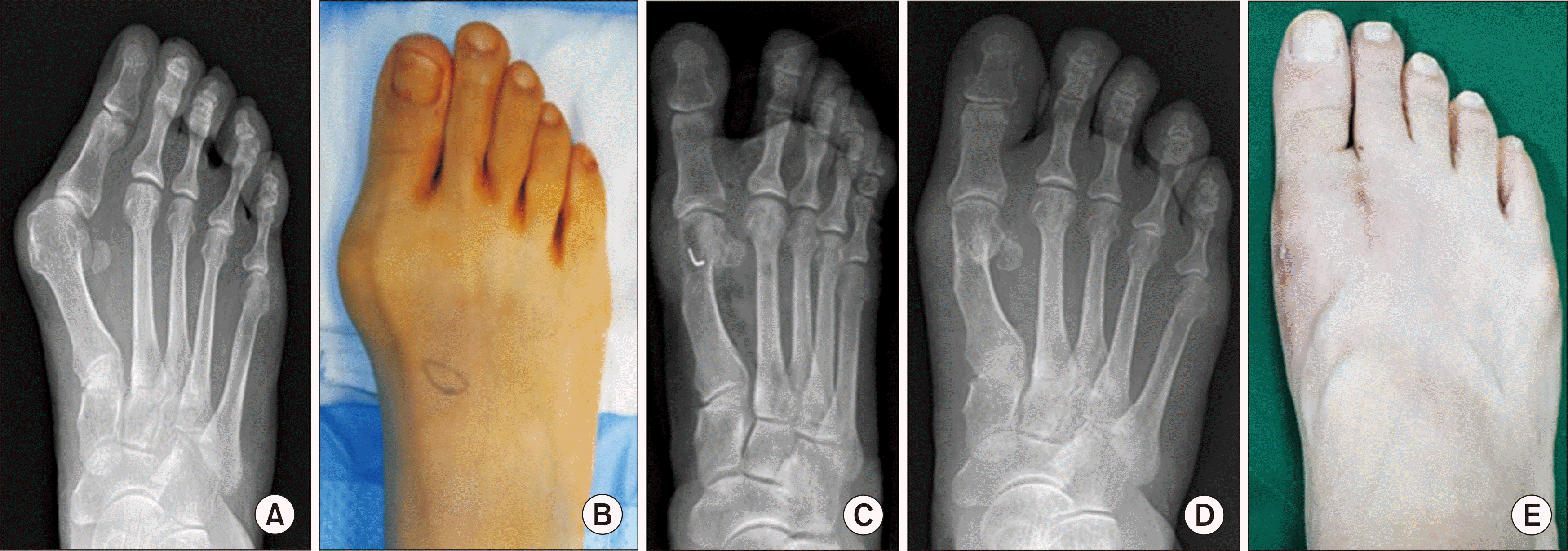
Table 1
Comparison of Radiographic Outcomes between Two Groups
| Radiographic outcome | Group 1 | Group 2 | p-value* |
|---|---|---|---|
| Hallux valgus angle () | 0.311 | ||
| Preoperative | 44.2 (7.75) | 43.1 (6.67) | |
| Final follow-up | 15.9 (5.8) | 13.8 (5.8) | |
| p-value† | <0.001 | <0.001 | |
| Intermetatarsal angle () | 0.014 | ||
| Preoperative | 17.6 (7.6) | 19.9 (7.6) | |
| Final follow-up | 10.1 (5.8) | 7.9 (5.8) | |
| p-value† | <0.001 | <0.001 | |
| Tibial sesamoid position (grade 1~7) | 0.587 | ||
| Preoperative | 5.0 (7.6) | 5.3 (7.6) | |
| Final follow-up | 2.3 (5.8) | 2.1 (5.8) | |
| p-value† | <0.001 | <0.001 | |
| 1st metatarsal length (mm) | 0.249 | ||
| Preoperative | 57.72 | 56.86 | |
| Final follow-up | 55.51 | 53.02 | |
| p-value† | <0.001 | <0.001 |
Table 2
Clinical Results with Modified AOFAS Score




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download