Abstract
Colonoscopy is a safe and extremely popular diagnostic and therapeutic procedure. The most common complications are bleeding and perforation. Hemoperitoneum is a rare complication after a colonoscopy and is usually associated with splenic injury or solid organ pathology. This is potentially serious and can be life threatening. With the increasing number of colonoscopies performed, there has also been an increasing trend in reports of rare complications, such as pneumothorax, pneumomediastinum, appendicitis, small bowel perforation, septicemia, mesenteric tear, retroperitoneal abscess, and hemoperitoneum. This paper reports a unique case of hemoperitoneum after a recent colonoscopy without a splenic rupture or intra-abdominal abnormality, or external trauma. Most hemoperitoneum occurs within 48 hours after the inciting colonoscopy. In the present case, however, hemoperitoneum appeared 10 days after the colonoscopy. This case emphasizes that physicians should consider hemoperitoneum in a differential diagnosis of abdominal pain in patients after colonoscopy.
대장내시경은 대장 질환의 진단과 치료를 위한 표준화된 검사이다. 대장내시경 후 발생하는 가장 흔한 합병증은 출혈과 천공으로 각각 0.17-0.53%, 0.046-0.25%로 보고된다.1 그 외의 드문 합병증으로 게실염, 급성 충수돌기염, 허혈성 장염, 기흉, 패혈증, 비장 파열, 비장 혈종, 혈복강 등이 있다. 대장내시경 후 조절되지 않는 출혈로 인한 사망률은 0-0.7%,2 비 장 관련 합병증으로 인한 사망률은 4.5-5%로 보고된다.3 비장 관련 합병증의 발생률이 0.00005-0.017%인 것을 고려하였을 때,3 이는 흔하지 않으나 사망률이 높은 치명적인 합병증으로 충분한 임상적 고려가 필요하다. 대장내시경 후 발생하는 합병증의 증상이 복통이나 복부 팽만감뿐인 경우가 많아 이에 대한 감별 진단이 필요하며, 혈복강의 가장 흔한 증상도 복통이다.4 하지만 대장내시경 검사 후의 장 팽창에 의한 복통으로 오인되어 진단이 늦어질 수 있어, 복통은 혈복강 진단에 대한 민감도는 높지만 특이도는 낮다. 비장 손상에 의한 복통은 좌상복부에서 시작되며 왼쪽 어깨 통증(Kehr’s sign)과 복막 징후(peritoneal irritation)를 동반하는 경우가 많고 증상이 대부분 48시간 이내에 발생하나 지연성으로 발생하는 경우도 드물게 보고되고 있다.4 대장내시경 이후에 발생한 혈복강은 비장 손상과 관련된 경우가 많으며 비장 손상없이 발생하는 경우는 매우 드물다.5,6
저자들은 건강검진 목적으로 대장내시경 검사를 받고, 검사 직후부터 열흘간 지속된 복통으로 응급실로 내원한 환자에서 비장 동맥 파열로 인한 지연성 혈복강을 진단하고, 혈관지혈술을 통해 성공적으로 치료한 드문 증례를 경험하였기에 문헌고찰과 함께 보고하고자 한다.
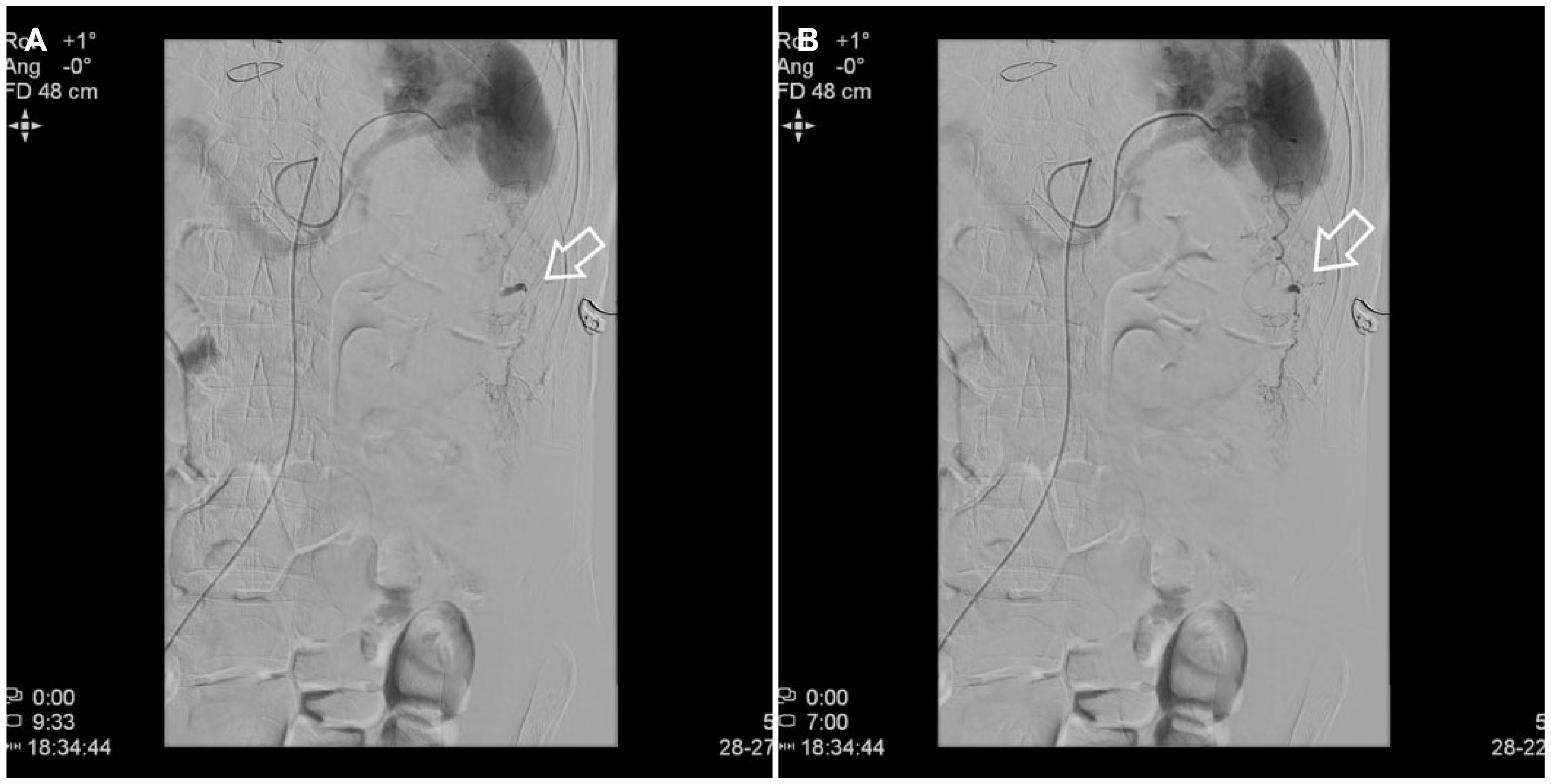
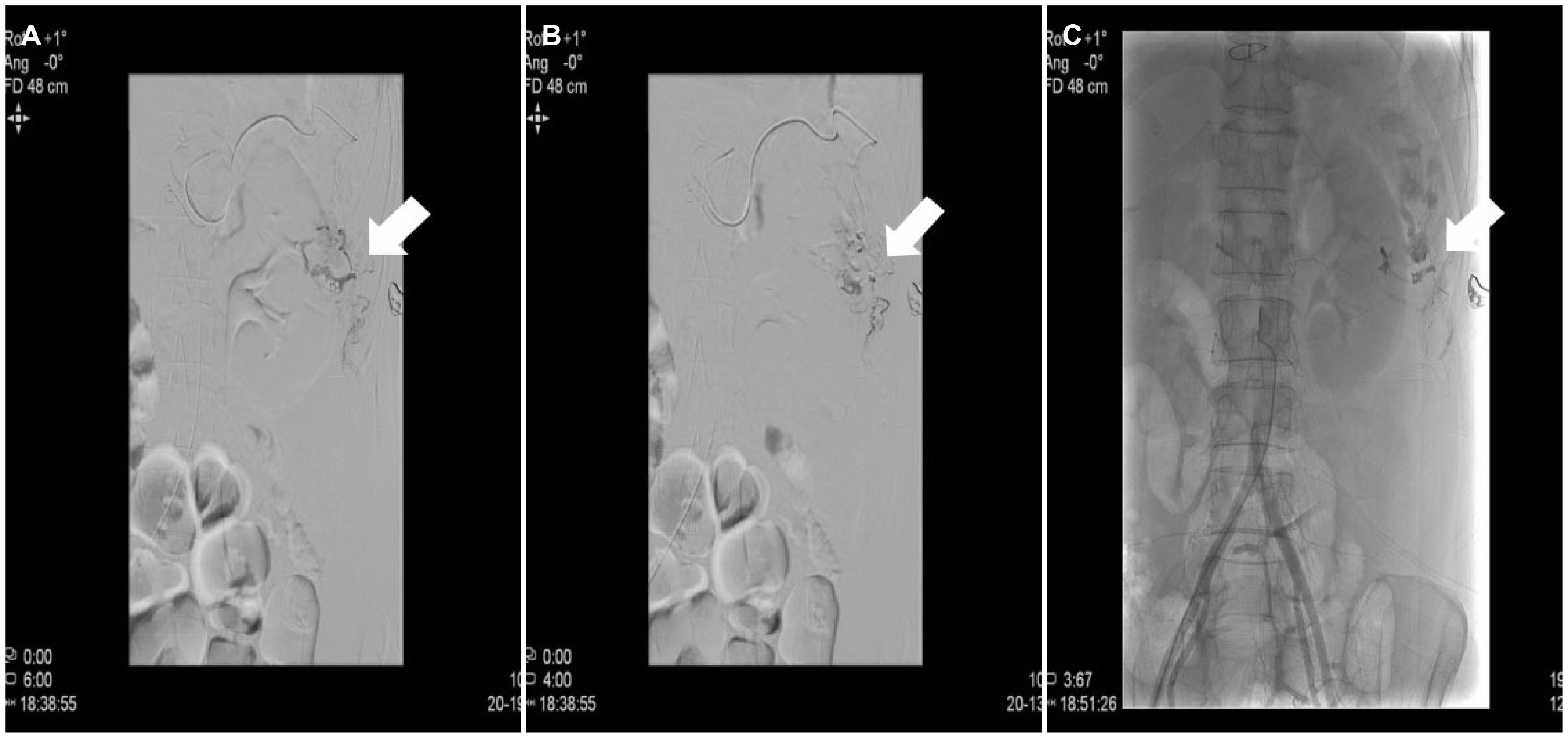
61세 여자가 열흘 전부터 시작된 복통을 주소로 응급실에 내원하였다. 환자는 경련하는 듯한 복통(crampy pain)이 좌상 복부에서 시작되어 내원 당시에는 복부 전반에 걸쳐서 불편감을 호소하였다. 혈변이나 발열 증상은 동반되지 않았다. 기저병력으로는 17년 전 승모판 역류증으로 승모판 판막재건술을 시행 받았고, 이후 와파린을 복용 중이었다. 수술 병력은 없었다. 신체 검진에서 급성 병색을 보였으며, 결막은 다소 창백하였다. 복부 진찰상 복부는 팽만되어 있었고, 장음은 감소되어 있었으며, 전반에 걸쳐 압통 및 반발 압통이 있었다. 활력 징후는 혈압 162/85 mmHg, 체온 36.4℃, 맥박 89회/분, 호흡수 16회/분으로 안정적인 상태였다. 검사실 소견으로는 백혈구 21,350/μL, 혈색소 8.0 g/dL, 혈소판 311,000/μL, 크레아티닌 1.3 mg/dL, CRP 3.05 mg/dL, 프로트롬빈시간은 23초(INR 2.0)였다. 그 외에 아스파테이트 아미노산전이효소 31 U/L, 알라닌 아미노산전이효소 18 U/L, 알부민 3.8 g/dL, 총빌리루빈 0.5 mg/dL, 혈청 나트륨 136 mmol/L, 혈청 칼륨 3.7 mmol/L로 특이 소견은 없었다. 가슴 X선 사진에서 횡격막 아래에 유리 가스 음영(free air)은 관찰되지 않았고(Fig. 1A), 복부 X선 사진에서도 이상 소견은 없었다(Fig. 1B). 조영 증강 복부 전산화단층촬영에서 혈복강이 관찰되었고, 비장의 장기 손상은 없었으나 비장 동맥에서 혈관 외 누출(extravasation)이 관찰되었다(Fig. 2). 환자는 열흘 전에 건강검진 목적으로 지역사회 병원에서 대장내시경 검사를 받았다고 하였다. 검사는 수면으로 진행되었고, 시간은 25분 정도 소요되었으며, 내시경 진입에 어려움은 없었다고 하였다. 검사 중 병변은 관찰되지 않아 조직 검사나 폴립절제술은 시행하지 않았다고 하였다. 복부 전산화단층촬영에서 혈복강이 보였으나 비장을 포함하여 장기 손상은 동반되지 않았고, 안정적인 활력 징후를 보였으며, 출혈 혈관이 명확하게 확인되어 응급으로 혈관 색전술을 시행하였다. 혈관 색전술은 복강 동맥의 분지(celiac artery trunk)로 접근하여 비장 동맥 가지(splenic artery branches)에서 조영제를 이용하여 왼쪽 후복강으로의 혈관 외 누출을 확인하였다(Fig. 3). Histoacryl glue를 출혈 의심 혈관에 주입하였고, 이후 조영제를 사용하여 혈관 밖으로 조영제가 새지 않는 것을 확인한 후 시술을 종료하였다(Fig. 4). 환자는 내원 당시 혈색소 수치가 8.0 g/dL로 시술하는 동안 3팩의 전혈을 수혈받았다. 다음 날 혈액 검사에서 혈색소는 10.8 g/dL이고 복통도 호전되었다. 입원 중에 혈복강을 유발할 수 있는 원인에 대한 감별 검사를 시행하였다. 영상학적 검사상 혈복강의 간성 원인인 간 선종, 간 혈관종, 간세포암은 없었고, 비장성 원인인 cytomegalovirus, Epstein-Barr virus, human immunodeficiency virus 등의 바이러스 감염과 악성 질환, 침윤성 질환은 없었고, 비장 비대도 없었다. 복부 동맥류, 복부 정맥류, 위장관 장막의 동정맥 기형 등 혈관 문제도 확인되지 않았다. 여성에서 혈복강의 원인이 되는 부인과적 질환인 난소 낭종, 출혈성 황체 낭종 꼬임도 없었다. 혈복강을 유발할 만한 다른 원인이 없었기 때문에 대장내시경 진입 시 무딘 충격에 의한 비장 동맥 파열과 이로 인한 이차적 혈복강으로 추정하였다. 환자는 입원 후 6일째에 퇴원하였고, 외래에서 추적 관찰 중이다.
대장내시경의 시행이 많아지면서 드물게 생각되었던 합병증의 발생이 증가하고 있다. 1974년 Wherry와 Zehner7의 보고에서 대장내시경 후 비장 관련 합병증이 처음 발표된 이후 대장내시경 후 비장 혈종, 비장 파열, 비장 관련 혈복강 등의 사례가 보고되었다. 혈복강은 유발 원인에 관계없이, 발생할 경우 위중한 질환으로 사망률이 높아 빠른 임상적 진단과 치료가 요구된다. 대장내시경 검사 후 발생하는 혈복강은 장기의 손상, 악성 종양의 파열, 복강 내 유착 등이 동반되지 않고 발생하는 경우는 드물며, 이런 동반없이 보고된 것은 지금까지 3예에 한한다.8-10 대장내시경에 의한 혈복강의 기전은 명확하지 않으나, 비장 손상의 기전과 연관해서 발생되는 경우가 많다. 비장 손상의 기전은 다음 3가지이다. 첫 번째는 내시경이 비장 굴곡(splenic flexure)을 통과할 때 발생하는 외상이다.11 두 번째는 내시경 검사 중 내시경의 비틀기(torque)로 인해 비장 하부의 비-결장 인대(splenocolic ligament)에 과도한 견인력이 작용해 발생한 비장 캡슐의 찰과상과 관련이 있다.12 세 번째는 이전의 복강 내 수술 또는 염증에 의한 비장과 결장 사이 유착에 대해 내시경이 진입할 때 발생하는 견인력에 의한 것이다.7
대장내시경 검사 후 발생하는 비장 손상에 대한 가장 큰 위험 요인은 나이와 여성이다.13 그 외에 염증성 장질환, 췌장염, 조직 검사나 폴립절제술 등의 시술 여부, 복강 내 수술 병력, 진입 시 어려움(redundancy, tortuosity), 비장 비대, 혈액 응고 장애, 약물 복용(hematopoietic growth factors, anti-coagulants, antiplatelets, nonsteroidal anti-inflammatory drugs, acetylsalicylic acid) 등이 있다.13 본 증례의 환자는 와파린을 복용하는 61세 여성으로 위험요인 중 여성, 나이, 항응고제 복용이 해당한다.
와파린과 관련된 가장 흔한 합병증은 출혈이다. 2010년 Baek 등14이 혈복강 환자에 대한 원인과 유발 요인에 대해 분석한 보고에 따르면 분석 대상에 포함된 209명의 환자 중 9명(4.3%)에서만 항응고제인 와파린 복용이 혈복강의 원인으로 확인되었다. 와파린 복용으로 혈복강이 발생하는 경우는 드물었고, 이런 경우에서 출혈의 위험 요소로는 다음과 같은 두 가지 요인이 영향을 준 것으로 확인되었다. 첫 번째는 치료의 강도이다. 고강도 치료는 INR 2.5-3.5를 치료 목표로 하는 것이고, 저강도 치료는 INR 2.0-2.5를 목표 범위로 설정하여 조절하는 것이다. 출혈은 대개 INR 2.5-3.5 범위의 고강도 치료에서 발생하고,15 Baek 등14의 보고에서도 출혈이 발생하였던 환자들은 내원 당시 INR이 6.36-15.11로 크게 연장된 경우였다. Hylek와 Singer16가 발표한 보고에서도 INR>4.0인 경우에 후복막 출혈 등의 자발성 출혈로 인한 혈복강의 위험도가 매우 높다고 하였다. 두 번째는 복용 기간이다. 대부분의 연구에서 출혈은 와파린 복용 초기 1개월 이내가 중요한 시기로 알려져 있고, 이후에는 복용 기간이 길어질수록 발생률이 높은 것으로 알려져 있다.17 1996년 Garbay 등18과 2002년 Eisen 등19의 보고에서는 와파린 복용과 대장내시경의 합병증 발생과는 관련이 없는 것으로 발표하였다. 본 증례의 환자는 와파린 치료를 17년째 유지 중이었으나 출혈 관련 합병증이 발생한 경우는 없었으며, 치료 기간동안 INR이 치료 범위 내에 유지되고 있었음을 확인하였고, 치료 목표는 INR 2.0-2.5였다.
혈복강은 복부 전산화단층촬영으로 쉽게 진단이 가능하다. 혈복강 발생 시 복통, 혈압 저하, 심박수 증가, 혈색소 감소 등 전형적인 증상을 동반하는 경우도 있으나, 안정적인 활력 징후를 보이며 복통만을 호소하는 경우도 있다. 복통은 비장 관련 합병증의 93%에서 동반되고, 왼쪽 어깨 통증(Kehr’s sign)의 동반은 27%에서 나타난다.13 대장내시경 후 환자가 혈역학적으로 안정된 상태에서 복통만을 호소하는 경우에 대장내시경을 시행한 의사가 혈복강을 고려해서 복부 전산화단층촬영이나 복부 초음파를 곧바로 처방하는 경우는 드물다. 하지만 비장 관련 합병증과 연관되어 발생한 혈복강에서 혈역학적으로 안정된 상태로 진단된다면 수술이 아닌 복부 혈관조영촬영 후 색전술을 통한 치료도 고려할 수 있어 진단까지의 시간이 중요하다. 대장내시경 이후 복통이 발생한 경우에 흔한 합병증인 출혈과 천공을 배제하기 위한 기본적인 검사인 혈액 검사, 가슴과 복부 X선 검사만을 시행하고, 특이 소견이 없을 경우에는 대개 추가 검사를 시행하지 않고 경과관찰을 하는 경우가 많다. 하지만 복통이 지속되거나 대장내시경 이후 지연성으로 복통이 발생한 경우 혹은 복통으로 응급실까지 내원한 경우라면 비장 관련 합병증뿐만 아니라 급성 복통의 원인인 맹장염, 게실염, 장폐색, 담낭염 그리고 췌장염 등을 배제하기 위해 추가적인 검사로 복부 초음파나 복부 전산화단층촬영을 고려해야 한다. 대개의 경우에는 대장내시경 이후 비장 관련 합병증의 증상은 48시간 이내에 발생한다고 알려져 있지만 본 증례에서도 같이 48시간 이후에 진단되는 경우가 있고, 최대 13일까지도 발생할 수 있는 것으로 보고되어 주의가 필요하다.20 이러한 지연성 혈복강은 출혈의 발생 시점은 정확히 추정하기는 어렵다.
본 증례는 진단적 대장내시경 후 비장의 장기 손상 없이 비장 동맥 파열로 인해 혈복강이 발생한 사례이다. 대장내시경 검사와 증상 발생 사이의 시간적 인과 관계와 복부 전산화단층촬영 검사에서 관찰된 비장 동맥 파열을 고려하였을 때 대장내시경 검사 후의 드문 합병증인 장기 손상을 동반하지 않은 대장내시경에 의한 이차적 혈복강이라고 할 수 있다. 환자는 빠른 진단으로 외과적 처치 없이 혈관 색전술 시술만으로 호전되었던 경우로 문헌고찰과 함께 보고하는 바이다.
REFERENCES
1. Zhang AN, Sherigar JM, Guss D, Mohanty SR. 2018; A delayed presentation of splenic laceration and hemoperitoneum following an elective colonoscopy: a rare complication with uncertain risk factors. SAGE Open Med Case Rep. 6:2050313X18791069. DOI: 10.1177/2050313X18791069. PMID: 30083323. PMCID: PMC6066810.

2. Church J. 2013; Complications of colonoscopy. Gastroenterol Clin North Am. 42:639–57. DOI: 10.1016/j.gtc.2013.05.003. PMID: 23931864.

3. Ha JF, Minchin D. 2009; Splenic injury in colonoscopy: a review. Int J Surg. 7:424–427. DOI: 10.1016/j.ijsu.2009.07.010. PMID: 19638324.

4. Saad A, Rex DK. 2008; Colonoscopy-induced splenic injury: report of 3 cases and literature review. Dig Dis Sci. 53:892–898. DOI: 10.1007/s10620-007-9963-5. PMID: 17934832.

5. Castelli M. 1986; Splenic rupture: an unusual late complication of colonoscopy. CMAJ. 134:916–917. PMID: 3955487. PMCID: PMC1490946.
6. Kwon A, Kim CW, Lee KE, et al. 2013; A case of spontaneous hemoperitoneum without spleen injury after a diagnostic colonoscopy. Korean J Med. 85:178–182. DOI: 10.3904/kjm.2013.85.2.178.

7. Wherry DC, Zehner H Jr. 1974; Colonoscopy-fiberoptic endoscopic approach to the colon and polypectomy. Med Ann Dist Columbia. 43:189–192. PMID: 4524804.
8. Tagg W, Woods S, Razdan R, Gagliardi J, Steenbergen P. 2008; Hemoperitoneum after colonoscopy. Endoscopy. 40 Suppl 2:E136–E137. DOI: 10.1055/s-2007-995715. PMID: 18633865.

9. García-Martos E, Vara-Brenes D, Prados-Manzano R, Joya-Vázquez PP, Molina-Infante J. 2015; Hemoperitoneum: a rare complication after diagnostic colonoscopy. Gastroenterol Hepatol. 38:409–410. DOI: 10.1016/j.gastrohep.2014.09.001. PMID: 25767000.
10. Salvador Milian E, Lorente Perez S, Arroyo Villarino MT, Sainz Samitier R. 1999; Hemoperitoneum as a complication of diagnostic colonoscopy. Gastroenterol Hepatol. 22:377. PMID: 10535213.
11. Olshaker JS, Deckleman C. 1999; Delayed presentation of splenic rupture after colonoscopy. J Emerg Med. 17:455–457. DOI: 10.1016/S0736-4679(99)00040-2. PMID: 10338238.

12. Viamonte M, Wulkan M, Irani H. 1992; Splenic trauma as a complication of colonoscopy. Surg Laparosc Endosc. 2:154–157. DOI: 10.1097/00129689-199206000-00017. PMID: 1341527.

13. Fishback SJ, Pickhardt PJ, Bhalla S, Menias CO, Congdon RG, Macari M. 2011; Delayed presentation of splenic rupture following colonoscopy: clinical and CT findings. Emerg Radiol. 18:539–544. DOI: 10.1007/s10140-011-0982-3. PMID: 21887533.

14. Baek JB, Seong SH, Won DY, Bae KS, Kim IY. 2010; Spontaneous hemoperitoneum in patients taking anticoagulants. J Korean Surg Soc. 78:369–375. DOI: 10.4174/jkss.2010.78.6.369.

15. Demir MV, Demir TÖ, Yaylaci S, Genc AB. 2016; Spontaneous abdominal hemorrhage due to warfarin treatment. CHRISMED J Health Res. 3:298–300. DOI: 10.4103/2348-3334.190571.

16. Hylek EM, Singer DE. 1994; Risk factors for intracranial hemorrhage in outpatients taking warfarin. Ann Intern Med. 120:897–902. DOI: 10.7326/0003-4819-120-11-199406010-00001. PMID: 8172435.

17. Schulman S. 2003; Clinical practice. Care of patients receiving long-term anticoagulant therapy. N Engl J Med. 349:675–683. DOI: 10.1056/NEJMcp025373. PMID: 12917305.
18. Garbay JR, Suc B, Rotman N, Fourtanier G, Escat J. 1996; Multicentre study of surgical complications of colonoscopy. Br J Surg. 83:42–44. DOI: 10.1002/bjs.1800830112. PMID: 8653359.

19. Eisen GM, Baron TH, Dominitz JA, et al. 2002; Guideline on the management of anticoagulation and antiplatelet therapy for endoscopic procedures. Gastrointest Endosc. 55:775–779. DOI: 10.1016/S0016-5107(02)70402-1. PMID: 12024126.

20. Reissman P, Durst AL. 1998; Splenic hematoma. A rare complication of colonoscopy. Surg Endosc. 12:154–155. DOI: 10.1007/s004649900618. PMID: 9479732.

Fig. 1
(A, B) Upon arrival at the emergency room, free air was not observed on the upright chest X-ray and the upright abdomen X-ray.
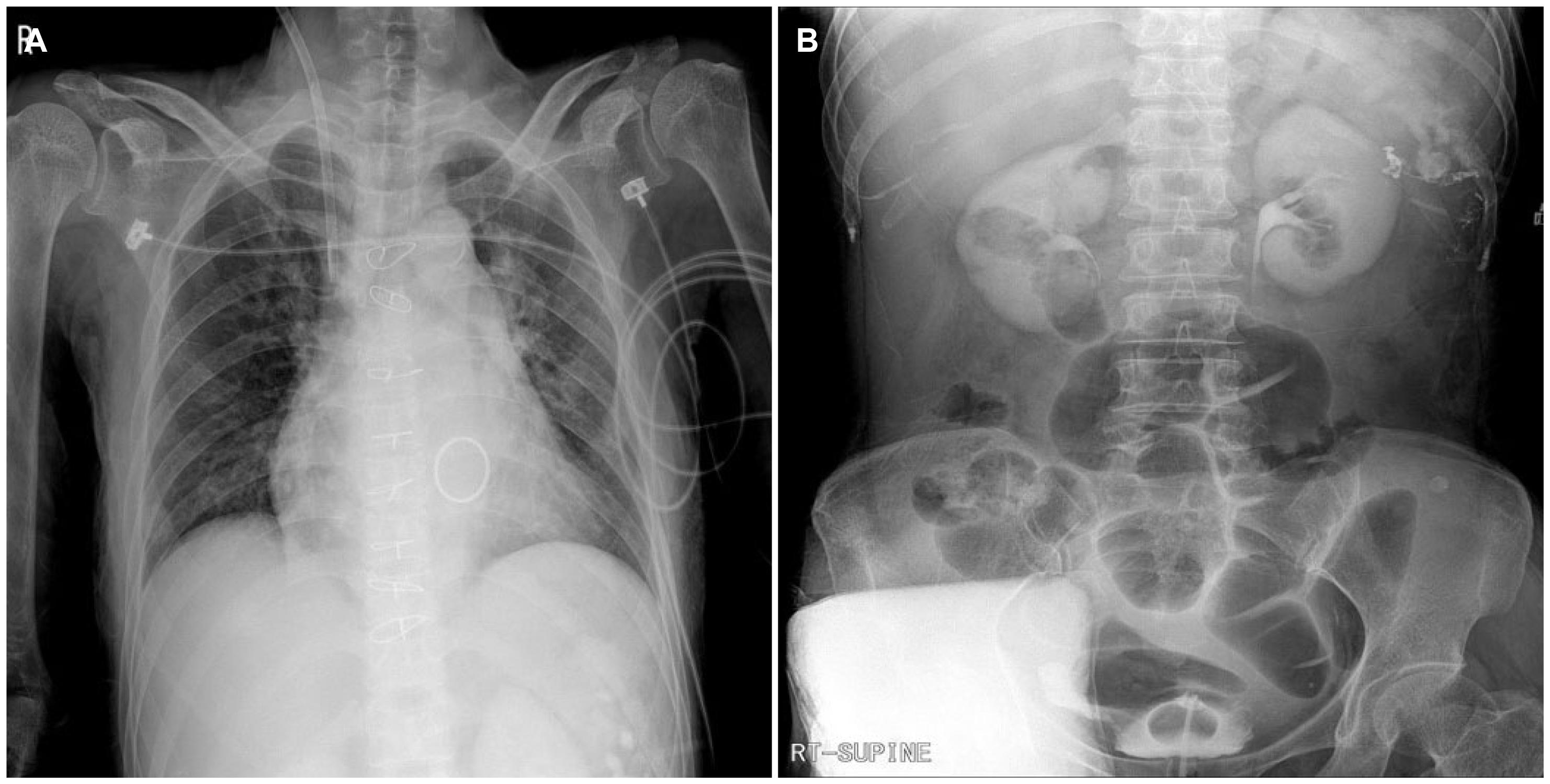
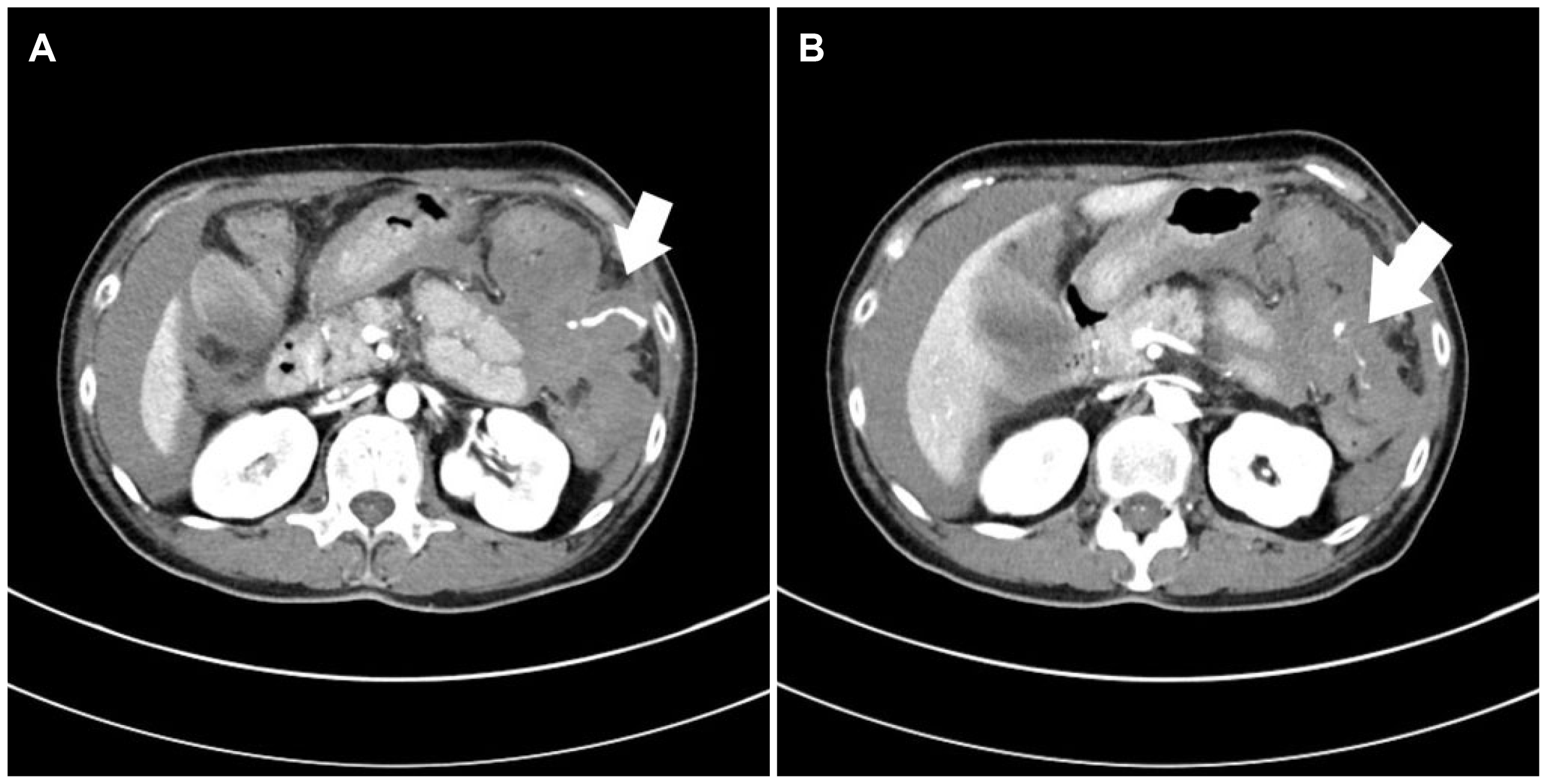
Fig. 2
(A, B) Abdominal computed tomography scan showed a massive hemoperitoneum along the perihepatic and perisplenic areas due to splenic artery rupture without splenic injury. Active bleeding was confirmed by extravasation of contrast agent throughout the splenic artery branches (white arrow).




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download