This article has been
cited by other articles in ScienceCentral.
Abstract
Acute pancreatitis caused by acute hepatitis A is extremely rare, with only a small number of cases in young adults having been reported. This paper presents a 74-year-old female patient with an acute abdomen, which proved to be acute pancreatitis with acute hepatitis A. A survey of acute viral hepatitis A as a root cause of pancreatitis should be considered when clinicians encounter patients with acute pancreatitis without any known etiology of pancreatitis.
Go to :

Keywords: Pancreatitis, Hepatitis A, Old age
서 론
급성 췌장염은 복통과 췌장효소 수치들의 상승으로 대표되는 염증 질환이다. 원인으로 음주, 담석, 고중성지방혈증, 약제 등이 있으며, 드물게 바이러스 감염도 급성 췌장염을 유발할 수 있다. A형간염은 A형간염 바이러스에 의한 감염으로 분변-경구 경로로 주로 전파되며, 서구에 비해 상대적으로 국내 A형간염은 발생 건수가 많고 최근 증가하는 추세이다.
1,2 A형간염에 의한 급성 췌장염은 매우 드물게 발생하며 대부분 청년층에서 보고되었다.
3,4 저자들은 노인 환자에서 A형간염이 원인으로 추정되는 급성 췌장염을 경험하였기에 문헌고찰과 함께 보고하는 바이다.
Go to :

증 례
74세 여자가 내원 1일 전부터 발생한 복통을 주소로 응급실에 내원하였다. 내원 4일 전부터 노란색 피부와 오심을 호소하였고 내원일에 구토를 3차례 하였다. 평소 음주나 흡연은 하지 않았다. 고혈압과 당뇨로 복약 중이었고, 췌장담도와 관련된 병력이나 입원력은 없었다. 최근 변경되거나 추가된 약제, 한약재, 약초 등에 대한 복용은 부인하였으며, 해외 여행력이나 이와 관련된 가족력 또한 특이할 만한 사항은 없었다. 복통은 명치 부위에서 등으로 뻗치는 양상으로 수시간 이상 지속되었으며 수치통증척도(numeral rating scale, NRS) 7의 극심한 통증이었다. 이학적 검사에서 생체징후는 이상이 없었으나 피부와 공막에서 황달과 명치 부위 압통이 있었고 장음이 감소되어 있었다. 내원 후 시행한 검사실 소견에서 백혈구수 5,160/mm
3 (4,000-10,000), 당 165 mg/dL (70-110), 젖산 탈수소효소 1,087 U/L (140-271), 혈액요소질소 13.2 mg/dL (8.0-23.0), 크레아티닌 1.2 mg/dL (0.5-1.2), AST 1,195 IU/L (<35), ALT 594 IU/L (<35), 총 빌리루빈 5.62 mg/dL (0.2-1.2), 직접 빌리루빈 3.42 mg/dL (<0.2), 알칼리인산분해 효소 109 IU/L (30-120), GGT 221 U/L (11-75), 아밀라아제 889 U/L (22-80), 리파아제 1,927.9 U/L (<67), 칼슘 8.6 mg/dL (8.4-10.4), 인 2.4 mg/dL (2.5-4.5), 중성지방 123 mg/dL (30-150)였다. 복부 컴퓨터단층촬영(CT)에서 췌장 실질 주위로 염증성 침윤을 동반한 부종 소견이 있었다(CT severity score 2/10). 담낭 종괴나 담석 등이 관찰되지 않았으나 담낭벽은 조영증강이 동반된 부종이 있었다(
Fig. 1). 내원 다음날 시행한 복부 초음파에서 췌장 실질의 부종이 확인되었으나 담낭의 종괴나 담석 등의 소견은 관찰되지 않았다. 자기공명췌담관조영술(MRCP)에서도 담낭, 총담관 또는 췌관 등에 결석이나 종괴는 없었고 췌관의 구조적 이상도 없었다(
Fig. 2). 급성 췌장염과 급성 간염 진단 하에 보존적 치료로 간기능개선제 및 nafamostat mesylate 등을 동반한 수액치료를 시작하였다.
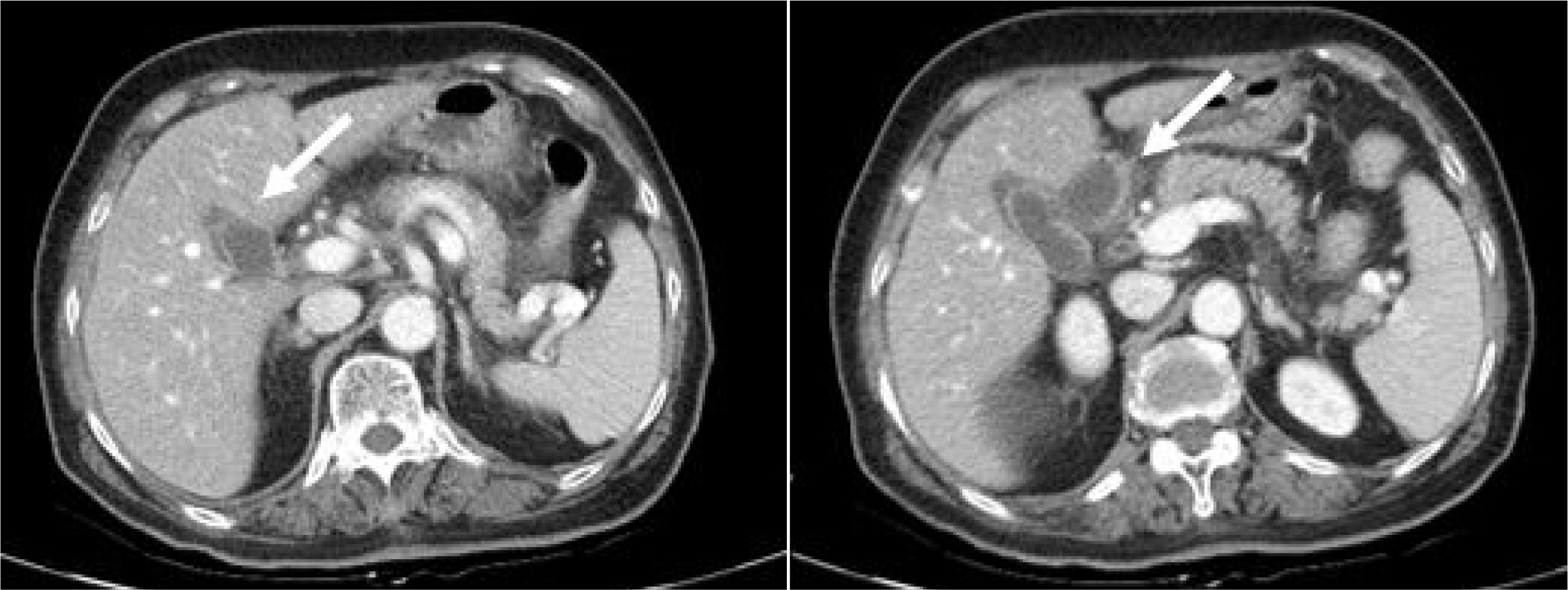 | Fig. 1Contrast-enhanced computed tomography showed edematous wall of gallballdder (arrow), and mild edematous pancreatic parenchymal change with peripancreatic haziness. 
|
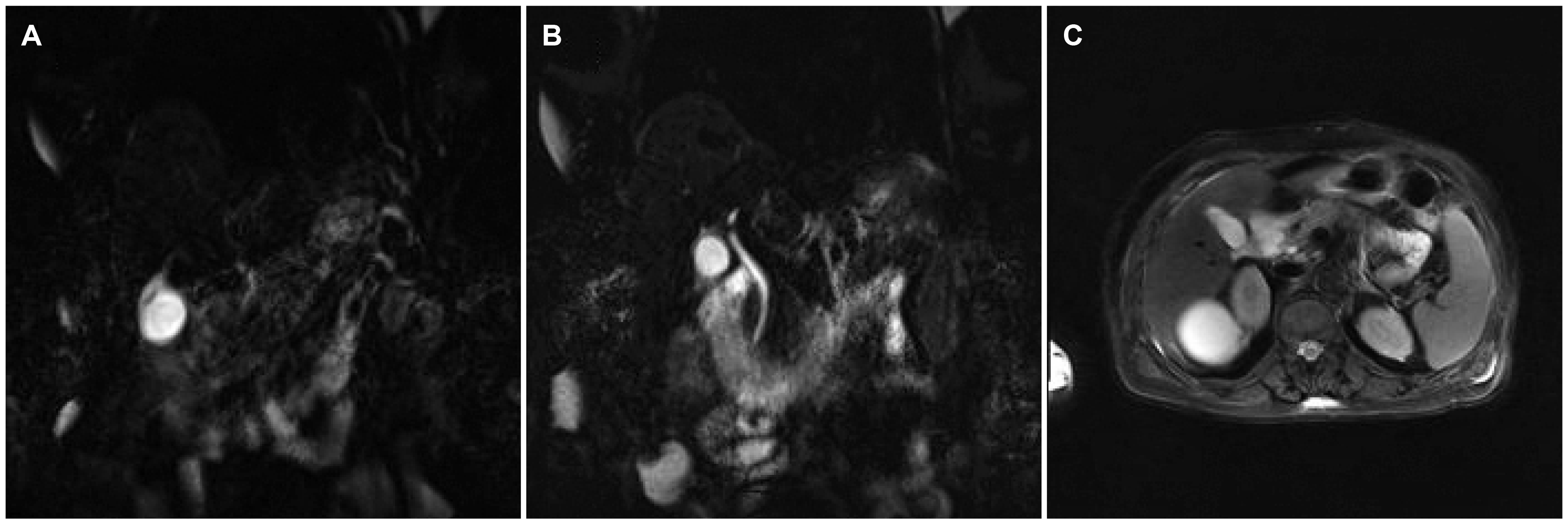 | Fig. 2Magnetic resonance cholangiopancreatography demonstrated no evidence of mass or stone in the (A) gall bladder, (B) common bile duct and (C) pancreas. 
|
입원 후 급성 췌장염의 원인 규명을 위한 검사실 소견에서 immunoglobulin G (IgG) 1,040 mg/dL (700-1,600), IgG4 243 mg/L (30-2,010), CA 19-9. 4.7 U/mL (0.0-37.0), CEA 2.85 ng/mL (0.0-8.0)였고, 간염 항원 항체 검사에서 HBsAg/ anti-HBs (-/+), anti-HCV (-)였으나 IgM anti-HAV (+)로 1.50 S/CO (<0.80)를 보였다. 급성 췌장염의 원인은 급성 A형간염에 의한 가능성이 높았다고 판단하였다. 시일이 경과함에 따라 오심, 복통 등의 임상증상과 검사실 소견은 서서히 호전을 보였고 6병일에 합병증 없이 퇴원하였다. 5개월 후 외래에서 임상증상 및 검사실 소견에서 이상이 없음을 확인하였다(
Table 1).
Table 1
Flow of Key Laboratory Findings from Admission to Out-patient Follow-up
|
HD1a
|
HD2 |
HD3 |
HD5 |
PHD7b
|
PHD28 |
PHD150 |
|
TBc (mg/dL) (0.2-1.2) |
5.62 |
6.03 |
3.45 |
2.67 |
1.49 |
177 |
99 |
|
ASTd (IU/L) (<35) |
1195 |
293 |
89 |
31 |
34 |
21 |
37 |
|
ALTe (IU/L) (<35) |
594 |
395 |
215 |
96 |
42 |
18 |
62 |
|
GGTf (U/L) (11-75) |
221 |
157 |
108 |
96 |
78 |
45 |
- |
|
Alk-Pg (IU/L) (30-120) |
109 |
79 |
61 |
56 |
59 |
55 |
62 |
|
Amylase (U/L) (22-80) |
889 |
704 |
164 |
83 |
61 |
40 |
54 |
|
PTh Test (sec) (10-14) |
14.7 |
- |
- |
12.7 |
13.1 |
- |
- |
|
INRi (0.85-1.20) |
1.27 |
|
|
1.11 |
1.14 |
|
|

Go to :

고 찰
본 증례는 노인 환자에서 급성 췌장염이 발생하여 그 원인으로 A형간염이 의심되었던 경우이다. 급성 췌장염이 드물게 볼거리, coxsackie B virus, Epstein- Barr, 풍진 바이러스, 간염 바이러스에 의해 유발될 수 있으나 정확한 발생률은 알려져 있지 않다.
5,6 이 중 A형간염이 췌장염의 원인이 되는 사례는 극히 드물다. 124명의 급성 바이러스간염 환자를 대상으로 시행한 연구에서 5.65%의 급성 췌장염 발생률을 보였고, 이 중 2명이 급성 A형간염 환자였다.
7 Haffar 등
8은 체계적 문헌고찰을 통해서 A형간염과 급성 췌장염이 연관 관계를 분석하였고 췌장염 발생률은 0-0.1%로 매우 낮다고 보고하였다. 급성 바이러스간염에 의한 췌장염은 대부분 전격간기능상실(fulminant hepatic failure)과 연관이 있으며, 비전격간기능상실 상태에서는 매우 드문 것으로 알려져 있다.
9 본 증례의 환자처럼 비전격간기능상실의 경우 대부분 대증요법만으로도 좋은 예후를 보인다고 보고하고 있다.
8
급성 바이러스간염이 급성 췌장염을 유발하는 다양한 기전이 제시되고 있다. 첫 번째는 바이러스가 췌장세포를 파괴하여 염증을 유발하는 것이다. 비록 급성 A형바이러스는 아니지만 부검을 실시하였던 B형간염 환자들에서 B형간염표면항원이 포함된 췌장세포가 확인되었다는 보고가 신빙성을 더해준다.
10,11 하지만 모든 간염 환자에서 췌장염이 발생하지 않아서, 바이러스 부하(load) 또는 면역상태 등이 환자마다 다를 수 있기 때문이라고 해석하고는 있지만, 추후 연구가 필요한 실정이다. 다른 기전은 바이러스가 췌장세포막을 공격하여 세포 내 효소들이 흘러나와 인접세포들을 사멸시키는 과정 중에 염증을 유발하는 것이다.
12 또한 Tsui 등
13은 간염이 팽대부 부종을 유도하여 췌장액의 흐름을 저해하여 염증이 발생할 수 있다는 가설을 제안하였는데, 팽대부 부종를 일으키는 병태 생리는 아직 밝혀내지 못하였다. 간염이 동반된 간세포에서 용해소체 효소(lysozomal enzyme)가 분비되고 체내에서 순환되어 트립시노젠을 트립신으로 활성화 염증을 일으킨다는 가설도 제시되고 있다.
7
외국의 경우에는 급성 A형간염과 관련된 췌장염은 일부 보고되고 있지만 국내에서는 급성 췌장염과 급성 A형간염의 역학적 연관성을 규명하기 위한 전향 연구
14에서 4,218명의 급성 A형간염 환자 중 급성 췌장염으로 진단된 환자는 한 명도 없었으며, 단 2예만 증례
3,4로 보고되었다. 그러나 국내 증례에서는 췌장염을 유발하는 고칼슘혈증 및 자가면역 질환과 같은 원인을 배제하는 검사들이 결여되어 있어 아쉬운 점이 있다. 본 증례는 비록 PRSS1 유전자 CFTR 유전자 등의 유전적 원인에 대한 검사들은 진행되지 못하였지만, 기존에 알려진 췌장염 원인으로 알려진 음주, 약제, 고중성지방혈증, 면역기능이상, 담석, 담관 결석 및 폐색, 췌관 손상 및 구조적 이상 등과 같은 인자들을 조사하고 배제하였다. 복부 CT, 초음파, MRCP와 같은 영상의학 검사에서 췌장담도계 기저 질환이 없음을 확인하였고, 담관 질환에 대표적 실험실 항목인 혈중 알칼리인산분해효소는 모든 추적 검사에서 정상 소견을 보였다. 그러나 급성 A형간염과 췌장염의 상호관련성에 대한 대규모, 다기관 연구와 명확한 병태생리규명이 필요할 것으로 보인다.
최근 국내 A형간염의 발생이 증가하는 추세로 양상도 선진국형으로 변함에 따라 30-40대 환자들이 대부분을 차지하고 있다. 최근의 발생현황을 살펴보면 2019년 대전, 세종, 충남을 중심으로 유행이 있었는데, 2019년 A형간염 신고건수는 14,214명(2019년 9월 6일 기준)으로 전년 동기간 1,818명 대비 약 7.8배 증가하였고, 30-40대가 전체 신고 환자의 73.4%를 차지하였다.
2 급성 췌장염과 동반된 A형간염의 경우 세계적으로 중위 연령은 16세로 아주 어린 편에 속한다.
8 흥미롭게도 본 증례는 74세 노인에서 발병되었으며 국내외에서도 아주 드문 증례이다. 급성 A형간염의 경우 85%는 3개월 이내에 임상적, 혈액학적으로 회복되나 고연령에서는 전격간기능상실로 진행될 수 있고 국내에서는 40세 이상 성인의 경우 HAV 항체 보유율이 높아 일반적으로 예방접종이 권장되지 않고 있어 본 증례와 같은 노인에서의 급성 A형간염이 동반된 췌장염의 증례를 고려하였을 때 추후 노인에서의 간염 예방에 대한 논의가 필요하겠다.
1 또한 A형간염과 연관된 급성 췌장염 증례 중 3예에서 중증의 췌장염에 의한 다장기 손상이 있어 혈액투석이 필요하였으며, 2예에서는 사망하였을 정도로 치명적일 수 있으니 정확한 원인 규명, 치료 및 예방의 중요성을 간과해서는 안된다.
8
본 증례는 급성 간염이 동반된 급성 췌장염으로 내원한 경우 노인에서도 원인으로 급성 A형간염을 고려해서 검사가 시행되어야 함을 시사한다. 급성 A형간염에 의한 급성 췌장염이 의심되는 경우 전격간기능상실이 동반되지 않는다면 적절한 보존적 치료로 좋은 예후를 기대해 볼 수 있겠다.
Go to :





 PDF
PDF Citation
Citation Print
Print





 XML Download
XML Download