This article has been
cited by other articles in ScienceCentral.
Abstract
Esophageal manometry is the gold standard test for diagnosing primary esophageal motility disorder. With the various metrics of the high-resolution esophageal manometry, the Chicago classification provides a standard approach for the manometric diagnosis of esophageal motor disorders. In the Chicago classification, the esophagogastric junction dysfunction is an important major motor disorder, which includes achalasia subtypes and esophagogastric junction outflow obstruction. Esophagogastric junction outflow obstruction is defined manometrically as normal or weak esophageal peristalsis with incomplete relaxation of the lower esophageal sphincter. It is a heterogeneous disorder and usually has a benign clinical course. The small portion of an esophagogastric junction outflow obstruction is early or variant achalasia. In such cases, treatments directing the lower esophageal sphincter, such as balloon dilatation or per oral endoscopic myotomy, may be necessary. An adjunctive high-resolution manometry provocation test or other esophageal function tests, such as timed barium esophagogram, can help select those patients and predict the treatment outcomes.
Go to :

Keywords: Deglutative disorders, Esophagus, Obstruction
서 론
연하곤란을 호소하는 환자에서 기본적인 진단 검사는 상부위 내시경으로 식도 내강의 협착 또는 외부 압박을 유발하는 원인 질환을 배제하는 것이다. 식도 내강의 협착 또는 외부 압박을 유발하는 식도의 종양, 식도 벽의 침윤성 질환, 호산구 식도염, 역류성 식도염 등의 기질적 원인이 배제된다면 식도의 운동 이상 또는 기능성 연하 곤란의 가능성을 생각할 수 있다. 식도 내압 검사(esophageal manometry)는 식도 운동 이상을 진단하는 기본 검사이다. 기존의 식도 내압 검사에서 발전된 식도 고해상도 내압 검사(esophageal high resolution esophageal manometry)는 시카고 분류를 이용하여 식도 운동 이상을 정의한다. 위식도 접합부 출구 폐쇄(esophagogastric junction outflow obstruction, EGJOO)는 식도 고해상도 내압 검사에서 식도 연동 운동이 약하거나 또는 정상이면서 위식도 접합부 폐쇄가 있는 경우로 정의된다. 본고에서는 EGJOO의 정의와, 임상 경과를 예측하여 치료방침을 결정하는 데 도움이 되는 접근 방법에 대해 고찰해 보고자 한다.
Go to :

본 론
1. 식도 고해상도 내압 검사와 시카고 분류
식도 내압 검사는 식도 운동 이상을 진단하는 기본 검사이다. 식도 내압 검사는 식도 내강 내로 여러 개의 압력 측정 센서가 부착된 카테터를 삽입하고 여러 번 연하를 시켜 연하에 따른 식도 체부의 연동 운동, 상하부 식도 괄약근의 수축과 이완을 파악한다. 식도 고해상도 내압 검사는 36개의 매우 많은 압력센서를 1 cm 간격으로 매우 촘촘히 위치시킨 카테터를 사용하여 해상도를 크게 높였으며, 식도 체부와 상, 하부 식도 괄약근의 압력 변화를 마치 등고선의 원리를 이용한 컬러 영상으로 구현한다. 고해상도 내압 검사는 연하 시 식도 운동의 변화를 압력에 따른 칼라 변화로 쉽게 알 수 있어 식도 조영술과 더불어 식도 운동 기능을 평가하는 기본 검사이다. 고해상도 내압 검사의 가장 큰 이점은 하부 식도 괄약근, 횡격막 및 위 분문부로 형성되는 위식도 접합부를 각각 분리하여 파악함으로써 위식도 접합부의 해부학적 또는 기능 이상을 주요 병인으로 하는 아칼라지아, 식도 열공 허니아, 위식도 역류 질환을 진단하는 데 도움을 준다. 특히 아칼라지아의 아형 분류를 가능하게 하여 아형별로 임상적인 예후를 판단하고, 하부식도 괄약근을 표적으로 한 내시경 침습 치료, 특히 경구식도근절개술의 치료 효과를 예측하고 반응을 평가하는 데 유용하다.
1
2. 식도 운동 질환(major motility disorder)의 시카고 분류와 EGJOO
식도 고해상도 내압 검사의 결과는 시카고 분류 제3판 (Chicago classification ver. 3)을 이용하여 분류한다.
2 시카고 분류는 식도의 운동 질환을 크게 주요 식도 운동 질환과 부식도 운동 질환(minor motility disorder)으로 크게 구분한다(
Table 1). 주요 식도 운동 질환은 무증상의 정상 성인에서는 관찰되지 않는다. 연하곤란 등의 증상을 동반하며 식도 운동 이상을 일으키는 병리 기전을 표적으로 한 치료가 필요하다. 주요 식도 운동 질환은 위식도 접합부의 이상(defect of esophagogastric junction, EGJ) 유무에 따라 위식도 접합부 폐쇄(EGJ obstruction)와 위식도 접합부 폐쇄를 동반하지 않은 연동 운동 장애(defect of peristalsis)로 나눈다. 위식도 접합부 폐쇄는 다시 식도 체부의 연동 운동의 유무에 따라 식도 체부 연동 운동이 소실된 아칼라지아, 식도 연동 운동이 보존된 EGJOO로 나뉜다. 아칼라지아는 세 가지 아형으로 분류한다: 1) 제1아형, 압박이 없는 고전적 아칼라지아(type I classic achalasia without compression); 제2아형, 압박이 있는 아칼라지아(type II achalasia with compression, panesophageal pressurization); 제3아형, 경련성 아칼라지아(type III spastic achalasia) (
Fig 1). 연동 운동 장애(defect of peristalsis)는 완전 무연동(complete aperistalsis), 잭 해머 식도(Jackhammer esophagus), 미만성 식도 경련(diffuse esophageal spasm)을 포함한다. 부식도 운동 질환은 증상이 있는 경우도 있지만 무증상 성인에서도 진단되기도 한다. 부식도 운동 질환에서 식도 내 음식물 이동(bolus transit)은 정상일 때도 있고, 느려지거나, 음식물이 내강 내 저류 될 때도 있다. 그러므로 임상적 중요성이 아직 명확하지 않고, 치료의 목적은 특정 증상이 있는 경우 증상을 호전시키는 것이다. 부식도 운동 질환에는 식도 내 음식물 이동이 불완전한 식도 연동의 약한 이상(minor defect of peristalsis with incomplete bolus transit)과 식도 내 음식물 이동이 정상인 정상 연동 운동(normal peristalsis)으로 분류한다. 전자에는 분절 수축(fragmented contraction)과 비효율적 식도 운동(ineffective esophageal motility)이, 후자에는 고압 수축(hypercontraction), 조기 수축(rapid contraction)이 포함된다.
 | Fig. 1Major esophageal motility disorder (according to the Chicago classification, ver. 3). (A) Achalasia type 1 (complete aperistalsis), type 2 (panesophageal pressurization), type 3 (spastic achalasia). (B) Esophgagogastric junction outflow obstruction. (C) Diffuse esophageal spasm. (D) Jackhammer esophagus. (E) Abscent contraction. Modified from Kahrilas et al. 2. 
|
Table 1
Chicago Classification of Primary Esophageal Motility Disorders
|
Major motility disorders |
|
Esophagogastric junction obstruction Achalasia |
|
Achalasia |
|
Esophagogastric junction outflow obstruction |
|
Abnormal peristalsis |
|
Jackhammer esophagus |
|
Distal esophageal spasm |
|
Absent contractibility |
|
Minor motility disorders |
|
Minor disorders of peristalsis (impaired bolus clearance) |
|
Ineffective motility |
|
Fragmented peristalsis |
|
Normal esophageal motor function Rapid contraction |
|
Rapid contraction |
|
Hypertensive peristalsis |

1) EGJOO의 정의
EGJOO는 주요 식도 운동 질환 중 아칼라지아를 제외한 위식도 접합부 폐쇄를 말한다. 즉, 식도 연동 운동이 약하거나 또는 보존된 경우이다. 고해상도 식도 내압 검사에서 “incomplete relaxation of the EGJ with intact or weak peristalsis”, 즉 정상 또는 약한 식도 연동 수축과 연하 시하부 식도 괄약근의 불완전 이완(4 seconds integrated relaxation pressure [4s IRP]≥15 mmHg)인 경우로 진단된다(
Fig. 2). 증상은 연하곤란, 가슴 쓰림, 위산 역류 등이 많다. EGJOO의 경과와 예후는 매우 다양하지만 대부분 양호하다.증상은 대부분 시간이 지나 호전되거나 소실되며 이런 경우특별한 치료가 필요하지 않다. 하지만 일부에서는 증상이 지속되거나 아칼라지아로 진행되기도 한다.
3 EGJOO 환자 107명을 463일간 추적한 관찰 연구에서 연하곤란(68%), 흉통(12%),위산역류(8%), 수술 전 검사 중 발견(6%), 음식이 올라옴(3%),기침(3%) 증상을 호소하였다. EGJOO의 원인은 67%에서 밝혀지지 않았으며 48%의 대상자는 전산화단층촬영, 내시경 초음파 등의 추가 검사를 받았지만 추가 정보를 얻을 수 없었다.
4 107명 중 2명은 아칼라지아로 진행하였다.
4
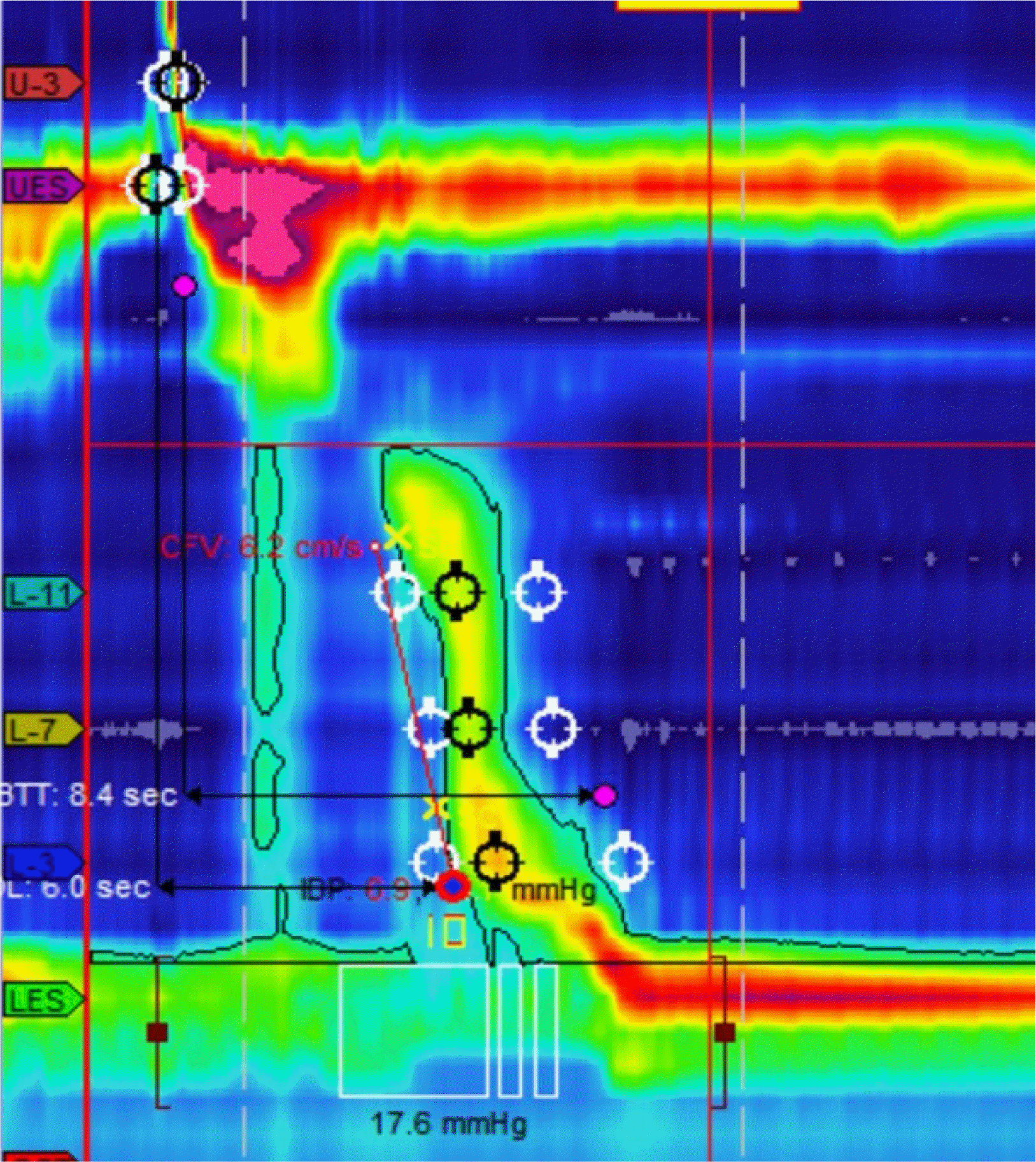 | Fig. 2Manometric findings of esophagogastric junction outflow obstruction Incomplete relaxation of the esophagogastric junction (intergrated relaxation pressure ≥15 mmHg) with intact or weak esophageal peristalsis. Modified from Kahrilas et al. 2. 
|
3. EGJOO의 감별 진단
내압 검사에서 위식도 접합부 출구 폐쇄를 보이며 연하곤란을 호소하는 경우 내시경으로 식도 또는 위식도 접합부의 기계적 폐색을 일으키는 원인을 알아보는 것이 중요하다(
Table 2).
3 위식도 접합부의 암, 종양, 만성 염증 침윤, 위식도 접합부의 해부학적 변화를 일으키는 시술(복강경 하 항역류수술, Nissen 위저 성형술, 비만 수술 등), 호산구 식도염, 식도 열공 허니아, 식도 협착, 하부 식도의 샤츠키 링, 식도 정맥류뿐만 아니라, 심한 중심 비만도 복압을 증가시켜 위식도 접합부 폐쇄를 일으킨다. 만성 opiate의 복용은 식도 경련을 유발하기도 한다.
Table 2
Etiologies of Esophagogastric Junction Outflow Obstruction
|
Functional obstruction. |
|
Functional esophagogastric junction outflow obstruction, early or variant achalasia |
|
Mechanical obstruction |
|
Esophageal wall stiffness |
|
Eosinophilic esophagitis, hiatal hernia, strictures, rings, tumors at the EGJ, obstructing esophageal varix, infiltrative disease, fibrosis or malignancy |
|
Esophageal vascular compression |
|
Aneurysmal dilatation of the aorta |
|
Central obesity |
|
Increased intra- abdominal pressure |
|
Opiate effect |
|
Chronic opiate users |
|
Anatomical change |
|
Operation that affect EGJ, fundoplication, bariatric surgery. Paraesophageal hernia |
|
False positive (normal variant) |
|
Measurement error |

내압 검사 해석상의 오류로 EGJOO로 잘못 진단될 수도 있어, 다른 영상 검사 소견과 임상 경과를 참고하여 진단해야 한다. 일차성 또는 기능성 EGJOO는 이차적인 폐쇄 원인을 모두 배제한 상태에서 진단할 수 있다. 일부는 아칼라지아로 진행되는 경우도 있으므로 초기 아칼라지아 또는 식도연동 운동이 약하지만 보존된 변이형 아칼라지아(variant achalasia)로 보기도 한다. EGJOO가 잭 해머 식도, 미만성 식도 경련과 같이 나타나기도 한다.
5 이런 경우 식도 내압 검사에서 하부 식도 괄약근의 이완 압력(integrated relaxation pressure)이 정상 범위를 보이기도 한다. 미만성 식도 경련은 4.8년의 추적 기간 동안 12 증례 중 1예(8%)에서 아칼라지아로 진행된 보고가 있다.
5 즉 미만성 식도 경련과 기능성 EGJOO는 같이 동반되기도 하고, 일부는 시간이 지나면 확실한 아칼라지아로 진행되기도 한다. 아칼라지아나 미만성 식도경련에서 경구식도근절개술(per oral endoscopic myotomy, POEM) 같은 하부 식도 괄약근을 타겟으로 한 침습적 내시경 시술이 효과적인 치료전략이다. 그러므로, EGJOO의 중요한 치료 전략은 아칼라지아로 진행을 예측하고 하부 식도 괄약근을 확장시키기 위한 내시경 시술이 필요한 환자들을 선별하는 것이다.
6
1) 이차성 위식도 접합부 폐쇄를 일으키는 질환의 감별을 위한 검사
EGJOO의 초기 임상 증상의 정도는 아칼라지아로 진행하는 경과를 예측하는 데 연관성이 적다고 알려져 있다. 이차성 원인을 배제하기 위해 내시경과 식도 벽의 심부조직 검사를 시행하여 식도 벽의 경화(stiffness)를 일으키는 호산구 식도염 또는 침윤성 염증 질환과 종양 등을 진단할 수 있다. 내시경 초음파는 하부 식도 괄약근 두께를 측정할 수 있다. 한 연구는 아칼라지아 환자와 정상인을 비교하여 내시경 초음파로 측정한 하부 식도 괄약근 두께에 차이가 없음을 보고한 반면,
7 한 연구는 일부 아칼라지아 환자가 정상인보다 하부 식도 괄약근이 두터워져 있음을 보고하였다.
8 내시경 초음파로 위식도 접합부의 단면 영상(cross sectional imaging)을 얻고 가로 단면적(cross sectional area)을 측정하면 하부 식도 괄약근이 두터워진 아칼라지아 환자에서 POEM의 치료 효과를 예측하여 환자를 선택하고 치료 반응을 판단하는 데 도움이 되기도 한다. 마찬가지로 EGJOO 환자에서도 POEM의 치료 반응을 예측하는 데 유용할 수 있을 것이다.
9
2) 시간차 식도 바륨 조영술
식도 조영술은 식도의 해부학적 이상, 바륨의 이동과 저류,위식도 접합부 폐쇄에 따른 이차적인 연동 운동의 이상을 알아보는 데 중요하다. 시간차 바륨 조영술(timed barium esophagogram, TBE)은 선 자세에서 100-200 mL의 저밀도 바륨을 마신 후 각각 1분, 2분, 5분 후에 X선 영상을 얻는다. 최근 연구에서 1분 영상에서 바륨의 저류로 인한 바륨 원주 높이가 5 cm 이상일 때 연하곤란 환자에서 아칼라지아를 진단하는 데 유용하여, 94% 진단 민감도, 71% 특이도를 보고하였다.
10 TBE는 내압 검사에 협조가 되지 않는 경우에서 아칼라지아를 진단하는 데 매우 유용하다. 연하곤란 환자에서 1분, 2분 영상 모두 모두 식도 내 바륨 원주 높이가 >5 cm이면 아칼라지아와 EGJOO를 감별하는 데 절단값(cut off value)으로 사용될 수 있다.
11
3) 위식도 접합부의 순응도(distensibility) 측정
위식도 접합부의 팽창 정도는 EndoFLIP (functional luminal imaging probe; Cropson, Galway, Ireland)을 이용하여 알 수 있다. EndoFLIP (Cropson)은 하단부에 긴 풍선이 부착되고 풍선 내 여러 개의 압력 센서가 매우 촘촘히 달린 프로브를 식도 내로 삽입하여 풍선을 위식도 접합부에 위치시킨다. 점진적으로 일정한 압력을 주입하여 풍선 내 압력을 상승시키면 풍선이 점차 팽창한다. 풍선 내 압력과, 팽창된 부피를 이용하여 순응도(팽창도; distensibility)를 계산할 수 있다. 식도 체부의 순응도는 식도 벽이 경화된(stiff) 호산구 식도염에서 감소하며 아칼라지아 환자는 위식도 접합부의 순응도가 감소되어 있다.
12 EGJOO 환자의 일부도 비슷한 소견을 보여 아칼라지아에 준하는 치료 전략을 세우는 데 도움이 된다.
4) 식도 고해상도 내압 검사의 스트레스 유발 검사(provocation test)
고해상도 내압 검사 시 스트레스 유발 검사를 추가로 시행하기도 한다. 이는 정상적인 연하가 아닌 고의로 식도에 스트레스를 유발하는 연하를 시행하여, 식도 체부의 연동 운동이나, 하부 식도 괄약근 이완의 이상 소견을 극대화시키는 전략이다. 스트레스를 주는 방법은 다량의 물을 한꺼번에 삼키게 하거나 소량씩 자주 삼키게 하는 것이다. 10 cc의 물을 5-10초의 간격으로 다섯 번 연속 빨리 삼키게 하거나(multiple rapid swallow), 200 cc의 물을 한 번에 삼키게 할 때(high volume challenge test 또는 water challenge test) 하부 식도 괄약근 이완이 충분히 되는지 관찰한다.
13 스트레스 유발 검사 시 하부 식도 괄약근이 충분히 이완되지 않는다면 이는 EGJOO를 추가적으로 진단하는 데 도움이 된다.
5) 식도의 음식물 이동(bolus transit)기능 평가
EGJOO 환자에서 식도의 음식물 이동이 충분한지 평가하는 방법은 100-200 cc 바륨을 이용한 시간차 바륨 식도 조영술, 식도 임피던스 내압 검사, 식도 고해상도 내압 검사의 유발 검사(water challenge test 또는 multiple rapid swallow) 등이 있다. 식도 임피던스 내압 검사는 내압 검사 시 전기저항 즉, 임피던스를 측정할 수 있는 카테터를 이용한다. 식도에서 음식물이 내려갈 때 내강 내 전기저항이 낮아지는 것을 임피던스로 측정함으로써 식도 내의 음식물이 저류 되는지 알아볼 수 있다.
6) 식도의 경련성 운동 질환(spastic disorder)과 동반되었는지 평가
EGJOO 환자가 잭 해머 식도, 미만성 식도경련이나 제3형 아칼라지아와 동반되는 경우 하부 식도 괄약근 이완이 충분하지 못하여 식도 체부 압력(distal contractile integral)까지 비정상적으로 상승되거나 간헐적인 식도 경련성 수축(intermittent spastic contraction)을 보이기도 한다. 경련성 식도 수축의 진단은 바륨식도 조영술도 도움이 된다.
7) 아칼라지아로 진행되는 위험도 평가
EndoFLIP (Cropson), 식도 고해상도 내압 검사, 식도 조영술, 내시경 초음파 등으로 아칼라지아로 진행되는 위험도를 평가할 수 있다. EndoFLIP (Cropson)으로 측정한 위식도 접합부의 순응도(esophagogastric junction distensibility index)가 낮아지거나, 식도 고해상도 내압 검사의 스트레스 유발 검사(multiple rapid swallow) 시 하부 식도 괄약근 이완이 불충분함, 식도 조영술에서의 바륨 저류, 내시경 초음파에서 위식도 접합부 근육이 두터워짐 등이 아칼라지아로 진행되는 예측 인자로 도움이 된다.
Table 3
Further Investigations after a Manometric Diagnosis of EGJOO
|
Further investigations |
Diagnostic methods |
Measurable parameters |
|
To rule out secondary EGJOO |
Endoscopy with biopsy |
Deep biopsy (eosinophilic esophagitis, infiltrative ds) |
|
EUS/CT |
Cross sectional area |
|
|
Lower esophageal sphincter muscle thickness |
|
Evaluate combined esophageal spastic disorder |
HRM |
|
|
TBE |
Retained barium area |
|
|
Barium column height |
|
Complementary HRM parameters |
HRM |
IRP |
|
HRM with provocationa
|
IRP during provocation test |
|
Evaluate bolus transit (+high volume stress test) |
HRM with impedance |
Bolus flow time |
|
TBE |
Retained barium area |
|
|
Barium column height |
|
HRM with provocationa (multiple rapid swallow or rapid water swallow) |
After contraction, normal deglutative inhibition |
|
EGJ distensibility |
EndoFLIPb
|
EGJ-distensibility index |
|
To stratify the risk (of development to achalasia) |
EndoFLIPb
|
|
|
TBE |
|
|
HRM with impedance HRM with provocationa
|
|

Go to :

결 론
연하 곤란 환자에서 EGJOO는 식도의 고해상도 내압 검사로 진단된다. 임상적으로 아칼라지로 진행될 가능성이 있는 경우 또는 변이형 아칼라지아로 생각되는 경우를 선별하여 하부 식도 괄약근을 표적으로 한 치료 전략을 세우는 것이 중요하다.
14 식도 고해상도 내압 검사 이외 여러 진단 검사의 소견을 종합하면 EGJOO의 임상적 의미와 예후를 평가하는 데 도움이 된다.
Go to :







 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download