This article has been
cited by other articles in ScienceCentral.
Abstract
Purpose
Digital replantation has dramatically changed the fate of mutilated injuries of hand. But in case of severe crushing injury in Tamai zone I, it is a contraindication of replantation. This study aims to determine the replantation survival rate in cases with crushing injury.
Methods
We retrospectively evaluated patients’ charts and photos from January 2015 to December 2019. There were 294 patients (331 fingers) with digital amputation who underwent surgery. Cases with crushing were divided into petechiae-in-skin group and red-line-sign group and compared with the group without crushing. The relationship of survival rate with factors was evaluated using chi-square analysis.
Results
Of these, 199 fingers were defined as severe crushed, and 140 cases with petechiae in skin and 59 cases with red line sign. There was no statistically significant difference in survival rate compared with the group without crushing (p=0.227). Additional surgery was performed more in crushed injury. However, necrotized soft tissue was mainly on margin of amputation, not on crushed area.
Conclusion
The presence of crushing did not affect survival rate in Tamai zone I replantation. However, as the degree of crushing was severe, the need for additional surgery increased. We found that the number of anastomosed arteries and veins influences the survival rate. According to our analysis, even if it’s difficult, finding and doing anastomosis as many vessels as possible can make good results.
Go to :

Keywords: Zone I, Replantation, Crushed
서론
수지 첨부의 손상은 수부 외상에서 많은 비율을 차지할 만큼 빈번하게 볼 수 있다[
1]. 그 중에서도 Tamai zone I에서의 절단으로 내원한 환자는 기술적인 어려움과 비용적인 효율성 문제로 수부외과의들에게 많은 고민을 가져다 준다. 수지 첨부의 절단 환자들을 대상으로 한 연구에서 장기 추적 조사를 해보았을 때 기능과 미용적 결과와 환자의 만족도는 재접합을 한 군에서 절단을 시행한 군보다 더 좋은 결과를 보였다[
2,
3].
1960년대 이후 미세 수술 기법에 있어 지속적인 발전이 있었고 수지 첨부의 작은 직경을 가진 혈관에 대한 초미세수술이 가능해졌다. 그러나 심하게 압궤된 절단부의 경우 혈관의 손상으로 인해 성공적인 혈관 문합을 시행한 경우에도 재접합 성공률이 떨어진다고 알려져 있다. 이를 절단한 뒤 단단 성형술을 시행할지, 재접합을 시도해 볼지에 대한 고민은 대부분의 수부외과의가 한 번쯤은 경험해보았을 것이다. 교과서에서도 심하게 압궤된 절단부에 대해서는 재접합술의 금기로 분류하고 있다[
4].
과거 수지 첨부의 재접합 시 생존율에 대한 다양한 연구가 있었다. 압궤 여부, 연결한 혈관의 개수, 수술 후 사용한 약품[
5] 등의 인자들과 생존율을 비교하였으나, 표본의 개수가 적었고, 다양한 재접합에 영향을 줄 수 있는 인자들에 대한 연구가 부족했다는 한계가 있었다[
6,
7].
이번 연구를 통하여 절단부가 압궤된 경우 재접합의 생존율에 차이가 있는지를 확인해보고자 하였으며, 압궤된 정도에 따른 추가적인 수술의 필요도, 압궤된 정도에 따른 괴사된 영역 및 피부 이식 범위를 분석하였다. 또한 다른 인자들을 추가적으로 분석하여 Tamai zone I 재접합에 있어서 생존에 영향을 미치는 다양한 인자들을 확인해보고자 하였다[
8].
Go to :

대상 및 방법
2015년 1월부터 2019년 12월까지 Tamai zone I에서 재접합을 시행받은 환자들을 대상으로 후향적인 차트 및 사진 분석을 시행하였다. 완전 절단된 환자만 대상군에 포함시켰으며, 견인 손상이 있거나 과거 동일 부위에 수술력이 있는 환자, 추적 관찰 기간이 1달 미만인 환자들은 제외하였다.
조사 기간 동안 Tamai zone I에서 재접합을 받은 환자 294명의 331수지를 확인하였다. 수술은 평균 경력이 19.5년인 4명의 수부외과 세부 전문의가 시행하였다. 본원에서는 Tamai zone I에서 완전 절단된 수지에 대해 환자 본인이 절단을 강력히 희망하지 않는 한 절단부의 상태에 관계 없이 모두 재접합술을 시행하였다. 환자들의 평균 연령은 45.4세(1–81세)였으며 남성이 245명, 여성이 49명이었다. 수상한 수지는 우측이 162건, 좌측이 169건이었다. 시지가 89건으로 가장 많았으며, 이어서 중지가 87건, 환지가 75건, 무지와 소지가 각각 43건과 37건이었다.
압궤된 정도에 대한 분류는 절단면이 깨끗하고 압궤가 없는 깨끗한 단면의 경우를 group I으로 (
Fig. 1A), 부분적인 압궤와 함께 절단부의 피부에 점상 출혈이 있는 경우를 group II로(
Fig. 1B), 절단부의 심한 압궤와 함께 혈관 손상을 시사하는 red line sign이 있는 경우를 group III로(
Fig. 1C) 분류하였다. 이에 대해 각 군의 재접합의 생존 여부와 더불어 변연 절제술이나 피부 이식술, 피판술 등의 추가적인 수술의 시행 여부를 분석하였다.
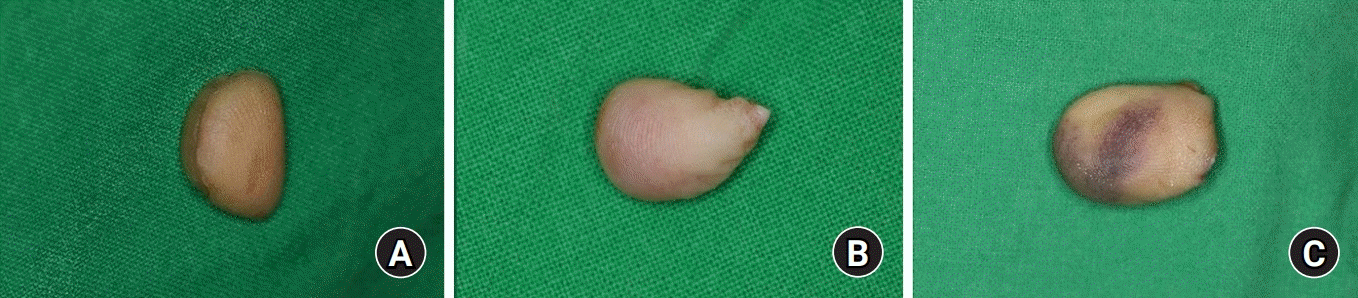 | Fig. 1.(A) Group I, clean-cut injury without crushing. (B) Group II, partially crushed amputee with petechiae on skin. (C) Group III, severely crushed amputee with red line sign suggesting vessel damage. 
|
앞서 group II로 분류한 부분적인 압궤와 함께 절단부의 피부에 점상 출혈이 있는 경우가 140건으로 가장 많았으며, 이어서 group I에 속하는 절단면이 깨끗하고 압궤가 없는 깨끗한 단면의 경우가 132건 있었다. Group III에 속하는 절단부의 심한 압궤와 함께 red line sign이 있는 경우는 59건이었다(
Table 1).
Table 1.
Classification of patients by severity of crushing (n=331)
|
Group |
No. of patients (%) |
|
I |
132 (39.9) |
|
II |
140 (42.3) |
|
III |
59 (17.8) |

재접합을 시행받은 환자들은 술 후 1주일간 절대 침상 안정을 하며 수부를 든 상태로 적외선을 환부에 쬐었으며, 1주일간 4시간 간격으로 2,000 unit의 헤파린 정맥주사를 받았다. 수술 후 첫 3일간은 1시간 간격, 이후 4일간은 4시간 간격으로 재접합부의 상태를 모니터링하였으며, 울혈이 있을 시에는 재접합부에 full-thickness로 결손을 내어 실혈 요법을 시행하였다. 이러한 실혈 요법에도 울혈이 완전히 해소가 되지 않을 시에는 거머리를 이용하여 추가적인 실혈을 유도하였다. 이후 부분적인 괴사에 대해서는 변연 절제 및 피부 이식술을 시행하였으며, 완전한 괴사가 일어났을 시에는 유리 피판술 또는 환자의 요청에 의한 절단술을 시행하였다[
9]. 재접합술 3주 후, 접합부의 상태 및 수지의 길이 보전 여부에 따라 접합의 생존 또는 실패를 분류하였다.
생존에 영향을 미칠 수 있는 환자 요인으로는 나이, 성별, 기저질환, 흡연력, 골절 여부, 수상 위치, 압궤된 정도에 대한 자료를 분석하였으며, 수술적 요인으로는 정맥 이식 여부, 동맥과 정맥의 연결 개수에 대한 자료를 분석하였다.
통계 분석은 SAS ver. 9.4 (SAS Institute, Cary, NC, USA)를 이용하였다. 기본적으로 chi-square 검정을 시행하였고 전체 수가 5보다 적은 표본이 있는 경우에 한하여 Fisher exact test를 시행하였으며, p값이 0.05보다 작은 경우를 통계적으로 유의한 것으로 보았다. 본 연구는 헬싱키 선언의 원칙에 따라 수행되었으며 모든 환자로부터 연구 동의서를 취득하였다.
Go to :

결과
전체 재접합 생존율은 87.0% (288/331건)로, group I에서 87.9% (116/132건), group II에서 88.6% (124/140건), group III에서 81.4% (48/59건)였다. 압궤된 정도에 따른 생존율은 통계적으로 유의한 차이를 보이지 않았다(p=0.227) (
Table 2).
Table 2.
Analysis between severity of amputee and survival rate
|
Group |
Survival rate |
p-value |
|
Group I |
116/132 (87.9) |
0.227 |
|
Group II |
124/140 (88.6) |
|
Group III |
48/59 (81.4) |

각 군의 추가 수술을 확인하였을 때, group I에서는 추가 수술이 필요 없는 경우가 81.0% (94/116건)였으며 피부 이식술을 시행한 경우가 4.3% (5/116건), 변연 절제 및 단순 봉합술을 시행한 경우가 14.7% (17/116건)였다(
Fig. 2). Group II에서는 추가 수술이 필요 없는 경우가 55.6% (69/124건)였으며 피부 이식술을 시행한 경우가 24.2% (30/124건), 변연 절제 및 단순 봉합술을 시행한 경우가 20.2% (25/124건)였다. Group III에서는 추가 수술이 필요 없는 경우가 41.7% (20/48건)였으며 피부 이식술을 시행한 경우가 31.3% (15/48건), 변연 절제 및 단순 봉합술을 시행한 경우가 27.1% (13/48건)였다. 압궤된 정도가 심할수록 추가 수술의 필요도가 높아졌으며, 압궤가 없는 깨끗한 절단의 경우 추가 수술의 빈도가 낮을 뿐 아니라 피부 이식술의 필요도도 떨어졌다(
Table 3).
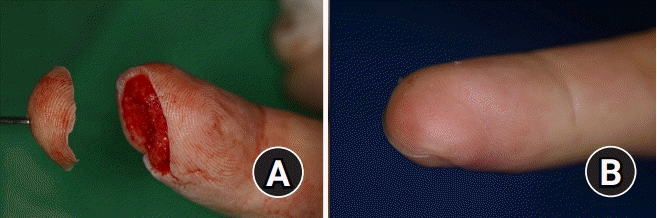 | Fig. 2.A 32-year-old patient presented with an amputation of right middle finger cut by knife. (A) Three weeks after surgery, the patient was discharged without additional surgery. (B) Follow-up image was taken 6 months after the surgery. 
|
Table 3.
Additional surgery required in each group
|
Variable |
Group I |
Group II |
Group III |
|
Additional surgery |
94 (81.0) |
69 (55.6) |
20 (41.7) |
|
Wound closure |
17 (14.7) |
25 (20.2) |
13 (27.1) |
|
Skin graft |
5 (4.3) |
30 (24.2) |
15 (31.3) |

추가적으로 피부 이식술을 시행한 경우, group I, II, III 각 군의 이식편의 크기는 0.5×0.4 cm
2, 0.7×0.7 cm
2, 0.7×0.7 cm
2로 큰 차이를 보이지 않았다. 또한 group I에서는 모든 피부 이식술을 접합한 경계면에서 시행하였고, group II와 III에서는 각각 한 건을 제외하고 모두 접합한 경계면에서 피부 이식술을 시행하였다. 이에 따라 압궤의 정도가 심해질수록 추가적인 피부 이식이 필요한 것이 확인되었다(
Table 4,
Figs. 3,
4).
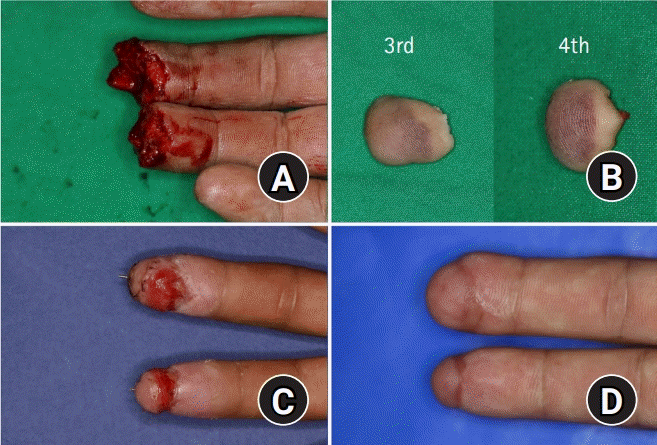 | Fig. 3.A 38-year-old patient presented with an amputation of right middle and ring finger pressed by hydraulic machine. (A) Both amputees were severely crushed including red line sign. (B) Most of the necrotized tissue was located at the margin. (C) Split-thickness skin graft was performed on both fingers. (D) Follow-up image was taken 6 months after the surgery. 
|
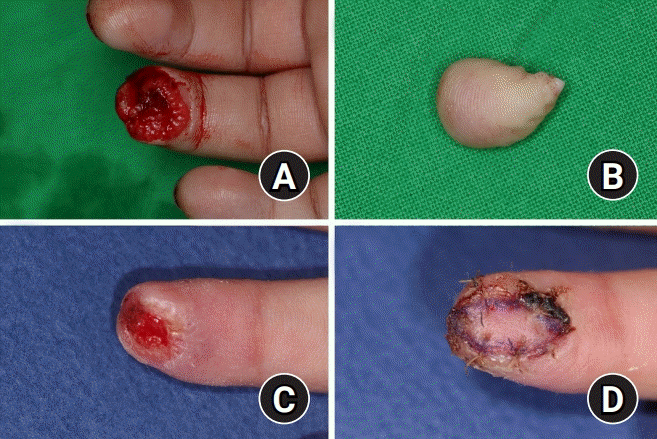 | Fig. 4.A 3-year-old patient presented with an amputation of right ring finger stuck by folding chair. (A) Amputee was mildly crushed including some petechiae. (B) Very rarely, necrotized tissue was mainly in the area where petechia was checked, not the margin. (C) Full-thickness skin graft was performed on the defect. (D) Follow-up image was taken a week after the surgery (after removing tie-over dressing). 
|
Table 4.
Size and area of skin graft in each group
|
Severity |
Group I |
Group II |
Group III |
|
Skin graft |
5 |
30 |
15 |
|
Graft size (cm2), average |
0.5×0.4 |
0.7×0.7 |
0.7×0.7 |
|
Grafted area |
|
|
|
|
Replanted margin |
5 (100) |
29 (96.7) |
14 (93.3) |
|
Over petechia or red line sign |
0 (0) |
1 (3.3) |
1 (6.7) |

이 외 환자 요인으로 나이, 성별, 기저질환, 골절 여부, 수상 부위를 연구하였을 때, 모두 통계적으로 유의한 차이를 보이지 않았다. 단 흡연의 경우에서 비흡연자의 재접합 생존율이 90.1% (182/202건)로 흡연자의 생존율인 82.2% (106/129건)에 비해 통계적으로 유의한 정도의 차이를 보였다(p=0.038) (
Table 5).
Table 5.
Patients factors of survival of Tamai zone I amputation after replantation
|
Variable |
Survival rate |
p-value |
|
Sex |
|
0.529 |
|
Male |
238/272 (87.5) |
|
|
Female |
50/59 (84.8) |
|
Age (yr) |
|
0.224 |
|
<18 |
16/21 (76.2) |
|
|
≥18, <65 |
252/289 (87.2) |
|
≥65 |
20/21 (95.2) |
|
Diabetes |
|
0.399 |
|
No |
259/300 (86.3) |
|
|
Yes |
29/31 (93.5) |
|
Hypertension |
|
0.388 |
|
No |
236/274 (86.1) |
|
|
Yes |
52/57 (91.2) |
|
Smoking |
|
0.038*
|
|
No |
182/202 (90.1) |
|
|
Yes |
106/129 (82.2) |
|
Fracture |
|
0.576 |
|
No |
33/40 (82.5) |
|
|
Yes |
255/291 (87.6) |
|
Direction |
|
0.747 |
|
Right |
142/162 (87.7) |
|
|
Left |
146/169 (86.4) |
|
Finger |
|
0.364 |
|
Thumb |
38/43 (88.4) |
|
|
Index |
75/89 (84.3) |
|
Middle |
74/87 (85.1) |
|
Ring |
70/75 (93.3) |
|
Small |
31/37 (83.8) |

수술적 요인에서는 마취 방법이나 정맥 이식 여부는 생존율에 통계적으로 유의한 차이를 미치지 못하였다. 연결한 동맥의 개수의 경우 1개일 때는 82.7% (191/231건), 2개일 때는 96.9% (94/97건), 3개일 때는 100% (3/3건)의 생존율을 보여 통계적으로 유의한 차이가 있었다(p=0.0005). 연결한 정맥의 개수 또한 정맥을 잇지 못하였을 때는 81.0% (128/158건), 1개의 정맥을 연결하였을 때는 92.8% (103/111건), 2개일 때는 92.2% (47/51건), 3개일 때는 90.9% (10/11건)의 생존율을 보여, 통계적으로 유의한 차이가 있었다(p=0.013) (
Table 6).
Table 6.
Surgical factors of Tamai zone I amputation after replantation
|
Variable |
Survival (n=288) |
Failure (n=43) |
Survival rate (%) |
p-value |
|
Vein graft |
|
|
|
0.216 |
|
No |
264 |
39 |
87.1 |
|
|
Yes |
24 |
4 |
85.7 |
|
No. of artery anastomosis |
|
|
|
0.0005*
|
|
1 |
191 |
40 |
82.7 |
|
|
2 |
94 |
3 |
96.9 |
|
3 |
3 |
0 |
100 |
|
No. of vein anastomosis |
|
|
|
0.013*
|
|
0 |
128 |
30 |
81.0 |
|
|
1 |
103 |
8 |
92.8 |
|
2 |
47 |
4 |
92.2 |
|
3 |
10 |
1 |
90.9 |

Go to :

고찰
근위부에서의 수지 절단과 달리 수지 첨부의 완전 절단의 경우 재접합의 성공은 대부분의 기능적 회복을 가능하게 한다. 그러나 절단부가 심하게 압궤된 경우 생존율이 낮다는 기존의 관념에 따르면, 환자가 수지 첨부의 완전 절단과 함께 심하게 압궤된 절단부를 가지고 왔을 때 재접합을 자신있게 시도할 만한 수부외과의는 그리 많지 않을 것이다[
10].
재접합술의 금기증에는 환자가 수술 시 생명을 위협할 정도의 중대한 기저질환을 가지고 있거나, 정신 질환이 있는 경우, 매우 오염된 절단부, 심하게 압궤되거나 견인 손상이 된 절단부, 허혈 시간이 오래된 경우 등이 있다[
11]. 그 중 본 연구에서는 심한 압궤가 재접합의 금기가 될 수 있는지에 대해 알아보기 위하여 Tamai zone I에서의 재접합을 분석하였고, 이와 더불어 재접합에 영향을 미칠 수 있는 다양한 요인들을 분석하였다.
환자 요인을 분석한 결과 흡연을 제외한 다른 요소는 통계적으로 유의미하지 않았다. 흡연이 피하조직의 미세 혈류에 악영향을 끼치며 니코틴이 노르에피네프린의 혈관 수축 효과를 극대화시킨다는 것은 이미 알려져 있는 사실이다[
12]. 그러나 흡연력과 재접합 성공률의 상관 관계는 다른 많은 연구들에서도 통계적으로 유의하지 않은 것으로 나타났다[
12-
14]. 본 연구에서는 흡연이 재접합의 성공률을 감소시키는 것에 대하여 통계적으로 유의한 결과를 보였다. 기존 연구들의 표본의 크기와 대조해 볼 때 본 연구에 사용된 집단의 표본의 크기 또한 충분한 가치가 있는 것으로 보인다.
또한 수술방법에 따른 분석을 하였는데, 예측한 바와 같이 혈관을 많이 봉합할수록 성공률이 높았다. 연결한 동맥의 개수가 늘어날 시 혈류의 공급이 원활하게 되고 재접합의 생존율은 높아지게 되는데, 이는 기존의 연구에서도 입증된 바 있다[
6]. 그러나 정맥의 경우 Tamai zone I에서 정맥을 잇지 않아도 생존율에 차이가 없다는 연구 또한 있으며, 연결한 정맥의 개수가 생존율에 영향을 미치는지에 대해서는 아직 논란의 여지가 있다[
15,
16]. 그러나 정맥의 개수가 부족하여 울혈이 발생할 시 거머리나 실혈 요법을 사용해야 하며, 이는 전문 인력의 잦은 감시가 필요하다. 따라서 정맥의 문합이 이러한 부담을 덜어줄 수 있다는 점에서도 정맥의 문합이 Tamai zone I에서 필요하다고 생각된다.
절단의 형태에 따른 분석에서는 처음에 예측하였던 것과 달리 압궤된 정도와 성공률 사이의 상관관계가 확인되지 않았다. 일반적으로 심한 압궤 손상이 있을 때 발생하는 red line sign은 혈관 분지의 손상으로 인한 출혈에 의해서 일어난다. 이는 ribbon sign과 함께 혈관 내벽이 손상되었음을 의미하며 재접합의 성공에 부정적인 영향을 끼치는 것으로 알려져 있다[
17]. 그러나 손상된 혈관에서도 적절한 동맥의 문합이 시행되었을 시 혈액의 재관류가 가능함을 본 연구 결과가 시사하고 있다.
압궤된 정도와 재수술에 대한 분석에서는 절단부의 압궤 손상이 있는 경우가 절단면이 깨끗한 경우에 비해 추가 수술의 빈도가 높았다. 이렇게 발생한 연부 조직의 결손은 피부 이식술이나 봉합술을 통해 피복하거나 변연절제 및 봉합술을 하였다. 이러한 경향은 압궤된 조직에 혈액의 순환이 원활히 이루어지지 않았기 때문으로 추정할 수 있다. 그러나 대부분의 경우, 압궤 손상으로 인해 점상 반흔이나 red line sign이 발생한 부위가 아닌 재접합의 경계면에서 연부 조직의 결손이 발생하였다. 이는 절단부 내에서 일어난 압궤는 재접합 시 혈액의 재관류에 영향을 주지 않으며, 경계면에서의 괴사되는 조직의 양에만 영향을 미치는 것으로 생각된다. 압궤된 정도와 재접합의 성공률이 상관관계가 없으며, 압궤된 부위에도 괴사가 거의 일어나지 않는다는 것은 압궤된 연부 조직 내의 micro-circulation은 하나 혹은 두 개의 terminal artery의 연결만으로 충분히 이루어질 수 있다는 것을 시사한다. 압궤가 심할수록 정맥 이식의 빈도를 파악하고 손상된 혈관을 이식된 정맥으로 대치함으로써 혈액 순환이 회복되어 생존율에 차이가 생긴 것은 아닌지 연구해볼 필요가 있다.
본 연구의 제한점으로는 절단부의 허혈 시간에 따른 재접합의 생존율이 고려되지 않았다는 점이다. 기존의 재접합의 금기증에 오랜 허혈 시간이 들어가 있으며, 기존의 지식에 따르면 절단부를 차갑게 보관하더라도 24시간까지를 재접합이 가능한 시간으로 분류하고 있다[
18]. 허혈 시간이 길수록 재접합의 생존율이 떨어질 수 있으나 이는 본 연구에서 다루지 못하였다. 또한 본원에서 시행한 재접합술 중 허혈 시간이 24시간이 넘은 경우에도 생존한 경우가 있었으며, 이러한 경우에 대한 추가적인 연구가 필요할 것이다.
그 외에 추가적으로 연구해볼 사항으로는 한 사람이 여러 개의 수지를 동시에 수상한 경우 술자의 피로도에 따른 생존율의 차이에 대한 분석도 가능할 것이며, 울혈이 발생해 실혈 요법을 시행했을 시의 생존율에 대한 분석도 추가적으로 할 수 있다면 더 좋은 연구가 될 것이다.
Go to :

결론
수지 첨부의 완전 절단에 있어 절단부가 심한 압궤 손상을 입었다 하더라도 성공률에는 차이가 없어 재접합을 충분히 시도해 볼 가치가 있다고 판단되며, 환자에게 충분한 금연 교육을 시키고, 재접합 시 힘들더라도 가능한 많은 동맥과 정맥을 찾아 연결하는 것이 재접합의 생존 가능성을 높일 수 있을 것이다.
Go to :








 PDF
PDF Citation
Citation Print
Print




 XML Download
XML Download