Abstract
Alcohol withdrawal syndrome (AWS) is the most common and well-known condition occurring after intentional or unintentional cessation or decreasing heavy drinking. Approximately 5-10% of these people are suffering from serious medical and psychiatric problems, withdrawal seizures, perceptual disturbances, and delirium tremens. Despite acute medical conditions with the high mortality of severe AWS, proper management could decrease the severity and mortality of AWS. The Clinical Institute withdrawal assessment for alcohol-revised version is a valid, reliable, and sensitive instrument for assessing the clinical course and the treatment monitoring of alcohol withdrawal. Benzodiazepine is the pharmacotherapy of choice for alcohol withdrawal. Diazepam or lorazepam treatment is best initiated early in the course of alcohol withdrawal to prevent progression to more severe withdrawal. There are three strategies for the pharmacotherapy of AWS. After the treatment of AWS, most patients should be managed or treated by the continuing care, including the psychosocial treatments, community-based management, and programs for preventing recurrence of AWS.
2016년 실시된 전국 정신 질환 실태 역학조사에 의하면 알코올 사용장애는 성인 정신 질환의 평생 유병률 1위이며, 이에 따라 알코올 금단 증상 치료의 필요성도 증가하였다.1 알코올 금단 증상은 지속적으로 많은 양의 알코올을 사용하다가 감소 또는 중단 후 6-48시간에 발생하기 시작하여 대략 2-10일간 지속된다. 알코올 금단 증상은 미약한 손떨림부터 경미한 불안, 초조, 나아가 알코올 금단 경련이나 환각, 진전섬망과 같은 심각한 증상까지 정도도 다양하며 시기별로 나타나는 양상도 다르다. 이 중 알코올 금단 진전섬망이 가장 심각하고, 높은 사망률의 원인이며 알코올 사용장애 환자 5%에서 발생한다. 이에 대한 적절한 치료가 이루어지지 않을 경우 5-15%의 사망률을 나타낸다. 하지만 조기 평가와 적절한 치료가 시행된다면 이러한 사망률을 1% 미만으로 감소시킬 수 있다.2 그래서 알코올 금단 증상의 조기 발견과 적절한 치료는 임상적으로 알코올 중독 치료에 있어서 가장 중요한 부분이다. 실제 진료실에서 금단 증상의 치료가 알코올 사용장애의 정식 의학적 치료의 시작인 경우가 많고, 심각한 수준의 금단 증상 또는 내과적 질환의 동반으로 응급 상황인 경우도 드물지 않으며, 장기적으로 이러한 금단 증상에 대한 급성기 치료 후 알코올 사용장애의 단주 치료, 회복, 재활 치료로의 연계 기회를 제공할 수 있기 때문이다. 따라서 본고에서는 알코올 금단 증상의 평가와 고려해야 할 치료 개입 방법들, 금단 증상 치료 이후 지속 치료에 대한 고찰을 정리해 보고자 한다.
미국 정신 질환 통계 및 분류 편람 5판(DSM-5)에 따르면 알코올 금단이란 알코올을 오랫동안 사용하다가 사용을 중단하거나 양을 줄이고 난 후 수 시간에서 수 일 이내에 불면, 오심 및 구토, 자율신경계 기능의 항진, 정신운동성 초조, 불안, 손떨림의 증가, 일시적인 환각 또는 착각, 대발작 중 2개 이상의 증상을 경험하고, 이로 인해 일상 기능에 심각한 문제가 나타날 때를 의미한다.3
알코올 금단의 위험성을 확인하기 위해 현재 음주 양상, 과거에 경험한 금단 증상, 다른 약물 사용, 신체 및 정신 질환 동반 등을 확인해야 한다. 대체로 하루 150 g 이상의 장기적이고 지속적인 음주자가 그렇지 않은 경우보다 더 심각한 금단 증상을 보인다. 과거 심한 금단 증상이 있었던 환자들은 그 후에도 금단 증상을 경험할 가능성이 높다. 이에 더해 과량 혹은 지속적으로 수면제(벤조디아제핀류[benzodiazepine]), 마약성 진통제, 정신자극제 등을 사용해 왔을 경우 금단 증상의 심각도는 높아진다. 이에 더해 패혈증, 뇌전증, 두부 외상, 통증, 중증의 간질환, 영양 결핍 등 신체 질환이 있거나 정신적 문제들이 동반될 경우 금단 합병증의 위험이 증가한다.4
알코올 금단 또는 금단 위험이 있을 경우 수분 섭취 상태, 맥박수, 혈압, 체온 및 의식 수준과 같은 신체적 신호, 동기 수준, 금단 동안 알코올이나 다른 약물의 사용, 약에 대한 반응, 금단 증상의 진행 상태, 알코올 금단의 심각도를 지속적으로 평가해야 한다. 알코올 금단 척도를 이용해 알코올 금단 증상을 평가하는 것이 알코올 금단을 치료하고, 알코올 금단 증상에 대해 의료진들이 소통하는 데 도움이 된다.
금단 증상을 평가하기 위해 주로 사용되는 도구는 개정판 Clinical Institute Withdrawal Assessment of Alcohol Scale, Revised (CIWA-Ar)이다. CIWA-Ar은 금단 증상의 심각도를 확인하기 위해 정기적으로 사용함으로써 금단 치료제로 흔히 사용되는 벤조디아제핀의 총량이 적절한지 확인하고, 외래 치료 시 추적 관찰에 있어서도 환자의 상태를 살피는 데 도움이 되기 때문에 알코올 금단 환자에게 사용할 것이 권고된다.5
CIWA-Ar은 2-5분 동안 관찰한 바를 평가하는 것으로 시간이 적게 걸리고 간단하여 활용도가 높으며 치료에 대한 반응을 평가하는 데도 유용하다. CIWA-Ar는 구역 및 구토, 진정, 발한, 불안, 청각 이상, 시각 이상, 촉각 이상, 두통, 흥분, 지남력 및 의식의 혼탁과 같은 10개의 항목으로 구성되어, 지남력(0-4점)을 제외한 모든 항목은 0-7점으로 되어 있어 0-67점으로 금단 증상의 심각도를 확인한다. 총합의 점수가 10점 이하의 경우 경한 금단, 10-20점은 중등도의 금단이며, 20점 이상은 심한 금단으로 평가한다.6
CIWA-Ar를 이용한 모니터링 빈도는 환자의 입원 여부, 심각도 등의 상태에 따라 달라진다. CIWA-Ar 점수가 10점 이상일 경우 4시간마다 지속적으로 체크해야 하며, CIWA-Ar 점수가 20점 이상의 심한 금단 환자는 2시간마다 체크해야 한다.6
또 다른 알코올 금단 증상을 평가하는 척도로서 Alcohol Withdrawal Symptoms-Rating Scale이 있다. 이 척도의 타당도는 발표되지 않았지만 호주에서 널리 사용되며, 유용한 금단 평가 척도로 생각된다. 4점까지는 경한 금단, 5-7점은 중등도, 8-14점은 심한 금단, 15점 이상은 매우 심한 금단이다. 경한금단을 보이는 환자의 경우 4시간마다, 금단 증상이 심각할경우에는 2시간마다 집중적으로 관찰할 필요가 있다.6 임상적으로 이러한 선별 검사 도구의 사용에서 주의해야 할 것은패혈증, 간성 혼수, 심한 통증, 진전을 유발하는 신경과 질환,불안 장애, 알코올이 아닌 다른 진정제 금단에서도 상기 금단증상 평가의 점수가 상승할 가능성이 있기 때문에 이에 대한감별이 이루어질 필요가 있다는 점이다.
알코올 금단 증상은 보통 마지막 음주 6-24시간 후 나타난다. 금주 후 6-24시간 이내에 진전, 오심, 구토, 불안, 불면, 발한, 고혈압, 빈맥 등의 증상을 보인다. 금단 증상은 대개 금단 후 24-36시간 사이에 가장 심하며, 48시간이 지나면 약해진다. 알코올 금단 경련은 급성 알코올 금단 환자의 3-10%가 경험하고, 금주 후 6-48시간 이내 1-2번의 대발작이 나타난다. 이후 13-24시간 이내에 50%에서 나타나며 90%가 48시간 이내에 나타난다. 경련의 위험성은 알코올 사용 기간에 따라 증가한다.6,7 대부분 전신 발작을 보인다. 경련이 발생하고 난 후 6-12시간 후의 재발할 가능성은 13-25%로 나타난다. 경련 중첩증이 발생할 확률은 낮으나 이는 알코올 금단 증상으로 인한 사망의 주된 원인이다.
알코올 금단 환자 중 약 3-10%에서 환각이 발생한다. 환각은 금주 후 수 일 이내에 시작하여 몇 시간 혹은 며칠 동안 지속되며 보통 1주일 내에 사라지지만 약 10%의 환자는 몇 주 또는 몇 개월, 드문 경우 만성적으로 가는 경우도 있다. 알코올 금단의 환각은 환시가 흔하며 사물이 작아 보이는 왜소 환시(lilliputian hallucination)가 특징적이며, 심각한 경우에는 작은 벌레가 기어가는 환촉을 호소한다. 알코올 금단 증상 중 사망률이 가장 높은 진전 섬망은 환자의 5% 이내에 발생하며 주요 증상은 방향 감각 상실, 혼란, 시각적 환각, 자율신경계의 과각성이다. 대체로 금주 후 3-5일에 발생하고 2-3일간 지속되며, 필요한 치료가 실시되지 않는 경우 사망률은 15%에 이른다.7
알코올 금단 증상을 보이는 환자는 초조, 불안이 심하기 때문에 충동적인 행동을 보일 가능성이 높다. 그래서 치료자는 지지적이고 안정적인 태도를 견지해야 한다. 또한, 알코올 금단 증상과 향후 치료에 대해 환자와 보호자에 대한 충분한 정보 제공, 회복이 필요한 환경과 지원, 지지적인 면담, 적절한 식사와, 영양, 수액 공급, 적절한 수면과 이완 습관을 가지도록 격려하는 것 그리고 이후 다른 치료와의 연계 등을 시기에 적절하게 설명해야 한다.
알코올 금단 치료를 위해 환자의 음주 패턴, 금단 증상 유무, 기타 물질 동반 사용 여부, 기존의 신체 질환이나 정신 질환, 특히 동반 질환의 악화를 예방하기 위한 철저한 의학적 평가가 필요하며, 체온, 혈압, 맥박과 같은 활력징후는 자주 측정할 필요가 있다. 또한, 자해, 타해의 위험으로부터 환자의 안전을 확보하기 위해 환경적 개입이 중요하다. 입원 환자인 경우에 적절한 외부자극을 유지하며 안정적이고 조용한 치료 환경이 필요하다. 또한, 지남력을 위해 달력이나 시계, 가족 사진 등이 도움이 될 수 있다.
많은 만성의 심한 알코올 관련 환자들은 영양 결손으로 고통받고 있으며, 알코올 금단 중에 탈수를 경험할 수 있다. 탈수에 대해 평가해야 하고 그들의 수분 섭취 및 소모량을 관찰해야 한다. 보통 섭취량은 경구 수분 섭취량으로 관찰하는데, 하루에 2 L 이상을 마시며 설사, 오심, 심한 발한 등으로 고생하는 환자는 5 L까지도 섭취해야 한다. 심한 탈수가 있지만 물을 마실 수 없는 경우에는 전해질 불균형을 해소하기 위해 입원하여 24시간 관찰을 하면서 수액 보충을 할 수 있다. 영양분 섭취도 관찰해야 한다. 많은 환자들이 금단 중에 구역질과 혹은 설사를 경험하기 때문에 처음 며칠 동안은 가벼운 식사를 자주 섭취하는 것이 바람직하다.
벤조디아제핀은 Gamma-amino-butyric acid (GABAA) 수용체에 결합하여 염소 이온의 유입을 늘려서 진정, 근이완, 항불안 작용을 나타낸다.8-10 GABAA 수용체 효현제로 벤조디아제핀이나 알코올, 바비튜레이트(barbiturate)가 있고, 길항제로는 피크로톡신(picrotoxin)이 있다. 이 효현제들은 GABAA 수용체와 교차 내성의 특성을 가지고 있어서 알코올 금단의 약물 치료로 이용하게 된다. 반감기가 긴 벤조디아제핀인 클로르디아제폭시드(chlordiazepoxide), 디아제팜(diazepam) 또는 중간 정도의 반감기를 가지고 간대사과정을 거치지 않는 로라제팜(lorazepam) 등을 상황에 따라서 사용한다.
기존의 해외 지침서를 분석하여 2011년에 수용 개작 방법으로 개발한 한국형 치료 지침서에서는 알프라졸람, 클로르디아제폭시드, 클로나제팜, 디아제팜, 로라제팜, 옥사제팜 중에서 로라제팜이 가장 높은 선호도를 보였으며, 호주 지침서는 디아제팜을 1차 선택 약물로 권고하고 있다.5,8
투약 사이의 금단 증상 재발을 막을 수 있다는 장점 때문에 작용시간이 긴 벤조디아제핀을 선택하도록 권장하고 있지만 노인, 간부전이나 호흡부전, 신장 질환이 있는 환자, 최근 두부 외상을 경험한 금단 환자에게는 위험할 수 있다. 이런 경우 중간 정도의 반감기를 가지고 있고, 간대사를 하지 않는 로라제팜이 더 안전하기 때문에 이를 권장하고 있다.6,7,10
일반적으로 금단 증상의 치료에서 벤조디아제핀 계열의 약물이 우선 투여되어야 하는 것은 재론의 여지가 없지만 어떤 벤조디아제핀이 알코올 금단 치료에 있어 더 효과가 있는지는 확실하지 않다. 환자의 내과적 상태, 공존 질환 등과 약물의 발현 시간과 작용 기간에 따라서 선택되어야 한다.
알코올 금단 증상의 약물 치료를 위해 벤조디아제핀과 함께 항경련제, 항정신병적 약물이 사용되기도 한다. 항경련제는 금단 증상 예방을 위해 권장되지는 않는다. 뇌전증이나 양극성 장애로 치료를 받고 있는 경우 금단 증상의 유무와 관계 없이 항경련제를 투여한다.10
항정신병 약물을 단독으로 사용할 경우 간질 역치를 낮추고 발작의 위험을 증가시키고 섬망을 예방할 수 없다. 따라서 알코올 금단에서 환각, 섬망, 불안을 예방하기 위해 항정신병 약물을 단독으로 사용하지 않는다. 그러나 충분한 용량과 기간 동안의 벤조디아제핀으로 조절되지 않는 심각한 금단 증상 또는 환각과 망상 등의 정신병적 증상이 심할 경우에는 벤조디아제핀과 함께 항정신병 약물을 조심스럽게 사용할 수 있다.6,10
기타 약물로 알코올 금단의 합병증의 하나인 베르니케-코르사코프 증후군의 예방 또는 치료를 위해 티아민(thiamine) 100-300 mg을 약 6개월 동안 사용한다. 알코올 사용장애 치료의 호주 지침서에 따르면 베르니케-코르사코프 증후군이의심될 경우 하루에 500 mg 이상의 티아민을 비경구로 투여하고 난 후 3-5일이 지나면 하루 300 mg으로 양을 줄여 경구혹은 비경구로 1-2주가량 약물을 투여할 것을 권장하고 있다.또한 비교적 건강하다고 평가된 금단 환자에게도 베르니케-코르사코프 증후군의 발생을 예방하기 위하여 처음 3-5일가량 1일 당 300 mg의 티아민을 투여하고, 이후 100 mg으로1-2주 정도 투여하며, 만약 환자가 음주를 계속할 경우 하루100 mg의 티아민을 계속하여 처방할 것이 권고된다.6
한국형 중독치료 지침서 2011에서는 베르니케-코르사코프 증후군의 예방을 위하여 하루 평균 127.5 mg (95% CI 110.58-144.42, 최소 30 mg/day, 최대 300 mg/day)의 티아민을 투여하며, 금단이 안정된 후에 평균 2.8개월(95% CI 2.18-3.47)을 더 투여하는 것으로 조사되었다. 또한 베르니케-코르사코프 증후군의 치료를 위해서는 하루 평균 213.5 mg (95% CI 186.9-240.0, 최소 30 mg/day, 최대 600 mg/day)의 티아민을 사용하며 치료 기간도 6.2개월(95% CI 4.94-7.49)로 예방적 사용량보다 고용량으로 더 오랜 기간 투여하는 것으로 나타났다.5
호주와 한국 등의 중독 치료 지침서에서는 세 가지 알코올 금단 약물 치료 전략을 권고하고 있다. 즉, 증상에 따른 해독 치료(symptom triggered therapy, STT), 용량 부하 요법(loading dose therapy, LDT), 정해진 계획대로 약물을 투여하는 금단 치료(fixed-schedule therapy, FST) 등의 전략이다.6,7 알코올 사용장애 환자에게 벤조디아제핀을 사용할 때 과진정, 사고로 인한 신체적 손상, 이상 행동, 벤조디아제핀에 대한 의존 등의 위험이 있어 벤조디아제핀 사용 시 주의가 필요하다. 환자의 금단 증상이 분명하거나 불안, 초조, 불면 등의 증상을 완화시킬 필요가 있는 경우에 제한된 기간 동안 투약하는 것이 적절하다.5,9
STT는 환자의 증상을 실시간으로 평가한 후 증상의 심각도에 따라 벤조디아제핀의 투여량을 조절하는 치료이다. 금단 증상이 중증도 이상이거나 알코올 금단 증상 척도의 특정 점수 이상인 경우에 정해진 양의 금단 치료 약물을 투여하게 된다. STT를 실시할 경우 환자의 증상, 알코올금단증후군의 심각도에 따라 대처할 수 있다.5
예로, 조절되지 않는 급성기 알코올 금단 섬망에서 디아제팜 10-20 mg을 필요에 따라 매 1-4시간 정맥 내 주사 또는 경구 투여하거나 5 mg 정맥 내 주사로 시작 증상이 완화될 때까지 10분 후 반복 정맥 내 주사가 처방될 수 있으나, 호흡 억제 발생의 가능성에 주의를 해야 하고, 호흡 보조와 심폐소생의 장비를 갖추어야 한다. 로라제팜의 경우 2-4 mg (심각하고 조절되지 않는 진전 섬망의 경우 8 mg)을 매 15분마다 정맥, 근육 주사 혹은 경구 투여할 수 있고, 심각한 초조나 환각에 대해서는 할로페리돌과 같은 항정신병 약물을 보조적으로 매 30-60분 간격으로 정맥 내 또는 근육 주사로 처방할 수 있다.11,12
STT에서 환자의 알코올 금단 증상에 대해 확인하고자 할 때, CIWA-Ar 척도를 이용하여 의료진이 환자를 지속적으로 평가한다. CIWA-Ar 척도를 사용하여 환자를 평가할 때, 환자와 대화가 가능해야 한다. STT는 환자의 상태에 따라 필요한 시기에 약물을 투여하기 때문에 용량부하요법이나 정해진 계획대로 약물을 투여하는 금단 치료보다 평균적으로 적은 약물을 투여하며 치료 기간 및 비용도 감소하는 장점이 있다.5,13,14 STT의 경우 외래 및 입원 치료 상황에서 사용하는 것이 적절하기는 하나 벤조디아제핀의 오남용을 방지하기 위하여 엄격한 평가와 약물의 용량을 철저히 관리하는 것이 매우 중요하다. 금단 발작을 일으킨 적이 있거나 다른 심각한 질병이나 정신 질환을 앓고 있는 경우, 다른 약물을 많이 복용하고 있는 경우에는 STT가 적합하지 않다. 또한 심각한 신체적 혹은 정신과적 공병이 있어 금단 평가 척도 사용이 용이하지 않다면 정해진 계획대로 약물을 투여하는 금단 치료인 FST가 더 적합하다.6,15
정해진 계획대로 약물을 투여하는 금단 치료인 FST는 날짜마다 정해진 벤조디아제핀을 하루 정해진 횟수대로 투약하는 방법이다. 예를 들어 첫날 디아제팜 20 mg (또는 로라제팜 2 mg)을 하루 4회, 2일째에는 10 mg (로라제팜 1 mg)을 하루 4회, 셋째 날에는 10 mg (로라제팜 1 mg)을 하루 2회, 4일째에는 5 mg (로라제팜 0.5-1 mg)을 하루 1회로 투여한다. 이는 알코올 금단 증상의 일반적인 치료 방법이다. FST는 금단 증상을 보이는 외래 환자나 입원 환자 모두에게 적합하다. 일반적으로 3-6일에 걸쳐 약의 용량을 줄여 나가고자 하고, 환자가 약물이 적절한지 확인하기 위해 정기적인 임상적 확인을 필요로 한다. 정해진 계획대로 약물을 투여하는 금단 치료에서 금단 증상에 대한 불편을 느끼는 환자들에게는 추가적으로 디아제팜을 처방할 수 있다.6
용량 부하 요법은 고용량의 벤조디아제핀을 알코올 금단 증상의 초기에 빠르게 투여하는 방법이다. 이는 심각한 알코올 금단 증상 혹은 섬망, 경련과 같은 합병증을 동반하였거나 과거력이 있는 경우에 적용한다. 20 mg의 디아제팜(로라제팜 2 mg)을 2시간마다 투여하여 60-80 mg (로라제팜 6-8 mg)에 도달할 때 혹은 환자가 진정될 때까지 경구로 처방한다. 80 mg (로라제팜 8 mg) 이상을 처방한 후에도 환자가 진정되지 않을 경우 의학적 검토가 이루어져야 한다. 80 mg 디아제팜(로라제팜 8 mg) 복용량은 며칠 동안 진정 효과를 보일 것이고, 다른 금단 증상이 있더라도 심각한 금단 증상은 예방할 수 있다. 디아제팜을 더 투여할 필요가 없더라도 2-3일 정도는 증상의 안정을 위해 디아제팜 투여를 유지하거나 1-2일은 4시간 당 10 mg (로라제팜 1 mg), 2-3일은 10 mg, 2-4일은 5 mg (로라제팜 0.5 mg) 식으로 고정된 용량을 줄여 나가는 방법을 사용한다.6
알코올 금단으로 입원한 환자들에게 금단 증상 및 환자의 상태를 정기적이고 객관적으로 평가하는 것과 더불어 STT가 권고되며,15 정신건강의학과 전문의를 대상으로 한 연구에서 세 가지 치료 중 가장 적절한 치료 전략으로 STT를 꼽았고, LDT, FST는 중등도의 선호를 보이는 것으로 나타났다.5
요약하면 임상 실제에서는 상황에 따른 선택이 중요할 것으로 보인다. STT가 중독치료의에게 가장 선호되는 전략이기는 하나, STT 치료 전략에 숙련되어 있지 않고 금단 평가에 익숙하지 않은 치료진 또는 엄격한 평가와 관찰이 어려운 외래 상황에서는 오히려 FST가 더 적절할 수 있다. 환자 측면에서도 현재 알코올 금단 증상이 심하고, 과거 진전섬망, 경련의 발생력이 있었다면 LDT가 선택되는 것이 타당하다. 가장 바람직한 것은 세 가지 전략에 대해 환자와 상황에 맞게 적용하는 것이지만 현재 우리나라 진료 상황에서는 쉽지 않은 일이다.
알코올 금단은 내과적 응급 상황이다. 위험이 높은 만큼 금단 치료가 안전하게 끝나고 나면 단주에 대한 동기를 높이기 유용한 시기이기도 하다. 따라서 이 시기에 장기적인 단주로 이어지도록 치료를 연계하는 것이 중요하다. 즉, 항갈망제 등의 장기적 사용과 함께 다음과 같은 비약물적 치료가 이루어질 수 있도록 병원 내에서 프로그램을 시행하거나 또는 관련 지역사회 센터와 연계해야 한다.
알코올 사용장애의 치료에서 약물 치료와 함께 실시되는 정신 사회 치료는 약물 치료의 효과를 높이고 환자의 치료 중 탈락율을 감소시키며, 환자의 치료 동기를 증가시킨다. 이에 더해 환자의 장기적인 변화에 도움을 주며, 약물 치료로는 불가능한 다른 증상, 문제를 다루는 것이 가능하다.16 한국형 중독 치료 지침서에 따르면 알코올 사용장애 비약물적 치료로서 국내 정신과 전문의들이 가장 선호하고, 외국 지침서에서 효과가 입증된 치료로 동기 강화 치료, 인지행동 치료, 12단계 촉진 치료로 나타났다.17
인지행동 치료는 알코올 사용에 효과적으로 대처하는 행동을 학습할 수 있도록 하는 것을 돕는 데 치료의 목적이 있으며, 환자의 중독과 관련된 인지 오류와 중독 행동을 수정함으로써 문제를 해결한다.15 환자들은 음주 갈망을 일으키는 자극에 의해 음주에 관한 핵심 신념이 촉발되고 이에 따라 환자는 음주에 관대하고 허용적인 자동적 사고가 떠오르게 된다. 이는 음주에 대한 갈망을 증가시켜 결국 환자는 음주 행동을 반복하게 되고, 알코올 사용장애의 재발로 이어진다. 따라서 음주 갈망과 관련된 자극, 감정, 대인관계 갈등을 효과적으로 다루고 음주에 대한 갈망과 충동에 대처하고 음주와 관련된 허용적 사고를 다른 사고로 바꾸도록 한다면 알코올 사용장애의 재발을 막을 수 있다는 것이다. 알코올 갈망을 유발하는 인자들로는 우울감, 외로움, 분노와 같은 부정적 정서, 대인관계 트러블, 사회적인 상황에서 음주 압력, 과거 음주와 비슷한 상황, 통증, 수면장애, 배고픔과 같은 생리적 반응, 금단 증상 등이 있다.18
동기 강화 상담은 알코올 사용장애 환자들에게 긍정적 변화를 이끌어내기 위해 사용되는 치료방법으로서19 환자가 스스로 변화하고 변화하는 행동을 할 수 있는 환경을 조성한다. 변화에 대한 동기는 환자 안에 있다고 보고, 환자의 느낌, 사고, 인생의 목표 등을 살펴봄으로써 환자가 스스로 변화할 수 있도록 돕는다. 환자 내면에 잠재되어 있는 변화에 대한 자질을 이끌어내어 스스로가 변화하는 것에 대해 이야기하도록 한다. 음주 행동을 지속하였을 때 단점, 음주하지 않았을 때의 긍정적 변화, 자신의 변화 가능성에 대한 긍정적 생각, 표현 등으로 환자는 변화에 대해 이야기할 수 있다.20
12단계 촉진 치료는 알코올 중독자들 자조집단(alcoholics anonymous, AA)이 알코올 중독으로부터 회복하는 방식에서 유래된 치료이다. 12단계 촉진 치료는 AA에 참석하고 있지 않은 알코올 중독자들에게 AA가 무엇인지 소개하고, AA에 참석하도록 유도함으로써 단주할 수 있도록 돕는 데 그 목적이 있다.
알코올 문제가 있는 환자들은 자신의 음주 문제를 받아들이지 않는 경우가 있기 때문에 환자 스스로 음주에 대한 조절 능력을 상실한 것과 자신이 술에 무기력하게 대처하고 있다는 것을 인정하고 위대한 힘을 믿음으로써 다시 회복해야 한다고 주장한다. 환자들은 영적(spiritual)으로 변화함으로써 단주하고 알코올로부터 벗어날 수 있도록 돕는다.21
알코올 금단 증상은 대부분의 음주자에게 발생하고 90% 이상은 특별한 치료를 필요로 하지 않는다. 하지만 5-10%에서는 심각한 수준의 알코올 금단 증상을 경험하며, 응급의 의학적 치료가 필요한 상태로 발전할 수 있다. 입원한 환자 또는 응급실에 내원한 환자에게 알코올 금단 증상의 선별 검사를 실시하도록 권고하는 이유이기도 하다. 알코올 금단 증상은 적절한 평가 모니터링과 치료가 시행된다면 사망률을 현저히 낮출 수 있다. 초기 약물학적 치료와 환자에 맞는 치료 전략이 개입되어야 하고, 치료 이후 금단 증상이 완화된 이후 알코올 사용 문제에 대한 연속적인 치료와 관리가 향후 흔히 발생하는 재발과 악화를 예방하는 데 필수적임은 분명한 사실이다. 또한, 알코올 금단을 포함한 알코올 사용장애를 효율적으로 관리하기 위해 지역사회, 의료진과 국가 협력이 반드시 필요하다.
ACKNOWLEDGEMENT
This research was supported by a grant of the Korea Health Technology R&D Project through the Korea Health Industry Development Institute (KHIDI), funded by the Ministry of Health & Welfare, Republic of Korea (HL19C0023).
REFERENCES
1. 2017. Apr. 13. The survey of mental disorders in Korea. [Internet]. Ministry of Health and Welfare;Seoul (KR): Available from: http://www.mohw.go.kr/upload/viewer/skin/doc.html?.fn=1493191278238_20170426162121.pdf&rs=/upload/viewer/result/202008/. cited 2020 Jul 20.
2. Mainerova B, Prasko J, Latalova K, et al. 2015; Alcohol withdrawal delirium - diagnosis, course and treatment. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub. 159:44–52. DOI: 10.5507/bp.2013.089. PMID: 24399242.

3. American Psychiatric Association. 2013. Diagnostic and statistical manual of mental disorders (DSM-5®). American Psychiatric Pub;Washington (DC): DOI: 10.1176/appi.books.9780890425596.
4. 2011. Addiction Treatment Guidelines Series [Internet]. Korean Academy of Addiction Psychiatry, Ministry of Health &
Welfare Alcohol Project Supporting Committee Research Paper;Seoul (KR): Available from: http://www.kwcyber.co.kr/upload/pds/PdsProf_upfile_201510102010211_201501388.pdf. cited 2020 Jul 20.
5. Kim HY, Lee HK, Lee KS, Joe KH, Choi SW, Seo JS. 2013; Korean addiction treatment guidelines series (II): Pharmacological treatment of alcohol withdrawal. J Korean Neuropsychiatr Assoc. 52:67–75. DOI: 10.4306/jknpa.2013.52.2.67.

6. 2009. Jun. Guidelines for the treatment of alcohol problems. [Internet]. Australian Government Department of Health and Ageing;; Canberra (AU): from https://www.health.gov.au/sites/default/files/guidelines-for-the-treatment-of-alcohol-problems_0.pdf. cited 2020 Jul 20.
7. Guthrie SK. 1989; The treatment of alcohol withdrawal. Pharmacotherapy:The Journal of Human Pharmacology and Drug Therapy. 9:131–143. DOI: 10.1002/j.1875-9114.1989.tb04119.x. PMID: 2666958.

8. Heo K, Cho YJ, Eun SH, et al. 2017; Management of alcohol withdrawal syndrome and alcohol withdrawal seizure. J Korean Neurol Assoc. 35:121–128. DOI: 10.17340/jkna.2017.3.1.

9. The American Psychiatric Association. 2016. The American Psychiatric Association practice guideline on the use of antipsychotics to treat agitation or psychosis in patients with dementia. American Psychiatric Pub;Washington (DC): DOI: 10.1176/appi.books.9780890426807.
10. Kim JW, Lee BC, Kang TC, Choi IG. 2013; The current situation of treatment systems for alcoholism in Korea. J Korean Med Sci. 28:181–189. DOI: 10.3346/jkms.2013.28.2.181. PMID: 23400047. PMCID: PMC3565127.

11. Kim SK, Kim SK, Kim YT, Jung WY. Hahn JH, editor. 2019. Alcohol addiction. Addiction psychiatry. 2nd ed. Imis;Seoul:
12. Long D, Long B, Koyfman A. 2017; The emergency medicine management of severe alcohol withdrawal. Am J Emerg Med. 35:1005–1011. DOI: 10.1016/j.ajem.2017.02.002. PMID: 28188055.

13. Lange-Asschenfeldt C, Müller MJ, Szegedi A, Anghelescu I, Klawe C, Wetzel H. 2003; Symptom-triggered versus standard chlormethiazole treatment of inpatient alcohol withdrawal: clinical implications from a chart analysis. Eur Addict Res. 9:1–7. DOI: 10.1159/000067729. PMID: 12566792.

14. Daeppen JB, Gache P, Landry U, et al. 2002; Symptom-triggered vs fixed-schedule doses of benzodiazepine for alcohol withdrawal:a randomized treatment trial. Arch Intern Med. 162:1117–1121. DOI: 10.1001/archinte.162.10.1117. PMID: 12020181.
15. Ismail MF, Doherty K, Bradshaw P, O'Sullivan I, Cassidy EM. 2019; Symptom-triggered therapy for assessment and management of alcohol withdrawal syndrome in the emergency department short-stay clinical decision unit. Emerg Med J. 36:18–21. DOI: 10.1136/emermed-2017-206997. PMID: 30282630.

16. G NG. 2004; Pharmacotherapy of alcohol use disorders. Journal of Korean Neuropsychiatric Association. 43:652–658. DOI: 10.1080/10826080500294890.
17. Lee BH, Kim HS, Seo JS, et al. 2013; Korean addiction treatment guidelines series (I) : development of Korean guidelines for the treatment of alcohol use disorder. J Korean Neuropsychiatr Assoc. 52:263–271. DOI: 10.4306/jknpa.2013.52.4.263.
18. Gi SW. 2004; Recent psychosocial therapeutic approach on alcohol dependence. Journal of Korean Neuropsychiatric Association. 43:646–651.
19. Hettema J, Steele J, Miller WR. 2005; Motivational interviewing. Annu Rev Clin Psychol. 1:91–111. DOI: 10.1146/annurev.clinpsy.1.102803.143833. PMID: 17716083.

20. Miller WR, Rollnick S. 2002. Motivational interviewing: preparing people for change. 2nd ed. Guilford Press;New York: DOI: 10.1097/01445442-200305000-00013.
21. Nowinski J, Baker S, Carroll KM. 1992. Twelve step facilitation therapy manual: a clinical research guide for therapists treating individuals with alcohol abuse and dependence. Diane Publishing Company;Pennsylvania:
FIGURE AND TABLE
Fig. 1
The onset and course of alcohol withdrawal symptoms by days (Data from Australian Government Department of Health and Ageing6)
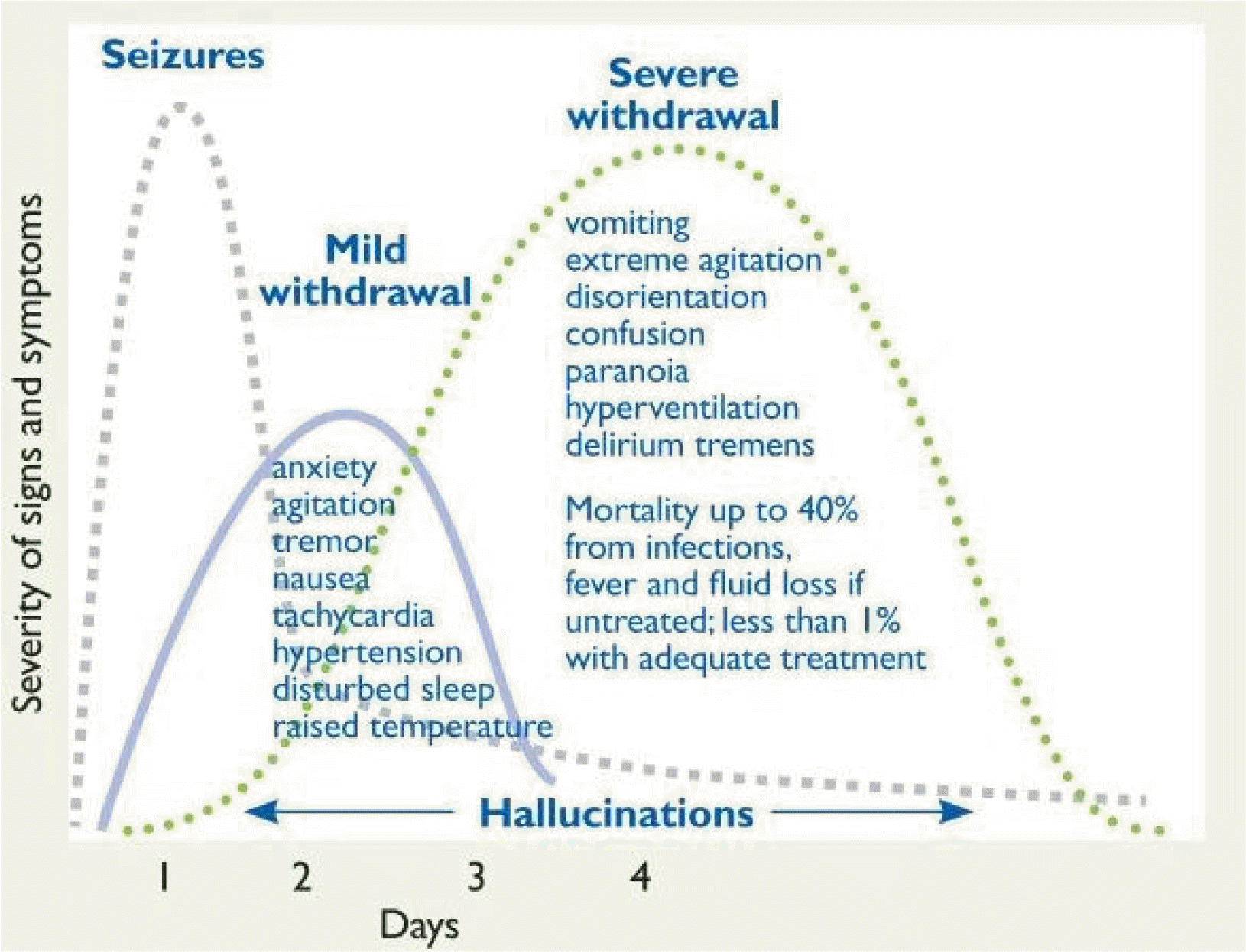
Table 1
One Example of Symptom Triggered Therapy
| CIWA-Ar | AWS | Frequency of monitoring | Oral diazepam (lorazepam5) dose using STT | |
|---|---|---|---|---|
| Mild | <10 | <4 | 6 hourly | No dose required |
| Moderate | 10-20 | 4-7 | 4 hourly | 5-10 (1-4) mg |
| Severe | >20 | >7 | 2 hourly | 20 (4-8) mg |




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download