Abstract
Avulsion fracture of flexor digitorum profundus (FDP) tendon is relatively rare fracture at the distal phalangeal base than avulsion fracture of terminal extensor tendon. Terminal extensor avulsion fracture, known as bony mallet finger, could be successfully treated by closed reduction and pinning, such as extension block technique. However, most of FDP avulsion fracture, known as Jersey’s finger, needed open reduction, because of the proximal migration of fracture fragment and difficulty of pin fixation. Up to date, most of FDP avulsion fractures were treated by open reduction and fixation by pull-out suture or suture anchor technique. We report a case of comminuted FDP avulsion fracture, successfully treated by open reduction and mini-plate and screw fixation technique.
원위 지골에서의 심수지 굴건 견열 골절은 종말 신전건의 견열 골절에 비해 상대적으로 드문 골절이다. 또한 심수지 굴건 견열 골절은 골성 구조의 손상이 없는 심수지 굴건 손상에 비해서도 드문 손상이다[1,2].
골성 추지(bony mallet finger)라고도 불리는 원위 지골에서의 종말 신전건의 견열 골절은 그 골편의 크기가 커서 수술이 필요한 경우에도, 대부분 신전 제한 핀 고정술 등의 비관혈적 정복술 및 금속 고정술로 성공적으로 치료될 수 있다[3]. 하지만 ‘Jersey finger’라고도 불리는 심수지 굴곡건의 견열 골절은 대부분 골편의 근위부 전위 및 고정의 어려움 등으로 인해 관혈적 정복술을 요하는 경우가 많다. Leddy와 Packer [1]는 심수지 굴곡건 견열 손상에 대해 골성 구조물 포함 유무 및 퇴축의 정도에 따라 크게 세가지 형태로 분류하였다. Type I은 골성 구조물을 포함하지 않은 견열 손상이면서 심수지 굴곡건이 수장부까지 퇴축된 형태이며, type II는 골성 구조물을 포함한 견열 골절이면서 근위 수장 관절부까지 퇴축된 형태, type III는 골성 구조물을 포함한 견열 골절이면서 A4 활차 원위부에 잔존하는 형태로 분류하였다. 이후 Eglseder와 Russell [4]은 심수지 굴곡건의 견열 골절과 함께 심수지 굴곡건 부착부의 건과 골편 사이의 분리가 발생된 형태를 추가적으로 type IV로 명명하기도 하였다. 이러한 심수지 굴곡건 견열 골절의 치료는 골편의 크기, 전위 및 퇴축의 정도, 원위 지간 관절의 안정성 등을 고려하여 결정하게 된다. 전위가 거의 없어 보존적 치료가 가능한 경우도 있지만 많은 경우에서는 관혈적 정복술 및 고정술 등의 치료가 필요하며, 고정의 방법은 K-wire 고정, putt-out suture, 초소형 나사못(mini-screw), suture anchor 등 다양한 방법들이 소개되었다.
저자들은 분쇄를 동반한 원위 지골에서의 심수지 굴곡건 견열 골절에 대해 초소형 금속판 및 나사못을 이용하여 성공적으로 치료한 드문 증례를 경험하였기에 이에 대해 보고하고자 한다.
16세 남자 환자가 우측 4수지의 통증 및 운동 제한을 주소로 본원 외래에 방문하였다. 증상은 내원 직전 야구하던 중, 공에 우측 4수지 말단부를 맞은 직후 발생하였다. 이학적 검진상 우측 4수지는 수장부의 부종을 보이고 있었고, 중수지 관절 및 근위 지간 관절의 약간 굴곡, 원위 지간 관절의 완전 신전 상태를 보이고 있었다. 하지만 통증으로 인하여 수지 원위 지간 관절의 굴곡 가능 여부 및 그 정도는 확인할 수 없었다. 단순방사선검사상, 원위 지간 관절 수장측 및 중위 지골 기저부에 각각 골편이 확인되었으며, 이는 원위 지골 수장측에서 발생된 골절의 전위 소견이었다(Fig. 1). 추가적으로 전산화단층촬영(computed tomography, CT) 검사 및 자기공명영상(magnetic resonance imaging, MRI) 검사를 시행하였고, 분쇄를 동반한 원위 지골에서의 심수지 굴건 견열 골절 소견을 확인할 수 있었다(Figs. 2, 3). 이는 Leddy와 Packer [1]의 분류 등에 의할 시 type II 골절에 분쇄가 동반한 형태의 골절로 판단되었다.
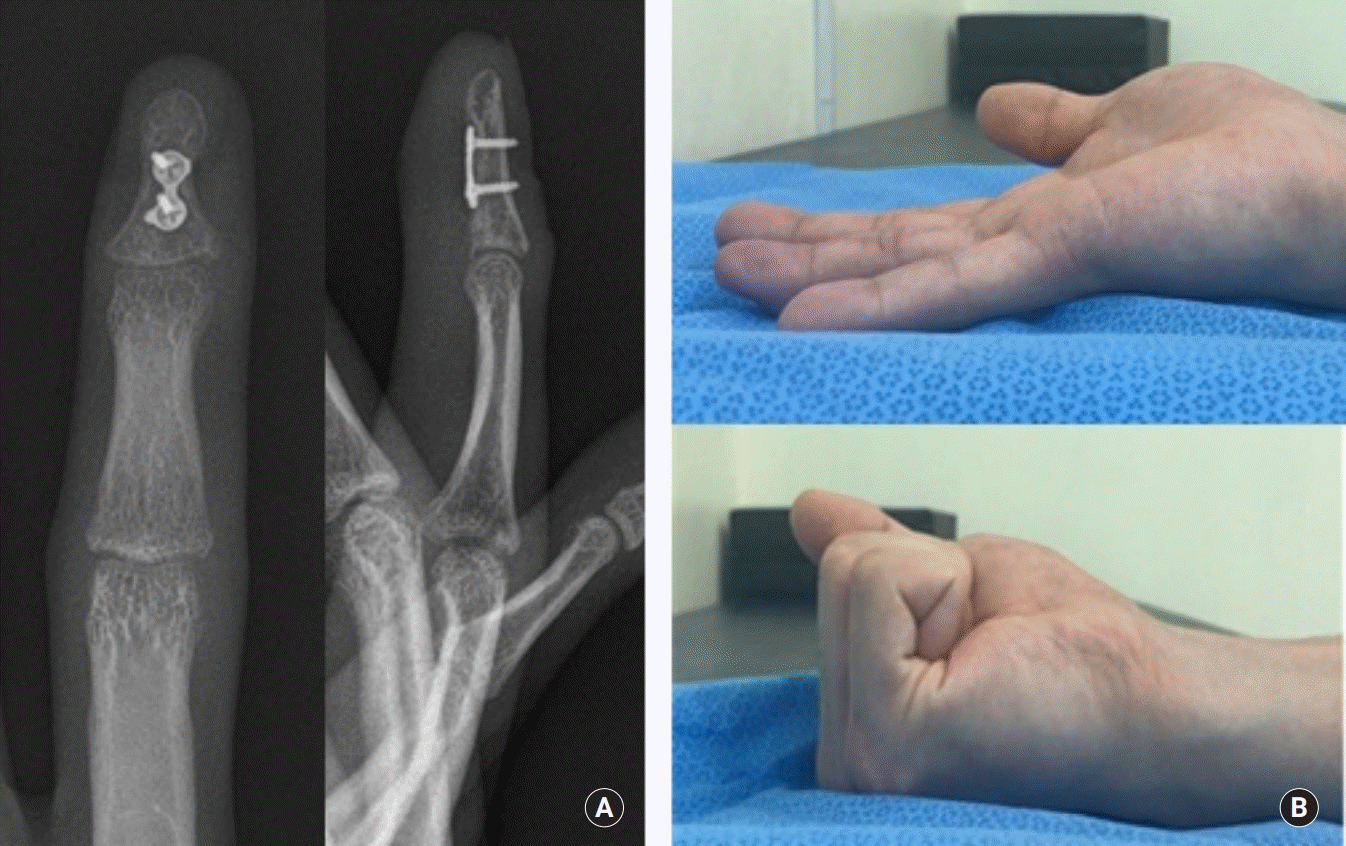
저자들은 이에 대해 수술적 치료를 시행하였다. 우측 상지에 대한 상완신경총 마취 하 수술을 시행하였고, 마취 하에서 우측 4수지에서는 수지의 정상 cascade가 소실된 상태를 확인할 수 있었다(Fig. 4A). 우측 4수지 수장측에 원위 지골부부터 근위 지골 원위부에 이르는 Brunner의 zigzag 절개를 시행한 뒤, 이후 loupes 확대경 하 탐색을 시행하였다. 수술장 소견상 큰 골편은 중위 지골 기저부까지 전위되어 있었고, 심수지 굴건은 골편과 함께 퇴축되어 A3 활차와 A4 활차 사이 부위에서 구부러져 끼어 있는(kinking) 형태였다(Fig. 4B). A4 활차는 원위부의 손상을 보이고 있었으나, 근위부는 상대적으로 온전한 형태를 보이고 있었다. 상대적으로 온전한 형태의 근위부 A4 활차에 대한 절개 이후 정복을 시행하였다. 골편의 정복은 쉽게 가능하였으나, 원위 지골 수장측의 피질골의 많은 부분을 포함한 견열 골절의 형태였기에 그 고정은 쉽지 않을 것으로 판단되었다. 기존의 pull-out suture나 suture anchor의 방법을 사용하기에는 전방 피질골의 지지가 없는 형태였기에 후방 피질골 추가 골절, anchor의 조기 뽑힘(pull-out) 등의 위험이 높다 생각되었고, 이러한 위험으로 인해 조기의 능동적 관절 운동을 시작하기 어렵다 판단되었다. 하지만 큰 골편은 7.5 mm×8.2 mm 크기의 삼각형 형태로 1.2 mm 크기의 나사못을 통한 고정은 충분히 가능하다 판단되었기에 저자들은 큰 골편에 대해 2개의 홀을 가진 1.2 mm 크기 초소형 금속판과 나사못(Jeil Medical, Seoul, Korea)을 사용하여 고정하였다(Fig. 4C, 4D). 고정 시 근위부 홀의 나사못은 골편에 대한 직접 고정을, 원위부 홀에 대한 나사못은 온전한 형태의 원위 지골에 고정하여, 지지 금속판(buttress plate)으로서 작용하도록 고정하였다. 작은 분쇄 골편은 너무 작아 직접 고정은 불가능하였기에, 큰 골편에 대한 정복 및 고정 이후 봉합사를 이용하여 큰 골편과 주변 조직에 봉합하는 형태로 고정하였다. 수술 직후 수지의 정상 cascade는 바로 회복되었다(Fig. 4E). 수술 후 1주일간 단상지 석고부목을 이용하여 고정하였고, 이후 탈부착이 가능한 단상지 보조기로 변경한 뒤 가능한 범위 내에서의 능동적 관절 운동을 시작하였다. 수술 후 5주가 경과하였을 시 골절부의 완전한 유합을 관찰할 수 있었다. 수술 후 6개월째 최종 추시 시 수지의 완전한 굴곡 및 신전이 가능한 상태의 정상 운동범위를 보였으며, 금속판 및 나사못 등으로 인한 자극 증상은 보이지 않았다(Fig. 5). 수술 후 1년 시 최종 추시 시에도 조갑부의 변형이나 통증 등의 증상은 보이지 않았다.
원위 지골에서의 심수지 굴곡건의 견열 손상은 종말 신전건 견열 손상에 비해 흔하지 않으며, 특히 골편을 동반한 견열 골절의 경우는 더욱 드물다. 또한 종말 신전건 견열 골절의 경우에는 신전건의 퇴축이 심하게 일어나는 일이 거의 없어, 골편의 심한 전위를 동반하지 않는 경우가 많아 대부분 보존적 치료 또는 비관혈적 정복술 등의 치료가 가능하다. 하지만 심수지 굴곡건 견열 손상의 경우에는 심수지 굴곡건의 수축으로 인해 건의 퇴축 및 골편의 전위가 상대적으로 심하게 발생하는 경우들이 있어 관혈적 정복술을 요하는 경우가 많다. 특히 골편을 포함하지 않는 type I 견열 손상의 경우에는 수장부까지 퇴축을 보이는 경우도 흔하다. 골편을 포함하는 견열 골절의 경우에도 그 퇴축이 심하게 발생될 수 있으며, 본 증례의 경우에서도 골편의 크기가 7 mm 이상으로 매우 컸지만 A5 활차 및 원위부 A4의 손상을 동반하며, 그 골편이 근위 지간 관절부위 근처까지 전위를 동반하고 있는 type II의 형태를 확인할 수 있었다. 이렇듯 심한 퇴축 및 전위를 동반한 견열 손상의 경우에 관혈적 정복술은 필수적이다.
지금까지 원위 지골 심수지 굴곡건 견열 손상의 관혈적 정복 후 고정법에 대해서는 다양한 방법들이 소개되었다. 이 중 골편을 포함하지 않거나 매우 작은 골편을 포함한 견열 손상에 대해서는 pull-out suture, suture anchor 등의 건 재부착법 위주의 고정법들이 소개되었다. Lee 등[5]은 심수지 굴곡건 견열 손상에 대한 여러 고정법에 대한 생체역학연구를 통해 그 고정력 등에 대한 비교 연구를 시행하였다. 그들은 Bunnell의 pullout suture button 고정법, 2개의 역행성 anchor를 이용한 modified Kessler suture 고정법, 2개의 역행성 anchor와 locking Krakow suture 고정법, 2개의 역행성 나사를 이용한 Krakow 방법과 pullout suture button법을 동시에 시행하는 anchor button 고정법 등 4가지 고정법에 대해 비교하였으며, anchor button법이 가장 고정력이 좋아 조기의 능동적 관절 운동을 가능하게 한다고 보고하였다. 하지만 이러한 button을 이용한 고정에 있어서 봉합사가 수지 조갑 부위를 뚫고 배부까지 나오게 되므로, 감염 및 조갑 변형 등의 합병증의 발생위험이 있다. 또한 수장측 피질골의 큰 골편을 동반한 골절의 경우에는 배측 피질골의 추가 골절 위험 역시 배제할 수 없다. 또한 anchor를 사용하는 고정에 있어서도 anchor 삽입부의 원위 지골 수장측 피질골이 온전한 형태를 보여야 anchor의 삽입 후 그 고정력이 유지되는 경우가 많다. 물론 이를 최대화시키기 위해 역행성 anchor 삽입법을 사용하기도 하지만, 수장측 피질골의 큰 골편이 있는 견열 골절의 경우에는 수장측 피질골의 지지대로서의 역할이 상당 부분 소실된 상태이므로, 그 고정력이 현저히 떨어져, 조기 뽑힘(pull-out) 등이 발생할 위험도가 높아 조기의 능동적 관절 운동의 시작이 어려울 수 있다.
지금까지 본 증례에서와 같이 큰 골편을 동반한 심수지 굴곡건의 견열 골절에 대해서 초소형 나사못 고정법 등을 사용하였다는 보고들이 있다. 하지만 본 증례와 같은 금속판 고정법에 대해서는 아직 많은 보고가 없는 실정이다. Chen 등[6]은 작은 골편에 대해서 소형 금속판을 잘라 hook 모양으로 만들어 사용하는 수술 기법에 대해 소개한 바 있다. 하지만 이는 작은 골편을 동반한 견열 골절에 대한 보고로, 골편에 대한 직접 나사 고정이 아닌 지지 금속판 효과만을 사용한 고정법이다. Kang 등[7]은 심수지 굴곡견 견열 골절에 대해 초소형 금속판 고정법을 사용하여 치료한 5례의 결과를 보고한 바 있다. 하지만 그들은 안면부 골절에 사용되던 1.5 mm 나사못과 금속판을 사용하였고, 골절편 중 가장 두꺼운 부위에 직접 나사못을 삽입하여 고정하였다. 이러한 경우 골절부에 직접 1.5 mm 크기의 나사못을 삽입하는 과정에서 심수지 굴곡건의 부착부의 손상 또는 약화를 유발할 수 있으며, 실제 그들의 두 번째 증례에서는 심수지 굴곡건의 파열이 관찰되어, 이후 세 증례에서는 심수지 굴곡건을 나사못이나 금속판에 고정하는 과정이 필요하였다. 하지만 본 증례에서는 수지용으로 개발된 보다 작은 1.2 mm 크기의 금속판과 나사못을 사용하였고, 골편 중 심수지 굴곡건 부착부에 손상을 주지 않도록, 심수지 굴곡건 부착부보다 원위부에 초소형 금속판의 근위부 홀을 위치시킬 수 있었다. 이를 근위부 홀에 삽입한 나사는 골편에 대한 직접 고정을 시행하여 나사못 고정과 같은 효과를 보이며, 원위부 홀에 삽입한 나사는 지지 금속판으로서의 역할을 담당하여 보다 견고한 고정력을 보였으며, 건 부착부에 추가적인 손상을 주지 않아, 건의 추가적인 봉합이 불필요하였다. 또한 견고한 고정을 위해 골편에 두 개 이상의 나사를 고정하는 방법에서 발생될 수 있는 골편의 재골절 등의 위험을 예방할 수 있으며, 그 견고한 고정력으로 인해 다른 고정법에 비해 조기 능동적 운동치료가 가능하다는 장점이 있다.
본 증례와 같이 큰 골편 및 분쇄, 그리고 전위를 동반한 원위 지골에서의 심수지 굴곡건 견열 골절이 흔하지 않은 손상의 형태이지만, 저자들은 이러한 손상에서 초소형 금속판과 나사를 이용한 고정방법은 견고한 고정을 통해 조기 능동적 운동치료가 가능한 좋은 치료방법 중 하나가 될 수 있다고 생각한다.
References
1. Leddy JP, Packer JW. Avulsion of the profundus tendon insertion in athletes. J Hand Surg Am. 1977; 2:66–9.

2. Leddy JP. Avulsions of the flexor digitorum profundus. Hand Clin. 1985; 1:77–83.
3. Lee YH, Kim JY, Chung MS, Baek GH, Gong HS, Lee SK. Two extension block Kirschner wire technique for mallet finger fractures. J Bone Joint Surg Br. 2009; 91:1478–81.

4. Eglseder WA, Russell JM. Type IV flexor digitorum profundus avulsion. J Hand Surg Am. 1990; 15:735–9.
5. Lee SK, Fajardo M, Kardashian G, Klein J, Tsai P, Christoforou D. Repair of flexor digitorum profundus to distal phalanx: a biomechanical evaluation of four techniques. J Hand Surg Am. 2011; 36:1604–9.

Fig. 1.
Simple radiograph on right ring finger showing two fragments on the level of distal interphalangeal and the level of base of middle phalanx.
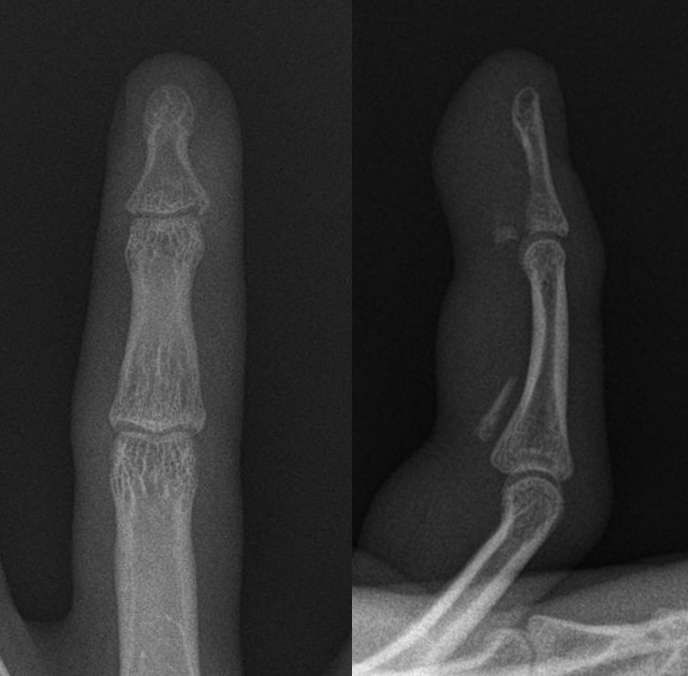
Fig. 2.
(A) Computed tomography (CT) sagittal view showing two avulsed fragments. (B) CT-3D reconstruction view showing two avulsed fragments from volar side of distal phalanx.
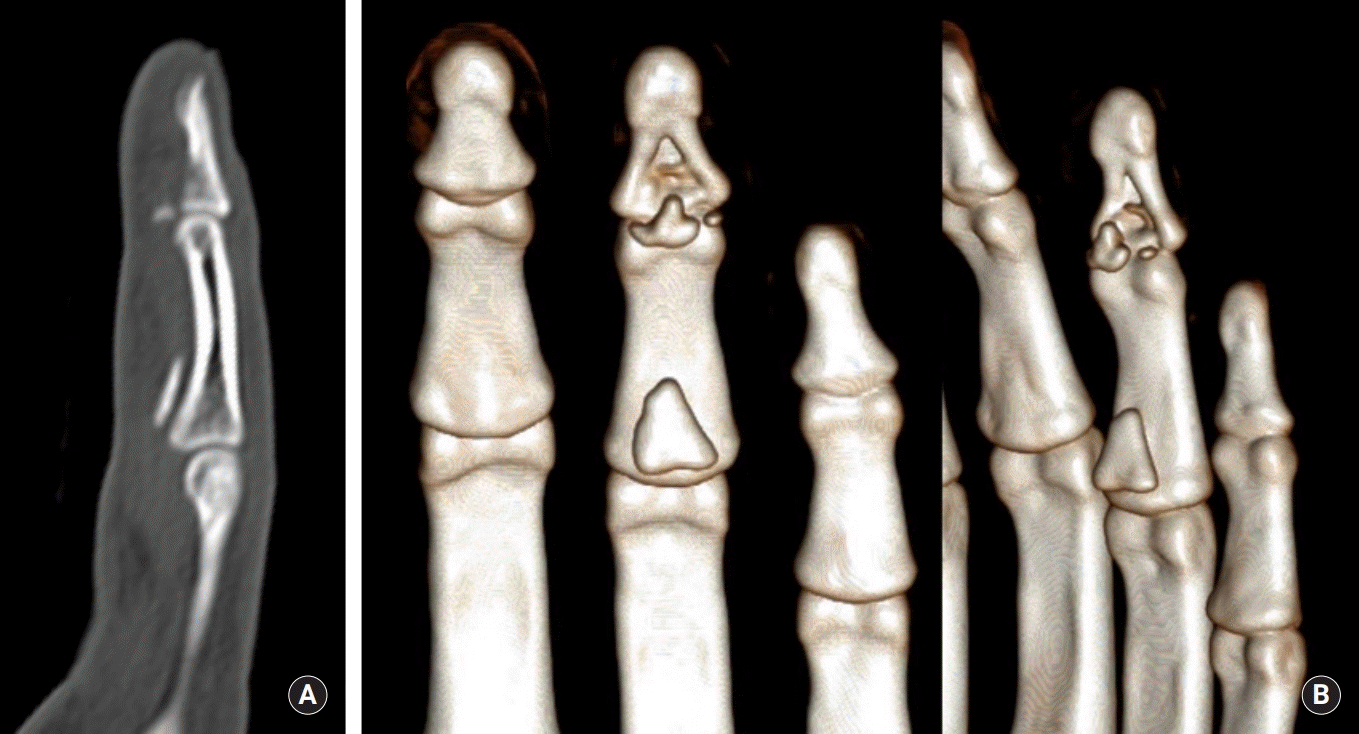
Fig. 3.
Magnetic resonance images showing avulsed fracture flexor digitorum profundus tendon from distal phalanx and its migration to the level of proximal interphalangeal joint.
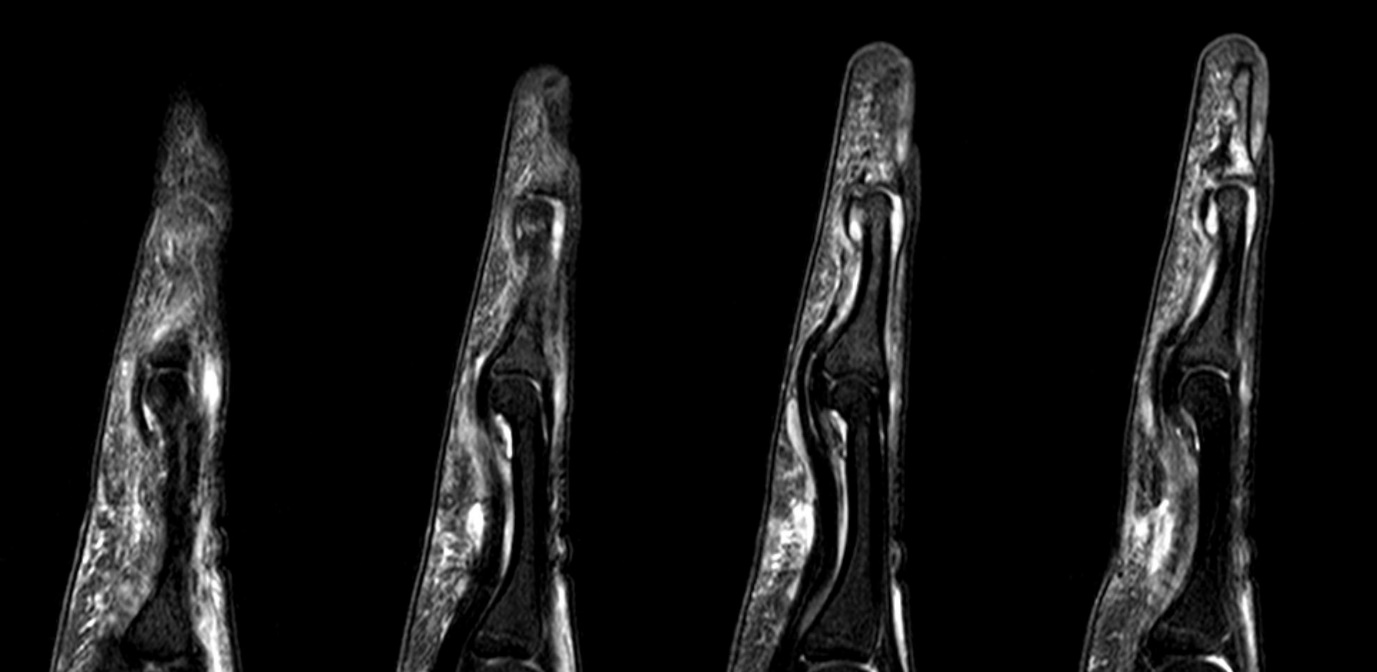
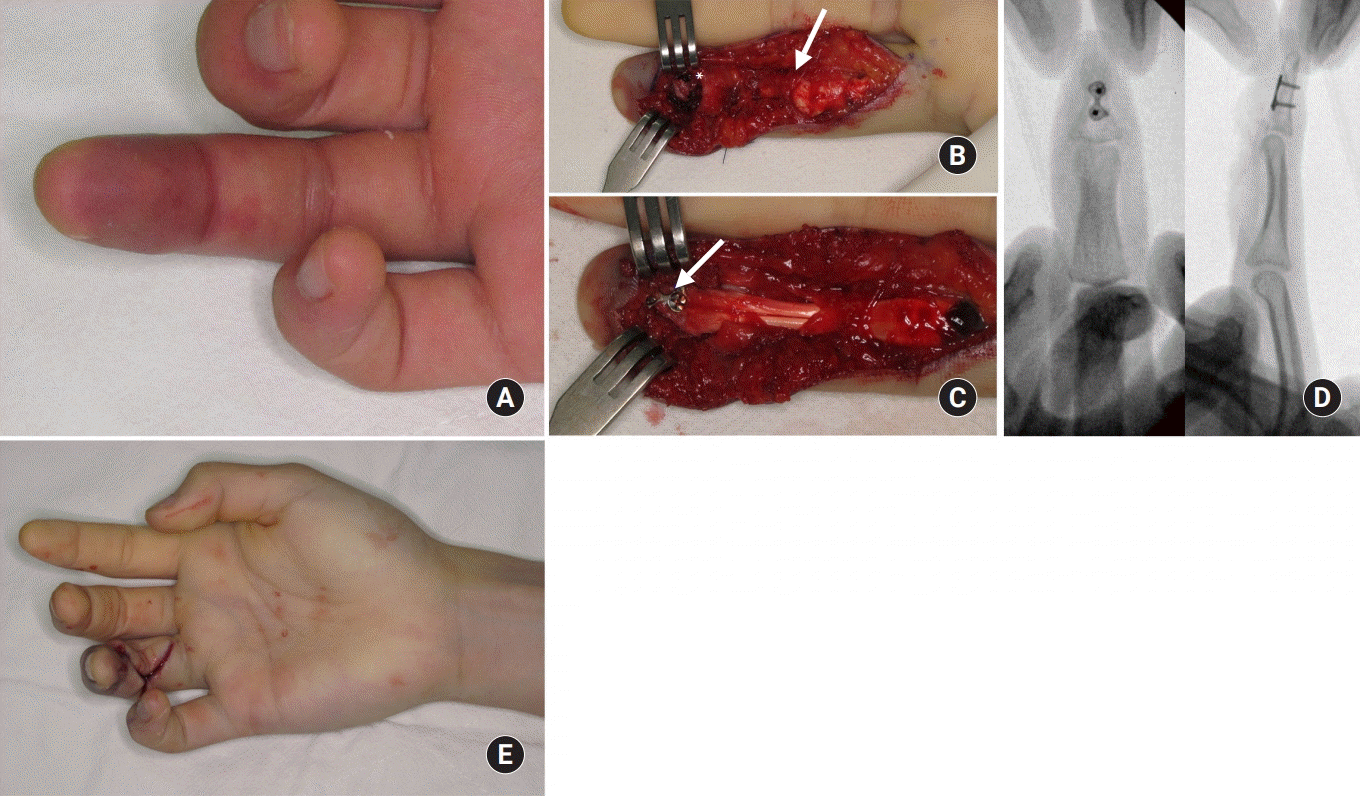
Fig. 4.
(A) loss of normal cascade (B) kinging of flexor digitorum profundus tendon with proximal migration (arrow) and its avulsion site (*). (C) Reduction and fixation with a two hole mini-plate and screws (arrow). (D) Intraoperative fluoroscopic images showing reduction status and fixation with a mini-plate and screws. (E) Restoration of normal cascade.




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download