Abstract
Background
We evaluated the prevalence and risk factors associated with latent tuberculosis infections (LTBIs) among healthcare workers (HCWs) working in non-TB departments in a tertiary referral hospital.
Methods
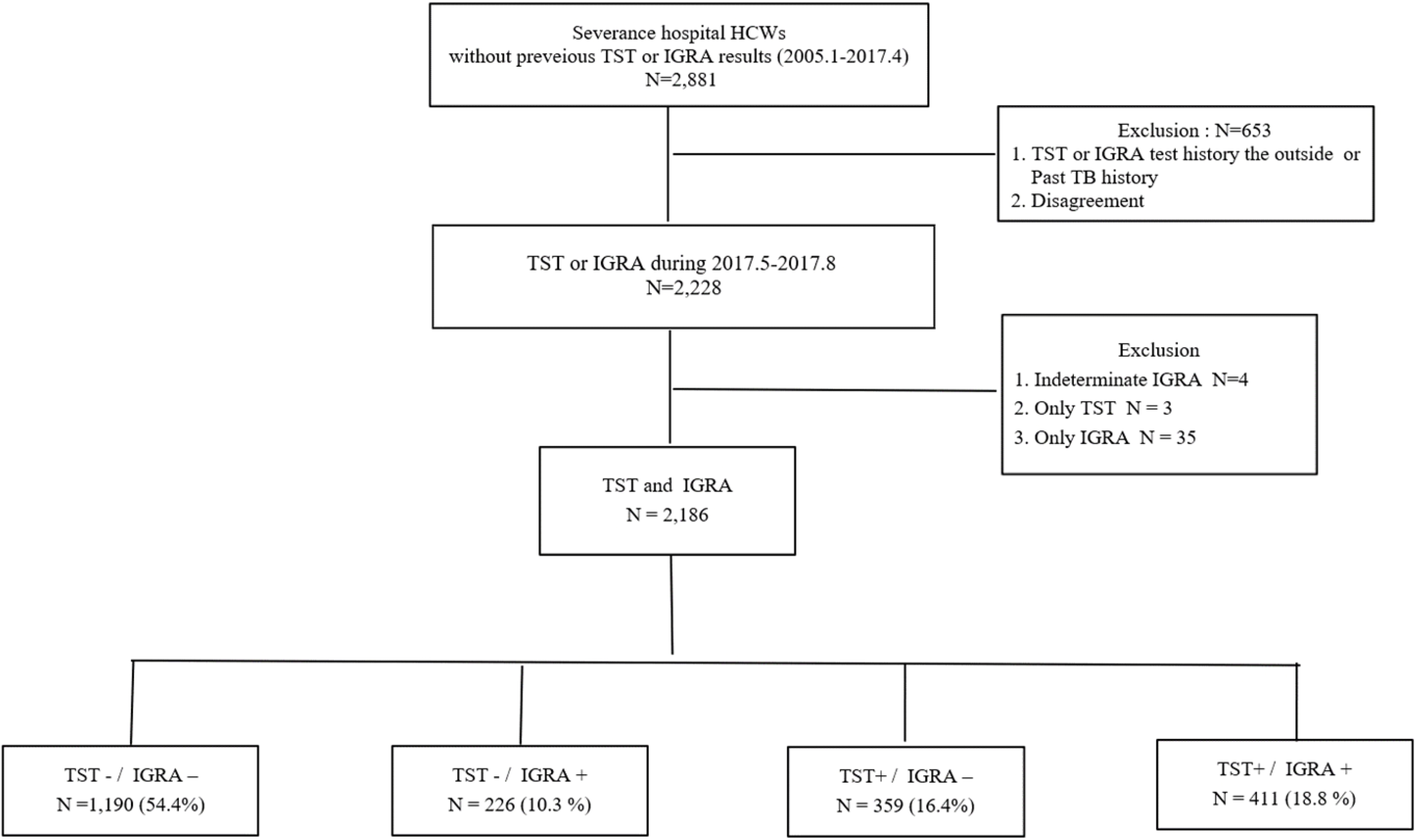
This study was carried out at Severance Hospital, a tertiary hospital in South Korea with 2442 beds. The study subjects were 2228 HCWs who did not have any previous screening records of tuberculin skin tests (TSTs) and interferon-gamma release assays (IGRAs) or histories of tuberculosis. The LTBI screening was performed using both TST and IGRA from May to August 2017. Among the participants, we excluded four whose IGRA results were indeterminate, three with only TST, and 35 who had only IGRA. The prevalence of LTBI and related risk factors for LTBI were analyzed.
Results
The mean age of the participants was 41.3 years. Females comprised 66.2% of the sample. The positive proportions of TST (≥10 mm) and IGRA were 35.2% (770/2186) and 29.0% (637/2186), respectively. Among the 2186 participants, 18.8% showed positive results for both TST and IGRA, and the agreement of the two tests was low (kappa=0.390). The frequencies of TST and IGRA positivity increased with age. Multiple regression analysis indicated age and spontaneously healed TB lesions on chest X-ray were associated with positive TST and IGRA results.
Conclusion
Based on TST and IGRA in a tertiary referral hospital, the prevalence of LTBI among HCWs not involved in the care of patients with TB was considerable. Although age and spontaneously healed TB lesions on chest X-ray were the related factors for the positivity of TST and IGRA, we need to check the risk of TB exposure in hospitals and communities.
Go to : 
국내 결핵 발생률은 1990년 인구 10만 명당 171명에서[1], 2017년에는 70명으로[2] 감소하였고, 1962년 보건소 중심의 국가 결핵관리를 시작으로 결핵 유병률은 인구 10만 명당 940명에서 2015년 101명으로 감소하였다[3]. 이는 국가에서 다각도로 결핵예방법 개설 및 결핵관리 정책을 진행한 결과이지만 다른 선진국에 비하면 여전히 높은 수준이다.
국가 결핵관리 정책은 예방, 조기 발견, 환자 치료•관리 측면의 3가지 틀에서 진행되고 있다. 이 중에 예방은 홍보, BCG 예방접종, 잠복결핵 감염 진단과 치료를 포함하였다[3]. 결핵 유병률이 낮은 미국의 질병통제예방센터(US Centers for Disease Control and Prevention, US CDC)에서는 결핵 유병률 감소를 위해 잠복결핵 감염의 진단과 치료를 주요한 결핵 예방 정책으로 제시하고 있다[4].
잠복결핵 감염은 Mycobacterium tuberculosis에 감염되었지만 활동성 결핵으로 발병하지 않은 상태로, 결핵 항원 자극에 대한 지속적인 면역 반응을 보이는 상태로 정의되며[5], 2016년 국민건강영양조사와 함께 시행한 표본 조사에서는 국내 잠복결핵 평균 감염률이 33.2% (tuberculin skin test, TST≥10 mm)로 확인되었다[6]. 전 국민의 1/3은 잠복결핵에 감염된 것으로 추정해 볼 수 있다.
의료기관 종사자는 결핵 환자로부터 직업적인 노출로 인해 일반 인구에 비해 결핵 발병의 위험이 높은 집단으로 알려져 있으며[6], 국내 8개 3차 의료기관에서 잠복결핵 감염률 조사에서 의사는 30.8%, 간호사는 69.2%가 잠복결핵 감염 양성으로 조사되었다[7]. 또한 의료기관 종사자는 결핵 발생 시 면역저하 환자들과 동료들에게 밀폐된 공간에서 결핵에 노출시킬 위험성이 상대적으로 높은 집단으로 2015년 결핵 역학조사에 따르면 전년도에 비해 의료기관에서 결핵 발생이 55.9%의 증가를 보였다고 하였다[8].
최근 국내에서는 의료인 잠복결핵 감염 관리를 강화하는 추세이다. 질병관리 본부에서 2016년 출판한 ‘의료기관 결핵관리 안내’2차 개정판에 따르면, 의료기관 종사자는 신규 고용 시 잠복결핵 감염 기저 검사를 받아야 하고, 결핵 환자와의 노출 가능성이 있는 근무 부서에 따라 잠복결핵 감염 초회 검진과 주기적 검진, 치료를 받아야 한다[9].
현재 잠복결핵 감염 검사에는 투베르쿨린 피부반응 검사(tuberculin skin test, TST)와 인터페론-감마 분비 검사(interferon-gamma releasing assay, IGRA)가 주로 쓰이고 있다[9]. IGRA에 비해, TST는 검사 진행하고 48-72시간 후 검사실 재방문을 통해 경결 부위 판독을 받아야 하는 불편함이 있다. 그 외에도, TST는 국내의 높은 BCG 접종률에 의해 검사 결과의 위양성을 나타낼 가능성이 있다[7,10]. IGRA는 반복 검사 시 검사 결과 해석에 어려운 점이 지적되고 있다. 국내 한 의료기관에서 활동성 결핵에 노출된 의료기관 종사자 49명을 대상으로 1년 동안 매월 IGRA 검사를 실시한 연구에서는, 검사 결과의 52%가 연속 측정에서 일관성 없는 결과를 보여주어 결과 해석의 어려움을 보고한 바 있다[11]. 또한 동일한 혈액 샘플을 가지고 IGRA를 반복 시행한 연구에서 두 번째 시험 결과의 8%가 최초의 음성 결과와 일치하지 않음을 보여준 연구도 있었다[12]. TST와 IGRA의 두 검사간의 결과가 일치하지 않은 연구 보고도 많다[10,13,14]. 따라서 현재까지 잠복결핵 감염 검사로 TST와 IGRA가 주로 사용되지만 각 검사의 특성에 따라 이용하고 결과를 해석하는 것이 필요하다.
본 연구는 3차 대학병원에서 근무하는 의료기관 종사자 중, 결핵 환자 진료에 직접 참여하지 않는 종사자들의 잠복결핵 감염 유병률을 파악하고, 잠복결핵 감염과 관련된 요소를 파악하는 것을 목표로 하고 있다. 잠복결핵 감염 진단 방법으로는 TST와 IGRA를 동시에 이용하여, 두 검사의 일치도도 확인하고자 하였다.
Go to : 
이 연구는 2017년‘결핵 안심국가’사업의 일환으로 2017년 5월부터 8월까지 3개월 동안 3차 의료기관인 세브란스병원(2,442병상)에서 수행된 ‘의료기관 종사자 잠복결핵 감염 검사’ 사업의 결과를 후향적으로 분석하였다.
의료기관 종사자 중 과거 결핵 치료력이나 잠복결핵 감염 검사 이력이 없는 2,228명을 대상자로 잠복결핵 감염 검사를 시행하였다. 잠복결핵 감염 검사를 위해 TST와 IGRA를 동시에 시행하였으며, 참여자들의 나이, 성별, 직종, 근무 부서, 체중, 몸무게, 흉부 방사선 사진, 흡연력, 기저질환 여부를 같이 조사하였다.
IGRA 결과가 판단 불가인 4명, TST만 한 3명과 IGRA만 한 35명을 제외한 2,186명의 수집된 자료를 후향적 분석하였다(Fig. 1).
이 연구는 세브란스병원 임상시험위원회(승인 번호: 4-2018-0258)의 승인을 받았다.
TST에 이용하는 결핵균 항원을 PPD (purified protein derivatives)라고 부르며 결핵균 배양액의 단백질 침전으로 제조한다. 제조한 2TU PPD RT 23 0.1mL를 27gauze 주사기에 주입시킨 후 주사침을 대상자의 팔 전박 안쪽 피부에 6-10 mm의 팽진이 생기게 피내 주사하였다. PPD 주사 후 48-72시간 사이에 훈련된 임상병리사에게 판독을 받았다. 판독 기준은 경결이 10 mm 이상이면 양성으로 판독하였고, 실제 크기도 기록하였다.
IGRA는 QuantiFERON–TB Gold In-Tube test (QFT–GIT) 방법으로 결핵균 항원(ESAT-6, CFP-10, TB7.7)이 들어있는 튜브, 음성대조 튜브(Nil), 양성 대조 튜브(Mitogen)의 3개의 QFT 튜브에 1 mL씩 말초 정맥 채혈을 하였다. 16-24시간 동안 자극하여 enzyme-linked immunosorbent assay (ELISA)를 통하여 인터페론 감마를 측정한다. 판독 기준은 인터페론 감마 농도가 0.35 IU 이상일 경우 양성으로 판정하였다[9].
모든 통계 분석은 SPSS 20.0 (IBM, Armonk, NY, USA)을 이용하였다. 연속 변수는 평균 및 표준 편차로, 범주형 변수는 빈도 및 백분율로 나타내었고, TST와 IGRA 결과 일치도는 kappa 계수(k>0.75, excellent agreement; k<0.4, poor agreement; and k=0.4-0.75, fair-to-good agreement) [15]에 기초를 두었다. 로지스틱 회귀 분석을 통해 TST와 IGRA 양성과 관련된 인자를 분석하였다. P 값이 0.05 미만인 경우를 통계적 유의성이 있는 것으로 하였다.
Go to : 
대상자의 평균 나이는 41.3세(20-68)이었고, 40대 그룹이 39.4% (862/2,186)로 가장 많이 차지하였다. 120개월 이상 근무자가 71.8%, 여성이 66.2%, 흡연자는 8.8%이었다. 직종 분포는 간호보조원 35.2%, 간호사 29.2%, 행정사무원 18.6%, 의사 10.2%, 방사선사 및 임상병리사가 6.7%이었다. 흉부 방사선 촬영에서 자연 치유된 결핵 흔적은 1.4%이었다(Table 1).
Baseline characteristics of study population
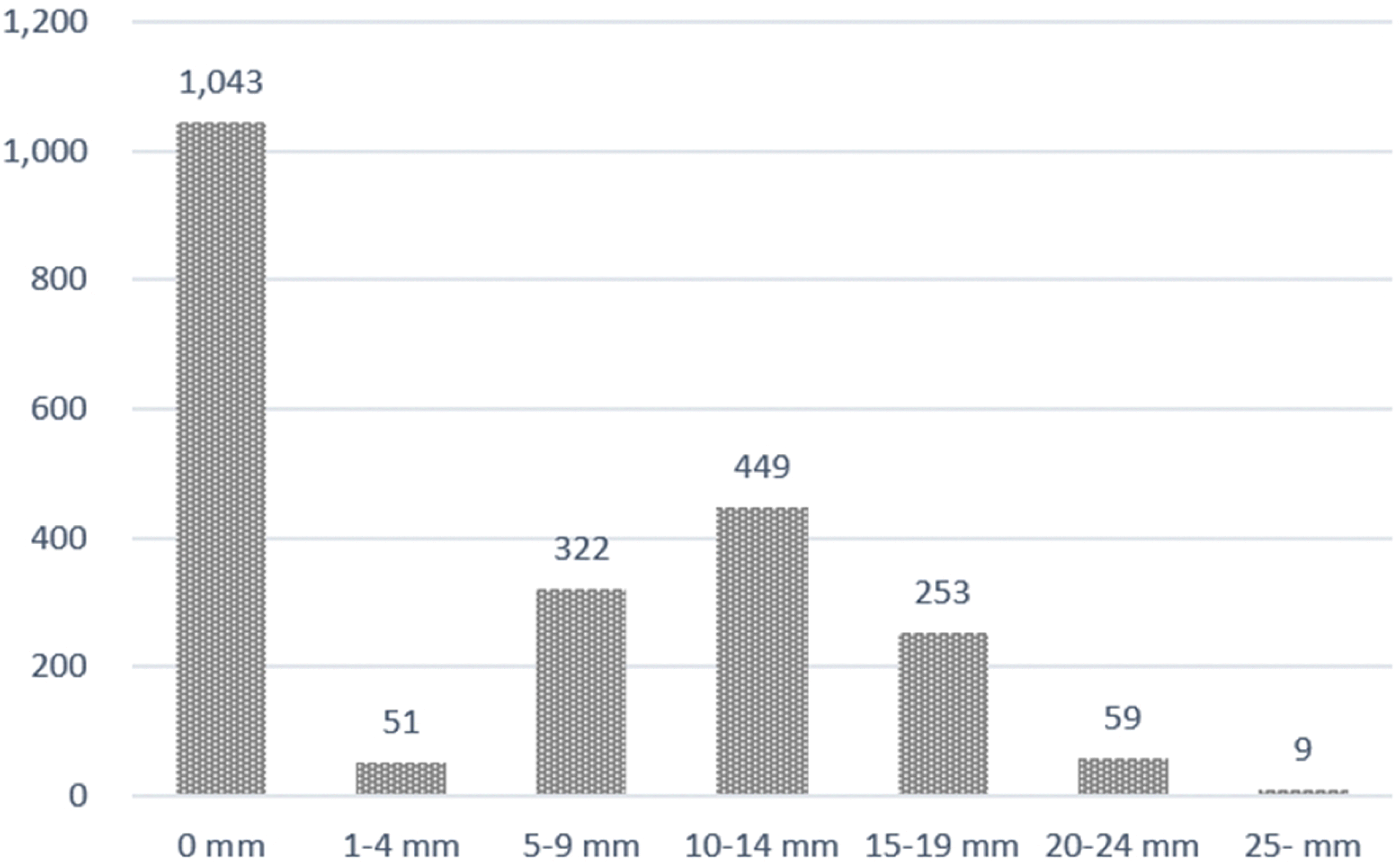
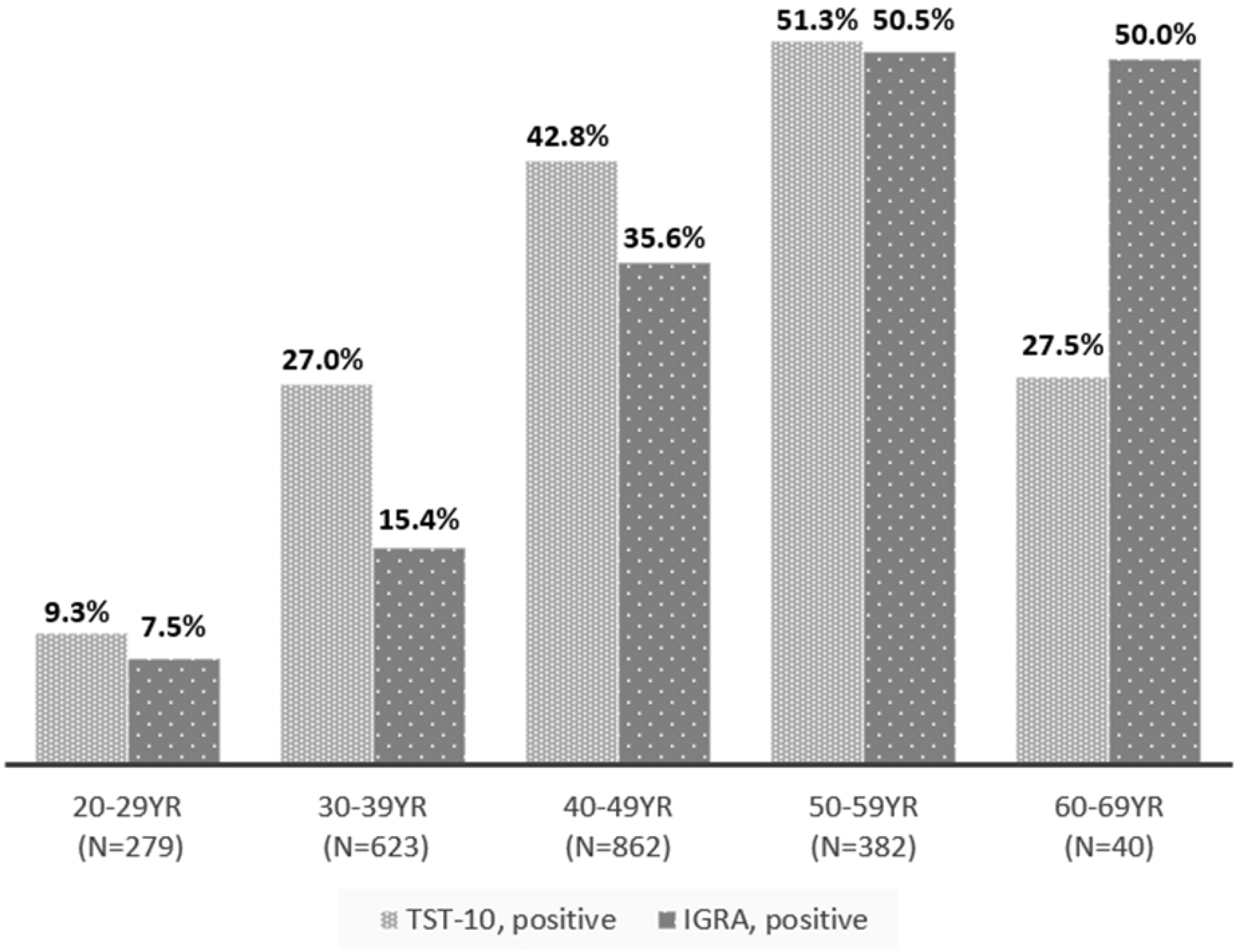
TST 양성율(TST≥10 mm)은 35.2% (770/2,186), IGRA 양성율은 29.0% (637/2,186)이었다. TST의 경결 크기별 분포는 0 mm가 1,043명, 1-4 mm가 51명, 5-9 mm가 322명, 10-14 mm가 449명, 15-19 mm가 253명, 20- 24 mm가 59명, 25 mm 이상이 9명이었다(Fig. 2). 또한 연령에 따른 TST와 IGRA 양성율은 나이가 증가함에 따라 증가하였다. 20대(n=279)의 TST 양성율은 9.3%, IGRA 양성율은 7.5%, 30대(n=623)의 TST 양성율은 27.0%, IGRA 양성율은 15.4%, 40대(n=862)의 TST 양성율은 42.8%, IGRA 양성율은 35.6%, 50대(n=382)의 TST 양성율은 51.3%, IGRA 양성율은 50.5%, 60대(n=40)의 TST 양성율은 27.5%, IGRA 양성율은 50.0%이었다(Fig. 3).
TST 와 IGRA 검사의 일치도를 Table 2에 정리하였다.
TST (−)/IGRA (−)은 54.4%, TST (−)/IGRA (+)은 10.3%, TST (+)/IGRA (−)은 16.4%, TST (+)/IGRA (+)은 18.8%의 분포를 나타내었다. 이 두 검사의 일치도는 저조하였다(kappa=0.390) (Table 2).
TST 양성에 영향을 미치는 요인으로 연령, 남성, BMI 지수, 흉부 방사선 촬영에서 자연 치유된 결핵 흔적, 흡연력, 직종 중의 간호보조원과 방사선사 및 임상병리사, 120개월 이상의 근무 기간, 고혈압과 당뇨로 나타났다(P< 0.05). 다변량 분석에서는, 연령 증가가 TST 양성과 가장 연관성이 높은 것으로 나타났다. 20대에 비해 50대는 OR 6.631씩 잠복결핵 감염의 위험이 증가하는 것으로 나타났다(95% CI 2.802-15.694, P<0.001). 그 외에도 남성(OR 2.331, 95% CI 1.599-3.398, P<0.001), 비만(OR 2.723, 95% CI 1.272-5.832, P=0.010), 흉부 방사선 촬영에서 자연 치유된 결핵 흔적이(OR 2.703, 95% CI 1.122-6.510, P<0.27) 영향을 끼치는 것으로 나타났다. 그러나 근무 기간은 영향을 미치지 않았다(Table 3).
Factors assoicated with a positive TST result and a positive IGRA result
IGRA 양성 결과에는 연령, 남성, BMI 지수, 흉부 방사선 촬영에서 자연 치유된 결핵 흔적, 흡연력, 직종, 240개월 이상의 근무 기간, 고혈압이 영향을 미치는 것으로 나타났다(P<0.05). 다변량 분석 결과, 가장 큰 영향을 미치는 요인은 연령이었다. 20대에 비해 40대는 OR 4.272 (95% CI 1.819-10.028, P<0.001), 50대는 OR 6.391 (95% CI 2.611-15.644, P<0.001), 60대 이상은 OR 7.597 (95% CI 2.433-23.725, P<.001)로 IGRA 양성의 위험도가 높았다. 그리고 흉부 방사선 촬영에서 자연 치유된 결핵 흔적이 OR 5.166씩(95% CI 1.953-13.667, P<0.001) 잠복결핵 감염의 위험이 높은 것으로 나타났고, 행정사무원에 비해 의사, 간호사와 방사선사 및 임상병리사는 잠복결핵 감염의 위험이 낮았다(Table 3).
Go to : 
이전 연구 중 의료기관 종사자를 대상으로 잠복결핵 감염의 유병률 및 위험인자, 두 검사의 일치도를 분석한 연구는 일부 진행되었지만 2,000명 이상의 3차 의료기관 종사자 중 결핵 환자 진료에 직접 참여하지 않는 종사자들의 잠복결핵 감염 유병률을 파악하고, 잠복결핵 감염과 관련된 요소를 분석한 연구는 없었다.
본 연구의 잠복결핵 유병률은 TST 양성 결과로(≥10 mm) 35.2% (770/2,186), IGRA 양성 결과로 29.0% (637/2,186)이었다. 국내 발표된 연구 중 단일 의료기관 종사자의 IGRA 양성은 각각 9.8% (138/1,407) [16], 16% (271/1,655) [17]이었고, 다기관 의사 및 간호사의 잠복결핵 유병률 조사에서는 TST 양성(TST≥10 mm) 기준으로 36.7% (181/493), IGRA 양성 기준으로 17.2% (85/493)인 결과가 있다[7].
다른 연구들에 비해, 본 연구의 TST 양성 결과는 높지 않았지만 IGRA 양성 결과는 상대적으로 높았다. 기존 연구와 본 연구를 비교하자면, 기존 연구들은 전체 대상자의 평균 연령이 30대 초반[7,16,17]으로 본 연구와 차이를 보여 유병률에 영향을 미쳤을 것이라 예상된다. 하지만 본 연구에 결핵 환자와의 접촉 가능성이 높은 부서에서 근무하는 의료진들은 제외되었기 때문에 오히려 유병률이 낮게 평가되었을 가능성도 배제할 수 없다.
TST와 IGRA 양성 결과는 연령이 증가함에 따라 높아지는 결과를 보였다. 특징적인 것은 60대 연령에서 TST 양성 결과만 감소하는 경향을 보였다. 또한 다변량 분석 시 연령은 TST 양성에 영향을 미치는 요인이었지만 유일하게 60대 연령에서는 영향을 미치지 않았다(OR=2.439, 95% CI: 0.759-7.839, P=0.131). 이것은 2016년 국민건강영양조사의 표본을 활용한 결핵 감염률 조사의 결과와 일치했다. 그들은 노령층에서 TST에 대한 면역 반응이 충분히 일어나지 않은 것과 관련이 있다고 추정하였다[6]. 한국은 1950년대부터 BCG 접종을 국가 정책으로 시행하여[18], 1960년 이전에 태어난 사람들은 BCG 접종을 받은 인구가 많지 않았을 것으로 추정되며 노령층에서 BCG 접종에 의한 위양성 영향이 적어 TST 양성율이 감소했을 가능성도 고려할 수 있지만 60세 이상 대상자가 1.8% (40/2,186)로 결론을 내리기엔 무리가 있어 보인다.
현재, 잠복결핵 감염을 진단하기 위해서는 TST와 IGRA를 사용하고 있지만, 이 두 검사 결과의 일치도는 기존의 타 연구에서 다양한 결과로 보고되고 있다[13,14,19,20]. 본 연구에서는 두 검사 동시 양성은 18.8%이었고, 두 검사의 일치도는 저조하였다(κ=0.390). 두 검사의 일치도에 대한 국가별 연구 결과에서, 국내의 경우 11.0% [7], 포르투갈은 30.4% [13], 중국은 14.1% [14] 일치된 결과율이 보고된 바 있다. 국내 3차 병원의 신규 간호사를 대상으로 한 TST와 IGRA 검사 연구에서, 두 검사 동시 양성율은 11.2%이었고, 일치도 역시 저조하였지만(κ=0.151 [95% confidence interval, 0.047-0.245]), BCG 접종의 과거력이 확인되지 않은 대상은 제외하고 결과를 재분석 시 두 검사 간의 일치도는 증가하였음을(κ=0.462 [95% confidence interval, 0.007-0.917]) 보고하였다[19]. 본 연구는 BCG 접종율을 조사하지 못하였지만 TST 양성율이 IGRA 양성율보다 높은 결과를 보였고, 과거 2회 이상 BCG 접종하거나 1세 이후에 BCG 접종한 경우에는 TST의 위양성율이 상당히 높은 것으로 알려져 있으므로[10], BCG 접종에 의한 TST 위양성 가능성을 고려할 수 있다.
본 연구에서 TST 양성과 IGRA 양성에 모두 영향을 미치는 요인은 연령과 흉부 방사선 촬영에서 자연 치유된 결핵 흔적으로 나타났다. Yeon 등의 연구와 Lee 등의 연구에서 연령이 증가할수록 잠복결핵 감염에 영향을 미치는 중요한 변수임은 일치하는 결과를 보였다[16,17]. 또한, 근무 기간은 단변량 분석에서 TST 양성과 IGRA 양성에 각각 영향을 주는 것으로 보였으나, 다변량 분석 시 영향을 미치는 변수에서 제외되었다. 이는 연령과 근무 기간은 대체적으로 비례하기 때문에 다변량 분석에서 유의한 위험인자로 확인되지 않았을 가능성이 있다. 다변량 분석 시 직종에서는 TST 양성에 영향을 미치는 변수는 간호사 직종만이 유일하였다(OR=1.511, 95% CI: 1.063-2.147, P=0.018). 이것은 간호사가 환자와 가장 빈번하게 접촉하기 때문일 것으로 추정된다. 반면 IGRA 양성에 영향을 미치는 직종은 단변량 분석 시 행정사무원에 비해 의료진들의 잠복결핵 감염에 위험이 더 높았으나, 다변량 분석 시 의사, 간호사와 방사선사 및 임상병리사는 행정사무원에 비해 잠복결핵 감염의 위험이 낮은 것으로 Lee 등의 연구와 일치하는 결과를 보였다[16]. 행정사무원에 비해 의료진들은 감염 관리 교육 및 격리 지침 준수 등의 기회가 많아 감염에 대한 노출이 감소했을 가능성도 있을 것으로 사료된다.
우리는 본 연구를 통해 3차 병원의 의료기관 종사자 중 결핵 환자 진료에 직접 참여하지 않는 종사자들의 잠복결핵 감염 유병률을 파악하고, 잠복결핵 감염과 관련된 요소를 파악할 수 있었다. TST에 비해 IGRA의 편리성 때문에 잠복결핵 감염의 진단 검사로 단독 시행하려는 추세이지만 두 검사 간의 일치도의 한계가 있음을 확인하였다. 체계적 문헌고찰에 따르면, 1회 선별 검사 시 TST 대신 IGRA를 시행하게 되면 양성 검사의 유병률이 낮아지며 잠복결핵 감염 치료가 필요한 의료기관 종사자의 수가 줄어들 것이라 내다보았다. 아직 검사의 유용성에 대해 추가적인 연구가 필요함을 언급하였다[21].
연구의 제한점으로 대상자가 직종과 연령이 편중되어 있었던 점을 감안하여 결핵환자와의 접촉이 빈번한 부서의 직원에 대한 잠복결핵 검사 결과를 종합하여 추가 분석을 할 필요가 있다.
Go to : 
REFERENCES
1. World Health Organization. 2013. Global tuberculosis report 2013. World Health Organization;Geneva:
2. World Health Organization. 2018. Global tuberculosis report 2018. World Health Organization;Geneva:
3. Cho KS. 2017; Tuberculosis control in the Republic of Korea. Health Soc Welf Rev. 37:179–212. DOI: 10.15709/hswr.2017.37.4.179.

4. Jensen PA, Lambert LA, Iademarco MF, Ridzon R. CDC. 2005; Guidelines for preventing the transmission of Mycobacterium tuberculosis in health-care settings, 2005. MMWR Recomm Rep. 54(RR-17):1–141.
5. Kiazyk S, Ball TB. 2017; Latent tuberculosis infection: an overview. Can Commun Dis Rep. 43:62–6. DOI: 10.14745/ccdr.v43i34a01. PMID: 29770066. PMCID: PMC5764738.

6. Oh KH. 2017. 7th Korea National Health and Nutrition Examination Survey 1st year(2016) tuberculin survey support and quality control. Korea Centers for Disease Control and Prevention;Cheongju:
7. Jo KW, Hong Y, Park JS, Bae IG, Eom JS, Lee SR, et al. 2013; Prevalence of latent tuberculosis infection among health care workers in South Korea: a multicenter study. Tuberc Respir Dis (Seoul). 75:18–24. DOI: 10.4046/trd.2013.75.1.18. PMID: 23946754. PMCID: PMC3741469.

8. Han S, Lee S, Park M. KCDC. Tuberculosis epidemic investigations in congregate settings, 2016.
9. Joint Committee for the Revision of Korean Guidelines for Tuberculosis. Korea Centers for Disease Control and Prevention. 2017. Korean guidelines for tuberculosis. 3rd ed. Korea Centers for Disease Control and Prevention;Cheongju: p. 1–232.
10. Lee KJ, Kang YA, Kim YM, Cho SN, Moon JW, Park MS, et al. 2010; Screening for latent tuberculosis infection in South Korean healthcare workers using a tuberculin skin test and whole blood interferon-gamma assay. Scand J Infect Dis. 42:672–8. DOI: 10.3109/00365548.2010.485575. PMID: 20482459.
11. Park JS, Lee JS, Kim MY, Lee CH, Yoon HI, Lee SM, et al. 2012; Monthly follow-ups of interferon-γ release assays among health-care workers in contact with patients with TB. Chest. 142:1461–8. DOI: 10.1378/chest.11-3299. PMID: 22556318.

12. Metcalfe JZ, Cattamanchi A, McCulloch CE, Lew JD, Ha NP, Graviss EA. 2013; Test variability of the QuantiFERON-TB gold in-tube assay in clinical practice. Am J Respir Crit Care Med. 187:206–11. DOI: 10.1164/rccm.201203-0430OC. PMID: 23103734. PMCID: PMC3570654.

13. Torres Costa J, Sá R, Cardoso MJ, Silva R, Ferreira J, Ribeiro C, et al. 2009; Tuberculosis screening in Portuguese healthcare workers using the tuberculin skin test and the interferon-gamma release assay. Eur Respir J. 34:1423–8. DOI: 10.1183/09031936.00053809. PMID: 19948911.
14. He G, Li Y, Zhao F, Wang L, Cheng S, Guo H, et al. 2015; The prevalence and incidence of latent tuberculosis infection and its associated factors among village doctors in China. PLoS One. 10:e0124097. DOI: 10.1371/journal.pone.0124097. PMID: 25996960. PMCID: PMC4440671.

15. Landis JR, Koch GG. 1977; An application of hierarchical kappa-type statistics in the assessment of majority agreement among multiple observers. Biometrics. 33:363–74. DOI: 10.2307/2529786. PMID: 884196.

16. Lee SH, Lee YL, Kim YC, Kim EJ, Heo JY, Choi YH. 2019; Prevalence and risk factors of latent tuberculosis infection among healthcare workers. Korean J Healthc Assoc Infect Control Prev. 24:52–9. DOI: 10.14192/kjicp.2019.24.2.52.

17. Yeon JH, Seong H, Hur H, Park Y, Kim YA, Park YS, et al. 2018; Prevalence and risk factors of latent tuberculosis among Korean healthcare workers using whole-blood interferon-γ release assay. Sci Rep. 8:10113. DOI: 10.1038/s41598-018-28430-w. PMID: 29973678. PMCID: PMC6031657.

18. Korea Centers for Disease Control and Prevention. 2017. Epidemiology and prevention of vaccine preventable diseases. 5th ed. Korea Centers for Disease Control and Prevention;Cheongju: p. 105–7.
19. Lee K, Han MK, Choi HR, Choi CM, Oh YM, Lee SD, et al. 2009; Annual incidence of latent tuberculosis infection among newly employed nurses at a tertiary care university hospital. Infect Control Hosp Epidemiol. 30:1218–22. DOI: 10.1086/648082. PMID: 19848602.

20. Hung WT, Lee SS, Sy CL, Wu KS, Chen JK, Tsai HC, et al. 2015; Prevalence of latent tuberculosis infection in BCG-vaccinated healthcare workers by using an interferon-gamma release assay and the tuberculin skin test in an intermediate tuberculosis burden country. J Microbiol Immunol Infect. 48:147–52. DOI: 10.1016/j.jmii.2013.07.008. PMID: 24071516.

21. Zwerling A, van den Ho S, Scholten J, Cobelens F, Menzies D, Pai M. 2012; Interferon-gamma release assays for tuberculosis screening of healthcare workers: a systematic review. Thorax. 67:62–70. DOI: 10.1136/thx.2010.143180. PMID: 21228420.

Go to : 




 PDF
PDF Citation
Citation Print
Print



 XML Download
XML Download