Abstract
대상 및 방법
1987년 3월부터 2014년 3월까지 전남대학교병원에 내원한 23명의 환자를 후향적 연구를 실시하였다. 대퇴골두 침범 부위에 따라 대퇴골두의 골단판 반흔 및 성장판을 침범하지 않은 Type I, 골단판 반흔 및 성장판을 침범한 Type II로 구분하였다. 단순방사선 촬영을 통해 대퇴경간각 및 비구–전자간 거리를 측정하였으며 측면사진을 통해 전방만곡을 측정하였다. 하지의 teleoroentgenogram을 통해 하지부동 및 하지 역학축의 변화를 측정하였다. 골스캔을 통해 하지병변의 위치와 변형을 확인하였다. 변형 교정 및 골절 치료를 위한 내고정술 전후의 대퇴경간각, 비구-전자간 거리를 비교하여 수술 후 교정의 소실 정도를 확인하였다.
결과
총 23명(46하지) 중 23명(28하지)에서 근위 대퇴부에 병변이 있었다. Type I은 15/23명(16/28하지), Type II는 9/23명(12/28하지)이었다. 근위 대퇴골의 술 전 대퇴경간각은 Type I에서 116.8도, Type II에서 95.3도를 보였고, 비구–전자간 거리는 Type I에서 12.08 mm, Type II에서 −5.54 mm를 보여 Type II에서 의미 있게 변형이 심하였다. 수술 직후 변형 교정에 뚜렷한 호전을 보였으나 시간이 경과함에 따라 Type II의 경우 변형 교정이 소실됨을 보였다(대퇴경간각 Type I: 133.8–130.8도, Type II: 128.6–116.9도, 비구–전자간 거리 Type I: 17.66–15.72 mm, Type II: 7.44–4.16 mm). 전방 만곡은 Type I에서 평균 12.74도, Type II에서 평균 20.19도를 보였다. 실제 하지부동을 보인 총 9명에서 평균 12 mm 의 차이를 보였으며, 하지 역학축은 술 전을 기준으로 외측 편위 4하지, 내측 편위 7하지를 보였다
초록
Purpose
To evaluate the treatment result in polyostotic fibrous dysplasia classified according to the involvement of the femoral head.
Materials and Methods
Twenty-three patients from March 1987 to March 2014 were reviewed retrospectively. Patients with no involvement of the physeal scar in the femoral head were classified as Type I, and those with involvement of the physeal scar were classified as Type II. A plain radiograph was used to measure the femoral neck shaft angle, articulo-trochanteric distance (ATD), and anterior bowing through the lateral view. A teleoroentgenogram of the lower limb was used to measure the leg length discrepancy and lower extremity mechanical axis. The pre- and postoperative femoral neck-shaft angle and ATD were compared to assess the degree of correction of the deformity.
Results
Among a total of 46 cases (23 patients), 28 cases (23 patients) had lesions in the proximal femur. Type I were 16/28 cases (15/23 patients) and Type II were 12/28 cases (9/23 patients). The preoperative proximal femoral neck-shaft angle was 116.8° in Type I and 95.3° in Type II. The ATD was 12.08 mm in Type I and −5.54 mm in Type II. The deformity correction showed significant improvement immediately after surgery, the deformity correction was lost in Type II (neck shaft angle Type I: 133.8°–130.8°, Type II: 128.6°–116.9°, and ATD Type I: 17.66–15.72 mm, Type II: 7.44–4.16 mm). The extent of anterior bowing was 12.74° in Type I and 20.19° in Type II. The mean differences of 12 mm between the 9 patients who showed a leg length discrepancy and the lower extremity mechanical axis showed 4 cases of lateral deviation and 7 cases of medial deviation.
Conclusion
In polyostotic fibrous dysplasia, when the femur head is involved, the femur neck shaft angle, ATD, and anterior bowing of the femur had more deformity, and the postoperative correction of deformity was lost, suggesting that the involvement of the femoral head was an important factor in the prognosis of the disease.
섬유성 이형성증(fibrous dysplasia)은 정상 해면골과 골수가 섬유성 조직과 같은 작은 침상형태의 미성숙골로 대체되어 나타나는 질환으로 반복적인 골절과 변형을 야기하는 진행성 질환이다.1) 대부분의 경우 단발성(monostotic fibrous dysplasia) 형태로 발병하지만 20%–30%의 경우 다발성 형태(polyostotic fibrous dysplasia)로 발병하고, 다발성이면서 색소 침착 및 성적 조숙 등 내분비 장애가 동반된 경우를 McCune-Albright 증후군으로 분류하였다. 이러한 다발성 섬유성 이형성증의 경우 대퇴골, 경골, 두개골 및 늑골 등 침범하는 골의 부위가 다양하지만 특히 대퇴경부를 포함하는 근위 대퇴부에 가장 호발하며, 이 부위는 체중부하를 지속적으로 받으며 약해진 근위 대퇴부에 강한 둔근(gluteal muscle)이 작용하면서 물리적 힘에 의해 병적 골절을 흔히 유발한다. 병적 골절이 반복되면서 점진적으로 내반고와 만곡이 진행하여 Shepherd’s crook 변형, 하지 단축을 초래하고 이로 인한 파행을 유발하게 된다.2) 대퇴골두의 침범 부위에 따라 근위 대퇴부의 변형 정도가 영향을 받는데, 이에 대한 세부적인 분류법은 확립되어 있지 않다.34) 또한 근위 대퇴부의 전후방 사진을 통한 관상면(coronal plane)의 변형에 대해서는 많은 연구가 보고되고 있으나 시상면(sagittal plane)에서의 변형 및 전반적인 하지의 정렬에 대해서는 제한적인 보고가 있을 뿐이다. 이에 저자들은 다발성 섬유성 이형성증에서 대퇴골두의 침범 부위에 따른 근위 대퇴골의 변형 정도를 분석하고, 측면상의 변형 및 하지의 전반적인 변형양상을 확인하고자 하였다. 또한 하지에서 대퇴골 이외의 병변의 위치와 변형을 분석하고 술 전후의 대퇴경간각, 비구–전자간 거리를 비교하여 수술 후 교정의 소실 정도를 보고하고자 하였다.
1987년 3월부터 2014년 3월까지 전남대학교병원에 내원하여 다발성 섬유성 이형성증을 진단 받은 환자 중에서 최소 1년 이상 추시 관찰이 가능하였던 29명의 환자 중 근위 대퇴골의 병변이 없거나 이차적으로 골육종이 발생하여 추가적인 치료가 필요했던 6명의 환자를 제외한 총 23명의 환자를 대상으로 임상기록 등을 이용하여 후향적으로 분석하였다. 환자의 처음 증상 발생 시 평균 나이는 전체 24.3세(범위 3–54세)였고, 평균 추시기간은 8.6년(범위 1.01–24.8년)이었다. 남자 10명, 여자는 13명이었으며, 내원 시 골의 성장이 끝난 17세 이상은 12명, 성장이 남아 있는 16세 이하의 환자는 11명이었다. 그 중 다발성 섬유성 이형성증 환자는 21명, McCune-Albright Syndrome 환자는 2명이었다.
23명의 양측 하지 46하지 중 28하지(23명)에서 근위 대퇴부에 병변이 있었다. 총 28하지 중 25하지에서 수술적 치료를 시행하였으며 변형 교정을 목적으로 14하지, 병적 골절로 인해 11하지에서 수술을 시행하였다. 골수내강 고정술을 22하지에서 시행하였고, 금속판을 이용한 내고정술은 3하지에서 시행하였다. 병적 골절이 발생해 내고정술을 시행할 때도 근위 대퇴부의 내반 변형 정도에 따라 변형 교정을 위해서 절골술을 시행하였다. 변형 교정을 위해 절골술을 시행할 때는 근위 대퇴부의 전자간 또는 전자하부 외반 절골술을 통해 변형을 교정하였으며 견고한 고정을 위해 병변보다 원위부까지 고정물을 고정하였다.
단순 방사선 촬영을 이용하여 근위대퇴부 병변의 위치 및 변형 정도를 확인하였다. 전신범위를 확인하기 위하여 골스캔을 시행하였고, 하지의 전반적인 변형양상을 확인하기 위해 하지의 teleoroentgenogram을 확인하였다. 소아의 경우 성장판을 기준으로 성장판 하부의 범위를 침범한 경우를 Type I, 성장판 상부의 범위까지 침범한 경우를 Type II로 분류하였고, 성장판이 닫힌 성인의 경우 대퇴골두의 골단판 반흔(physeal scar) 이하의 영역만 침범한 경우를 Type I, 골단판 반흔 상부의 범위까지 침범한 경우를 Type II로 구분하였다.
근위 대퇴골의 변형 정도를 평가하기 위해 단순 방사선 촬영 전후방 사진에서 대퇴경간각(neck shaft angle), 비구–전자간 거리(articulo-trochanteric distance)를 측정하였다(Fig. 1). 두 명의 정형외과 의사가 6주의 간격을 두고 반복해서 측정하였으며 측정한 값의 평균값을 사용하였다. 수술을 시행한 25하지에서는 술 전 시행한 방사선 검사를 이용해 측정하였고, 수술을 시행하지 않은 3하지에서는 최종 추시 시 시행한 방사선 검사를 이용하여 측정하였다. 시상면의 변형을 평가하기 위해 대퇴골 전장의 단순 방사선 측면 사진상 대퇴골 간부의 전방 피질골의 연장선과 대퇴골 근위부 전방 피질골이 이루는 전방 만곡(anterior bowing)의 최대 각도를 측정하였다(Fig. 2). 하지의 teleoroentgenogram으로 하지 부동 및 하지 역학축과 같은 하지의 전반적인 변형 정도를 평가하고, 하지에서 대퇴골 이외의 경골 및 비골, 족부에서의 병변의 위치와 변형을 확인하였다. 하지의 teleoroentgenogram에서 대퇴골두 중심으로부터 거골 상방 관절면의 중심으로 이어지는 선을 하지의 역학축으로 정의하였으며, 경골 근위부 관절면의 중심은 과간 융기의 중심점으로 정하여 내측편위와 외측편위를 측정하였다. 수술을 시행한 25하지에서 수술 후 교정의 소실 정도를 평가하기 위해 대퇴경간각과 비구–전자간 거리를 수술 전후 주기적으로 측정하여 비교하였다.
Type I과 Type II에서 대퇴경간각과 비구–전자간 거리를 술 전, 수술 직후, 술 후 1년, 2년, 최종 추시 시에 측정한 값을 비교 분석하였다. 각각의 영상의학적 평가 결과 분석은 Mann–Whitney test로 시행하였고 유의수준은 0.05 이하로 하였다
대퇴경간각과 비구–전자간 거리에서 신뢰도를 평가하기 위해 각각의 검사자간 또는 검사자내 일치도를 카이제곱 검정을 사용하여 급내 상관계수(intraclass correlation coefficient, ICC)를 통해 구하였다. 카이제곱 검정을 사용하여 구한 ICC 값이 0.4 미만일 경우 낮은 신뢰도를 보이며, 0.4 이상 0.7 미만의 경우 중등도의 신뢰도, 0.7 이상의 경우 높은 신뢰도를 갖는다고 해석하였다. 통계분석은 SPSS 프로그램(ver. 16.0; SPSS Inc., Chicago, IL, USA)을 이용하였다. 본 연구는 연구대상자에 대한 기존의 의무기록을 이용한 후향적 연구로 전남대학교병원 의학 연구 윤리심의위원회(Institutional Review Board)의 승인을 거쳐 진행되었다(No. TMP-2017-056).
23명(28하지)에서 Type I은 15/23명(16/28하지), Type II는 9/23명(12/28하지)이었다(Table 1, 2). 대퇴경간각은 Type I에서 116.8도, Type II에서 95.3도를 보였고(p=0.011), 비구–전자간 거리는 Type I에서 12.08 mm, Type II에서 -5.54 mm를 보여(p=0.003) Type II에서 의미 있게 변형이 심하였다(Fig. 3, 4). 대퇴골 측면상의 전방 만곡은 전체 군에서 평균 16.05도였으며 Type I에서 평균 12.74도, Type II에서 평균 20.19도의 전방 만곡을 보여(p=0.013) 측면상의 변형도 Type II에서 의미 있게 변형이 심하였다. 하지의 teleoroentgenogram상 양측에 병변이 있었던 7명을 제외한 16명 중 실제 하지부동을 보인 총 9명(56.3%)에 있어서 5명은 평균 12.6 mm의 하지 연장을 보였으며, 4명은 평균 11.25 mm의 하지 단축을 보였다. 하지 역학축은 술 전을 기준으로 하였을 때 정상이었던 환자는 12명이었고 외측 편위 4명(17.36 mm), 내측편위 7명(17.53 mm)이었다. Type I에서는 외측 편위 2명(14.14 mm), 내측 편위(17.93 mm) 5명이었고 Type II에서는 외측 편위 2명(20.60 mm), 내측 편위 2명(16.52 mm)이었다.
대퇴경간각의 검사자간 ICC는 0.584, 검사자내 ICC는 0.692로 중등도의 상관관계를 보였고, 비구–전자간 거리의 검사자간 ICC는 0.843, 검사자내 ICC는 0.872로 높은 상관관계를 보였다.
단순 방사선 사진, 골스캔과 teleoroentgenogram상 총 46하지(23명) 중 근위대퇴부에 병변이 존재한 경우는 28하지(23명)로, 우측 12하지(12명/23명), 좌측 16하지(16명/23명)였다. 23명의 환자 중 7명에서 양측성으로 병변을 나타내었으며, 16명에서 편측성으로 병변을 나타내었다. 편측성으로 병변을 나타낸 경우 각각 우측 8명, 좌측 8명이었다. 근위 대퇴골의 병변이 있는 28하지 중 경골에 병변이 동반된 경우는 19하지, 비골에 병변이 동반된 경우는 14하지, 족부에 병변이 동반된 경우는 8하지였다. 근위 대퇴골에 병변이 있는 28하지 중 근위 대퇴골에만 병변이 있는 경우는 7예, 대퇴골 간부까지 병변이 있는 경우는 17예, 대퇴골 원위부까지 전장에 걸쳐 병변이 있는 경우는 4예였다. 경골에 병변이 동반된 19하지 중 경골 간부에만 병변이 있는 경우는 11예였고, 경골의 근위부와 간부에 병변이 있는 경우는 3예, 경골 전장에 걸쳐 병변이 있는 경우는 5예였다. 비골에 병변이 있는 14하지 중 비골 간부에만 병변이 있는 경우는 12예였으며, 비골의 근위부와 간부에 걸쳐 병변이 있는 경우가 1예, 비골의 원위부에만 병변이 있는 경우가 1예였다.
다발성 섬유성 이형성증은 흔하지 않은 양성 질환으로 내분비적 이상을 동반하는 경우가 많으며 병변이 크고 진행하는 양상을 보여 치료가 어렵고 결과 역시 예상이 힘든 것으로 알려져 있다.15678) 따라서 근위 대퇴부의 변형 정도를 예측하기 위한 세부적인 분류법이 필요할 것으로 생각되나 아직까지는 분류법이 확립되어 있지 않다.34) 또한 현재까지는 주로 근위 대퇴부의 내반 변형에 대해서만 연구가 이루어지고 있고 측면상에서의 변형 및 전반적인 하지의 변형에 대해서는 보고한 바가 없었으며, 수술적 치료 후의 주기적인 외래 추시를 통하여 교정의 소실양상을 분석한 보고도 없었다.29101112131415)
본 연구에서는 다발성 섬유성 이형성증 환자에서 근위대퇴부의 병변이 골단판 반흔을 넘어 대퇴골두 침범 여부에 따라 병변의 진행양상 및 수술적 치료의 예후가 달라지는 것에 착안하여 근위대퇴부의 병변을 골단판 반흔의 하방, 즉 대퇴경부까지 침범한 군(Type I)과 골단판 반흔의 상방, 즉 대퇴골두를 침범한 군(Type II)으로 나누어 하지의 전반적인 변형양상 및 수술적 치료 후 교정의 소실 정도를 분석하여 분류 기준을 세우고자 하였다.
섬유성 이형성증 환자에서 변형의 정도를 측정하기 위해 대부분 대퇴경간각을 사용하였으나, 대퇴경간각은 대퇴골의 내반변형이 심한 경우 대퇴골 간부의 기준점을 잡기 힘들어 측정자간의 오류가 발생하는 문제가 발생하였다(ICC=0.584). 이에 이 연구에서는 비구–전자간 거리라는 지표를 이용하여 섬유성 이형성증 환자에서 변형의 진행 정도를 비교하고자 하였으며(ICC=0.843), 수술적 치료 전후 비교와 수술 후 외래 추시기간 동안 주기적인 지표 측정을 통하여 수술 후 병변의 진행양상에 대해서도 고찰하고자 하였다. 비구–전자간 거리와 대퇴경간각의 경우 술 전에 비해 술 후에 건측과 비슷한 정도로 교정되었으나 추시 기간이 지남에 따라 다시 변형이 진행해가는 양상을 볼 수 있었다. 이를 통해 수술적 치료 후에도 시간이 지남에 따라 병변의 변형이 진행해간다는 것을 알 수 있었다. 특히, Type I에 비해 Type II에서 대퇴경간각 및 비구–전자간 거리, 대퇴골의 전방 만곡 등을 비교해보았을 때 훨씬 변형의 양상이 심함을 알 수 있었으며, 수술적 치료 후에도 교정의 소실 정도가 심한 것을 알 수 있었다.
하지의 변형에 있어 대퇴골의 내반변형에 대해서만 대부분의 논문에서 서술하고 있으나 이는 하지의 전반적인 변형을 고려하지 못하였다. 이에 대해 대퇴골의 방사선 측면 사진을 통해 대퇴골의 전방 만곡 등을 평가하였으며, 하지 역학축 및 하지부동 등을 통해 하지의 전반적인 변형의 양상을 평가하였다. 실제로 대부분의 대퇴골에 있어서 내반변형을 보이는 것에 비해 하지 역학축이 내측 편위를 보인 경우는 7명에 불과한 것으로 보아, 교정을 위해 대퇴골 및 경골의 이차적 외반 변형이 흔하게 동반되었다고 생각할 수 있다. 하지의 전반적인 이차적 변형을 이해하기 위해 동반된 하지 병변의 위치를 분석해 보았을 때, 28하지 중 19하지에서 경골의 병변이 동반되었으며 14하지에서 비골의 병변이 동반되어 있었다. 경골과 비골의 병변으로 인한 변형을 분석해봤을 때 대퇴골의 내반변형에 대해 하지 역학축의 변화로 인해 외반슬 또는 경골의 간부에서 외반변형이 이차적으로 발생함을 알 수 있었다.
따라서 다발성 섬유성 이형성증 환자에 있어 치료를 고려할 때 단순히 근위 대퇴부의 대퇴경간각 및 비구–전자간 거리 등에 국한하여 치료를 하기보다는 전반적인 하지의 정렬을 고려하여 절골술 등의 추가적인 치료도 고려해야 할 것으로 보인다.
다발성 섬유성 이형성증 환자는 Type I에 비해 Type II에서 대퇴경간각 및 비구–전자간 거리, 대퇴골의 전방 만곡에서 훨씬 심한 변형 양상을 보이고 있었다. 수술적 치료 후에도 시간이 지남에 따라 반복적인 체중부하와 압박으로 미세골절이 발생하면서 병변의 변형이 진행해가는 것을 알 수 있었고, 교정의 소실 정도 역시 Type II에서 심한 양상을 보였다. 이를 통해 병변의 대퇴골두 침범 여부가 환자의 예후에 중요한 인자임을 알 수 있었으며 이를 기준으로 분류하는 것이 예후를 예측하는 중요한 기준이 될 것으로 생각된다. 근위대퇴부의 변형을 정확히 분석하기 위해 기존에 사용하던 대퇴경간각에 비해 측정자간 오류가 적은 비구–전자간 거리는 유용하게 사용될 수 있을 것으로 생각된다. 또한 수술적 치료를 시행할 때 고관절의 역학적 변화를 야기하므로 대퇴경간각 및 비구–전자간 거리 등의 변화뿐만 아니라 측면상의 전방 만곡 및 하지 역학축, 하지부동 등 전반적인 하지의 정렬을 고려해야 할 것으로 생각된다.
Figures and Tables
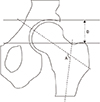 | Figure 1Schematic diagram of the proximal femur clinical parameter. Neck shaft angle (A) is the angle formed by the femoral shaft axis and femoral neck. Articulo-trochanteric distance (B) is the distance between the upper margin of the femoral head and the proximal tip of the greater trochanter. |
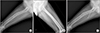 | Figure 2Type II (patients with involvement of the physeal scar in the femoral head) deformity in a 45-year-old female patient. (A) Lateral view of the right femur shows anterior bowing of the femoral subtrochanteric regions. (B) Lateral view of contralateral femur shows normal appearance of bowing. (C) Measurement method of anterior bowing. |
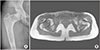 | Figure 3Type I (patients with no involvement of the physeal scar in the femoral head) deformity in a 32-year-old female patient. (A) Fibrous dysplasia is present throughout the femoral neck and trochanteric and subtrochanteric regions. The neck-shaft angle is varus (108°) and articulo-trochanteric distance is 11.43 mm. A fracture was present in the intertrochanteric region. (B) Fibrous dysplasia is present in the femoral neck. |
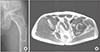 | Figure 4Type II (patients with involvement of the physeal scar in the femoral head) deformity in a 47-year-old male patient. (A) Fibrous dysplasia is present throughout the femoral head and neck and trochanteric and subtrochanteric regions. The neck-shaft angle was varus (110°) and articulo-trochanteric distance was 6.89 mm. (B) Fibrous dysplasia is present in the femoral head. |
 | Figure 5Details of the radiographic outcomes (neck shaft angle). Type I, patients with no involvement of the physeal scar in the femoral head; Type II, patients with involvement of the physeal scar in the femoral head; Preop, preoperative; Postop, postoperative; POD, postoperative day; F/U, follow-up. |
 | Figure 6Details of the radiographic outcomes. Type I, patients with no involvement of the physeal scar in the femoral head; Type II, patients with involvement of the physeal scar in the femoral head; ATD, articulo-trochanteric distance; Preop, preoperative; Postop, postoperative; POD, postoperative day; F/U, follow-up. |
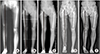 | Figure 7Type II (patients with involvement of the physeal scar in the femoral head) deformity in a 20-year-old female patient. (A) Preoperative, Shepherd's crook deformity was present in the right proximal femoral shaft. (B) Postoperative 1 year, the shepherd's crook deformity was corrected with a valgus osteotomy, and the contralateral side was corrected with a shortening osteotomy to correct for leg length discrepancy. (C) Postoperative 3 years, shows a maintained mechanical axis. (D) Postoperative 5 years, tibia shaft fracture occurred, and an intramedullary nail was inserted into tibia shaft. (E) Last follow-up teleoroentgenogram shows secondary genu valgum and mechanical axis lateral deviation. |
References
2. Harris WH, Dudley HR Jr, Barry RJ. The natural history of fibrous dysplasia. An orthopaedic, pathological, and roentgenographic study. J Bone Joint Surg Am. 1962; 44-A:207–233.
3. Zhang X, Chen C, Duan H, Tu C. Radiographic classification and treatment of fibrous dysplasia of the proximal femur: 227 femurs with a mean follow-up of 6 years. J Orthop Surg Res. 2015; 10:171.

4. Ippolito E, Farsetti P, Boyce AM, Corsi A, De Maio F, Collins MT. Radiographic classification of coronal plane femoral deformities in polyostotic fibrous dysplasia. Clin Orthop Relat Res. 2014; 472:1558–1567.

5. Stephenson RB, London MD, Hankin FM, Kaufer H. Fibrous dysplasia. An analysis of options for treatment. J Bone Joint Surg Am. 1987; 69:400–409.
6. Reed RJ. Fibrous dysplasia of bone. A review of 25 cases. Arch Pathol. 1963; 75:480–495.
7. Funk FJ Jr, Wells RE. Hip problems in fibrous dysplasia. Clin Orthop Relat Res. 1973; (90):77–82.

8. Lee HK, Kim HJ, Huh MG, Yeo BG. Treatment of fibrous dysplasia. J Korean Orthop Assoc. 1990; 25:1487–1495.

9. Weinstein LS, Shenker A, Gejman PV, Merino MJ, Friedman E, Spiegel AM. Activating mutations of the stimulatory G protein in the McCune-Albright syndrome. N Engl J Med. 1991; 325:1688–1695.

10. Enneking WF, Gearen PF. Fibrous dysplasia of the femoral neck. Treatment by cortical bone-grafting. J Bone Joint Surg Am. 1986; 68:1415–1422.

11. Freeman BH, Bray EW 3rd, Meyer LC. Multiple osteotomies with Zickel nail fixation for polyostotic fibrous dysplasia involving the proximal part of the femur. J Bone Joint Surg Am. 1987; 69:691–698.

12. Guille JT, Kumar SJ, MacEwen GD. Fibrous dysplasia of the proximal part of the femur. Long-term results of curettage and bone-grafting and mechanical realignment. J Bone Joint Surg Am. 1998; 80:648–658.

13. Ippolito E, Bray EW, Corsi A, et al. Natural history and treatment of fibrous dysplasia of bone: a multicenter clinicopathologic study promoted by the European Pediatric Orthopaedic Society. J Pediatr Orthop B. 2003; 12:155–177.





 PDF
PDF ePub
ePub Citation
Citation Print
Print






 XML Download
XML Download