Abstract
개방형 경골 근위부 절골술은 무릎의 내반 변형을 동반한 내측 구획의 슬관절 관절염을 치료하는 데 선호되는 수술방법이다. 이 치료법은 내측 대퇴 경골 관절의 퇴행성 변화 및 하지 정렬의 이상을 동반한 환자의 역학적 축을 교정하여 병변부의 체중 부하를 감소시키는 데에 목적이 있다. 일반적으로 개방형 경골 근위부 절골술은 관절연골의 손상 범위와 환자의 연령을 고려하여 적절히 환자를 선택하고 정확한 술기로 수술을 시행하였을 때 만족스러운 임상결과를 보인다. 경골 절골술 중 내측 개방형 근위 경골 절골술은 폐쇄형에 비하여 수술 시간이 짧고 비교적 술기가 쉬운 장점이 있어 최근 널리 사용되고 있다. 이 종설에서는 개방형 경골 근위부 절골술에서 환자의 선택, 수술 전 평가 및 계획, 치료원칙과 수술 술기, 재활과정 및 합병증에 대한 최신 지견을 다루고자 한다.
초록
Proximal tibial osteotomy is the preferred method for treating medial compartment knee arthritis with varus deformity. The purpose of this treatment is to reduce the weight burden of the lesion by correcting the mechanical axis of the patient with degenerative arthritis of medial tibiofemoral joint and abnormal alignment. In general, the proximal tibial osteotomy provides satisfactory clinical results when suitable patient are selected by considering the extent of cartilaginous injury and the age of the patient and the correct technique is performed. In tibial osteotomy, medial open wedge osteotomy is used widely because of its short operation time and relatively simple technique. This review describes the current knowledge of patient selection, preoperative evaluation and planning, treatment principles, surgical techniques, rehabilitation procedures and complications in open wedge high tibial osteotomy.
개방형 경골 근위부 절골술(opening wedge high tibial osteotomy)은 내반 변형을 동반한 내측 구획에 국한된 초기나 중기의 슬관절 골관절염이 있는 환자에게 시행하는 수술적 치료 방법 중 하나이다. 1951년 프랑스의 Debeyre가 처음 시작한 후 그 제자인 Hernigou가 1987년에 추시 결과를 발표하면서1) 세상에 알려졌으며, 이 수술의 장점이 부각되면서 현재 전 세계적으로 널리 쓰이고 있다.2) 개방형 경골 근위부 절골술은 슬관절의 퇴행성 변화와 하지의 정렬 이상이 있는 환자의 역학적 축을 교정함으로써 병변부의 과도한 체중 부하를 감소시키는 수술 방법이며 임상적으로는 절골술 후 관절 내측 구획의 섬유 연골의 재생을 관찰할 수 있다.3)
개방형 경골 근위부 절골술의 목적은 첫째, 관절 연골의 퇴행성 변화로 인해 대퇴골과 경골이 이루는 비정상적인 하지 정렬을 교정하여 내측 구획의 체중 부하를 외측의 건강한 관절면으로 옮기는 데에 있다. 둘째, 슬관절 내측구획의 관절염의 진행을 늦춤으로써 인공 관절 치환술로의 전환을 지연시키는 데에 있다.4) 최근 인공 관절 치환술의 발달로 개방형 경골 근위부 절골술의 시행은 감소 추세에 있지만 적절한 환자 선택, 정확한 수술계획 및 다양한 수술기법을 통해 절골술이 유리한 치료 결과를 제공할 수 있다는 것은 명백한 사실이다.2) 따라서 성공적인 개방형 경골 근위부 절골술을 위해서는 관절 연골의 손상 범위와 환자의 연령을 고려한 환자의 선택, 올바른 수술 전 계획 그리고 정확한 수술기법이 성공적인 결과를 위한 필수 요소이다.
수술을 결정하기 전 환자의 나이, 증상, 직업, 활동력, 수술 과거력 및 수술 결과에 대한 기대 등을 문진을 통해 고려되어야 한다. 수술 전 슬관절에서 시행해야 하는 신체검진으로는 슬관절 운동 범위 측정, 신전기전 이상으로 생긴 슬개 대퇴관절 병변의 평가, 골연골 손상을 시사하는 내반 부하 검사 시 내측 구획의 마찰음, 인대손상에 의한 슬관절 불안정성의 여부, 하지 부동에 대한 평가 등이 반드시 시행되어야 한다.12)
방사선 검사는 기본적으로 직립 슬관절 전후방 방사선 촬영(bilateral standing antero-posterior view)과 45° 굴곡 양측성 체중 부 하 촬영(Rosenberg view)을 통해 내측 골관절염 및 내반 변형을 정확히 평가해야 하며 측면 방사선 촬영(lateral views)과 Sky line view로 슬개-대퇴 관절염 유무를 확인할 수 있고 슬개골의 높이 를 평가함으로써 수술 전후의 슬개골의 높이 변화를 확인할 수 있다.13) 또한 기립 자세로 대퇴 골두에서 슬관절을 포함하여 족근 관절까지 촬영할 수 있는 하지 전장 방사선 영상(scanogram)을 시 행해서 하지 정렬을 평가한다. 추가 검사로 슬관절 내반 및 외반 부하 검사를 시행해서 불안정성 및 전위 유무를 확인해야 한다.5)
개방형 경골 근위부 절골술에서 절골 후 체중 부하선을 목표 범위에 위치시키는 방법은 정확하고 세밀해야 한다. 이상적인 수술 후 하지 정렬은 수술 후 하지 전장 방사선 영상에서 역학적 축으로부터 3°–5° 외반 또는 62%–65%에 체중 부하선을 위치시키는 것이 임상적으로 결과가 좋다고 알려져 있다.3) 목표 범위에 위치시키는 방법에는 여러 가지가 있다.
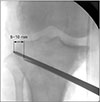
먼저 기존의 고식적인 방법으로 방사선 투시기(C-arm)를 이용한 방법이 있고 수술 시 쇠 줄이나 쇠 줄자 등을 이용하여 역학적 축이 관절면의 외측 62%–65%에 위치하는지를 확인하는 방법이 있으며(Fig. 1) 최근에는 컴퓨터 항법장치(navigator)를 이용하여 실시간으로 하지 정렬을 확인하는 방법이 있다.14) 그러나 이들은 비 체중 부하(non-weight bearing) 방법으로 실제 환자의 체중 부하 시 상황을 반영하지 못하는 단점이 있다.
체중 부하 시 교정각을 측정하는 방법으로 Miniaci 등15)과 Dugdale 등12)의 측정 방법이 있으며, 먼저 Miniaci 방법은 컴퓨터 화면에서 체중 부하 하지 전장을 이용하여 측정하는 방법으로 역학적 축(A)을 그린 다음 원하는 위치를 지나는 새로운 역학적 축(A′)을 그린 후 경첩 부위(H)를 지나는 선 HA와 HA′가 이루는 각을 교정각도로 하는 방법이다(Fig. 2A). Dugdale 방법은 수술 후 체중 부하 선이 경골 전체의 너비를 100으로 하였을 때 내측에서 62.5% 이르도록 교정각을 만드는 것이 목표이며 고관절의 중심과 경거골 관절의 중심에서 경골 고평부의 62.5%부위에 이르는 선을 그었을 때 이 두 선의 사이의 각도를 교정각도로 하는 방법이다(Fig. 2B). 하지만 이 두 방법은 컴퓨터 화면상 측정 오차가 발생할 수 있어 이를 보완하고자 체중 부하 하지 전장 방사선 영상을 촬영하여 이를 100% 인쇄해 교정각을 정하는 체중 부하 전장 사진(weight bearing scanogram)을 이용한 방법이 있으며 이는 교정할 체중 부하 위치(Fujisawa point)를 표시 후 절골술을 시행할 위치에서 가위를 이용해 가상선을 자르고 경첩에서 돌려서 대퇴 골두의 중심, Fujisawa point, 거골 중심이 일직선이 되도록 맞춘 후 고정을 하는 방법이다(Fig. 3).5) 그후 절골 간격을 자(ruler)로 측정하여 절골 간격 확인 및 골이식 여부를 결정하며 최근에는 체중 부하 하지 전장 방사선 영상을 이용한 방법과 방사선 투시기를 이용하는 방법을 함께 사용하는 경향이 있다.
먼저 수술 부위를 표기한다. 슬개건의 내측면과 경골 후방경계의 중간부위에 약 5–6 cm의 종절개를 가한 후 거위발건을 노출시켜 확인한 다음 부착부에서 ‘ㄱ’ 형태로 절개를 가한 후 후내측으로 견인시킨다(Fig. 4). 거위발건은 보존하고 수술할 수 있으나 금속판의 고정 후 이를 봉합하면 금속판과의 마찰로 인한 건염(tendinitis) 및 굴곡 구축(flexion contracture)을 유발할 수 있으므로 떼어내는 것이 좋다.16)
천부 내측 측부인대(superficial medial collateral ligament)를 부분 박리하는 방법은 2가지가 있으며, 첫째는 내측 측부인대를 확인한 후 절골 위치에서 관절면과 평행하게 횡절단(transection)하는 방법이고 둘째는 내측 측부인대를 절골 위치에서 박리하여 관절면의 압력을 줄여주는 방법이다. 이 중 인대를 횡절단하는 방법이 수술 시 시야가 좋다.16)
가이드핀 2개를 삽입해야 하는데 이때 핀의 삽입 위치가 가장 중요하다. 핀 삽입 전 슬관절을 약간 굴곡해야 방사선 투시기로 슬관절을 평행하게 관찰할 수 있다. 가이드 핀 삽입은 단층 절골술(uniplanar osteotomy)의 경우는 관절면 하방 3 cm에서 부근인 골간단 이행부(metaphyseal flare)에서, 이중 절골술(biplanar osteotomy)인 경우는 관절면의 하방 약 4 cm에서 시작한다. 골간단 이행부는 슬개건 부착 부위와 일치하며 관절선과 평행하게 형성되어 있어 이곳을 촉지하여 절골술을 시행한다. 먼저 전방 K-wire (Φ 2.0–2.4 mm)를 ‘safe zone’을 향해 삽입한다. ‘Safe zone’은 비골의 tip과 비골두의 circumference line 사이의 공간으로 외측에는 관절막이 있어 외측 피질골 골절로 인한 전위를 막을 수 있다(Fig. 5).17) 후방 K-wire (Φ 2.0–2.4 mm)는 첫 번째 K-wire와 평행하게, 후방 경사각과 평행하게 삽입하고 2개의 K-wire를 연결하는 면이 절골술을 위한 절개면이 된다.
절골술을 시작하기 전에 절골용 견인기(long tongue retractor)를 이용하여 신경 혈관을 보호해야 한다. 전기톱(oscillating saw)을 이용하여 삽입된 두 개의 가이드 핀 하방에서 절골을 시행하며 절골면의 50%–60% 이상부터는 절골도(osteotome)를 이용하여 조심스럽게 절골술을 시행한다. 이때 외측 피질에서 약 5–10 mm 전까지 충분히 절골술을 시행한다. 후방 피질이 두꺼우므로 충분히 절골을 시행하고 이후 절개면을 3 or 4 chisel을 이용하여 완성시킨다(Fig. 6).
3 chisel 기법 이용 시 첫 번째 chisel은 외측 피질골의 끝 부분에서 5–10 mm까지 삽입시키고 두 번째 chisel을 첫 번째를 따라 삽입시킨 후 두 개 사이로 세 번째 chisel을 삽입한다. 이후 조심스럽게 외반력을 가해 절골면을 열어주고 신연기(bone spreader)를 절골면 깊이 삽입한다. 신연기에 드라이버를 삽입하여 천천히 시계방향으로 돌려주고 방사선 투시기를 이용하여 하지 정렬과 교정 정도를 확인한다.
절골면을 유지하는 방법에는 여러 방법이 있으며 첫째는 금속 블록(metal block)을 사용하는 방법, 둘째는 신연기를 이용하는 방법, 셋째는 자가골(tricortical iliac bone graft)을 사용하는 방법, 마지막으로 인공뼈(synthetic bone block)를 이용하는 방법이 있다. 이들은 금속판을 삽입하기 전 절골 간격을 유지하는 데 유용한 방법이며 신연기는 계획된 수치보다 1–2 mm 더 열어주어야 하며 10 mm 이상 개방 시에는 조심스럽게 열어야 골절을 예방할 수 있고 금속 블록 또는 뼈 블록의 고정이 용이하다(Fig. 7).
절골술을 시작하기 전에 절골용 견인기를 이용하여 신경혈관을 보호해야 한다. 전기톱을 이용하여 삽입된 두 개의 가이드 핀 하방에서 절골을 시행하며 절골면의 50%–60% 이상부터는 절골도를 이용하여 조심스럽게 절골술을 시행한다. 이중 절골술에서 경골 결절을 보존하기 위한 추가적인 경골 결절의 절골은 첫 번째 절개된 면에 대하여 약 100°–110° 경사가 되도록 작은 전기톱을 이용해 절골을 시행한 후 단일 평면 절골술과 마찬가지로 3 or 4 chisel을 이용하여 절골 간격을 개방한다(Fig. 8).
단일 평면 절골술은 절골 위치상 절골 근위부에 3개의 금속나사를 고정할 수 있고 이로 인해 약한 고정력을 금속 블록 또는 뼈 블록을 사용하여 축성압박을 견딜 수 있게 할 수 있다. 먼저 방사선 투시기를 이용하여 금속판의 위치를 확인하고 필요에 따라 금속판의 위치를 조절한다. 개방형 경골 근위부 절골술 시행 시 후방경사(posterior slope)의 증가 및 슬개골의 높이 증가는 알려진 사실이다.6) 금속판을 뼈에 고정하는 경우 절골 근위부에 금속나사를 삽입하여 먼저 고정하고 이후 무릎을 과신전 및 발목을 내회전하여 절골 원위부의 금속나사를 고정해 하지의 외회전 및 슬관절의 후방 경사의 증가를 막을 수 있다. 마지막으로 금속 블록을 사용한 경우는 금속 블록과 연결된 금속나사를 고정한다(Fig. 9). 단일 평면 절골술 시 견고한 고정을 위해서 근위부 금속나사를 고정 후 원위부의 가장 밑에 있는 홀에 drill bit로 근위 피질골만 고정하거나 또는 K-wire를 이용하여 임시 고정 후 절골부 바로 아래에 압박나사(compression screw)를 삽입, 고정하여 금속판과 뼈의 간격을 좁힐 수 있다. 이후 나머지 잠김나사 구멍에 잠김나사를 원위 피질골까지 고정 후 이전에 삽입한 압박나사도 잠김나사로 다시 고정한다.
이중 평면 절골술은 근위부에 4개의 금속나사를 삽입할 수 있는 술식이므로 충분한 고정력을 얻을 수 있는 장점이 있다. 금속판의 형태는 잠김-압박 금속판의 형태가 견고하며 이는 압박고정을 할 수 있도록 고안됐다. 하지만 압박고정은 외측 피질 골절 Takeuch type 1이 있는 경우에 유용하며, 골절선이 ‘safe zone’에 위치한 경우는 압박나사를 꼭 사용하지 않아도 된다.18) 골절선이 관찰되지 않은 경우 금속판과 뼈의 간격이 4 mm 이상 큰 경우에 압박고정을 시행하면 외측 피질 골절 Takeuchi type 2가 발생할 수 있다. 이중 평면 절골술 시 견고한 고정을 위해서 근위부 금속나사를 고정한 후 원위부의 가장 밑에 있는 홀에 drill bit로 근위 피질골만 임시 고정 후 절골부 바로 아래에 압박나사를 고정한다. 이후 소파기구(curette) 등을 이용하여 금속 블록을 망치로 때려서 아래로 빼낸다. 원위부의 drill bit를 제거하여 잠김나사를 근위 피질골만 삽입하고 나머지 구멍에 잠김나사를 모두 삽입한다(Fig. 10). 최근 개발된 금속판의 경우는 해부학으로 디자인된 금속판으로서 후방 경사를 주고 측면에서 보았을 때 조금 더 구부림이 가능하게 제작되어 뼈에 가깝게 부착될 수 있도록 만들어지고 있다. 현재 한국에서 많이 쓰이는 금속판으로는 Tomofix plate (Mathys Inc., Bettlach, Switzerland), Puddu plate (Arthrex Inc., Naples, FL, USA), Ohtofix plate (OhtoMedical Company, Goyang, Korea) 등이 있으며 Tomofix plate는 기존의 T-plate에 비해 견고한 고정을 위해 고안되어 빠른 체중 부하가 가능하며, Puddu plate는 metal block이 있어 내측 지지가 좋은 장점이 있고 Otofix plate는 plate가 좌우 구분이 되어 있어 경골의 후방 경사에 맞춰 금속판을 고정할 수 있는 특징이 있다.19)
금속판이 견고하게 고정되어 있으면 절골술 공간이 12–14 mm 정도 되어도 뼈의 이식은 필요하지 않다. 이보다 절골 간격이 큰 경우는 기계적 지지 및 골유합을 촉진하기 위해서 절골 간격으로 자가골 이식을 시행할 수 있으며 동종 해면골 및 인공뼈 등을 이용할 수도 있다.20) 금속판과 금속나사를 모두 삽입하면 마지막으로 압박대를 감압하여 혈관 손상 유무를 수술장에서 꼭 확인한 후 배액관을 삽입하도록 한다.
개방형 경골 근위부 절골술에서 고정이 적절히 되었다면 조기 관절 운동을 시행할 수 있으며 일반적으로 수술 후 1주일 뒤 경첩보조기를 이용하여 0°–90° 관절 운동 및 부분 체중 부하를 시작하고 점진적으로 향후 4–6주간에 걸쳐 완전 체중 부하까지 진행한다. 이후 12주까지는 보조기 없이 체중 부하를 증가시키며 환자 개개인에 따라 수술 경과가 다를 수 있으므로 수술 후 6개월까지는 교정이 잘 유지되고 있는지 기본 방사선 검사와 하지 전장 방사선 영상을 촬영하여 평가해야 한다.7) 만일 수술 중 외측 피질골절이 발생하였다면 체중 부하를 늦추어야 한다.
수술 후 가장 중요한 것은 재발의 방지이며 재발의 가장 흔한 원인은 경첩 역할을 하는 외측 피질골의 골절이다. 이는 Takeuchi 분류에 의해 그 예후를 예측할 수 있으며 이를 예방하기 위해 ‘safe zone’에 절골술을 시행하는 것이 중요한 수술 방법이다.1718)
개방형 경골 근위부 절골술 시 가장 위험한 합병증은 후방 슬와동맥 및 신경의 손상이다. 이것을 예방하기 위해서는 앞서 설명한 것처럼 전기톱의 사용은 절골면의 50%–60%까지만 시행한 후 절골도를 이용하고 후외방 피질골 절골 시에는 반드시 절골용 견인기를 이용하여 동맥과 신경을 보호해야 한다.
수술 후 구획압 증가에 따른 구획 증후군이 발생할 수 있고 하지의 부종, 감각의 이상, 심한 통증 등의 임박 증상을 보이면서 이완기 혈압과 구획압의 혈압 차이가 30 mmHg 이하일 때 강력하게 의심할 수 있으며 응급 근막 절개술의 적응이 된다.
개방형 경골 근위부 절골술 후 지연 유합 및 불유합 등의 합병증이 약 0.7%–4.4% 정도 보고되고 있다.21) 자가골 이식 시 불유합의 가능성이 줄어드므로 교정각이 큰 경우(14 mm 이상)에는 자가골 이식을 고려해야 한다.
Figures and Tables
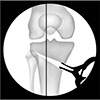 | Figure 1Intraoperative C-arm method. Check whether the mechanical axis is located at 62% to 65% of the outer side of the articular surface using iron or steel tape. |
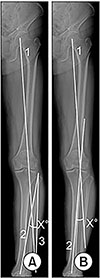 | Figure 2Bilateral weight bearing anteroposterior whole lower limb X-ray. (A) Miniaci method. A new mechanical axis Line 1 passing through the desired position is drawn and the angle formed by line 2 and 3 passing through the hinge section (X) is defined as the correcting angle. (B) Dugdale method. Line 1 is drawn formo the center of the femoral head to the 62.5% of the tibial width. Line 2 is drawn from the center of the talus to the 62.5%. The angle formed by line 1 and 2 is the correcting angle. |
 | Figure 3Weight-bearing scanography measure method: a template was cut through the osteotomy site and the tibia was rotated until the weight bearing line (WBL) through the 62.5% coordinate. |
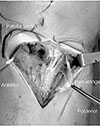 | Figure 4Pes anserinus was detached from the attachment and then pulled inward. The metaphyseal flare could be identified. MCL, medial collateral ligament. |
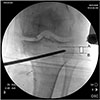 | Figure 5Anteroposterior fluoroscopy view of the knee showing the safe zone. A, tip of the fibular head; B, circumference line of the fibular head. |
References
1. Hernigou P, Medevielle D, Debeyre J, Goutallier D. Proximal tibial osteotomy for osteoarthritis with varus deformity. A ten to thirteen-year follow-up study. J Bone Joint Surg Am. 1987; 69:332–354.
2. Insall JN, Joseph DM, Msika C. High tibial osteotomy for varus gonarthrosis. A long-term follow-up study. J Bone Joint Surg Am. 1984; 66:1040–1048.

3. Fujisawa Y, Masuhara K, Shiomi S. The effect of high tibial osteotomy on osteoarthritis of the knee. An arthroscopic study of 54 knee joints. Orthop Clin North Am. 1979; 10:585–608.
4. Mina C, Garrett WE Jr, Pietrobon R, Glisson R, Higgins L. High tibial osteotomy for unloading osteochondral defects in the medial compartment of the knee. Am J Sports Med. 2008; 36:949–955.

5. Lee DH, Han SB, Oh KJ, et al. The weight-bearing scanogram technique provides better coronal limb alignment than the navigation technique in open high tibial osteotomy. Knee. 2014; 21:451–455.

6. Chae DJ, Shetty GM, Lee DB, Choi HW, Han SB, Nha KW. Tibial slope and patellar height after opening wedge high tibia osteotomy using autologous tricortical iliac bone graft. Knee. 2008; 15:128–133.

7. Rossi R, Bonasia DE, Amendola A. The role of high tibial osteotomy in the varus knee. J Am Acad Orthop Surg. 2011; 19:590–599.

8. Nha KW, Lee YS, Hwang DH, et al. Second-look arthroscopic findings after open-wedge high tibia osteotomy focusing on the posterior root tears of the medial meniscus. Arthroscopy. 2013; 29:226–231.

9. Aglietti P, Rinonapoli E, Stringa G, Taviani A. Tibial osteotomy for the varus osteoarthritic knee. Clin Orthop Relat Res. 1983; 176:239–251.

10. Naudie D, Bourne RB, Rorabeck CH, Bourne TJ. The Install Award. Survivorship of the high tibial valgus osteotomy. A 10- to -22-year followup study. Clin Orthop Relat Res. 1999; 367:18–27.
11. Rudan JF, Simurda MA. High tibial osteotomy. A prospective clinical and roentgenographic review. Clin Orthop Relat Res. 1990; 255:251–256.
12. Dugdale TW, Noyes FR, Styer D. Preoperative planning for high tibial osteotomy. The effect of lateral tibiofemoral separation and tibiofemoral length. Clin Orthop Relat Res. 1992; 274:248–264.
13. Phillips CL, Silver DA, Schranz PJ, Mandalia V. The measurement of patellar height: a review of the methods of imaging. J Bone Joint Surg Br. 2010; 92:1045–1053.
14. Lee DH, Nha KW, Park SJ, Han SB. Preoperative and postoperative comparisons of navigation and radiologic limb alignment measurements after high tibial osteotomy. Arthroscopy. 2012; 28:1842–1850.

15. Miniaci A, Ballmer FT, Ballmer PM, Jakob RP. Proximal tibial osteotomy. A new fixation device. Clin Orthop Relat Res. 1989; 246:250–259.
16. Staubli AE, De Simoni C, Babst R, Lobenhoffer P. TomoFix: a new LCP-concept for open wedge osteotomy of the medial proximal tibia: early results in 92 cases. Injury. 2003; 34:Suppl 2. B55–B62.
17. Han SB, Lee DH, Shetty GM, Chae DJ, Song JG, Nha KW. A “safe zone” in medial open-wedge high tibia osteotomy to prevent lateral cortex fracture. Knee Surg Sports Traumatol Arthrosc. 2013; 21:90–95.

18. Takeuchi R, Ishikawa H, Kumagai K, et al. Fractures around the lateral cortical hinge after a medial opening-wedge high tibial osteotomy: a new classification of lateral hinge fracture. Arthroscopy. 2012; 28:85–94.

19. Sabzevari S, Ebrahimpour A, Roudi MK, Kachooei AR. High tibial osteotomy: a systematic review and current concept. Arch Bone Jt Surg. 2016; 4:204–212.




 PDF
PDF ePub
ePub Citation
Citation Print
Print







 XML Download
XML Download