Abstract
대상 및 방법
2013년 1월부터 2015년 12월까지 전위된 쇄골 간부 골절 50명을 대상으로 하였으며, 25명은 3차원 모델을 이용한 최소 침습 방법(A군)으로, 25명은 관혈적 정복술(B군)을 연속적으로 시행하였으며, 후향적 연구를 하였다. 이 가운데 12개월 이상 추시가 가능했던 43명(A군=21명, B군=22명)을 대상으로 비교 분석하였다. 퇴원 이후 수술 후 2주, 4주, 8주 등 유합이 단순 방사선으로 확인될 때까지 4주마다 외래 추시하였다. 방사선적 평가(골유합 평가) 및 기능적 평가(Korean shoulder scale [KSS], The University of California Los Angeles [UCLA] score), 흉터의 길이, 만족도를 평가하였다.
결과
평균 추시 기간은 15.5±6.22개월이었으며, 평균 방사선적 골유합 기간은 A군에서 12.1±3.82주, B군 12.8±2.01주였다(p=0.524). 수술 후 최종 추시 시 평균 KSS score는 A군 90.4±12.79점, B군 88.2±11.56점(p=0.478), 평균 UCLA score는 A군 32.1±5.66점, B군 32.5±6.78점이었다(p=0.698). A군의 수술 반흔의 길이는 평균 내측 2.6±0.54 cm, 외측 2.3±0.42 cm였으며, B군은 평균 9.7±2.80 cm로, 흉터 만족도는 A군에서 유의하게 높았다(p=0.001). A군 및 B군에서 각 1예에서 불유합이 발생하였으며, A군에서 나사머리 돌출에 의한 피부 불편감이 1예 있었다. 수술부위 감각 저하가 B군에서 5예가 있었으며, A군에서는 1예로 유의하게 적었다(p=0.038).
초록
Purpose
This study was performed to compare between open reduction/internal fixation (ORIF) and minimally invasive plate osteosynthesis (MIPO) using a 3-dimensional printing model for displaced clavicular fractures.
Materials and Methods
In a retrospective study, we compared the outcomes of 21 patients treated with MIPO (Group A) with those of 22 patients treated with ORIF (Group B) between January 2013 and December 2015. After the operation, bone union was evaluated using X-ray every 4 weeks. The radiologic outcome (bone union), functional outcome (Korean shoulder scale [KSS], The University of California Los Angeles [UCLA] score), scar length, and degree of satisfaction were evaluated.
Results
The mean time to union was 12.1 weeks in Group A and 12.8 weeks in Group B (p=0.524). There was no significant difference in the KSS score and UCLA score between the two groups (p=0.478, p=0.698). The mean length of scar was 4.9 cm (medial 2.6 cm, lateral 2.3 cm) in Group A and 9.7 cm in Group B (p=0.001), and Group A was more satisfied than Group B with respect to scarring (p=0.001). Nonunion developed in one case in each group. Five patients in Group B had skin numbness (1 in Group A, p=0.038).
전위된 쇄골 골절의 치료는 보존적 치료, 관혈적 금속판 고정, 골수강내 고정, 최소 침습 금속판 고정술 등 다양하게 보고되고 있으며, 좋은 임상적 결과를 보이고 있다.12) 과거 쇄골 골절은 전위된 골절이라도 비수술적인 치료를 시행했었으나 최근 연구에서는 전위된 쇄골 골절에서 보존적인 치료는 쇄골의 길이가 감소함을 보고하였다.34) 많은 연구들에서 전위된 쇄골 골절에 대한 관혈적 정복술 및 금속판 내고정술이 높은 유합률과 적은 합병증을 보이는 등 좋은 결과를 보인다고 보고하였다.5) 잠김 나사 금속판을 사용하면서 이전에 비해 보다 좋은 결과를 보이고 있으며, 과거에 비해 수술이 선호되고 있다. 연부조직 손상을 최소화하기 위하여 일부에서는 골수내정을 이용한 고정을 일부에서 보고하고 있으나 골수내정의 파손 및 잠김 나사의 풀림 등 문제가 보고되고 있다.67) 최소 침습 금속판 고정술은 경골이나 대퇴골, 상완골에서 관혈적 정복술에 비해 우수한 결과를 보이고 있다. 쇄골골절에서도 이를 적용하면 보다 나은 결과가 예상되며, 미용적으로도 우수할 것으로 기대된다. 최근 쇄골 골절의 치료에 있어 최소 침습 금속판 고정술의 사용이 점차 증가하고는 있으나 쇄골의 해부학적 독특성과 다양성으로 인해 적절한 금속판의 선택 및 수술 전 혹은 수술 중 정확한 굽힘이 어려워 보편적으로 사용되지는 않으며, 관혈적 정복술이 선호되고 있다. 기존의 쇄골에 대한 최소 침습 수술과 관혈적 정복술의 후향적 비교 연구에서 두군의 임상적, 방사선적 결과 차이를 보이지 않았고, 수술시간이 보다 짧으며, 수술 부위의 감각 저하 발생 빈도가 낮다고 보고하였다.8) 기존에 3차원 인쇄 모델을 이용한 금속판의 선택, 선굽힘(prebending)을 시행하여, 최소 침습 금속판 고정술에 대한 기술 보고는 있었으나 임상적 결과 보고나 기존의 관혈적 정복술과의 비교는 없었다. 본 연구에서는 수술 전 3차원 인쇄 모델을 이용한 금속판의 선굽힘을 시행하여 쇄골 모양의 개인차로 인한 금속판의 정확한 굽힘의 어려움을 해결하여 최소 침습 수술을 보다 빠르고 정교하게 시행할 수 있을 것이라는 가정하에 관혈적 정복술과의 비교를 통해 임상적, 방사선적 결과를 알아보고자 하였다.
2013년 1월부터 2015년 12월까지 전위된 쇄골 간부 골절 50명을 대상으로 하였으며, 25명은 3차원 모델을 이용한 최소 침습 방법(A군)으로, 25명은 관혈적 정복술(B군)을 연속적으로 시행하였다. 이 가운데 다음의 조건을 만족하는 43명(A군은 21명, B군은 22명)을 대상으로 후향적 비교 분석하였다.
본 연구는 두 군 모두 쇄골 간부의 완전히 전위된 골절을 수술적응증으로 하였으며, 대상자 포함 기준(inclusion criteria)은 성장판이 닫힌 18세 이상의 성인이었다. 근위부 피질골과 원위부 피질골의 연결이 없는 전위된 골절이 있었던 환자 중 12개월 이상 추시가 가능했던 환자로 하였으며, 제외 기준(exclusion criteria)은 60세 이상이거나, 골다공증이 있는 경우, 개방성 골절이 있는 경우, 양측의 쇄골 골절이 있는 경우, 골절 측에 신경학적 마비가 있는 경우로 하였다.
관혈적 정복술은 전신마취하에 앉은 자세(beach chiar position)로 골절위 쇄골을 따라서 8–10 cm 절개를 가하고 골막을 최소한 절개하여 골절부를 노출하였고, 단순 골절인 경우 겸자를 이용하여 임시 고정한 후 필요에 따라 지연 나사를 삽입하고 금속판 고정을 시행하였으며, 분쇄 골절의 경우에는 지연 나사를 사용하지 않고 내측 골편과 외측 골편을 금속판으로 연결해주는 방식으로 먼저 고정한 후 분쇄 골편은 골절부 부근에 있도록 흡수성 봉합사(vicryl 0)로 봉합(circlage suture)해주었다.
3차원 모델을 이용한 최소 침습 방법은 저자가 이전에 발표한 방법대로 수술을 시행하였다.9) 정상쪽 쇄골의 컴퓨터 단층 촬영(computed tomography, CT)을 시행한 후 좌우 반전(mirror image)을 이용하여 3차원 프린터를 이용해 실제 크기로 출력하였다. 금속판을 출력된 쇄골에 맞도록 수술 전에 미리 굽혀서 소독한 후 수술 중 사용할 수 있도록 준비하였다(Fig. 1). 금속판은 두 군에서 모두 쇄골용 잠김 금속판(clavicular locking plate; Tradimedics, Gwangju, Korea)을 사용하였다. 환자를 전신마취하에 앉은 자세로 하고, 방사선 투시 촬영 장치(C-arm)를 쇄골에 수직이 되도록 설치했다. 증폭기(intensifier)를 환자의 어깨 뒤에 오도록 하는 것이 보다 유용하다. 2.4 mm K-강선을 경피적으로 원위 골편의 골수강 내로 전진시키고(Fig. 2A), 원위 쇄골의 외측 굴곡에서 피질골을 뚫고 후방으로 나오게 했으며, 피부에 작은 절개를 가하여 K-강선을 나오도록 했다. 충분히 나온 후 드릴 손잡이를 외측으로 옮겨 K-강선의 외측 부위를 잡고 역방향으로 잡아 당겨 골절부의 외측에 K-강선의 내측 끝이 오도록 했다(Fig. 2B). 이후 골절 부위를 경피적으로 겸자(towel clip, bone hook)로 잡아 정복하고, K-강선을 내측 골편의 골수강 내로 3 cm가량 전진시켰다(Fig. 2C). 금속판을 쇄골 부위 피부 위에 위치시키고, 외측 골편 위로 2–3 cm 가량 절개를 가하고 외측에서 내측으로 cobbs를 밀어 넣어서 길을 만들고, 금속판을 삽입하였다. 내측 골편 위 적절한 위치에 3개 나사 구멍을 이용할 수 있도록 2–3 cm가량 절개를 추가하였다. 쇄골의 곡선 형태로 인하여 K-강선을 위치한 상태에서 내측 및 외측 골편에 피질골 나사를 한 개씩 삽입하는 것이 가능했다. 이후 K-강선을 제거하고(Fig. 2D), 겸자를 이용해서 골절 상태 및 금속판의 위치를 미세 조절 후 양측 골편에 각각 2개의 잠김 나사를 추가 삽입하였다(Fig. 2E).
두 군에서 동일한 재활을 시행하였으며, 수술 후 1주까지 팔걸이를 사용하였고, 1주째부터 수동적 견관절 운동을 시작하였다. 수술 후 6주부터 근력운동을 시작하였다
환자의 의무 기록을 통해 후향적으로 분석하였으며, 수술시간, 입원기간, 통증의 정도를 입원 기록을 통해 확인하였다. 퇴원 이후 수술 후 2주, 4주, 8주 등 유합이 단순 방사선으로 확인될 때까지 4주마다 외래 추시하였다. 방사선 결과 골유합 판정은 가골이 골절 부위를 견고하게 연결하고 있으며, 가골 형성이 없는 경우에는 골절선이 없어지고 골소주가 골절부를 통과하는 때로 정하였으며, 골절 부위 압통이 없어질 때로 정하였다. 또한 단축을 평가하기 위하여 수술 후 방사선 검사상 건측과의 길이 차이를 비교하였다. 수술 후 정상측의 쇄골 길이에 대한 환측의 길이 단축을 비율로 측정하였다. 임상적 기능 평가는 최종 추시 시 Korean shoulder scale (KSS), The University of California Los Angeles (UCLA) 점수를 이용하였으며, 흉터에 대한 평가는 흉터의 길이를 비교하고, 주관적 만족도를 10점 만점으로 평가하였다.
통계적인 분석은 SPSS ver. 16.0 (SPSS Inc., Chicago, IL, USA)을 이용하여 연속 변수는 t-test 혹은 Mann-Whitney U-test를 사용하였으며, 비연속 변수에는 chi-square 혹은 Fisher's exact test를 사용하였고, p값이 0.05 미만인 경우를 통계적으로 의미가 있다고 판단하였다.
수술 시간은 피부 절개에서 봉합 완료까지 시간을 측정하였으며, A군은 평균 86.8±26.78분(60–130분), B군은 평균 77.2±21.72분(40–120분)이 소요되었다(p=0.107).
평균 추시 기간은 15.5±6.22개월이었으며, 골유합 평균 시간은 A군에서 12.1±3.82주(8–16주), B군에서 12.8±2.01주(8–16주)를 보였으며, 통계적으로 유의한 차이는 없었다(p=0.524). 골 유합이 15주 이상 걸린 경우는 두 군에서 각각 4예, 3예로 유의한 차이는 없었다(p=0.684). 수술 후 정상측의 쇄골 길이에 대한 환측의 길이 단축 비율은 A군에서 0.10%±0.22%였으며, B군에서 0.03%±0.12%로 두 군 사이 유의한 차이는 보이지 않았다(p=0.346). 임상적 기능 평가는 최종 추시 시 이루어졌으며, KSS와 UCLA 점수로 판단하였다. A군에서는 KSS 90.4±12.79점, UCLA 점수 32.1±5.66점, B군에서는 KSS 88.2±11.56점, UCLA 점수 32.5±6.78점이었으며, 두 군의 유의한 차이는 없었다(p=0.478, p=0.698).
A군에서 내측, 외측의 흉터 길이는 평균 내측이 2.6±0.54 cm, 외측이 2.3±0.42 cm였으며, 합계 길이 4.9±0.98 cm였다. B군에서는 평균 9.7±2.80 cm를 보였으며 통계적으로 유의하게 A군의 흉터 길이가 짧았다(p=0.001). 흉터에 대한 주관적인 만족도는 A군에서 10점 만점에 평균 8.8±1.82점, B군에서는 4.6±3.84점으로 조사 되었으며, A군에서 유의하게 높은 점수를 보였다(p=0.001).
A군 및 B군에서 각 1예에서 9개월 이상 유합이 진행되지 않았으며, 이를 불유합이라 판단하였다. 2예 모두 분쇄 골절이었으며, 2예 모두 금속판을 제거하고 관혈적 정복 및 재고정, 자가골 이식 후 유합을 보였다. A군에서 나사 머리 돌출에 의한 피부 불편감이 1예 있었으며(p=0.584), 두 군에서 심부 감염 및 피부 감염은 발생하지 않았다. 수술부위 감각 저하가 B군에서 5예가 있었으며, A군에서는 1예로 유의하게 적었다(p=0.038) (Table 3). 금속판의 제거는 A군에서 7예, B군에서 10예가 있었으며, 환자가 원하는 경우 제거를 실시하였으며, 최소 침습 수술 절개 흉터를 이용하여 제거하였다. 제거를 원하는 경우 흉터에 대한 평가는 금속판 제거 전으로 통일하여 평가하였다.
본 연구에서는 전위된 쇄골 간부 골절에 대하여 3차원 모델을 이용한 최소 침습적 금속판 고정술과 관혈적 정복술을 시행하였으며, 두 군 모두 임상적, 방사선적으로 만족할 만한 결과를 보였으며 통계적으로 유의한 차이는 없었다. 최소 침습 수술을 시행한 군에서 흉터의 크기나 만족도에서 관혈적 정복술을 시행한 군에 비하여 통계적으로 우수한 결과를 보였다
과거 쇄골 골절의 치료는 대부분 보존적 치료를 시행하였으며, 여러 연구들에서 불유합 비율을 1% 미만으로 보고하였고, 수술적 치료에서 비수술적 치료보다 불유합 비율이 높다는 보고가 있었다. 하지만 21세기 이후 연구들에서는 비수술적 치료 시 결과가 좋지 않으며, 수술적 치료의 결과가 좋다는 보고들이 늘어나고 있다.51011) 특히 젊고 활동적인 남성 환자의 전위 골절에서 비수술적 치료 시 불유합, 부정유합이 많았으며, 환자 만족도 역시 나쁜 결과를 보였다.
쇄골 간부 골절의 수술적 치료에는 다양한 방법이 있으며, 가장 많이 쓰이는 것은 금속판을 이용한 고정술이며, 골수강 내 핀을 이용한 고정술도 좋은 결과를 보인다는 보고들이 있다.121314) 금속판을 이용한 고정은 견고한 고정이 가능하여 재활 시작을 빠르게 할 수 있으며, 분쇄 골절에도 단축을 막을 수 있다는 장점이 있다. 하지만 수술 시 피부 절개가 커서 추후 흉터에 대해 불만족을 보이는 경우가 많다. 골수강 내 고정은 수술 절개가 작아 외관상 더 우수하며 연부조직 손상을 최소화할 수 있다는 장점이 있으나 금속판과 비교 생역학 연구에서 회전 안정성에서 금속판에 비해 부족하다는 보고가 있었다.714) 또한 분쇄가 있는 경우에 골수강 내 고정은 쇄골의 단축이 발생할 수 있다. 최근에 Fuglesang 등15)은 금속판 고정과 골수강 내 고정의 전향적 비교 연구에서 분쇄가 있는 골절에서는 금속판을 이용한 고정이 회복 속도가 더 빠르다고 보고하였다.
최근에는 금속판을 이용한 최소 침습 수술로 금속판의 견고함을 가지며, 연부조직 손상을 최소화할 수 있는 방법이 몇 가지 연구에서 소개되고 있다. Jung 등16)은 정상 카데바 쇄골 모형에 맞도록 금속판을 준비해서 최소 침습 수술을 시행하는 방법을 소개하였으며, Lee 등17)은 해부학적 플라스틱 쇄골 모형에 금속판을 미리 맞추어 수술 시 이용하는 방법을 소개하였다. Sohn 등8)은 전위된 쇄골 골절에서 관혈적 정복술과 최소 침습 금속판 고정술을 비교하였다. 임상적으로 기능상의 차이는 없었으며, 수술 부위 피부의 감각 저하가 관혈적 정복술을 시행한 군에서 유의하게 많았다는 보고를 하였다. 또한 수술 시간이 관혈적 정복술군에서 평균 87.50분, 최소 침습 수술군에서 77.19분으로 통계적으로 유의하지는 않았으나(p=0.129), 수술 시간 절약 효과가 있다고 하였다. 본 연구에서는 A군에서 평균 86.8분, B군은 평균 77.2분으로 오히려 최소 침습 수술군에서 길게 측정되었으나 통계적으로 유의하지는 않았으며, 최소 침습 수술을 시행 받은 최초 5예를 제외한 평균은 75.3분으로 수술 술기의 숙련도가 수술 시간에 영향을 미친 것으로 판단된다. 3차원 인쇄 모델을 이용하여 금속판을 미리 준비한다면 보다 빠른 수술이 가능할 것이라는 가정하에 연구를 진행하였으나 최초 5예의 수술을 제외하여도 수술 시간의 유의한 차이는 보이지 않았다.
쇄골은 해부학적으로 개인 차이가 커서 위 연구들은 수술 전 금속판의 선굽힘의 한계점이 있었다. 저자는 이 한계를 극복하기 위하여 이전 연구에서 골절 반대측의 3차원 CT를 통해 쇄골의 좌우 반전 영상을 얻고, 이를 3차원 프린트로 출력한 모형을 이용하여 수술 전 금속판을 정확한 형태로 준비할 수 있는 방법과 이를 이용한 최소 침습 금속판 고정을 소개하였다.9) 저자들은 본 연구에서 이 수술방법을 이용한 환자들과 관혈적 금속판 고정술을 시행한 환자들을 분석하였으며, 두 군에서 방사선적, 기능적 차이는 관찰되지 않았다. 흉터에 대한 주관적 만족도는 최소 침습 방법을 시행한 군에서 유의하게 높았으며, 수술 부위 피부 감각 저하가 발생한 경우도 유의하게 낮았다. 관혈적 정복술을 시행하는 경우 수술 부위 감각 저하, 저린감 등 신경 합병증을 피하기 위하여 쇄골상 신경(supraclavicular nerve)을 박리하여 보존하는 방법을 사용하지는 않았다. 최소 침습 금속판 고정술과 관혈적 정복 후 금속판 고정술을 비교한 다른 논문에서도 관혈적 정복술에서 피부 감각 저하가 유의하게 많았으나 쇄골상 신경 보존에 대한 언급은 없었다.8)
분쇄골절에서 최소 침습 금속판 고정술이 관혈적 정복술에 비하여 골유합 측면에서 유용하다고 알려져 있다.181920) 본 연구에서 최소 침습군에서도 불유합이 분쇄 골절 환자에서 발생하였는데, 이는 시행 초기에 술기 미숙으로 인한 골절 정복의 부족 및 수술 시간의 지연(125분) 때문에 유발된 것으로 추정된다. 본 연구에서 A군, B군에서 쇄골 단축은 유의한 차이를 보이지 않았다. Sohn 등8)의 연구에도 최소 침습군과 관혈적 정복군 사이 쇄골 단축의 유의한 차이는 없다고 보고되었다. 최근 논의되는 쇄골 곡선의 회복면에서 3차원 모델을 이용한 본 연구의 수술법이 도움이 될 것이라 추정되나 CT 추시를 시행하지 않아 정확한 분석을 하지 못하였다. 향후 추가적인 연구가 필요할 것으로 보인다.
본 연구에서 사용한 방법은 응급실에서 CT 촬영 후 모형 제작까지 최소 3시간 가량 소요되어 응급 수술은 불가하다는 단점이 있으나 당일 수술을 시행하는 경우는 드물어서 문제가 되지는 않았다. 또한 후향적 연구라는 제한점이 있으나 단일 기관, 단일 술자에 의한 비교이며, 모든 환자에 같은 금속판을 사용한 점은 강점으로 꼽을 수 있겠다. 향후 두 군의 전향적 비교 연구가 이루어진다면 보다 설득력 있는 결과를 확인할 수 있을 것으로 보인다.
Figures and Tables
 | Figure 1The clavicular locking plate was contoured to a 3-dimensional printing plastic model of the intact contralateral clavicle of patient. |
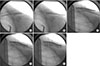 | Figure 2Minimally invasive plate osteosynthesis of clavicular fracture. (A) K-wire (2.4 mm) was inserted percutaneously into the medullary canal of the proximal (medial) fragment. (B) K-wire was retrograde advanced until the medial end of the pin was within the fracture site. (C) K-wire was advanced by drill in a retrograde fashion into the medial fragment until 3 cm from the fracture line. (D) The pre-inserted K-wire was removed after fixing with one or two screws on each segment. (E) Three screws were fixed at either side of the fracture through the windows. |
Table 3
Clinical and Radiographic Outcomes between MIPO and ORIF

Values are presented as mean±standard deviation (range) or number only. MIPO, minimally invasive plate osteosynthesis; ORIF, open reduction/ internal fixation; Group A, treated with MIPO group; Group B, treated with ORIF group; KSS, Korean shoulder scale; UCLA, The University of California Los Angeles.
References
1. Nordqvist A, Petersson CJ, Redlund-Johnell I. Mid-clavicle fractures in adults: end result study after conservative treatment. J Orthop Trauma. 1998; 12:572–576.

2. Ferran NA, Hodgson P, Vannet N, Williams R, Evans RO. Locked intramedullary fixation vs plating for displaced and shortened mid-shaft clavicle fractures: a randomized clinical trial. J Shoulder Elbow Surg. 2010; 19:783–789.

3. Lazarides S, Zafiropoulos G. Conservative treatment of fractures at the middle third of the clavicle: the relevance of shortening and clinical outcome. J Shoulder Elbow Surg. 2006; 15:191–194.

4. Omid R, Kidd C, Yi A, Villacis D, White E. Measurement of clavicle fracture shortening using computed tomography and chest radiography. Clin Orthop Surg. 2016; 8:367–372.

5. Zlowodzki M, Zelle BA, Cole PA, Jeray K, McKee MD. Evidence-Based Orthopaedic Trauma Working Group. Treatment of acute midshaft clavicle fractures: systematic review of 2144 fractures: on behalf of the Evidence-Based Orthopaedic Trauma Working Group. J Orthop Trauma. 2005; 19:504–507.
6. Wenninger JJ Jr, Dannenbaum JH, Branstetter JG, Arrington ED. Comparison of complication rates of intramedullary pin fixation versus plating of midshaft clavicle fractures in an active duty military population. J Surg Orthop Adv. 2013; 22:77–81.

7. Frigg A, Rillmann P, Perren T, Gerber M, Ryf C. Intramedullary nailing of clavicular midshaft fractures with the titanium elastic nail: problems and complications. Am J Sports Med. 2009; 37:352–359.
8. Sohn HS, Kim WJ, Shon MS. Comparison between open plating versus minimally invasive plate osteosynthesis for acute displaced clavicular shaft fractures. Injury. 2015; 46:1577–1584.

9. Jeong HS, Park KJ, Kil KM, et al. Minimally invasive plate osteosynthesis using 3D printing for shaft fractures of clavicles: technical note. Arch Orthop Trauma Surg. 2014; 134:1551–1555.

10. Judd DB, Pallis MP, Smith E, Bottoni CR. Acute operative stabilization versus nonoperative management of clavicle fractures. Am J Orthop (Belle Mead NJ). 2009; 38:341–345.
11. Ahrens PM, Garlick NI, Barber J, Tims EM. Clavicle Trial Collaborative Group. The clavicle trial: a multicenter randomized controlled trial comparing operative with nonoperative treatment of displaced midshaft clavicle fractures. J Bone Joint Surg Am. 2017; 99:1345–1354.
12. Govindasamy R, Kasirajan S, Meleppuram JJ, Thonikadavath F. A retrospective study of titanium elastic stable intramedullary nailing in displaced mid-shaft clavicle fractures. Rev Bras Ortop. 2016; 52:270–277.

13. Stark MJ, DeFranco MJ. Elastic intramedullary nailing of a medial clavicle fracture in a pediatric patient. Case Rep Orthop. 2017; 2017:6354284.

14. Chen QY, Kou DQ, Cheng XJ, et al. Intramedullary nailing of clavicular midshaft fractures in adults using titanium elastic nail. Chin J Traumatol. 2011; 14:269–276.
15. Fuglesang HFS, Flugsrud GB, Randsborg PH, Oord P, Benth JŠ, Utvåg SE. Plate fixation versus intramedullary nailing of completely displaced midshaft fractures of the clavicle: a prospective randomised controlled trial. Bone Joint J. 2017; 99:1095–1101.
16. Jung GH, Park CM, Kim JD. Biologic fixation through bridge plating for comminuted shaft fracture of the clavicle: technical aspects and prospective clinical experience with a minimum of 12-month follow-up. Clin Orthop Surg. 2013; 5:327–333.

17. Lee HJ, Oh CW, Oh JK, et al. Percutaneous plating for comminuted midshaft fractures of the clavicle: a surgical technique to aid the reduction with nail assistance. Injury. 2013; 44:465–470.

18. Sohn HS, Jeon YS, Lee J, Shin SJ. Clinical comparison between open plating and minimally invasive plate osteosynthesis for displaced proximal humeral fractures: a prospective randomized controlled trial. Injury. 2017; 48:1175–1182.





 PDF
PDF ePub
ePub Citation
Citation Print
Print





 XML Download
XML Download