Abstract
대상 및 방법
24개월 이하에서 발달성 고관절 탈구로 치료받고 5년 이상 추시하였던 90 고관절(도수 정복 29예, 관혈적 정복 61예)을 대상으로 하였다. 치료 결과 판정은 Severin 분류를 이용하였다(I&II군, 만족군; III&IV군, 불만족군). 예후 인자를 평가하기 위해 비구지수, Yamamuro 거리 a와 b, teardrop 형태, center-edge 각(C–E각), 비구의 sourcil 형태를 측정하였다.
결과
최종 추시상 치료 결과는 전체 90 고관절에서 만족군은 67예(74.4%), 불만족군은 23예(25.6%)였다. 도수 정복군 29예에서 만족군은 23예(79.3%), 불만족군은 6예(20.7%)였으며, 관혈적 정복군 61예에서 만족군은 44예(72.1%), 불만족군은 17예(27.9%)로 치료 방법에 따른 결과의 차이는 없었다. 만족군과 불만족군의 비교 시, 정복 후 1년간 비구지수의 개선의 정도가 만족군에서 8.1도(23.4%), 불만족군에서 6.7도(18.5%)였다(p=0.012). 또한 정복 후 3년째 C–E각은 만족군에서 17.2도, 불만족군에서 11.6도였다(p=0.001). 정복 후 5년째 V 형태의 teardrop 및 상방의 비구 sourcil 형태가 만족군에서 2예(3.0%), 4예(6.0%), 불만족군에서 3예(13.0%), 5예(21.7%)로 의미있는 차이를 보였다(p=0.023, 0.005).
초록
Purpose
The aims of this study are to evaluate the outcome of treatment for developmental dislocation of the hip (DDH) in children under the age of 24 months who underwent open reduction (OR) or closed reduction (CR) and to determine radiologic prognostic factor.
Materials and Methods
A total of 90 hips of 88 children under the age of 24 months treated for DDH were included. The treatments for these children were CR in 29 hips and OR in 61 hips. All patients were followed up for more than 5 years. Radiographic evaluations, including acetabular index (AI), Yamamuro's distance a and b, center-edge angle (CEA), sourcil shape, and teardrop shape have been proposed to indicate the degree of DDH. Hips were reclassified according to the Severin criteria (classes I and II, satisfactory; classes III and IV, unsatisfactory).
Results
Among the 90 hips, 67 hips (74.4%) were included in the ‘satisfactory group’, while 23 hips (25.6%) were included in the ‘unsatisfactory group’. In the CR group, 23 hips (79.3%) were included in the ‘satisfactory group’, while 6 hips (20.7%) were included in the ‘unsatisfactory group’. In the OR group, 44 hips (72.1%) were included in the ‘satisfactory group’, while 17 hips (27.9%) were included in the ‘unsatisfactory group’. There was no significant difference between the reduction methods. At 1 year follow-up after reduction, the AI improvement in the ‘satisfactory group’ (8.1° [23.4%]) was significantly higher than that in the ‘unsatisfactory group’ (6.7° [18.5%]) (p=0.012). A significant difference of the mean CEA values was observed between the ‘satisfactory group’ and the ‘unsatisfactory group’ 3 years after the treatment (p=0.001). Five years after reduction, the V shape of teardrop and the upward shape of acetabular sourcil were observed in 2 hips (3.0%) and 4 hips (6.0%) of the ‘satisfactory group’, respectively, whereas the corresponding findings were observed in 3 hips (13.0%) and 5 hips (21.7%) of the ‘unsatisfactory group’, respectively (p=0.023, 0.005).
발달성 고관절 탈구의 근본적인 치료 목적은 고관절의 동심원적 정복과 유지를 시키며, 비구와 근위 대퇴골의 정상 발달을 이루어 성인이 되어서 조기 퇴행성 관절염을 최소화하는 것으로 그 치료 방법은 다양하다. 일반적으로 생후 6개월이 지나면 활동량이 증가하여 보장구를 유지할 수 없으며 치료 결과도 좋지 않아서 도수 정복이나 관혈적 정복을 시행한다. 또한 생후 18개월 이하에서 도수 정복은 대퇴 골두 무혈성 괴사의 위험성과 관련해서 시행되는 것으로 추천되어 왔으며, 생후 24개월 이상의 환아에서는 관혈적 정복과 함께 대퇴골 또는 무명골 절골술과 같은 절골술이 필요할 수 있다.1) 24개월 이내의 환아에 대해서는 견인 치료 후 도수 정복이나 관혈적 정복이 시행되고 있지만 그 장기적인 치료 결과는 만족도가 73.0%–93.6%로 다양하다.234567) 또한 치료 성적과 예후에 대한 판단은 각종 방사선적 계측에 의하나 이러한 계측치의 값이 성장 과정에서 어떻게 변화하는가에 대하여는 보고자에 따라 차이가 많다.89) 이에 대하여 본 연구는 도수 정복 또는 관혈적 정복으로 치료가 가능하였던 24개월 이내의 발달성 고관절 탈구 환아에서 치료 방법에 따른 비구 발달의 결과와 그 예측 인자에 대해 알아보고자 하였다.
1983년부터 2010년까지 발달성 고관절 탈구에 대하여 생후 24개월 이내에 도수 정복 또는 관혈적 정복으로 치료 받은 총 183명의 환아 중 최소 5년 이상 추시가 가능했고, 관혈적 정복 당시 절골술을 함께 시행하지 않았으며, 이차적인 원인에 의한 고관절 탈구를 제외한 88명(90관절)을 대상으로 후향적 연구를 진행하였다. 남자 10명(10관절)과 여자 78명(80관절)이었으며, 좌측이 48예, 우측이 42예였다. 초진 시 평균 연령은 13.5개월(3.9–23.6개월)이었으며, 치료 당시 연령은 평균 14.9개월(5.8–24.0개월)이었다. 추시 기간은 평균 12.9년(5.0–27.4년)이었고, 최종 추시 연령은 평균 14.1년(6–28.5년)이었다. 치료 방법은 도수 정복이 29예(28명) 및 관혈적 정복이 61예(60명)였다(Table 1).
정복 시행 전에 평균 2.1주(7–23일)간 피부 견인을 시행하여 대퇴 골두가 삼방 연골 이하로 내려옴을 확인하였다. 도수 정복은 전신 마취하에서 시행하였으며, 정복이 불가능하거나, 정복이 되었어도 safe zone이 40° 미만이거나, 정복의 유지를 위하여 하지를 60° 이상 외전해야 하는 경우에는 관혈적 정복을 시행하였다. 도달 방법은 전방 도달법, 또는 Ferguson의 내측 도달법을 사용하였다. 정복 시행 후, 평균 14.8주(11–19주) 동안 고수상 석고를 이용하여 고관절 굴곡 90°, 외전 40°–45° 위치로 체위를 고정하였고, 이 후 외전 보조기를 평균 13.4주(10–17주) 동안 착용하였다.
방사선적 측정 인자는 정복 전과 정복 후 1, 2, 3, 5년에 비구지수(acetabular index, AI)12)와 Yamamuro 거리 a와 b,13) teardrop의 형태를,14) 정복 후 3, 5년에 C–E각 (center-edge angle, CEA),12) 정복 후 5년에 비구 sourcil의 형태15)를 양측 전후면 고관절 단순 방사선 사진에서 평가하였다(Fig. 1). Teardrop의 형태는 상하의 폭을 이용하여 U, V 형태로 구분하였다. U 상단의 넓이는 삼방 연골부위에서의 teardrop의 내측선과 외측선의 최대 수평 거리를 측정하였으며 하단의 넓이는 폐쇄공 부위에서의 최대거리를 측정하였다. 비구 sourcil의 형태는 전후면 방사선 사진상 상향과 하향의 형태로 구분하였다.
정복 후 5년째에서 연구자 1, 2, 3이 1주 간격으로 두 번씩 측정한 수치의 평균에 대한 측정자내 신뢰도를 측정하였다. AI, Yamamuro 거리 a와 b, CEA에 대하여 급내상관계수(intraclass correlation coefficient)를 이용하였으며 modified Severin 분류, teardrop의 형태, sourcil의 형태에 대하여 Fleiss의 카파통계량(Fleiss's kappa statistic)을 이용하였고, 세 명의 연구자 사이에 통계적으로
유의한 차이는 없었다
전체 90예 중 만족군이 67예(74.4%), 불만족군이 23예(25.6%)였다(Table 2). 이 중 정복 후 비구 이형성증이 심하여 이차적 절골술이 필요하였던 경우가 도수 정복이 3예, 관혈적 정복이 9예, 총 12예(13.4%)였다. 도수 정복군 29예 중 만족군이 23예(79.3%), 불만족군이 6예(20.7%)였으며, 관혈적 정복군 61예 중 경우 만족군이 44예(72.1%), 불만족군이 17예(27.9%)였다.
초진 및 정복 시 연령은 도수 정복군이 각각 평균 10.6개월, 12.0개월로 관혈적 정복군의 14.6개월, 15.6개월과 유의한 차이를 보였다(Table 1).
정복 방법에 따른 치료 결과는 큰 차이를 보이지 않았으나(Table 2), 만족군 중 도수 정복에서 Modified Severin I군이 16예(55.2%), II군이 7예(24.1%), 관혈적 정복에서 I군이 17예(27.9%), II군이 27예(44.2%)로 유의한 차이를 보였다. 또한 무혈성 괴사를 보인 예는 도수 정복에서 1예(3.4%), 관혈적 정복에서 3예(4.9%)였다. 최종 추시 결과는 모두 불만족군에 해당되었다
전체 90예의 AI 평균값은 정복 전 34.8도, 1년 후 27.0도, 2년 후 25.2도, 3년 후 23.5도, 5년 후에는 20.1도를 보였다.
도수 정복군과 관혈적 정복군에서 모두 정복 후 차츰 AI의 호전 경향을 보였고, 도수 정복군에서 평균 14.1도, 관혈적 정복군에서 14.9도의 감소를 보였으며, 정복 방법에 따른 AI의 차이는 없었다(Fig. 2).
만족군 67예의 AI는 정복 전 34.6도, 정복 1년 후 26.5도, 2년 후 24.6도, 3년 후 22.7도, 5년 후 19.4도였고, 불만족군 23예에서 정복 전 36.3도, 정복 1년 후 29.6도, 2년 후 28.6도, 3년 후 27.8도, 5년 후 24.2도였다. 두 군 사이에 술 전 AI의 유의한 차이는 없었으나, 정복 후 1년째부터 유의하게 만족군에서 AI가 낮았으며, 이후 추시상에도 동일한 양상이었다(p<0.05) (Fig. 3).
전체 90예에서 Yamamuro 거리 a/b는 정복 전 3.6/14.3 mm였고, 정복 1년 후 7.9/7.6 mm, 2년 후 8.7/7.2 mm, 3년 후 9.2/7.3 mm, 5년 후 10.2/7.5 mm를 나타냈다.
도수 정복군과 관혈적 정복군에서 모두 정복 후 차츰 Yamamuro 거리 a는 각각 9.8, 9.5 mm까지의 증가를 보였으며, Yamamuro 거리 b는 각각 7.3, 8.0 mm까지 감소 양상을 보였다. Yamamuro 거리 a는 술 전에 도수 정복군에서 관혈적 정복군보다 큰 값을 보였고, 정복 2년 후 관혈적 정복군에서 도수 정복군보다 유의하게 큰 값을 보였다. Yamamuro 거리 b는 정복 3년 후 관혈적 정복군에서 도수 정복군보다 유의하게 큰 값을 보였다(p<0.05)(Table 3).
전체 90예에서 Yamamuro 거리 a는 만족군 및 불만족군에서 정복 후 추시에 따라 큰 차이를 보이지 않았으며, Yamamuro 거리 b는 만족군 및 불만족군에서 술 후 1년에 7.3 mm 및 9.4 mm를, 술후 3년에 6.9 mm 및 9.3 mm를 보였으며(p<0.05), 이외 추시에서 유의한 차이는 보이지 않았다(Table 4).
술 후 경과에 따른 V 형태의 teardrop은 전체 90예 중 정복 전 92.2%, 정복 1년 후 46.7%, 2년 후 34.4%, 3년 후 15.6%, 5년 후 5.6%에서 보였다.
도수 정복군 29예에서는 V 형태의 teadrop은 정복 전 93.1%에서 보였고, 정복 1년 후 55.2%, 2년 후 41.4%, 3년 후 20.7%, 5년 후 6.9%에서 보였고, 관혈적 정복군 61예에서는 정복 전 91.8%에서 보였고, 정복 1년 후 42.6%, 2년 후 31.1%, 3년 후 13.1%, 5년 후 4.9%에서 보였다. 도수 정복 및 관혈적 정복군에서 정복 후 차츰 V 형태의 teardrop의 빈도가 감소하는 경향을 보였으며, 치료 방법에 따른 결과의 차이는 보이지 않았다(p>0.05). 전체 90예에서 정복 후 5년째에 불만족군에서 3예(13.0%)로 만족군 2예(3.0%)에 비해 유의하게 높은 비율의 V 형태의 teardrop을 보였다(p=0.023).
비구의 sourcil의 형태는 전체 환자에서 정복 5년 후 10.0%가 상향의 sourcil을 보였다. 도수 정복군에서 정복 5년 후 3예(10.3%)가 상향의 sourcil을, 관혈 정복군에서 정복 5년 후 6예(9.8%)가 상향의 sourcil을 보였으며 두 군 간에 상향의 비구 sourcil 형태의 빈도차이는 보이지 않았다. 전체 90예 중 정복 5년 후 만족군에서 4예(6.0%), 불만족군에서 5예(21.7%)가 상향의 sourcil 형태를 보여, 불만족군에서 유의하게 높은 빈도로 상향의 비구 sourcil 형태를 보였다(p=0.005).
본 연구에서는 방사선 사진을 평가하여 초기 치료 후 고관절 재형성 정도를 분석하였다. 도수 정복과 관혈적 정복에서 방사선적 결과 분류상 유의한 차이가 없었으나 만족군 중 도수 정복에서 Severin 분류상 I군이, 관혈적 정복에서 II군이 유의하게 많음을 확인할 수 있었다. 이는 관혈적 정복 시행의 경우 정복의 구조에 방해가 되는 해부학적 구조물을 제거함으로써 효과적인 교정을 기대할 수 있지만, 도수 정복 시행의 경우 초기 정복 연령이 어려서 술 후 추시에 따라 고관절 재형성력에 의한 교정을 기대할 수 있기 때문인 것으로 생각된다.
도수 정복의 시행 결과 Morel2)은 도수 정복을 시행한 환아 중 85.4%에서 만족스러운 결과를, Rampal 등3)은 1세부터 5세까지의 환아에서 도수 정복 및 골견인을 우선 시행하고 필요에 따라 이차적 절골술을 시행하여 93.6%에서 만족스러운 결과를 얻었다. 본 연구에서는 도수 정복을 시행하였던 환아 중 추가적인 정복 및 골절제술을 시행하지 않고 79.3%의 환아에서 만족스러운 결 과를 얻었다.
관혈적 정복의 결과 Bulut 등4)은 24개월 이하의 환아에서 관혈적 정복 후 23.3%에서 지속적인 비구 이형성증 및 아탈구를 보여서 추가적인 절골술을 시행하였다. Farsetti 등5)은 평균 16개월의 환아에서 관혈적 정복을 시행하여 이후 15%의 환아에서 추가적인 수술이 필요하였으며, 최종 93%에서 만족스러운 결과를 얻었다. Castillo와 Sherman6)은 5개월에서 14개월 사이의 환아에서 관혈적 정복을 시행하여 73%의 환아에서 만족스러운 결과를 얻었으며, Mergen 등7)은 평균 12.1개월의 환아에서 관혈적 정복을 시행하여 25.8%에서 추가적인 수술이 필요하였다. 본 연구에서 관혈적 정복을 시행하였던 환아 중 이차적인 절골술을 시행하지 않고 72.1%의 환아에서 만족스러운 결과를 얻었다. 또한 이차적인 절골술을 시행하였던 환아 중 77.8%에서 골 성숙기까지 추시한 결과 만족스러운 결과를 얻었다. 본 연구에서는 일차적 절골술 없이 도수 정복과 관혈적 정복으로 치료하였던 24개월 이하의 환아에서 비구 발달의 결과와 그 예측 인자에 대해 연구하였다. 이는 동심원적 정복과 유지가 가능한 경우로 일차적 절골술을 시행한 경우에 비하여 상대적으로 양호한 결과가 예상된다
Brougham 등16)은 정복 전 및 정복 후 1년 경과 시 AI 및 그 감소정도가 비구 이형성 정도를 평가하기 부적절한 지표라는 결과를 발표하였지만, 발달성 고관절 탈구의 정복 후 AI의 감소 정도는 예후와 서로 관련성이 많은 것으로 알려져 있다. Race와 Herring17)은 정복 후 첫 6개월동안 4도 이상, Gibson과 Benson 등18)은 정복 후 첫 1년 동안 10도 이상의 AI의 감소가 이루어질 때 정상적인 고관절의 발달을 예측할 수 있다고 주장했다. 비구 이형성증의 진단에 있어 Harris8)와 Powell 등19)은 AI가 25도 이상일 경우 또는 정복 2년 후의 AI가 25도 이상일 경우 만족스러운 비구 발달을 기대할 수 없다고 하였으며, Albinana 등20)은 정복 후 2년 이후 AI가 35도 이상일 경우 불만족군으로 진행 확률이 높아 장기 추시상 인공 고관절 치환술 시행 확률이 높다고 주장하였다. Zamzam 등21)은 AI가 비구 발달의 중요한 지표라 하였으며, 특히 도수 정복 2년 동안 AI가 30도 미만을 보일 경우 비구 발달의 호전을 기대할 수 있는 지표라 하였다. Shin 등22)은 절골술 후 1년 경과 시 AI가 34도 이상일 경우 75%에서 불만족스러운 결과를 얻었다. 본 연구에서 첫 1년 동안 만족군에서 8.1도의 AI의 감소를, 불만족군에서 6.7도의 감소를 보여 Race와 Herring17) 및 Gibson과 Benson18)의 연구와 비슷한 결과를 얻을 수 있었으며, 정복 후 2년에 만족군에서 24.6도를, 불만족군에서 28.6도를 보여 Harris8), Powell 등19)의 연구와 동일한 결과를 얻을 수 있었다. 이 결과를 바탕으로 정복 후 1년째의 AI의 감소가 적을 경우 불량한 예후를 예측할 수 있을 것으로 생각된다.
Kitoh 등23)은 정복 후 4년째의 AI 및 5년째의 CEA를 만족도를 평가할 수 있는 방사선적 인자로 보았으며, 정복 후 4년 혹은 5년째에 비구 성형술 필요성에 대한 고찰이 필요하다 하였다. Gotoh 등24)은 5세에 CEA가 8도 이하였던 발달성 고관절 탈구 환아에서 85.7%가 불만족군에 해당된다는 결과를 얻었다. Shin 등22)은 도수정복을 시행하였던 환아에서 3세경 AI가 32도 이상이며, CEA가 14도 이하의 경우 절골술을 시행하였을 경우 시행하지 않았을 경우보다 만족할 만한 결과를 얻었다. 본 연구에서 CEA는 정복 후 3년째 만족군에서 17.2도, 불만족군에서 11.6도를 보여 유의한 차이를 보였다.
Kitoh 등23)은 생후 6개월 이하의 발달성 고관절 탈구 환아에서 Pavlik 보장구 치료 시 탈구의 정도를 Yamamuro 거리 a에 의하여 평가하였으며, distance a가 4 mm 이하일 경우 정복될 확률은 61%였으며, distance a가 6 mm 이상의 경우에서 Pavlik 보장구의 치료가 효과적이라 보고하였다. 본 연구에서 Yamamuro 거리 a 및 b가 만족군 및 불만족군 간에 지속적인 통계적인 의의가 없었던 이유는 환아의 성장에 따라 그 값의 차이가 커지며, 정확한 자세의 전후면 방사선 사진이 필요하고 측정 시 작은 오차에도 결과에 차이가 많아 측정에 따라 일치도가 낮기 때문으로 생각된다.
Kim 등15)은 보행기 이후 체중 부하 부위에 해당하는 sourcil의 방향이 상향인 경우는 결과가 좋지 않다고 하였다. 이는 발달성 고관절 탈구에서 대퇴 골두의 외측 전이가 지속될 경우 비구 외측 연의 이차 골화 중심이 성장의 장해를 받아 비구의 sourcil의 외연이 상향으로 치우치게 되어 비구 이형성증이 초래되기 때문이다. 본 연구에서도 불만족군에서 상향의 sourcil이 최종 추시에서 하향으로 회복되는 경우가 더 적어 체중 부하 후 불만족군의 비구 발달 결함이 더 심한 것으로 생각된다.
Kahle과 Coleman14)과 Albiñana 등25)은 발달성 고관절 탈구 환아에서 대퇴 골두와 비구와의 비정상적인 관절 형성으로 teardrop이 늦게 나타나거나 V자형의 teardrop이 나타난다고 하였다. 특히 생후 1년 정도 내에 조기 정복을 하지 않은 환아의 경우 뚜렷하고 계속적인 teardrop의 확장이 나타난다고 하였다. 본 연구에서도 정복 후 5년째 불만족군에서 만족군에 비해 유의하게 높은 비율의 V자형의 teardrop을 보여서 동일한 결과를 얻었다. 무혈성 괴사의 발생은 도수 정복에서 1예(3.4%), 관혈적 정복에서 3예(4.9%)로 Zionts와 MacEwen26)의 5.9%의 발생률과 비슷한 결과를 보였으나, Malvitz와 Weinstein27)의 60%와 Novais 등28)의 8%–20%, Gardner 등29)의 20%의 발생률에 비하여 적은 발생률을 보였다. 이는 무혈성 괴사 범위 적용의 차이가 있었으며, 치료 중 견인 치료의 유무 및 외전 보조기의 각도와 추시 기간에 따른 영향이 있었을 것으로 생각된다. 그 영향에 대한 연구와 장기간의 추시 관찰이 필요하다고 생각된다
생후 24개월 이하의 발달성 고관절 탈구 환아에서 도수 정복 및 관혈적 정복에 의한 치료를 통해 74% 이상에서 방사선 소견상 만족스러운 결과를 얻었으며, 도수 정복과 관혈적 정복간 방사선 소견상 만족도의 유의한 차이는 보이지 않았으나 Modified Severin 분류상 도수 정복으로 치료 가능하였던 환자에서 관혈적 정복을 시행하여야 했던 환자보다 좋은 결과를 얻을 수 있었다. 또한 정복 후 1년 추시상 AI의 감소 정도가 적을 경우 및 3년 추시상 CEA가 작을 경우, 5년 추시상 상향의 비구 sourcil 형태 및 V 형태의 teardrop을 보일 경우에 불만족군으로 진행 가능성이 높아서 불량한 치료 결과를 예측할 수 있는 인자로 사용할 수 있을 것이다
Figures and Tables
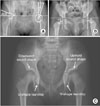 | Figure 1Radiologic measurements used for predicting acetabular development after surgery. (A) Acetabular index (AI) and center-edge angle (CEA). (B) Yamamuro's distance a & b. (C) Sourcil shape and teardrop shape. M, center of metaphysis. |
 | Figure 2Changes in the acetabular index during a follow-up of patients with DDH between the CR and OR groups. *By Student t-test. DDH, developmental dislocation of the hip, CR, closed reduction; OR, open reduction; POD, postoperative day. |
 | Figure 3Comparison of changes in the acetabular index between the satisfactory and unsatisfactory groups. *By Student t-test. POD, postoperative day. |
Table 1
Demographic Data of Patients with Developmental Dislocation of the Hip in the CR and OR Groups

Table 2
Comparison of Radiologic Results according to the Modified Severin Classification10) between CR, and OR Groups

Table 4
Comparison of Changes in Yamamuro's Distance a and b between the Satisfactory and Unsatisfactory Groups

References
1. Gholve PA, Flynn JM, Garner MR, Millis MB, Kim YJ. Predictors for secondary procedures in walking DDH. J Pediatr Orthop. 2012; 32:282–289.

2. Morel G. The treatment of congenital dislocation and subluxation of the hip in the older child. Acta Orthop Scand. 1975; 46:364–399.
3. Rampal V, Sabourin M, Erdeneshoo E, Koureas G, Seringe R, Wicart P. Closed reduction with traction for developmental dysplasia of the hip in children aged between one and five years. J Bone Joint Surg Br. 2008; 90:858–863.

4. Bulut M, Gürger M, Belhan O, Batur OC, Celik S, Karakurt L. Management of developmental dysplasia of the hip in less than 24 months old children. Indian J Orthop. 2013; 47:578–584.

5. Farsetti P, Caterini R, Potenza V, Ippolito E. Developmental dislocation of the hip successfully treated by preoperative traction and medial open reduction: a 22-year mean followup. Clin Orthop Relat Res. 2015; 473:2658–2669.

6. Castillo R, Sherman FC. Medial adductor open reduction for congenital dislocation of the hip. J Pediatr Orthop. 1990; 10:335–340.

7. Mergen E, Adyaman S, Omeroglu H, Erdemli B, Isiklar U. Predictors for secondary procedures in walking DDH. J Pediatr Orthop. 2012; 32:282–289.
8. Harris NH. Acetabular growth potential in congenital dislocation of the hip and some factors upon which it may depend. Clin Orthop Relat Res. 1976; 119:99–106.

9. Li Y, Xu H, Li J, et al. Early predictors of acetabular growth after closed reduction in late detected developmental dysplasia of the hip. J Pediatr Orthop B. 2015; 24:35–39.

10. Ward WT, Vogt M, Grudziak JS, Tümer Y, Cook PC, Fitch RD. Severin classification system for evaluation of the results of operative treatment of congenital dislocation of the hip. A study of intraobserver and interobserver reliability. J Bone Joint Surg Am. 1997; 79:656–663.

11. Roposch A, Wedge JH, Riedl G. Reliability of Bucholz and Ogden classification for osteonecrosis secondary to developmental dysplasia of the hip. Clin Orthop Relat Res. 2012; 470:3499–3505.

12. Boniforti FG, Fujii G, Angliss RD, Benson MK. The reliability of measurements of pelvic radiographs in infants. J Bone Joint Surg Br. 1997; 79:570–575.

13. Yamamuro T, Chene SH. A radiological study on the development of the hip joint in normal infants. J Jpn Orthop Assoc. 1975; 49:421–439.
14. Kahle WK, Coleman SS. The value of the acetabular teardrop figure in assessing pediatric hip disorders. J Pediatr Orthop. 1992; 12:586–591.

15. Kim HT, Kim JI, Yoo CI. Diagnosing childhood acetabular dysplasia using the lateral margin of the sourcil. J Pediatr Orthop. 2000; 20:709–717.

16. Brougham DI, Broughton NS, Cole WG, Menelaus MB. The predictability of acetabular development after closed reduction for congenital dislocation of the hip. J Bone Joint Surg Br. 1988; 70:733–736.

17. Race C, Herring JA. Congenital dislocation of the hip: an evaluation of closed reduction. J Pediatr Orthop. 1983; 3:166–172.
18. Gibson PH, Benson MK. Congenital dislocation of the hip. Review at maturity of 147 hips treated by excision of the limbus and derotation osteotomy. J Bone Joint Surg Br. 1982; 64:169–175.

19. Powell EN, Gerratana FJ, Gage JR. Open reduction for congenital hip dislocation: the risk of avascular necrosis with three different approaches. J Pediatr Orthop. 1986; 6:127–132.
20. Albinana J, Dolan LA, Spratt KF, Morcuende J, Meyer MD, Weinstein SL. Acetabular dysplasia after treatment for developmental dysplasia of the hip. Implications for secondary procedures. J Bone Joint Surg Br. 2004; 86:876–886.
21. Zamzam MM, Kremli MK, Khoshhal KI, et al. Acetabular cartilaginous angle: a new method for predicting acetabular development in developmental dysplasia of the hip in children between 2 and 18 months of age. J Pediatr Orthop. 2008; 28:518–523.
22. Shin CH, Yoo WJ, Park MS, Kim JH, Choi IH, Cho TJ. Acetabular remodeling and role of osteotomy after closed reduction of developmental dysplasia of the hip. J Bone Joint Surg Am. 2016; 98:952–957.

23. Kitoh H, Kitakoji T, Katoh M, Ishiguro N. Prediction of acetabular development after closed reduction by overhead traction in developmental dysplasia of the hip. J Orthop Sci. 2006; 11:473–477.

24. Gotoh E, Tsuji M, Matsuno T, Ando M. Acetabular development after reduction in developmental dislocation of the hip. Clin Orthop Relat Res. 2000; 378:174–182.

25. Albiñana J, Morcuende JA, Delgado E, Weinstein SL. Radiologic pelvic asymmetry in unilateral late-diagnosed developmental dysplasia of the hip. J Pediatr Orthop. 1995; 15:753–762.

26. Zionts LE, MacEwen GD. Treatment of congenital dislocation of the hip in children between the ages of one and three years. J Bone Joint Surg Am. 1986; 68:829–846.

27. Malvitz TA, Weinstein SL. Closed reduction for congenital dysplasia of the hip. Functional and radiographic results after an average of thirty years. J Bone Joint Surg Am. 1994; 76:1777–1792.

28. Novais EN, Hill MK, Carry PM, Heyn PC. Is age or surgical approach associated with osteonecrosis in patients with developmental dysplasia of the hip? A meta-analysis. Clin Orthop Relat Res. 2016; 474:1166–1177.

29. Gardner RO, Bradley CS, Howard A, Narayanan UG, Wedge JH, Kelley SP. The incidence of avascular necrosis and the radiographic outcome following medial open reduction in children with developmental dysplasia of the hip: a systematic review. Bone Joint J. 2014; 96:279–286.




 PDF
PDF ePub
ePub Citation
Citation Print
Print




 XML Download
XML Download