Abstract
관절경을 이용한 유합술기는 관절경 기술의 발달로 인하여 점차 많이 시행되고 있고, 그에 따라 술자들의 경험도 증가하면서 그 사용 범위가 증가하고 있다. 관절경을 이용한 술식은 연부조직 손상의 최소화, 환자 위험 감소, 빠른 회복, 병원 재원 일수 감소 및 빠른 유합 시간 등의 많은 장점을 가진다
초록
For the arthroscopic fusion procedure, the development of arthroscopic techniques of joint preparation for fusion have made arthroscopic ankle arthrodesis popular, and foot and ankle surgeons also have gained considerable experience in arthroscopic techniques. Arthroscopic techniques offer minimized soft tissue disruption, lower morbidity and mortality, faster recovery, and shorter hospital stay and time to fusion. In addition, they may reduce the risk of wound complications for patients with a poor soft tissue envelope or relevant co-morbidities.
개방적 발목 관절 유합술(open ankle arthrodesis)은 진행된 발목 관절 골관절염의 수술적 치료 방법에 있어 ‘gold standard’로서 널리 시행되어 왔다. 그러나 최근에는 발목 관절 전치환술(total ankle arthroplasty)의 발전 및 관절경 관련 기술의 발달로 인하여 발목 관절 골관절염의 치료 방법의 선택에 있어 많은 변화가 생겼다. 관절경적 발목 관절 유합술 역시 관절경 관련 기술의 발전, 술자의 관절경 사용 및 그에 따른 경험의 증가에 따라 초기에는 변형이 적은 골관절염으로 적응증에 제한이 있었으나 점차 보다 심한 변형의 교정에도 사용되고 있는 추세이다.12)
기존의 개방적 발목 관절 유합술과 비교하여 관절경적 발목 유합술은 술 후 통증이 적으며, 수술 중 실혈량이 적고, 연부조직 손상을 줄임으로써 회복 속도가 빠르며, 병원 재원 일수를 줄일 수 있고, 유합이 빨리 이루어지는 이론적 장점이 알려져 있다. 또한 연부조직 문제를 가지고 있거나 발생 위험성이 보다 높은 당뇨병 환자나 말초혈관 질환 환자에 시행한 경우에도 창상 합병증을 줄일 수 있는 것으로 보고되어 있다.2) 2016년도까지의 비교적 최근 문헌들을 조사해 보면 개방적 발목 관절 유합술과 관절경적 발목관절 유합술에 대한 무작위 비교 연구는 없었다. Townshend 등3)은 30예의 개방적 발목 관절 유합술과 30예의 관절경적 발목 관절 유합술의 결과를 비교하였는데, 저자들은 두 술식 모두에서 좋은 결과를 얻었으며 관절경적 술식에서 재원일수가 보다 적었다고 보고하였다. Myerson과 Quill4)은 관절경 사용군에서 보다 빠른 유합을 보였다고 기술하였다(각각 8.7주, 14.5주). Michael 등5)은 36예의 환자를 대상으로 한 연구에서 두 술식의 유합 성공률은 유사하나 관절경을 이용한 술식에서 수술 시간이 짧으며 병원 재원일수가 작았다고 보고하였다. Nielsen 등6)은 107명의 환자를 대상으로 한 연구에서 관절경적 발목 관절 유합술의 유합률이 보다 높으며 유합에 걸리는 시간도 짧았다고 보고한 바 있다.
관절경적 발목 관절 유합술은 심한 발목 관절 관절염을 가진 환자에서 진통제, 국소 주사, 보조기 등의 보존적 치료에도 통증이 지속되는 경우 일차적으로 시행할 수 있다. 하지만 관절경적 술식의 선택에 있어서는 관절염의 진행 정도(stage)만을 고려해서는 안 된다. 분명 관절경적 술식은 개방적 술식과 비교하여 여러 이점을 가지며, 과거와 비교할 때에도 교정할 수 있는 변형의 정도 역시 증가하고 있다.78) 그러나 관절경적 발목 관절 유합술의 선택에 있어 관절염의 진행 정도뿐만 아니라 교정하고자 하는 변형의 정도와 골 소실 상태까지 감안한다면 무조건적인 관절경적 술식을 사용하기보다는 경우에 따라 개방적 술식을 사용했을 때의 이점을 고려하여 사용하는 것이 좋겠다.
일반적인 금기증으로는 감염, 거골의 무혈성 괴사 등에서 보이는 심한 골 소실, 변형의 정도가 심한 경우, 신경병증/혈관병증이 동반된 경우 등이 있다.
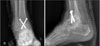
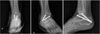
유합술의 시행 이후에는 인접한 관절들이 발목 관절에서 소실된 움직임을 보상할 수 있어야 한다. 따라서 관절경적 발목 관절 유합술의 단독 시행 전에는 반드시 인접 관절의 퇴행성 변화 여부를 확인하고 술식을 선택하여야 한다. 여기에는 슬관절도 포함이 되며 경우에 따라서 인공 슬관절 전치환술을 통한 슬관절 정렬상태 교정 이후 발목 관절의 유합술을 시행하여야 하는 경우도 있다. 경골, 발목 관절, 족부의 변형 정도도 평가하여야 한다. 이는 체중 부하 상태에서의 전-후방, 측면, 사면 발목 일반 방사선 영상, 족부 일반 방사선 영상, 하지 방사선 영상, 후족부 영상을 통하여 평가할 수 있다(Fig. 1). 컴퓨터 단층촬영과 자기공명영상 촬영은 연부조직 상태 및 골 소실, 골성 병변의 확인에 용이하다. 그리고 관절경 시행 시의 삽입구 위치의 연부조직의 문제가 없는지도 반드시 확인하여야 한다.
국소 마취/전신 마취를 시행 후 앙와위 자세에서 수술을 준비한다. 수술 테이블의 기울기를 조절하거나 유합측과 동측 둔부에 적당한 크기의 받침을 두어 발목 관절을 내회전시켜 수술에 적당하게 자세를 조절한다. 지혈대는 필요에 따라 사용할 수 있겠으며, 관절경을 이용한 발목 관절의 관찰을 용이하게 하기 위하여 외고정 장치, 추를 이용한 견인, 상용화된 신연 장치를 이용하여 발목 관절의 신연을 한 상태에서 수술을 준비할 수도 있다(Fig. 2).
관절경의 조작을 용이하게 하기 위해서는 전방의 골극을 확인하여 제거해야 한다. 이와 함께 수술 범위 내의 활액막, 섬유조직, 관절내의 유리체 등도 제거를 시행한다. Burr와 curette 등을 이용하여 거골측 및 경골측의 연골과 연골하골을 제거한다. 연골 및 연골하골을 제거하는 과정에서 점차 발목 관절 후방으로의 접근 및 작업이 용이하게 되며 관절 신연을 위한 준비를 해 두면 이 과정을 좀 더 용이하게 진행할 수 있다. 외측 족관절 구(lateral gutter), 내측 족관절 구(medial gutter)의 연골 및 연골하골을 제거하면 유합 시의 위치를 정하기 위한 거골의 위치 조작을 용이하게 할 수 있다. 최종적으로는 충분한 해면골 간 접촉면적이 경골-거골, 외측 족관절 구 및 내측 족관절 구 경계부에서 확보될 수 있어야 한다(Fig. 3). 지혈대를 사용한 경우 유합을 촉진시킬 수 있는 요소인 골 경계부에서의 출혈 여부를 확인하기 위하여 지혈대를 풀어볼 수 있다. 고정 위치는 영상 유도하에서 일반적으로 배굴 0도, 후족부 외반 0–5도, 외회전 0–5도 정도로 유지시킨 후 6.5 mm나 7.0 mm의 유관나사를 이용하여 관절을 고정시킨다.
관절 유합술을 위한 나사 삽입 방법은 여러 가지가 소개되어 있다.910111213) 나사 삽입 과정에서 가장 신경을 써야 하는 부분은 견고한 고정이다. 이는 충분한 압박과도 연관이 되어 있다. 견고한 전방부 고정을 통하여 비복근-가자미근이 유합부에 미치는 영향을 줄이면서도 전체적인 관절 표면을 고르게 밀착시킨 상태를 유지할 수 있어야 한다. 전통적으로 가장 많이 사용되고 있는 두 나사를 교차시키는 방식은 미세한 회전 운동성을 가질 수 있다. 이와 비교하여 3개의 나사를 사용하는 방법은 보다 견고하나 나사를 원하는 위치에 삽입하기 어려운 경우가 있다. 여러 가지 나사 삽입 방법은 결국 유합부의 압박력을 최대한으로 하기 위한 것이므로 술자는 이를 고려하여 나사못 삽입법을 선택하는 것이 적절하다(Fig. 4).
일반적인 수술상의 합병증으로 심부 정맥 혈전증/폐 색전증이 있다. 일부 항응고 약물이 창상 합병증의 증가와 연관되어 있다는 보고가 있어 약물을 통한 예방보다는 기계적인 방법을 통한 예방이 선호된다. 관절경적 발목 관절 유합술의 시행 시에도 감염은 보고되어 있으나 이는 개방성 술기에 비해서는 위험성이 낮다고 보고되어 있다. 심부 감염이 아닌 경우에는 향균제 치료로 충분한 것으로 알려져 있으나 드물지만 심부 감염의 경우 내고정물의 제거 및 나사 길(screw tract)의 변연 절제술/소파술까지 필요할 수 있다.
관절경 술식으로 인한 합병증으로는 전내측 삽입구와 관련하여 복재 신경과 복재 정맥의 손상을 받을 수 있고 전외측 삽입구와 관련하여 표재성 비골 신경의 손상을 받을 수 있다. 후내측 삽입구와 관련하여서는 경골 신경과 후 경골 동맥이 손상을 받을 수 있다.
유합 술식에 의한 합병증으로는 돌출된 나사 머리가 자극을 줄 수 있으며 이는 골 유합이 확인된 이후 제거를 시행한다. 유합 술식의 시행 시에는 삽입된 나사가 발목 관절 외 거골하 관절을 통과하지 않도록 주의를 기울여야 한다. 관절경적 발목 관절 유합술을 시행한 뒤에 발생한 불유합의 경우 최초에는 재차 관절경적 유합술을 시행해 볼 수 있는 것으로 알려져 있다. 또한 개방적 재유합술 및 골이식을 시행할 수도 있다. 부정유합의 경우 발생하지 않는 것이 좋겠으나 보조기, 절골술, 인공 관절 치환술 등을 시도해 볼 수 있다. 인접 관절의 관절증의 발생은 관절 유합술에서 잘 알려져 있는 합병증이다.
거골하 관절 유합술은 거골하 관절의 움직임으로 발생하는 통증을 줄이기 위하여 시행한다. 이의 원인이 되는 질환으로는 거골 또는 종골의 골절 이후 발생한 외상성 관절염, 일차성 관절염, 신경근육성 질환, 염증성 질환 등 다양하다. 기존의 개방적 거골하 관절 유합술에서는 개방 시의 관절 주변 인대의 손상, 신경 손상, 혈관 손상 및 연부조직 손상, 피부 괴사 등의 문제가 보고되고 있으며 불유합률이 30%에 이른다는 보고도 있어 골 이식이 자주 사용되기도 한다.1415) 기존의 개방적 수술 시에 발생하는 단점을 극복하기 위하여 시행된 최소 침습적 기법 중 하나인 관절경적 거골하 관절 유합술은 거골의 혈류 공급을 보존하고 술 후 합병증을 감소시키며 고유 감각 보존에 이점이 있다고 보고되고 있다.1617)
관절경적 거골하 관절 유합술은 심한 후족부 관절 관절염을 가진 환자에서 진통제, 국소 주사, 보조기 등의 보존적 치료에도 통증이 지속되는 경우 일차적으로 시행할 수 있다. 또한 증상이 있는 후족부 변형 환자에서도 이의 해결을 위하여 시행하기도 한다.
일반적인 금기증으로는 감염, 심한 골 소실, 변형의 정도가 심한 경우, 신경병증/혈관병증이 동반된 경우 등이 있다.
충분한 병력 청취와 이학적 검사를 시행하여야 하며, 체중 부하상태에서의 전후면 측면 방사선 사진을 촬영한다. 거골하 관절의 평가에 있어서는 환자의 전반적인 통증의 원인이 되는 부위를 찾고 시행하려는 관절 유합술이 환자의 장기간 통증 변화에 어느 정도 도움이 될지를 평가하기 위하여 국소 마취제를 주사하여 검사를 시행할 수도 있다(Fig. 5).
환자의 자세는 선호하는 삽입구에 따라 달라질 수 있는데, 가장 많이 보고되는 접근법으로는 후내측, 후외측 삽입구를 이용하는 후방 접근법과 후외측 삽입구, 전외측 삽입구를 이용하는 측방접근법의 두 가지 접근법이 있다. 이러한 접근법에 따라서 복와위, 반측와위, 측와위를 선택적으로 사용할 수 있다. 신연 장치는 발목 관절경을 병행하는 경우 또는 거골하 관절이 좁은 경우 도움이 될 수 있으나 필수적인 것은 아니다. 지혈대는 필요에 따라 사용할 수 있다.
측방 접근법을 기준으로 하였을 때 전외측 삽입구는 비골의 중앙선의 전방 1.5 cm와 비골 외측과 끝부분의 하방 1 cm에 놓인다. 후외측 삽입구는 아킬레스건의 외측부 부드러운 지점에서부터 비골 끝부분의 높이 정도이다(Fig. 6).
원리와 기법은 족관절과 동일하다. 거골하 관절의 전체 관절면에 대하여 연골 및 연골하 골을 제거한다. 발목 관절과는 다르게 후방 관절, 중간 관절, 전방 관절로 나누어져 있으므로 이들 모두에 대하여 충분히 준비를 시행한다(Fig. 7).
술 후 관리 방법은 술자에 따라서 매우 다양하게 보고되고 있다. 목발 상태 및 부목/석고 고정 상태에서 2주간 touch weight bearing을 시행할 수 있다. 연부조직 상태 등에 따라서 단하지 부목 고정에서 석고 부목 고정으로의 전환은 유동적으로 시행할 수 있다. 술 후 2주째부터는 touch weight bearing을 지속하거나 석고 부목 고정 상태인 경우 체중 부하를 시도해 볼 수 있다. 술 후 6–8주부터는 석고 부목 고정 상태 또는 부츠 착용 상태에서 감당할 수 있는 범위 내에서 체중 부하를 허용한다. 술 후 12주째에 유합 상태에 대한 방사선적 평가 이후 부목 고정을 제거한다. 만약 유합 상태가 의심스러운 경우 6개월까지도 고정 상태를 유지할 수 있다. 유합 상태는 방사선적 평가 이외에 통증의 감소, 부종의 감소 등을 확인할 수 있으며, 필요 시 컴퓨터 단층촬영까지도 시행해 볼 수 있다
현재까지 보고된 관절경적 거골하 관절 유합술의 결과는 매우 우수하며 다음과 같이 보고되어 있다. Walter 등21)은 족근동 삽입구를 이용한 77예의 경우에서 75예(97%)의 유합률, 유합까지 15.3주가 걸린다고 보고한 바 있으며, Narita 등22)은 후내측, 후외측 삽입구를 이용한 14예의 경우에서 11예(79%)의 유합률을 얻었다고 보고한 바 있다. Albert 등16)은 후내측, 후외측 삽입구을 이용한 10예의 경우에서 10예(100%)의 유합률, 유합까지 6.8주가 걸린다고 보고한 바 있으며, Lee 등23)은 후내측, 후외측 삽입구를 이용한 16예의 경우에서 15예(94%)의 유합률을 얻었다고 보고한 바 있다(Fig. 9).
일반적인 수술상의 합병증으로 심부 정맥 혈전증/폐 색전증이 있다. 일부 항응고 약물이 창상 합병증의 증가와 연관되어 있다는 보고가 있어 약물을 통한 예방보다는 기계적인 방법을 통한 예방이 선호된다. 표재성 감염의 경우 향균제 치료로 대부분 치유될 수 있으며 드물지만 심부 감염의 경우 대부분은 일반적으로 내고정물을 제거하고 나사 길(screw tract)의 변연 절제술/소파술 및 향균제 치료가 필요하다. 또한 유합이 되지 않은 경우 감염의 해결 이후 재유합술의 시행까지 요하는 문제가 발생한다.
Figures and Tables
 | Figure 1Before performing arthroscopic ankle arthrodesis, ankle anteroposterior (A), lateral (B), oblique view, routine foot series, lower extremity radiography and hindfoot alignment view (C) with weight bearing were taken to evaluate ankle joint, adjacent joint, status and degree of deformities. |
 | Figure 3For successful fusion, bony spur and synovial membrane within operation field (A), fibrous tissue (B), and loose bodies (C) were removed to facilitate operative manipulation of arthroscope. Furthermore, subchondral bone and cartilage of talus and tibial plafond were removed to obtain enough contact surface between cancellous bones. |
 | Figure 4Because various screw fixation methods used in ankle fusion are for maximal compressive force, operators should select proper screw fixation method. |
 | Figure 5Because hindfoot joint pain may be somewhat ambigous and there are many structures that cause pain, targeted injection can be performed to access that cause of pain is subtalar joint or extraarticular structures of subtalar joint. It is important to confirm resolution of symptom after local targeted injection toward desired structures under fluoroscopy rather than blind technique. |
 | Figure 6Anterolateral portal for arthroscopic subtalar fusion is 1.5 cm anterior to midline of fibula and 1 cm inferior to tip of lateral malleolus. Posterolateral portal is located at the level of distal end of fibula from lateral soft spot of Achilles tendon. |
 | Figure 7Unlike the ankle joint, Because subtalar joint is devided into posterior, middle, and anterior joint, operator should be well prepared for these articular surfaces when the subtalar joint is fused. |
References
1. Grimes CA, Mungle CS, Zeng ZF, et al. Wireless magnetoelastic resonance sensors: a critical review. Sensors. 2002; 2:294–313.

2. O'Leary Z. The essential guide to doing research. . London: Sage;2004.
3. Townshend D, Di Silvestro M, Krause F, et al. Arthroscopic versus open ankle arthrodesis: a multicenter comparative case series. J Bone Joint Surg Am. 2013; 95:98–102.

4. Myerson MS, Quill G. Ankle arthrodesis. A comparison of an
arthroscopic and an open method of treatment. Clin Orthop Relat Res. 1991; 268:84–95.
5. Michael JM, Golshani A, Gargac S, Goswami T. Biomechanics of the ankle joint and clinical outcomes of total ankle replacement. J Mech Behav Biomed Mater. 2008; 1:276–294.

6. Nielsen KK, Linde F, Jensen NC. The outcome of arthroscopic and open surgery ankle arthrodesis: a comparative retrospective study on 107 patients. Foot Ankle Surg. 2008; 14:153–157.
7. Gougoulias NE, Agathgelidis FG, Parsons SW. Arthroscopic ankle arthrodesis. Foot Ankle Int. 2007; 28:695–706.

8. Dannawi Z, Nawabi DH, Patel A, Leong JJH, Moore DJ. Arthroscopic ankle arthrodesis: are results reproducible irrespective of pre-operative deformity? Foot Ankle Surg. 2011; 17:294–299.

9. Mazur JM, Schwartz E, Simon SR. Ankle arthrodesis: longterm follow-up with gait analysis. J Bone Joint Surg Am. 1979; 61:964–975.

10. Lynch AF, Bourne RB, Rorabeck CH. The long-term results of ankle arthrodesis. J Bone Joint Surg Br. 1988; 70:113–116.

11. Winson IG, Robinson DE, Allen PE. Arthroscopic ankle arthrodesis. J Bone Joint Surg Br. 2005; 87:343–347.

12. Schneider D. Arthroscopic ankle fusion. Arth Video J. 1983; 3.
13. Peterson KS, Lee MS, Buddecke DE. Arthroscopic versus open ankle arthrodesis: a retrospective cost analysis. J Foot Ankle Surg. 2010; 49:242–247.

14. Chahal J, Stephen DJ, Bulmer B, Daniels T, Kreder HJ. Factors associated with outcome after subtalar arthrodesis. J Orthop Trauma. 2006; 20:555–561.

15. Easley ME, Trnka HJ, Schon LC, Myerson MS. Isolated subtalar arthrodesis. J Bone Joint Surg Am. 2000; 82:613–624.

16. Albert A, Deleu PA, Leemrijse T, Maldague P, Devos Bevernage B. Posterior arthroscopic subtalar arthrodesis: ten cases at one-year follow-up. Orthop Traumatol Surg Res. 2011; 97:401–405.

17. Amendola A, Lee KB, Saltzman CL, Suh JS. Technique and early experience with posterior arthroscopic subtalar arthrodesis. Foot Ankle Int. 2007; 28:298–302.

18. Chuckpaiwong B, Easley ME, Glisson RR. Screw placement in subtalar arthrodesis: a biomechanical study. Foot Ankle Int. 2009; 30:133–141.

19. Gosch C, Verrette R, Lindsey DP, Beaupré GS, Lehnert B. Comparison of initial compression force across the subtalar joint by two different screw fixation techniques. J Foot Ankle Surg. 2006; 45:168–173.

20. Hintermann B, Valderrabano V, Nigg B. Influence of screw type on obtained contact area and contact force in a cadaveric subtalar arthrodesis model. Foot Ankle Int. 2002; 23:986–991.

21. Walter R, Butler M, Parsons S. Arthroscopic subtalar arthrodesis through the two-portal sinus tarsi approach: a series of 77 cases. In : The BOFAS Annual Scientific Meeting; 2015 Nov 12; Guildford, England.




 PDF
PDF ePub
ePub Citation
Citation Print
Print




 XML Download
XML Download