Abstract
Many age-related morphologic changes are revealed in radiologic images of the chest in the elderly. We categorize the aging chest according to changes in the lung, airways, mediastinum, chest wall, and diaphragm. Changes in the lung include age-related alveolar hyperinflation, ground-glass opacity in basal dependent lungs, mosaic attenuation pattern, reticular densities in basal subpleural lungs, small nodule, air cyst, and apical cap. Changes in the airway include the tracheobronchial wall cartilage calcification, increased anterior-posterior diameter of the trachea, increased bronchoarterial ratio and bronchial wall thickness. Mediastinum changes include cardiac enlargement, coronary and cardiac valve/annulus calcification, aorta dilation and wall calcification, and excessive fat deposition. The chest wall shows decreased muscle mass, osteophytes, rib cartilage calcifications, and increased thoracic anterior-posterior diameter. The diaphragm changes include bulging contour, diaphragm defect, and esophageal hiatal hernia. Radiologists should therefore be aware of the age-related changes in the elderly chest. Differentiation between normal age-related changes and clinically significant disease is essential in the interpretation of chest radiologic images.
노인 흉부 X선 사진과 흉부 CT에서 보이는 전형적이고 흔한 정상 범위의 형태학적인 변화를 폐, 기도, 종격, 흉벽, 횡격막 순으로 분류하였다.
폐의 변화로는 폐포의 과다팽창, 폐기저부 중력의존부위 간유리음영, 모자이크양 음영, 기저부 흉막하폐야의 경미한 그물음영, 작은 폐결절, 작은 기낭, 폐첨부 모자 등이 있다. 기도의 변화로는 기관기관지벽 연골의 석회화, 기관 전후경의 증가, 기관지폐혈관비와 기관지벽 두께의 증가 등이 있다. 종격의 변화로는 심비대, 관상동맥 석회화, 심장 판막의 석회화, 대동맥확장과 혈관벽의 석화화, 지방의 과다 축적 등이 있다. 흉벽의 변화로는 근육량 감소, 골다공증, 늑골연골의 석회화, 흉벽 전후경의 증가 등이 있다. 횡격막의 변화로는 돌출된 형태, 횡격막 결손, 식도 열공을 통한 탈장 등이 있다.
노인 흉부 X선 사진과 흉부 CT에서 보이는 노화에 따른 형태학적인 변화를 인지하여 정상 범주의 변화와 치료가 필요한 질환을 구분하는 것은 흉부영상 판독에 있어 기본이고 필수이다.
기대 수명의 지속적인 연장과 함께 노인의 영상의학검사도 지속적으로 증가하고 있으며, 따라서 흉부영상의학 검사도 증가하고 있다. 노인 흉부는 노화에 따라 생리적 그리고 기능적 변화뿐 아니라 형태학적으로도 많은 변화를 보인다. 노인의 흉부영상의학 검사에서 노화에 따른 정상 범위의 형태학적인 변화는 때로는 질병과 유사하게 보인다. 따라서 노화에 따른 정상 범위의 형태학적인 변화와 치료가 필요한 질병과 감별 진단해야 한다는 점은 기본이고 매우 중요하지만, 쉽지 않을 수 있다.
영상의학과 의사는 정확한 판독을 위해서 흉부영상의학 검사에서 보이는 노화에 따른 정상 범위의 형태학적인 변화에 대한 지식은 필수이다. 노인의 흉부 X선 사진과 흉부 CT에서 보이는 전형적이고 흔한 정상 범위의 형태학적인 변화를 폐, 기도, 종격, 흉벽, 횡격막 순으로 분류하여 기술하고자 한다.
노화에 따라 폐는 탄성이 감소하고 말단부 공기공간이 확장되며, 조직에서는 폐포벽의 파괴가 없는 폐포의 과다팽창(alveolar hyperinflation)의 소견을 보인다(12). 일반적으로 노화에 따른 폐포의 과다팽창을 노화성폐기종(senile emphysema)으로 부른다. 그러나 폐기종은 폐포벽의 파괴를 동반하고 뚜렷한 섬유화가 없는 비정상적이고 영구적인 공기공간의 확장으로 정의한다(3). 따라서 노화에 따른 폐포의 과다팽창은 폐포벽의 파괴가 없으므로 폐기종과 구분된다. 노인의 흉부 X선 사진에서 이러한 폐 노화의 결과로 종종 폐 음영이 더 검게 보이고 횡격막이 편평하게 보여 폐기종과 유사하게 보인다(Fig. 1). 노인성 폐포의 과다팽창은 폐기종보다 폐 음영이 좀 더 균일하게 보인다. CT에서는 평균 폐밀도(mean lung attenuation)가 나이가 증가함에 따라 의미 있게 감소한다고 하였다(4). 또한 CT에서 75세 이상의 무증상 비흡연가의 폐실질은 55세 이하의 폐실질과 비교하여 평균 폐밀도와 폐실질의 복잡성(complexity)이 감소하였으며, 이는 노화와 관련한 혈관의 감소와 폐포의 확장에 기인한다고 하였다(5).
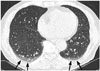
노인의 흉부 CT에서 폐의 모자이크양 음영은 흔한 소견이다(Fig. 3). 이는 검사 도중 환자가 협조되지 않아 호기상태에서 찍거나 흡기 호흡이 제대로 되지 않아 우연히 보이며, 폐의 공기가둠(air-trapping)이 주 원인이 되어 보이는 소견이다(2). 흉부세절편 CT에서 폐질환이 없는 무증상인에서 공기가둠은 20대에서 23%, 30대에서 41%, 40대에서 50%, 50대에서 65%, 61세이상에서 76%를 보여 노화와 함께 그 빈도는 증가하며, 흡연의 정도에 따라서도 그 빈도가 증가한다고 하였다(6). 이러한 폐 공기가둠의 정도는 전체 폐면적의 25%를 초과한 예는 없었으며, 2/3에서 5% 미만이었다(6).
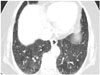
흉부세절편 CT에서 양측 기저부 흉막하폐에 견인성기관지확장이나 벌집모양폐가 없는 제한된 범위의 경미한 그물음영은 75세 이상의 무증상 노인 환자의 60%에서 보이며, 상대적으로 55세 미만에서는 보이지 않았다(Fig. 4)(7). 이러한 경미한 그물음영은 흡연력이나 폐기능검사값과 상관관계가 없었다(7). 쥐를 이용한 실험에서 노화에 따라 폐에 콜라겐이 축적되며 점진적인 섬유화가 진행된다고 보고하였다(8). 따라서 흉막하폐의 제한된 범위의 경미한 폐간질의 섬유화는 노화현상의 하나일 수 있으므로, 무증상 노인의 폐간질섬유화질환을 진단할 때는 주의가 필요하다.
폐암 검진이 증가하면서 고령자의 흡연가 또는 이전 흡연가인 무증상 자원자의 흉부 CT에서 작은 폐결절들이 흔히 발견된다. National Lung Screening Trial (이하 NLST) 연구에서 3회 평균해서 저선량흉부 CT 선별검사 시행군의 양성률은 24.2%였고, 흉부 X선 시행군의 양성률은 6.9%였다(11). 암 이외의 양성비석회화 결절을 위양성 결절이라고 하면 NLST 연구에서는 저선량 흉부 CT 선별검사 시행군에서는 96.4%, 흉부 X선 사진 시행군에서는 94.5%가 위양성이었다(11). 노인 흉부 CT에서 흔히 볼 수 있는 추적검사가 필요하지 않은 대표적인 2가지의 비석회화 위양성 결절을 소개하고자 한다.
기낭(air cyst)은 CT에서 정상 폐와 경계가 잘 그려지는 작은 둥근 모양의 얇은 벽을 갖는 공기주머니를 말한다(Fig. 8). 작은 기낭은 75세 이상의 무증상 노인의 25%에서 보였으며, 55세 미만에서는 보이지 않았고, 흡연과 상관관계가 없었다(7). 40세 이상 무증상인의 폐에서 단독으로 하부 주변부 폐야에 주로 보이며, 추적검사에서 변하지 않거나 약간 크기가 증가한다. 이는 폐의 노화현상의 하나로 볼 수 있으며, 연령 증가에 따라 그 빈도는 증가한다(14). 폐기종과 달리 폐기능검사에 영향을 미치지 않으며, 흡연과 관계가 없다. 5개 이상의 다발성 기낭은 낭종성폐질환의 가능성을 고려하여야 한다(14).
기관기관지벽 연골의 석회화는 노인, 특히 여성에서 흔히 보인다(Fig. 9)(17). 기도 연골의 석회화는 노화현상의 하나이고 임상적인 의미는 없다(18). 미만성 기관기관지벽의 석회 침착은 와파린(warfarin) 치료를 받고 있는 환자에서도 볼 수 있다(18). 또한 기관지관지벽 또는 주변의 석회화를 동반할 수 있는 질환으로 재발다발연골염(relapsing polychondiritis), 기관기관지 아밀로이드증(amyloidosis), 기관기관지골연골증식염(tracheobronchopathia osteochondroplastica), 기관지탄분섬유증(bronchial anthracofibrosis) 등이 있으나, 노화에 의한 기관기관지벽 석회화는 기도 연골의 전반적인 균일한 석회화이며, 석회화는 연골부위에 국한되어 있고, 기도의 내경이 보전되고, 기도 벽, 주위, 또는 내부에 비정상 조직의 침착이 없으므로, 질환과의 감별은 어렵지 않다(19).
기관지폐혈관비(bronchoarterial ratio)는 기관지내부직경을 동반 주행하는 폐동맥의 직경으로 나눈 값으로 그 값이 1 이상일 때 기관지확장증의 진단기준으로 사용한다(21). 그러나 흉부고해상 CT에서 심폐질환이 없고 무증상인 65세 이상의 노인에서 기관지폐혈관비가 1보다 큰 사람들이 41%였다(Fig. 11)(22). 즉 노화와 연관되어 기관지폐혈관비가 증가할 수 있으며, 이는 노인에서 지속적이고 상대적인 저산소혈증(hypoxemia)은 혈관수축을 일으켜서 상대적으로 기관지의 확장을 보인다. 이는 고산지대에 사는 사람들에서 보이는 소견과 동일하다. 따라서 노인에서 경미한 기관지확장증을 진단할 때 주의가 필요하다. 또한 노인에서 기관지가 확장되고 기관지벽의 두께가 증가하는 것을 종종 볼 수 있다. 흉부세절편 CT에서 기관지확장과 기관지벽 두께의 증가가 75세 이상의 무증상 노인 환자의 60%와 55%에서 보이며, 상대적으로 55세 미만에서는 두 소견 모두 6%로 의미 있는 차이를 보였다(7). 즉 약간의 기관지확장과 기관지벽 두께 증가는 정상 폐기능을 보이는 무증상 노인에서 볼 수 있으며, 노화에 의한 정상범주 형태학적 변화를 반영한다고 할 수 있다.
노화에 의한 심비대는 심근세포가 비대해지고 결체조직이 증가하여 심근(myocardium), 특히 좌심실 심근이 증가하고 두꺼워져서 생긴다(Fig. 12)(923). 고혈압성심근병, 확장심근병과 감별이 필요할 수도 있다. 또한 지방, 콜라겐, 석회 등이 침착하여 심판막의 변연부, 특히 승모판과 대동맥판막이 두꺼워지고 심장판막고리(annulus) 부위가 두꺼워진다(Fig. 12). 특히 승모판막에 호발하며, 80세 이상의 노인에서는 대부분 약간의 판막폐쇄부전증이 있을 수 있다(9). 관상동맥석회화는 노인 흉부 CT에서 대부분 발견할 수 있다. 이는 노화현상 중 하나일 수 있으며 건강한 노인에게는 크게 임상적인 의미가 없을 수 있다(24). 그러나 심장의 노화와 연관이 있는 심장 판막의 석회화나 관상동맥석회화는 심장이 과부하되면 부전(decompensation)을 일으키는 요인이 된다.
흉부대동맥은 상행대동맥에서 하행대동맥으로 진행할수록 그 직경이 점차 가늘어져서, 정상 성인의 상행대동맥과 하행대동맥은 약 1 cm 정도 직경의 차이를 보인다. 나이가 들어감에 따라 대동맥의 직경은 점차 늘어나며 남자가 여자보다 더 크다(2526). 대동맥과 대동맥궁에서 분지하는 우측팔머리동맥(brachiocephalic artery), 경동맥(carotid artery), 쇄골하동맥(subclabvian artery)은 나이가 들어감에 따라 점차 확장되고 구불구불해져서, 흉부 X선 사진에서 상종격동 종괴 또는 림프절비대와 유사하게 보일 수 있다(Fig. 13). 정확한 진단을 위해서 과거 흉부 X선 사진과 비교하거나 CT를 하기도 한다. 노인에서 동맥경화증이 진행하면 죽상경화판이 석회화된다. 대동맥벽의 석회화는 대부분 비특이적인 소견이지만, 대동맥, 심판막, 또는 관상동맥의 석회화 소견은 심혈관질환의 위험인자이기도 한다.
노인의 흉벽에서 보이는 흔한 소견으로는 근육양의 감소이다. 근육양의 감소는 CT에서 쉽게 확인할 수 있으며, 흉벽 근육양의 감소는 노인의 흉부 X선 사진에서 음영투과도가 증가해 더 검게 보이는 원인이 된다(9).
Figures and Tables
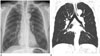 | Fig. 1Age-related alveolar hyperinflation in a 69-year-old man non-smoker.Chest radiograph (A) shows uniform hyperlucent lungs with flattened diaphragms, which mimic the findings of emphysema. However, chest CT (B) shows no emphysema.
|
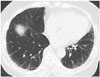
 | Fig. 2Homogeneous ground glass opacity in the basal dependent lungs (arrows) seen on CT scan of a 69-year-old man. It is due to shallow inspiration depth and dependent position of the lung parenchyma, and is reversible in prone position. |
 | Fig. 3Mosaic attenuation pattern in lower lungs in CT scan of a 76-year-old woman. It is caused by expiration or limited respiration during CT examination. |
 | Fig. 4Subtle reticular densities in both lower subpleural lungs on CT in an asymptomatic 76-year-old woman non-smoker. This limited subpleural basal reticular pattern is not associated with traction bronchiectasis or honeycombing. |
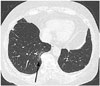 | Fig. 5Focal reticular densities (arrow) in the right lower lobe, adjacent to a thoracic spine osteophyte, seen on CT in a 67-year-old woman. |
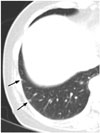 | Fig. 6Small nodules on the right lower lobe subpleural lung (arrows) on CT in a 55-year-old woman with uterine cervical cancer. These nodules were histologically confirmed as intrapulmonary lymph nodes. It should be remembered that subpleural nodules located in the lower lungs may be intrapulmonary lymph nodes, even though the patient has malignancy. |
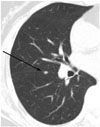 | Fig. 7A small ovoid nodule in the right major fissure (arrow), seen in CT of a 66-year-old woman. This perifissural nodule is consistent with intrapulmonary lymph node, and further follow-up is not required. |
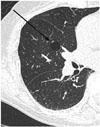 | Fig. 8CT showing a small thin-walled air cyst in the right middle lobe(arrow), in a 73-year-old woman. |
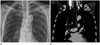 | Fig. 9Chest radiograph (A) and CT (B) show diffuse cartilage calcification along the tracheobronchial wall in 83-year-old-woman. |
 | Fig. 10Increased anterior-posterior diameter of intrathoracic trachea with diffuse tracheal wall calcification on CT (A, B) in a 74-year-old man. He is a past smoker, with no history of emphysema or chronic obstructive lung disease. |
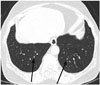 | Fig. 11Increased bronchoarterial ratio (arrows) in lower lungs on thin-section CT in asymptomatic 76-year-old woman. She is a non-smoker, and has no known lung disease. |
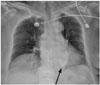 | Fig. 12Chest radiograph shows mild cardiomegaly, mitral annular calcification (arrow), and diffuse aortic wall calcification in a 92-year-old woman. |
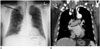 | Fig. 13Chest radiograph (A) in a 71-year-old man, shows a bulging soft tissue opacity in the right paratracheal area (arrow), corresponding to a tortuous right brachiocephalic to subclavian artery seen on CT (B). |
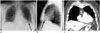 | Fig. 14Chest radiographs (A, B) in a 72-year-old woman show mass opacity (arrows) in the left cardiophrenic angle area, which is classic appearance of prominent paracardaic fat pad. This is confirmed on CT (C). |
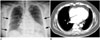 | Fig. 15Chest radiograph (A) in a 59-year-old man shows prominent epipleural fat (arrows) mimicking pleural thickening in both hemithoraces. This is confirmed by CT (B). |
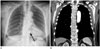 | Fig. 16Chest radiograph (A) in a 75-year-old woman shows a nodular opacity in the left paraspinal area (arrow), which corresponds to the bridging osteophytes on CT (B). |
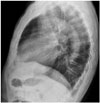 | Fig. 17Chest lateral radiograph shows increased thoracic anterior-posterior diameter in an asymptomatic 74-year-old man. He has no emphysema and chronic obstructive lung disease. |
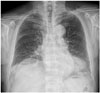 | Fig. 18Chest radiograph shows elevation and bulging contour in right diaphragm in an 84-year-old man. |
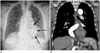 | Fig. 19Chest radiograph (A) in an 80-year-old woman shows a large mass opacity with internal air density in the left retrocardiac area (arrows). Chest CT (B) confirms esophageal hiatal hernia. Increased anterior-posterior distance of the thorax causes stretching of the diaphragm, resulting in widening of the esophageal hiatus. |
References
1. Miller MR. Structural and physiological age-associated changes in aging lungs. Semin Respir Crit Care Med. 2010; 31:521–527.
2. Schröder TH, Storbeck B, Rabe KF, Weber C. The aging lung: clinical and imaging findings and the fringe of physiological state. Rofo. 2015; 187:430–439.
3. The definition of emphysema. Report of a National Heart, Lung, and Blood Institute, Division of Lung Diseases workshop. Am Rev Respir Dis. 1985; 132:182–185.
4. Well DS, Meier JM, Mahne A, Houseni M, Hernandez-Pampaloni M, Mong A, et al. Detection of age-related changes in thoracic structure and function by computed tomography, magnetic resonance imaging, and positron emission tomography. Semin Nucl Med. 2007; 37:103–119.
5. Copley SJ, Giannarou S, Schmid VJ, Hansell DM, Wells AU, Yang GZ. Effect of aging on lung structure in vivo: assessment with densitometric and fractal analysis of high-resolution computed tomography data. J Thorac Imaging. 2012; 27:366–371.
6. Lee KW, Chung SY, Yang I, Lee Y, Ko EY, Park MJ. Correlation of aging and smoking with air trapping at thin-section CT of the lung in asymptomatic subjects. Radiology. 2000; 214:831–836.
7. Copley SJ, Wells AU, Hawtin KE, Gibson DJ, Hodson JM, Jacques AE, et al. Lung morphology in the elderly: comparative CT study of subjects over 75 years old versus those under 55 years old. Radiology. 2009; 251:566–573.
8. Calabresi C, Arosio B, Galimberti L, Scanziani E, Bergottini R, Annoni G, et al. Natural aging, expression of fibrosis-related genes and collagen deposition in rat lung. Exp Gerontol. 2007; 42:1003–1011.
9. Bonomo L, Larici AR, Maggi F, Schiavon F, Berletti R. Aging and the respiratory system. Radiol Clin North Am. 2008; 46:685–702. v-vi
10. Otake S, Takahashi M, Ishigaki T. Focal pulmonary interstitial opacities adjacent to thoracic spine osteophytes. AJR Am J Roentgenol. 2002; 179:893–896.
11. National Lung, Aberle DR, Adams AM, Berg CD, Black WC, Clapp JD, et al. Reduced lung-cancer mortality with low-dose computed tomographic screening. N Engl J Med. 2011; 365:395–409.
12. Oshiro Y, Kusumoto M, Moriyama N, Kaneko M, Suzuki K, Asamura H, et al. Intrapulmonary lymph nodes: thin-section CT features of 19 nodules. J Comput Assist Tomogr. 2002; 26:553–537.
13. Ahn MI, Gleeson TG, Chan IH, McWilliams AM, Macdonald SL, Lam S, et al. Perifissural nodules seen at CT screening for lung cancer. Radiology. 2010; 254:949–956.
14. Araki T, Nishino M, Gao W, Dupuis J, Putman RK, Washko GR, et al. Pulmonary cysts identified on chest CT: are they part of aging change or of clinical significance? Thorax. 2015; 70:1156–1162.
15. McLoud TC, Isler RJ, Novelline RA, Putman CE, Simeone J, Stark P. The apical cap. AJR Am J Roentgenol. 1981; 137:299–306.
16. Yousem SA. Pulmonary apical cap: a distinctive but poorly recognized lesion in pulmonary surgical pathology. Am J Surg Pathol. 2001; 25:679–683.
17. Webb EM, Elicker BM, Webb WR. Using CT to diagnose nonneoplastic tracheal abnormalities: appearance of the tracheal wall. AJR Am J Roentgenol. 2000; 174:1315–1321.
18. Moncada RM, Venta LA, Venta ER, Fareed J, Walenga JM, Messmore HL. Tracheal and bronchial cartilaginous rings: warfarin sodium-induced calcification. Radiology. 1992; 184:437–439.
19. Kang EY. Large airway diseases. J Thorac Imaging. 2011; 26:249–262.
20. Greene R. “Saber-sheath” trachea: relation to chronic obstructive pulmonary disease. AJR Am J Roentgenol. 1978; 130:441–445.
21. Naidich DP, McCauley DI, Khouri NF, Stitik FP, Siegelman SS. Computed tomography of bronchiectasis. J Comput Assist Tomogr. 1982; 6:437–444.
22. Matsuoka S, Uchiyama K, Shima H, Ueno N, Oish S, Nojiri Y. Bronchoarterial ratio and bronchial wall thickness on high-resolution CT in asymptomatic subjects: correlation with age and smoking. AJR Am J Roentgenol. 2003; 180:513–518.
23. McLaughlin MA. The aging heart. State-of-the-art prevention and management of cardiac disease. Geriatrics. 2001; 56:45–49. quiz 50.
24. Newman AB, Naydeck BL, Sutton-Tyrrell K, Feldman A, Edmundowicz D, Kuller LH. Coronary artery calcification in older adults to age 99: prevalence and risk factors. Circulation. 2001; 104:2679–2684.
25. Naidich DP, Webb WR, Müller NL, Vlahos I, Krinsky GA. Aorta, arch vessels, and great veins. In : Naidich DP, Webb WR, Müller NL, Vlahos I, Krinsky GA, editors. Computed tomography and magnetic resonance of the thorax. 4th ed. Philadelphia: Lippincott Williams & Wilkins;2007. p. 99–104.
26. Lee SH, Lee W, Choi HJ, Kim DJ, Park EA, Chung JW, et al. Measurement of the aortic diameter in the asymptomatic Korean population: assessment with multidetector CT. J Korean Soc Radiol. 2013; 69:105–112.
27. Homer MJ, Wechsler RJ, Carter BL. Mediastinal lipomatosis. CT confirmation of a normal variant. Radiology. 1978; 128:657–666.
28. Schwarz MI, Marmorstein BL. A new radiologic sign of subpulmonic effusion. Chest. 1975; 67:176–178.
29. Caskey CI, Zerhouni EA, Fishman EK, Rahmouni AD. Aging of the diaphragm: a CT study. Radiology. 1989; 171:385–389.
30. Masaoka A, Kondo S, Yano M, Araki Y, Nobutomo M. Thoracic deformity and hiatal hernia (intrathoracic stomach) in the elderly. J Thorac Imaging. 2012; 27:372–375.




 PDF
PDF ePub
ePub Citation
Citation Print
Print


 XML Download
XML Download