Abstract
Situs ambiguous is a very rare disease with one or less per 10,000 newborns whose organs are not in normal position. It usually has spleen and heart malformations, and if it is accompanied by cardiac malformations, mortality is high. Intestinal malrotation is also seen in 70% of the newborn with situs ambiguous and active treatment is needed when intestinal malrotation are found. We report one case of situs ambiguous with polysplenia in macrosomia in a diabetic mother.
중복위(situs ambiguous)는 드문 기형으로 역위(situs inversus)처럼 좌우가 바뀐 것은 아니나, 흉부 및 복부의 장기들이 정상 위치에 있지 않는 경우를 말하며 장기 역위증증후군(heterotaxy)과 동의어로 쓰인다.1 중복위는 신생아 만 명당 한 명의 빈도를 보이는 것으로 알려져 있으며, 주로 비장 이상을 동반하여 통상적으로 다비증증후군(situs ambiguous with polysplenia)을 가지는 좌이성체(left isomerism)와 무비증증후군(situs ambiguous with asplenia)을 가지는 우이성체(right isomerism)로 분류하나, 사실 이러한 분류에 해당되지 않는 경우도 많다.2 또한 중복위는 심장 기형을 비롯하여 장 이상 회전을 잘 동반한다고 알려져 있다.3
거대아는 재태 주수와 상관없이 출생시 신생아의 체중이 4,000 g 이상인 경우를 말하며, 당뇨병 산모, 모성비만, 지연임신, 기왕의 거대아 출산 경험이 있는 산모 등이 위험요소로 알려져 있다.4 산모의 당뇨병은 태아 기형 및 사산 등의 심각한 산과적 합병증을 일으킬 수 있는 내분비 질환으로, 특히 현성 당뇨를 가진 임신부가 임신 초기에 혈당 조절이 잘 이루어지지 않았을 때 태어난 신생아에서 심장 기형이나 뇌신경관 결손증을 포함한 다양한 기형이 빈번히 보고되고 있다. 특히, 혈당 조절이 되지 않은 현성 당뇨 산모에서 출생한 신생아는 정상 신생아에 비해서 역위일 확률이 84배 높다고 알려져 있으며,5 동물 실험에서는 현성 당뇨 쥐의 자손 쥐에서 중복위와 같은 심각한 기형들이 많이 발생하였다는 보고도 있다.6
저자들은 산전 진찰을 받지 않고 혈당 조절이 잘 되지 않았던 현성 당뇨병 산모로부터 태어난 거대아에서 우연히 발견된 장 회전 이상을 동반하지 않은 다비증을 가진 중복위 1예를 경험하였기에 문헌고찰과 함께 보고하는 바이다.
환아: 생후 1일, 여아
주소: 저혈당과 호흡곤란
산모 병력 및 가족력: 산모의 나이는 40세로 네 번째 임신이었으며 네 번째 아이였다. 2012년 셋째를 임신하였을 때 갑상선 기능 저하증과 임신성 당뇨 진단을 받아 갑상선 호르몬제와 경구용 혈당조절제를 복용하였다. 출산 후에도 혈당 조절이 되지 않아 현성 당뇨로 진단받고 경구용 혈당조절제를 복용하며 혈당을 관리하였으나 이번 임신 2–3개월 전에 임의로 약 복용을 중단하였다. 산모는 이번 임신에서 주기적인 산전 진찰과 기본적인 산전검사를 임의로 받지 않았다. 부모 양 가계에서 선천적 기형이나 유전적 질환의 가족력은 없었다. 임신 기간 동안 주 1회의 음주력 이외에 특별한 약물 복용력이나 병력은 없었다.
출생력 및 현병력: 환아는 타원에서 출생 체중 5,000 g으로 자연 분만으로 분만 손상 없이 출생하였으며, 정확한 재태 기간을 알 수 없어 실시한 Ballard score상 42점으로 재태 연령 40주로 추정되었고 Apgar 점수는 1분 7점, 5분 10점이었다. 출생 직후 타원에서 시행한 혈당은 95 mg/dL, 출생 1시간 후 54 mg/dL로 측정되었고, 생후 1시간부터 시작된 분당 60회 이상의 지속되는 빈 호흡이 관찰되어 검사 및 처치 위해 본원 신생아중환자실로 전원되었다.
이학적 소견: 입원 당시 활력 징후는 혈압 71/36 mmHg, 맥박 수 128회/분, 호흡 62회/분, 체온 36.6℃, 산소포화도 94%였다. 상하지 산소포화도 차이는 보이지 않았다. 출생 체중 5,000 g, 신장 56 cm, 두위 36 cm로 추정 주수 대비 모두 90백분위수 이상이었다. 입원 당시 환아의 전신 상태는 양호하였고, 대천문의 함몰이나 팽대는 없었으며 가슴 청진시 천명음, 수포음은 없었고 늑골 함몰은 보이지 않았으나 분당 60회 이상의 빈 호흡이 관찰되었다. 심잡음은 들리지 않았고 사지에 청색증도 보이지 않았다. 복부는 부드럽고 장음도 정상이었으며, 간이나 비장은 만져지지 않았고 그 이외 촉지되는 종괴는 없었다.
검사 소견: 입원 당시 시행한 말초혈액검사에서 백혈구 수 18,670/µL (중성구 67%, 림프구10%, 단핵구 10%, 호산구 2%), 혈색소 17.0 g/dL, 혈소판 214,000/µL, C-반응단백 0.03 mg/dL (정상 0.3 미만) 소견을 보였고, 혈액, 소변의 세균배양검사에서 음성 소견을 보였다. 혈청 Na 138 mmol/L, K 4.1 mmol/L, blood urea nitrogen 5.6 mg/dL, creatinine 0.48 mg/dL, calcium 9.5 mg/dL, aspartate transaminase 59 IU/L, alanine transaminase 16 IU/L 소견을 보였다. Toxoplasma, rubella, cytomegalovirus, herpes, syphilis IgM 혈액검사에서 음성을 보였으며 소변에서 확인한 cytomegalovirus-polymerase chain reaction 검사도 음성이었다. 신생아 선천성 대사 이상 선별검사에서 정상 소견을 보였고 염색체검사는 시행하지 않았다. 입원 직후 산소 공급 없이 실시한 정맥혈 가스분석검사에서 pH 7.26, pCO2 54 mmHg, pO2 29 mmHg, HCO3− 24.2 mEq/L, base excess −2.9 mEq/L였으며, 이후 후드를 통하여 3 L/min의 산소를 공급하면서 2시간 뒤 실시한 추적검사에서 pH 7.35, pCO2 42 mmHg, pO2 51 mmHg, HCO3− 23.2 mEq/L, base excess −2.4 mEq/L로 대사성산증과 고탄산 혈증이 호전되는 양상을 보였다. 본원으로 입원 직후 측정한 혈당은 46 mg/dL로 감소된 소견을 보였고 수액치료를 하며 1시간 후 추적검사에서 60 mg/dL 이상으로 회복되었다.
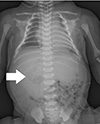
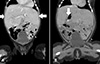
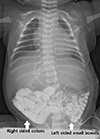
방사선검사 소견: 입원 직후 촬영한 흉부 방사선 사진에서 양폐야 깨끗한 소견을 보였으며 심장과 종격동의 위치는 정상이었다. 입위관 진행방향으로 보았을 때 위(stomach)가 우측에 위치한 모습이 관찰되었다(Fig. 1). 이에 시행한 복부 초음파검사에서는 간 비대가 의심되며 우측 신장 위쪽에 비장이 관찰되는 소견을 보였다. 자세한 평가를 위해 조영제를 사용하여 흉복부 컴퓨터단층촬영검사를 시행하였고 폐 양측이 2개의 엽으로 이루어져 있으며 심기형은 보이지 않았다. 대정맥이 홑정맥(azygosvein)과 연결되며 간이 양측에 대칭적으로 위치하며, 담낭이 중앙에 위치하고 위와 대장이 우측에 존재하고 소장은 좌측에 위치하는 소견이 관찰되었으며 이에 장 회전 이상을 보이지 않는 다비증을 동반한 중복위로 진단되었다(Fig. 2). 식이 진행을 위하여 가스트로그라핀(gastrografin)을 이용한 상부 위장관조영술에서 위가 척추의 우측에 십이지장 및 빈 창자가 척추의 좌측에서 관찰되었고, 근위부 돌창자(proximal ileum)까지 가스트로그라핀의 통과가 관찰되었으며 명확히 막혀 보이는 병변은 관찰되지 않았다. 또한 좌측에 소장이 모여 있고 우측에 대장이 모여있는 소견을 보였다(Fig. 3). 심장 초음파검사에서는 대정맥이 홑정맥과 연결되어 주행하는 소견을 보였고, 폐정맥은 좌심방로 연결되어 있었으며 우측 상대정맥은 우심방으로 연결되어 있었다. 경도의 동맥관 개존증 이외 심기형 등의 특이 소견은 관찰되지 않았다.
치료 및 경과: 생후 3일째 가스트로그라핀을 이용한 상부 위장관조영술검사 이후 식이 시작하였으나 생후 4일째에 입위관을 통해서 5 mL가량의 담즙 색깔의 배액이 보여 장 폐쇄 의심 하에 복부 초음파 추적검사를 시행하였고, 장 폐쇄 가능성은 떨어지는 소견을 보였으나 금식하며 경과 관찰하였다. 생후 6일째에도 입위관 통한 초록색 배액이 지속되어 복부 초음파검사를 다시하였고 이전과 같은 소견이었다. 자세한 평가를 위해 생후 7일째 바륨(barium)을 이용한 상부 위장관조영술을 시행하였고 이전 가스트로그라핀을 이용하였을 때와 같은 소견을 보였다. 조영술검사 이후 바륨이 통과되며 배변활동으로 사라지는 것을 확인한 후에 식이를 다시 진행하였다. 환아는 식이 양을 점차 올리며 식이 진행하였고, 생후 11일째 3시간 간격의 분유 60 mL 수유시 수유곤란(feeding intolerance)을 보이며 배부름 증세가 지속되고 위관을 통한 담즙 배액과 수유 직전 혈당이 60 mg/dL 이상을 유지하나 70 mg/dL를 넘지 못하는 모습을 보였다. 생후 15일부터 2시간 간격의 50 mL를 수유하는 방법으로 변경한 이후에는 위장 증세 및 혈당 수치 모두 호전을 보여 생후 20일에 퇴원하였다. 퇴원시 키는 56 cm (75–90백분위수 이상), 몸무게는 5.2 kg (90백분위수 이상), 머리둘레는 37.5 cm (75백분위수)였다. 퇴원 후 2개월간 외래에서 추적관찰 중이며 생후 2개월에 키는 61.9 cm (90백분위수 이상), 체중은 5.9 kg (50–75백분위수), 머리둘레는 39 cm (50–75백분위수)의 성장을 보이며 위장관 증세 없이 양호한 상태이다.
“Situs” 단어의 사전적 정의는 위치, 자세, 태위를 의미하며 의학적으로는 정중선을 기준으로 심장과 내장의 위치를 의미한다.7 정상위(situs solitus)란 내부 장기들이 정상적인 해부학적 위치를 가지는 대부분 출생아의 내부 장기 상태를 말한다. 반면 역위는 흉부와 복부의 장기가 거울에 비친 것과 같이 대칭적으로 좌우 장기가 뒤바뀐 상태를 나타낸다.1 중복위는 정상위나 역위와는 다르게 정해지지 않은 형태의 내부 장기의 위치를 보인다. 중복위는 적게는 40,000명 당 1명부터 많게는 아시아에서는 2,700명 당 1명까지도 보인다.89 명백하게 밝혀진 원인은 없지만 최근 일부에서는 유전자 이상이 관여하는 것으로 발표되고 있다.10 다른 추측되는 원인 중 하나로 재태 기간 28일 이전에 편측화(lateralization)하는 과정에서의 결함으로 인해 생기는 것으로 생각되고 있다.710
당뇨병 임신부의 조절되지 않은 혈당은 모체의 높은 혈당으로 인해 태아의 혈당도 높아져 과도한 대사가 일어나고 산소기(oxygen radicals)가 생산된다. 이는 배아 정상적 발달을 저해시키며 결과적으로 이상형태형성(dysmorphogenesis)을 야기한다. 이런 기형 발생의 결정적인 기간은 임신 3주에서 6주이며 이를 예방하기 위해서는 임신 이전부터 정상적인 혈당을 유지하는 것이 중요하다.11 한편, 동물 실험에서는 모체의 당뇨가 형태학적 기전에 영향을 끼쳐 자손 쥐에서 중복위가 많이 보였다는 보고가 있다.6 본 증례의 환아는 거대아로 출생하였고 이는 산모가 혈당 조절을 하지 않았으므로 임신 초반부터 혈당은 높게 유지되었을 것으로 예측된다. 이로 인해 사람에서도 모체의 당뇨와 자손의 중복위가 연관이 있을 것이라 추정할 수 있겠고 이에 대한 추가적인 연구가 필요해 보인다.
중복위는 비장의 형태학적 분류에 따라 다비증증후군과 무비증증후군으로 나누고 있다. 다비증증후군의 경우 전형적으로 심장구조의 측면에서는 좌이성체로 양측이 좌측화되어있는(bilateral left-sideness) 경우를 말하며, 양측 폐가 2개의 엽으로 이루어져있고 폐동맥이 양측에 모두 위치하며 비장이 하나 이상 존재한다. 주로 간은 한쪽이 다른 쪽보다 더 큰 비대칭적인 형태를 가지고 있고 하대정맥이 심방으로 직접 연결되지 않고 중절되어 홑정맥 혹은 반홑정맥과 연결되어 상대정맥으로 연결되는 특성을 보인다.10,12 다비증증후군의 경우에는 여성에서 더 흔하며 일부 환자에서 선천성 담도폐쇄증을 보인다.10 무비증증후군의 경우 역시 우이성체로, 전형적으로 양측이 우측화되어 있는(bilateral right-sideness) 경우를 말하며, 양측 폐가 3개의 엽으로 각각 이루어져 있고 체동맥이 양측에 모두 위치하며 비장이 존재하지 않는다. 복부의 한쪽에서 반대쪽으로 확장하는 비대칭적인 간의 형태를 가지고 있고, 위가 양쪽에 걸쳐 정중선에 위치하고 있다. 하대정맥의 중절은 드물고 하대정맥과 복부 대동맥이 척추의 같은 쪽에 배치되어있는 특징을 보인다.1012 무비증증후군의 경우에는 남성에서 더 흔하며 청색증과 호흡곤란 증세가 흔하다. 복잡한 심기형과 무비증으로 인한 비정상적인 면역 문제로 80%가 생후 12개월 사이에 사망한다.10 하지만 실제로 고전적 분류 내에서도 다양한 형태의 기형과 배치 이상을 보이기 때문에, 최근에는 환자의 정확한 특성 파악을 위해서 가능한 많은 정보(예를 들어 선천성 심질환, 장 회전 이상, 복부 장기위치 이상, 비장 유무 여부 등)를 모두 기술해주는 것을 추천하고 있다.10
중복위는 유형에 따라 차이가 있겠지만, 선천성 심질환이 있을 확률이 50%에서 90%로 대단히 높고 선천성 심질환의 동반여부가 생존율의 가장 중요한 요인이다. 그 외에 일반적으로 장회전 이상의 유병률은 500명 중 1명 정도인데 반해, 중복위 환아에서는 장 회전 이상이 70%에게서 보일 정도로 높다.1314 중복위 환자는 고전적인 장 회전 이상에서 장염전에 이르기까지 다양한 장 회전의 형태를 보이는데 외과적 시술이 항상 필요한 것은 아니다.13 이에 중복위를 가지고 있는 소아에서는 높은 유병률을 고려해서 조영제를 이용한 상부 위장관조영술검사로 장회전 이상에 대해 선별검사를 시행하여, 이상이 없으면 식이를 진행하고 이상이 있으면 중장염전이나 장 허혈의 위험이 있기 때문에 적극적인 치료가 필요하다.15
본 증례의 환아는 앞서 고찰한대로 선천성 심기형 없는 다비증증후군으로 분류되는 자로, 수유를 진행하기 전부터 입위관을 통한 담즙 배출을 보여 장폐색을 동반한 장 회전 이상을 의심하였지만 수 차례의 검사에도 장폐색의 증거는 없었다. 아마도 해부학적 폐색은 보이지 않았지만 일시적 장 운동성 질환이 있어 담즙 배출이 용이하지 않아 역류하였을 것으로 추정해볼 수 있겠다. 그러나 폐색 소견은 없었다 하더라도, 정상위와는 다른 해부학적인 위치 문제로 퇴원 이후에도 보호자에게 특이 사항을 주지시키고 앞으로 충수염, 담낭염, 비장경색 등의 발생에 대하여 주의하면서 진찰받아야 할 것으로 생각된다. 또한 무비증증후군의 경우에는 비장이 없어 면역 기능에 문제를 보일 수 있기 때문에 패혈증 감염에 주의해야 하고, 또한 백신 접종 등의 문제로 전문가와의 상담이 필요할 것으로 보인다.8
저자들은 산전 진찰을 받지 않고 현성 당뇨병이 합병되었으나 혈당 관리를 하지 않았던 산모에서 출생한 거대아에서 우연히 발견된 장 회전 이상을 동반하지 않은 다비증을 가진 중복위가 있었던 경우를 1예 경험하였기에 문헌고찰과 함께 보고하는 바이다. 본 환아의 경우 입위관을 통한 담즙 배액 및 부진한 식이 진행을 보였지만 다행히 침습적 치료 없이 호전을 보였다. 하지만 증상이 있는 중복위의 경우 여러 가지 합병증이 발생할 수 있기 때문에 주의 깊은 관찰이 필요하다.
Figures and Tables
References
1. Jacobs JP, Anderson RH, Weinberg PM, Walters HL 3rd, Tchervenkov CI, Del Duca D, et al. The nomenclature, definition and classification of cardiac structures in the setting of heterotaxy. Cardiol Young. 2007; 17:Suppl 2. 1–28.

2. Lin AE, Ticho BS, Houde K, Westgate MN, Holmes LB. Heterotaxy: associated conditions and hospital-based prevalence in newborns. Genet Med. 2000; 2:157–172.

3. Escobar-Diaz MC, Friedman K, Salem Y, Marx GR, Kalish BT, Lafranchi T, et al. Perinatal and infant outcomes of prenatal diagnosis of heterotaxy syndrome (asplenia and polysplenia). Am J Cardiol. 2014; 114:612–617.

4. Boyd ME, Usher RH, Mclean FH. Fetal macrosomia: prediction, risks, proposed management. Obstet Gynecol. 1983; 61:715–722.
5. Kim JS, Chi KS, Jang EJ, Hwang JY. A case of pregnancy complicated by situs inversus totalis fetus in overt diabetic women. Korean J Perinatol. 2007; 18:271–276.
6. Morishima M, Ando M, Takao A. Visceroatrial heterotaxy syndrome in the NOD mouse with special reference to atrial situs. Teratology. 1991; 44:91–100.

7. Paladini D, Volpe P. Ultrasound of congenital fetal anomalies: differential diagnosis and prognostic indicators. 2th ed. Boca Raton: CRC Press;2014.
8. Rose V, Izukawa T, Moës CA. Syndromes of asplenia and polysplenia. A review of cardiac and non-cardiac malformations in 60 cases withspecial reference to diagnosis and prognosis. Br Heart J. 1975; 37:840–852.

9. Gatrad AR, Read AP, Watson GH. Consanguinity and complex cardiac anomalies with situs ambiguus. Arch Dis Child. 1984; 59:242–245.

10. Applegate KE, Goske MJ, Pierce G, Murphy D. Situs revisited: imaging of the heterotaxy syndrome. Radiographics. 1999; 19:837–852.

11. Christine AG, Sherin UD. Avery's disease of the newborn. 9th ed. Philadelphia: Elsevier;2012. p. 51–91.
12. Yoo SJ, Jaeggi E. Ultrasound evaluation of the fetal heart. ultrasonography in obstetetrics and gynecology. 5th ed. Philadelphia: Saunders Elsevier;2008. p. 523–528.
13. Mahalik SK, Khanna S, Menon P. Malrotation and volvulus associated with heterotaxy syndrome. J Indian Assoc Pediatr Surg. 2012; 17:138–140.





 PDF
PDF ePub
ePub Citation
Citation Print
Print


 XML Download
XML Download