1. 미국 전문의자격시험
미국은 우리나라와 달리, 정부에서 전문의 자격을 부여하는 것이 아니라, 전문학회들이 연합단체를 구성하여 전문의시험을 자율적으로 관장하고 있다[
11]. 미국 전문의자격과 관련된 단체는 미국전문과별위원회(The American Board of Medical Specialties, ABMS), 미국전문의협회(The American Board of Physician Specialties, ABPS) 등이 있다. ABMS는 1933년에 설립된 비영리기관으로 전문의자격에 관한 기준 제정 및 평가와, 자격부여를 위한 전문의인증 및 교육을 개발해왔으며, 24개로 구성된 전문과학회(Specialty Member Boards)가 150여 개의 전문의 및 세부 전문의 자격을 관리한다[
12]. 각 회원단체는 전문의자격을 요구하는 사람들이 교육기준에 따른 전공의 훈련을 이수하였는지 점검하고, 시험을 통해 검증하여, 전문의자격을 부여한다. ABMS 전문의자격 요건은 다음과 같다. 4년제 대학을 졸업 후, 인증 의과대학에서 의사학위를 취득하고, 인증 수련기관에서 3-5년의 수련을 수료한 진료면허 소지자이다. 자격요건을 갖춘 후, ABMS에서 관장하는 필기시험과 일부 과의 경우 구두시험에 합격하면, 전문의자격을 부여 받는다. 그리고 ABMS에서는 2006년부터 자격을 받은 전문의들의 질 관리를 위해, 자격면허 갱신과정 (Maintenance of Certification, MOC)를 도입하여 운영 중이다. 현재까지 ABMS에서 80만 여명의 의사에게 자격을 부여하였으며, 이중 45만여 명이 MOC 과정에 참여하고 있다. ABMS 이외에, 미국의 전문의자격을 관리하는 기관으로는 ABPS가 있다. ABPS는 미국전문의협의회(American Association of Physician Specialists)의 산하 기관으로, 12개의 운영위원회가 17개의 전문의 및 세부 전문의 자격을 관리한다[
13]. 전문의 자격 요건 및 시험 과정은 ABMS의 규정과 유사하며, 기초지식, 전문기술 및 지속적인 교육과 훈련에 대한 평가를 시행하고, 전문의자격시험은 필기시험과 일부 과의 경우 구두시험도 시행한다. 또한 ABMS와 마찬가지로, 면허 갱신과정을 운영하고 있다. 미국 전문의자격시험은 필기시험과 구술시험으로 이루어져있으며, 캐나다와는 달리 임상진료시험은 따로 시행하고 있지 않다. 필기시험은 모든 과에서 시행하고 있으며, 구술시험은 각 전문과의 특성에 따라, 시행 여부가 다르다. 구술시험을 시행하는 학회는 ABMS의 소속 학회 중에서는 안과, 정형외과, 성형외과, 마취과, 산부인과, 외과, 영상의학과, 방사선종양학과, 응급의학과 학회, ABPS의 소속 학회로는 가정의학-산과, 안과, 성형외과, 마취과, 산부인과, 외과, 영상의학과, 방사선종양학과, 응급의학과 학회이다(
Table 3).
구술시험은 각 전문학회별로 다양한 형식과 문항 수로 구성하여 자율적으로 시행하고 있다. 대체로 시험관이 임상증례를 제시하고, 질환의 진단과 치료방법에 답하는 형식으로 이루어지는데, 정형외과, 성형외과, 산부인과 등 일부 과의 경우에는 진료중심 구술시험(practice based oral exam)을 시행한다. 즉, 응시자가 수련기간에 경험했던 환자 명단을 학회에 제출하면(case logs), 그 사례들 중, 일부 사례를 선정하여 시험관이 질문하고 토론하는 형태로 이루어진다. 응급의학과 구술시험의 경우, 한 명의 환자로 이루어진 증례(single patient encounter, SPE)와 실제 응급실에서의 상황에서처럼, 여러 명의 환자로 이루어진 모의 증례(simulated situation encounter, SSE)의 두 종류가 있다. SPE는 감독관이 모의 환자 역할을 하고(simulated clinical encounters), 환자의 기초 데이터를 제공하면, 수험자가 병력청취, 신체진찰, 검사처방 등을 시행하여, 신체진찰 소견이나 검사결과 등 추가적인 데이터를 얻어내서, 환자를 치료해나가는 형식이라는 점이 CPX와 유사하지만, 표준화환자가 아닌 감독관이 환자역할을 한다는 차이점이 있다. SSE는 수험자가 첫 번째 환자를 다 치료하기 전에, 감독관이 두 번째와 세 번째 환자에 대한 자료를 제시하여, 여러 환자들의 중증도를 고려하여, 적절한 치료를 잘 수행하는지를 평가한다.
2. 캐나다 전문의자격시험
캐나다 전문의자격시험은 캐나다 가정의학회(The College of Family Physicians of Canada, CFPC)와 캐나다 왕립전문의학회(The Royal College of Physicians and Surgeons of Canada, RCPSC)에서 관장한다.
전문의자격시험은 필기시험과 실기시험으로 이루어지며, 실기시험은 각 전문과의 특성에 따라 실습시험, 구술 시험, OSCE 중 선택되며, 전문과별로 사례 수, 시험시간, 평가항목은 각각 다르다. 실습시험은 병리과, 심장내과에서, 구술시험은 피부과, 일반외과, 신경외과, 흉부외과, 소아외과, 혈관외과, 마취과, 응급의학과 등에서, OSCE/CPX는 일반내과, 류마티스내과, 소화기내과, 신경과, 가정의학과 등에서 시행된다(
Table 3).
CFPC는 가정의학과 전문의 수련 과정 기준 제정 및 평가, 전문의 자격 인증, 지속적인 교육을 시행한다[
14]. 전문의 자격 요건은 CFPC에서 인증한 가정의학과 수련과정을 적어도 24개월 이상 받고, 캐나다의사자격시험(Medical Council of Canada Qualifying Examination Part 1)을 마친 자로, 수련과정이 6개월 남은 시점부터 전문의자격시험에 응시할 수 있다. CFPC의 자격시험은 필기시험과 실기시험으로 구성되어 있으며, 필기시험은 의학지식과 문제해결 기술을 평가하는 단답형 문제 해결형 문항으로 이루어지며, 6시간 동안 시행된다. 실기시험은 OSCE와 모의 외래진료 구술시험(simulated office orals, SOO)로 구성되어 있다. OSCE는 표준화 환자를 대상으로 임상상황에 대한 문제가 주어지고, 병력청취 및 신체진찰 능력과 면담 및 대화기술을 평가하며, 총 8개 문항으로 각 10분씩 시행된다. SOO는 감독관이 환자 역할을 하고, 가정의가 진료 시 처할 수 있는 상황을 최대한 재현하여, 건강문제의 정의와 관리, 환자 중심적인 임상방법과 좋은 환자-의사 관계를 형성하는 지 등에 초점을 맞추어 평가하며, 정확한 진단을 내리는 것에 대한 배점은 높지 않다. 총 4문항으로 각 15분씩 시행된다.
가정의학과 이외에 다른 전문과의 자격시험은 RCPSC에서 관장하며, 전문의자격시험 자격 조건은 RCPSC에서 인증한 전문과목 수련 과정을 마친 자로, 미국이나 캐나다 이외에, RCPSC에서 인증하는 29개국의 수련 과정을 마친 외국인도 자격시험에 응시할 수 있다[
15]. 실습시험은 슬라이드나 그래픽에 대해 판단할 수 있는 능력을 평가한다. 해부병리, 일반병리, 혈액종양병리, 신경병리, 미생물학에서의 슬라이드 시험이나, 심장내과에서 심전도, 흉부촬영사진, Holter monitoring 결과, 운동부하 심전도 검사, 심장 초음파, 조영술 등에 대한 사진이나 간단한 동영상이 주어지고, 이에 대한 문제를 풀게 된다.
구술시험은 주로 외과 계열과 표준화 환자를 대상으로 시험을 시행할 수 없는 일부 과에서 시행된다. 외과에서는 수술방법, 수술적 문제해결, 판단력, 의사소통기술, 기초지식 등에 대한 구술시험이 2-3시간에 걸쳐 진행된다. 응급의학과는 2시간 동안 6개의 방에서, 흉부촬영사진, 심전도, 검사실 결과, 사진 등을 이용한 6개의 시나리오로 1:1 구술시험을 시행하게 되며, 응급의학 전반에 대한 지식 및 질환의 병태생리학적 기초 등을 평가한다. 호흡기내과는 각 1시간 정도 2세션에서 흉부촬영사진, 폐기능 검사, 컴퓨터단층촬영, 검사실 검사 등을 이용한 시나리오를 제시하여, 수험자의 임상능력을 평가한다.
OSCE는 표준화 환자를 대상으로 임상적 기술을 평가하는 시험이다. 일반 내과는 8개의 station에서 2시간 가량 시험이 이루어지며, 외래환자, 입원환자, 중환자실 등의 상황에서의 임상능력을 평가하고자 한다. 임상상황에서 신체진찰, 임상적 문제해결에 대한 접근, 진단적 검사 적용 및 검사 결과의 해석, 동료나 환자 및 보호자들과의 의사소통 능력, 윤리적 문제를 다루는 능력 등이 평가대상이 된다. 신경과나 류마티스내과는 10명의 표준화 환자를 대상으로 각 15분간 시험이 진행된다. 소화기내과는 표준화 환자를 대상으로 2시간 가량 시험을 치르며, 검사실 검사, 내시경 및 병리학적 소견, 영상검사 등의 진단적 검사를 해석하고, 신체진찰 기술, 태도, 윤리적 측면, 의학적 문제의 해결 등의 측면을 평가한다.
3. 영국 전문의자격시험
영국의 전문의자격시험은 영국왕립일차의료전담의학회(Membership of the Royal College of General Practitioners, MRCGP), 영국왕립의사학회(Membership of the Royal Colleges of Physicians of the United Kingdom, MRCP UK), 영국왕립외과학회(Membership of the Royal College of Surgeons, MRCS)가 관장한다.
일차의료전문의(가정의) 자격은 의사면허 취득 후, 기초 수련의 과정 2년을 마친 후 일차의료 전문의 수련프로그램을 마치고, 수련 후 통과시험(Certificate of Completion of Training, CCT)을 통과한 후 MRCGP시험에 응시할 수 있다. MRCGP는 필기시험(Applied Knowledge Test, AKT), 임상진료 실기시험(Clinical Skills Assessment, CSA), WBA의 세 가지 항목으로 구성된다. AKT는 전공의가 독립적인 일차의료를 할 수 있는 지식수준을 가지고 있는가를 평가한다. Clinical medicine 160문항, evidence interpretation 20문항, organisational 20문항으로 구성되며, 연중 1월, 4-5월, 10월 3회 시험이 시행된다. CSA는 일차진료에 적절한 임상적, 전문적 의사소통 능력 및 기술을 가지고, 통합할 수 있는 능력이 있는지를 평가한다. 연중 2-3월, 5월, 11월 3회 시험이 시행된다. WBA는 Mini CEX, CbD, PSQ, CSR 등 다양한 평가도구를 이용하며, 수련 현장에서 전문 역량부문에서 전공의의 성장 과정을 평가한다[
16].
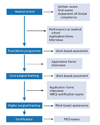
일차의료 전문의 이외에 의뢰전문의는 의사면허 취득 후, 기초 수련의 과정 2년을 마친 후 전문과 선택하여 수련을 받고 CCT를 통과한 후 MRCP UK 또는 MRCS에 소속된 해당 전문학회에서 시행하는 자격시험을 치른다. 의뢰전문의자격시험을 MRCS를 예시로 살펴보면
Figure 2와 같다[
9]. MRCS 자격시험은 필기시험과 OSCE실기시험으로 이루어졌으며, 이외에 수련과정에 대한 WBA평가가 포함되어 있다.







 PDF
PDF ePub
ePub Citation
Citation Print
Print





 XML Download
XML Download