Abstract
Brain death is the irreversible end of all brain activity including involuntary activity necessary to sustain life. Since the first organ transplantation from a brain-dead donor in 1979, organ transplantation has been developing continuously in Korea. The Organ Transplantation Act was enacted in February 2000, making brain-dead organ donation legal in Korea, and the Korean Network for Organ Sharing (KONOS) was simultaneously launched, permitting the organized procurement and distribution of organs. Once brain death is declared, aggressive fluid management, use of vasopressors, and mechanical ventilation should be maintained between brain death and organ donation to keep all other vital organs completely functional, providing optimal opportunities for organ donation.
뇌사란 뇌 전체의 기능이 완전히 멈춘 상태로 모든 자극에 대해 반응이 없고, 호흡을 비롯하여 스스로의 움직임이 전혀 없는 비가역적인 뇌의 손상을 의미한다[1]. 뇌사는 1968년 호주에서 열린 세계의사회의에서 '시드니 선언'을 제창함으로써 인정되기 시작하였으며, 같은 해 미국 하버드 의과대학에서 뇌사판정 기준을 제시하였다[2]. 이러한 뇌사의 인정은 수술기법, 면역억제제, 장기보존액의 발달과 함께 장기이식의 활성화를 가능하게 하였다[3].
우리나라에서는 1969년 가톨릭대학교 성모병원에서 시행한 신장이식수술 성공으로 장기이식의 역사가 시작되었다. 1979년 최초 뇌사자로부터의 장기이식이 시행된 후[4], 국내 장기이식은 법제화되지 않은 상태에서 병원 중심으로 시행되었다. 그러던 중, 2000년 2월에 '장기 등 이식에 관한 법률'이 시행되기 시작하였고, 국립장기이식관리센터(Korean Organ Network for Organ Sharing, KONOS)가 설립되면서 뇌사와 뇌사자의 장기 수급이 법적으로 인정되기 시작하였다. 그러나 전체 이식건수의 대부분이 뇌사자 장기이식으로 충당되는 서구와는 달리[5], 우리나라는 여전히 뇌사자 장기이식 비율은 낮은 편이며(2012년 뇌사 기증자 409; 뇌사와 생체기증 이식 수, 신장이식 766/1,019, 간장이식 363/920)[6], 뇌사자의 증가보다 이식대기자 수의 증가가 더 빨라 이식률 역시 감소하고 있는 실정이다[7]. 그러나 뇌사기증자 수가 꾸준히 증가하는 경향을 보이고 있는 것도 사실이다(2008년과 2012년 뇌사기증자 수 256/409)[6].
이 논문에서는 현재 우리나라에서 이루어지는 뇌사자 관리체계와 뇌사자 장기이식의 행정절차에 대하여 살펴보고 장기공여 뇌사기증자 관리에 대하여 알아보고자 한다.
뇌사 장기이식을 시행하는 시스템을 업무 체제별로 구분하면, 크게 장기이식 운영체제(operational requirements)와 장기이식 관리체제(regulatory requirements)로 나누어 볼 수 있다. 장기이식 운영체제에는 장기이식센터와, 잠재뇌사자를 탐색하고 뇌사자 관리를 지원하며 장기구득 절차와 사후관리를 담당하는 organ procurement organization (OPO), 그리고 뇌사자 장기이식 대기자 등록 및 분배를 담당하는 기관(장기이식 환자관리기관), 장기기증 문화확산 단체 등이 포함된다. 장기이식 관리체제는 장기이식 운영체제의 업무를 조정하고 평가하며 관리, 감독하는 한편 관련된 정책을 수립하고 정책수립의 근거가 되는 데이터베이스를 운영한다. 그리고 이와 같은 모든 장기이식 의료행위는 장기이식법과 규정에 의해 조정되고 있다.
우리나라에서는 여러 과정을 거쳐서 1999년 2월 8일 '장기 등 이식에 관한 법률'이 제정 공포되어 2000년 2월 9일부터 시행되기 시작하였으며[8], 2010년 5월 25일에는 잠재뇌사자 의무신고제(reporting system of candidate deceased donor/required request legislation, 1986, 미국)[9] 등이 법률 조항에 추가되었다. 잠재뇌사자 의무신고제란, 뇌사로 추정되는 환자에게 뇌사판정 절차를 진행하기 전에 보호자들에게 연락하여 장기기증의 의사를 문의하도록 함으로써 장기기증의 기회를 늘리고자 하는 제도이다. 그 외 장기기증 관련 규정이나 시행령은 장기기증법을 보완하는 내용으로 비윤리적인 문제 발생을 예방하고 장기의 공평한 분배가 이루어지는 데 초점을 맞추고 있으며, 장기구득 및 이식의 전반적 시행과정에 대한 모니터링, 표준화, 그리고 평가에 관한 내용을 담고 있다.
장기이식병원은 장기이식팀, 장기구득팀, 그리고 윤리적이고 공정한 절차에 의해서 장기이식과 구득이 이루어질 수 있도록 관리하는 운영팀으로 구성되어있다. 2013년 8월 기준 현재 우리나라에는 87개 장기이식병원이 있으며 84개의 뇌사판정 의료기관과 36개의 뇌사자 관리기관이 운영 중이다[6]. 우리나라의 뇌사판정 전문기관은 hospital based OPO (HOPO)와 정부에서 지정, 관리하는 독립된 전문기구가 OPO를 운영하는 independent OPO (IOPO)를 병행하는 형태로 운영되고 있다. 이것은 우리나라의 장기이식이 병원을 중심으로 시작되었기 때문에 생겨난 구조로, OPO가 대부분 IOPO에 의해 운영되고 있는 서구와 큰 차이점이다. HOPO는 각 병원에서 발굴한 뇌사자를 주로 발굴한 병원에서 이식하는 시스템으로 장기이식이 활성화되지 않은 병원에서 적극적인 뇌사자 발굴 보다는 수동적으로 신고된 환자관리를 하게 되거나 뇌사자 장기 활용도를 비효울적으로 만드는 결과를 초래할 수 있다[10]. 이러한 단점을 보완하고 보다 체계적인 뇌사자 관리 및 적극적인 장기구득 활동을 위하여 2009년 5월 국내 최초 IOPO인 한국장기기증원(Korea Organ Donation Agency, KODA)이 설립되었으며, KODA는 각 뇌사판정 전문기관 등과 긴밀한 협력관계에 있다.
이식 대기자 등록을 받아서 공정하고 투명한 절차로 배분하는 것은 장기이식에 대한 신뢰를 확보하고 궁극적으로 뇌사자 장기기증을 활성화하는 결과로 이어진다. 이와 같은 역할은 대부분 국가중앙기관에서 담당하는데, 우리나라에서는 질병관리본부 소속 기관인 KONOS에서 전담하고 있으며 투명한 이식 전 장기배분을 위해서 웹 기반의 전산화된 프로그램이 개발되어 활용되고 있다[11].
장기기증에 대한 사회적 공감대 형성 역시 뇌사자 장기기증 활성화에 매우 중요한 요인 중 하나인데[12], 우리나라는 전통적으로 유교의 영향이 강하고 영혼에 대한 믿음, 신체 훼손에 대한 거부감이 심하기 때문에 장기기증 문화 확산에 어려움이 있다[13]. 그렇지만 우리나라에서도 오래 전부터 비정부기구가 장기기증 문화확산을 위해 많은 노력을 기울여왔으며, 지금은 약 30개의 민간단체와 KONOS가 장기기증 문화확산에 참여하고 있다. 최근에는 장기기증 교육에 대한 의학적 자문을 제공하기 위하여서 의료인을 중심으로 하는 생명잇기(http://www.vitallink.or.kr)라는 단체가 구성되었으며, 한마음한몸운동본부(http://www.obos.or.kr), 생명나눔실천본부(http://www.lisa.or.kr) 등 기존 단체와 함께 Korean Donate Life Net를 구축하여 공동으로 협조할 수 있는 기반을 형성하였다[14].
장기이식 관리기관은 이식 대기자 등록과 장기배분을 하는 장기이식 환자관리와는 별도로 장기이식의 모든 조정, 평가, 관리, 감독 및 정책개발과 이 업무수행의 기반이 되는 데이터베이스를 관리하는 업무를 총괄하는 역할을 한다. 이 업무는 장기이식 등 이식에 관한 법에 의해 부여되고 최종법규에 명시된 적법한 관리 감독책임 기관인 보건복지부가 행사하며, 그 관리대상은 장기이식 운영체제인 장기이식병원, 장기이식 구득기관, 장기이식 문화확산 단체 등 모든 장기이식 관련 활동에 해당한다. 우리나라에서는 2000년 2월 설립된 KONOS가 국내 장기이식 전반에 관한 사항을 총괄하는 국가기관으로 제정되었고, 이식 대기자 등록과 장기배분 업무 외에 87개의 장기이식센터와 관련 홍보단체 등 운영체제간의 조정, 관리 감독 업무와 정책 수립 등의 역할을 수행하고 있다.
뇌사자 장기공여는 이식대기자 등록, 뇌사추정자 판정, 장기별 이식 대상자 선정 등의 과정을 걸쳐 진행된다(Figure 1) [15]. 이러한 과정에 KONOS, KODA, 그리고 장기이식병원 등이 유기적으로 협력하여 뇌사자 장기이식이 이루어지도록 하고있다.
이식대기자가 발생하면 장기이식병원의 장기구득팀은 KONOS의 전산프로그램인 장기이식정보시스템(k-net)에 환자를 등록한다. 환자의 기본 정보(체중, 혈액형 등)와 human leukocyte antigen, 폐 길이 등 각 장기별 이식에 필요한 검사 결과와 심장, 간, 폐와 같은 경우는 환자의 응급도까지 함께 제공한다.
2000년 2월 이후 잠재뇌사자가 발생하면 KONOS에 신고하던 방식에서 2009년 5월 KODA가 설립된 후부터는 해당 의료기관이 KODA에 신고하게 되었다. 잠재뇌사자가 KODA에 통보되면 뇌사자 관리기관 등은 발생 의료기관으로 출동하여 환자의 상태를 파악한다. 뇌사추정자로 결정되면 발생 병원이 KODA와 협력관계에 있는 경우에는 해당 병원에서 관리하거나, 그렇지 않을 경우에는 뇌사자 관리기관 등으로 이송을 결정한다. 이러한 모든 진행현황은 KONOS에 보고된다.
뇌사추정자는 뇌사판정을 받고 장기공여를 하기 위한 절차가 시작된다. 우선, 뇌사추정자의 검사기록이 KONOS 장기이식정보시스템에 등록된다. 그리고 총 2회에 걸친 뇌사조사를 하게 되는데, 생후 2개월에서 1세 미만은 48시간,
1세 이상에서 6세 미만은 24시간, 6세 이상은 6시간 간격으로 시행한다. 1, 2차 뇌사조사가 진행되는 동안 KONOS에서는 장기별 이식 대상자를 선정한다. 1, 2차 뇌사조사 후 신경(외)과 전문의가 포함된 2인 이상의 전문의와 비의료인 위원 1명 이상을 포함한 4인 이상 6인 이하로 구성된 뇌사판정 위원회가 과반수 출석과 출석위원 전원의 찬성으로 뇌사 판정을 내린다(Table 1) [16]. 이전에는 장기 적출을 위한 수술 중 혈관 결찰 후 심정지가 발생한 시간을 사망시간으로 하였으나 최근에는 뇌사판정위원회가 판정을 완료한 시간을 사망시간으로 하도록 법이 개정되었다. 뇌사판정 후 장기 적출을 위한 수술이 진행되고 적출된 장기는 장기별 이식대기자가 있는 장기이식병원으로 이송되어 장기이식 수술이 진행된다.
우리나라 뇌사기증자 대부분의 뇌사 원인은 뇌졸중을 포함한 뇌혈관계 질환과 두부 외상(2012년 기준 총 뇌사기증자 409명 중 각 199명, 129명)[6]으로, 잠재뇌사자 관리의 목표는 뇌의 기능을 최대한 유지시켜주는 것이 된다. 따라서 뇌내압(intracranial pressure)을 감소시키고 뇌혈류를 호전시켜주기 위하여 고장성 용액(hypertonic solution)과 만니톨(mannitol)을 투여하게 되며 경우에 따라서는 고도의 진정 요법을 시행하기도 한다. 이와 같은 뇌를 보호하는 요법은 잠재뇌사자가 실질적인 뇌사기증자가 될 경우 뇌간탈출의 발생 빈도와 속도를 낮추어 혈관운동중추 파괴로 인한 교감신경 긴장도 소실을 방지함으로써 공여장기의 손상을 최소화하고 면역학적 반응도 줄여준다[17].
뇌사기증자의 혈역학적 관리의 목표는 조직으로의 적절한 산소공급을 위해 적절한 순환 혈액량과 심박출량, 그리고 전신 관류압을 유지하는 것이다. 이를 간단히 '100의 법칙'이라고도 하는데, 수축기혈압 100 mmHg, 소변량 100 mL/hr, 동맥혈 산소분압(PaO2) 100 mmHg, 혈색소 100 g/L (혹은 헤마토크릿 ≥30%)를 유지하는 것이다.
뇌사기증자의 80%에서 초기에 저혈압이 나타나는데, 저혈압이 지속될 경우 공여장기 기능부전을 가져올 수 있다[18]. 이러한 저혈압을 방지하고 교정해주기 위한 첫 번째 방법은 수액공급이다. 수액공급은 정질액과 교질액 모두 사용 가능한데, 고나트륨혈증을 비롯한 다른 전해질 교정을 염두에 두고 투여해주며 필요에 따라서는 수혈을 해준다. 목표보다 많은 200-250 mL/hr 이상의 소변이 나오면 그 양만큼 수액을 공급해주고 중심성 요붕증에 의한 대랑의 소변이 나오면 데스모프레신(desmopressin) 0.5-2 µg을 8-12시간 간격으로 투여해준다.
충분한 수액공급에도 불구하고 80-90%의 뇌사기증자는 적절한 혈압이 유지되지 않아 승압제를 사용하게 된다[17]. 처음에는 주로 도파민(dopamine)을 사용하게 되며, 그럼에도 불구하고 저혈압이 지속될 경우에는 노르에피네프린(norepinephtine)이나 바소프레신(vasopressin) 등을 점적 주입한다. 이러한 승압제를 투여받고 있는 뇌사기증자가 장기공여 수술을 위해 수술실로 운반될 때에는 승압제 투여가 중지되지 않도록 각별히 유의하여야 한다. 또한, 뇌사기증자의 10%에서 장기 구득 전에 심폐정지가 발생하므로 심폐소생술에 대한 준비도 해두어야 한다.
장기공여를 위한 수술 시 뇌사기증자 마취의 목표와 관리는 앞서 언급한 뇌사기증자 관리 목표, 방법과 같다. 수술 중 하대정맥(inferior vena cava)과 복부 대동맥(abodominal aorta)을 박리하고 이식장기 주변 혈관이 정리되면 헤파린(heparin)을 정맥 투여한다. 그 후 대동맥을 결찰하고 냉각 보존액을 관류시키면 심정지가 발생한다. 심정지 후에는 모든 마취기계, 약제, 수액투여를 중지한다. 공여장기의 적출 순서는 심장, 폐, 간, 췌장, 소장, 신장 순으로 하고 계획된 장기 적출 후에 외과의가 폐복한다.
Figures and Tables
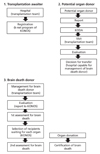 | Figure 1System of brain-death organ donation in Korea. KONOS, Korean organ network for organ sharing KODA, Korea organ donation agency. Modified from Korean Network for Organ Sharing. Work guide 2013. Seoul: Korean Network for Organ Sharing 2013 [15]. |
Table 1
Diagnostic criteria for the clinical diagnosis of brain death

Modified from Wijdicks EF. Neurology 1995;45:1003-1011 [16].
Table 2
Management of respiratory function in the potential organ donor

From Wood KE, et al. N Engl J Med 2004;351:2730-2739, with permission from Massachusetts Medical Society [19].
References
2. A definition of irreversible coma. Report of the Ad Hoc Committee of the Harvard Medical School to Examine the Definition of Brain Death. JAMA. 1968; 205:337–340.
3. Han SS, Kim JH, Hong HJ. A study on the organ transplantation according to the law of organs transplantation. J Korean Soc Transplant. 2003; 17:203–219.
4. Choi KT, Lee YM, Seong KW, Lee C, Lee DM, Suh BT, Lee SG, Ha HS. An analysis of the clinical status of the brain death donors. Korean J Anesthesiol. 1998; 34:160–166.

5. Organ Procurement and Transplantation Network. OPTN/SRTR annual data report 2011 [Internet]. Rockville: Health Resources and Services Administration;cited 2014 Jan 17. Available from: http://optn.transplant.hrsa.gov/data/annualreport.asp.
6. Korean Network for Organ Sharing. Annual data report 2012. Seoul: Korean Network for Organ Sharing;2012.
7. Kim MS, Kim SI, Kim YS. Current status of deceased donor organ recovery and sharing in Korea. J Korean Med Assoc. 2008; 51:685–691.

8. Ministry of Health and Welfare. The laws of organs transplantation [Internet]. Seoul: Ministry of Health and Welfare;2010. cited 2014 Jan 17. Available from: http://www.mohw.go.kr.
9. Andersen KS, Fox DM. The impact of routine inquiry laws on organ donation. Health Aff (Millwood). 1988; 7:65–78.

10. Kim MG, Jeong JC, Cho EJ, Huh KH, Yang J, Byeon NI, Yu JS, Bang KT, Chung HS, Ha JW, Kim SI, Cho WH, Ahn C. Operational and regulatory system requirements for pursuing self-sufficiency in deceased donor organ transplantation program in Korea. J Korean Soc Transplant. 2010; 24:147–158.

11. Kim BS, Kim YS, Kim SI, Kim MS, Lee HY, Kim YL, Kim CD, Yang CW, Choi BS, Han DJ, Kim YS, Kim SJ, Oh HY, Kim DJ. Outcome of multipair donor kidney exchange by a web-based algorithm. J Am Soc Nephrol. 2007; 18:1000–1006.

12. DuBois JM, Anderson EE. Attitudes toward death criteria and organ donation among healthcare personnel and the general public. Prog Transplant. 2006; 16:65–73.

13. Lee SM. Korean's cultural perspective and ethics of transplantation. J Ethics Educ Stud. 2005; 8:241–259.
14. Kim SI, Min SI, Huh KH, Bang KT, Ahn C, Cho WH. The role of NGO in deceased organ transplantation. J Korean Soc Transplant. 2010; 24:1–3.

15. Korean Network for Organ Sharing. Work guide 2013. Seoul: Korean Network for Organ Sharing;2013.
16. Wijdicks EF. Determining brain death in adults. Neurology. 1995; 45:1003–1011.
17. Bugge JF. Brain death and its implications for management of the potential organ donor. Acta Anaesthesiol Scand. 2009; 53:1239–1250.





 PDF
PDF ePub
ePub Citation
Citation Print
Print



 XML Download
XML Download