Abstract
Dementia has became a major public health problem as the aged population is rapidly increasing. Dementia is underdiagnosed in primary care and many primary care physicians are hesitate to diagnose dementia. Early detection and starting appropriate treatment has been emphasized in managing dementia patients. The role of primary care physicians in caring for patients with demantia is important to efficiently manage dememtia and related socioeconomic burden since they meet first many patients mostly in initial stage of diseases. Primary care physicians pay attention to early sign and symptoms of dementia and are able to differentiate pathologic condition from normal age related cognitve decline. They should actively performe the screenig test and comprehensive clinical evaluation for suspected dementia patients. After diagnosis of dementia, they have to help thier patients to start and maintain appropriate pharmacological and non-pharmacological treatments and provide supports for dementia patients and their caregivers. To optimal management of dementia, primary care physicians also need to strengthen collaboration with specialists in treatment and lead their patients to utilize social servicies. It is necessary to develop systemized education programs for primary care physicians and standardized giudeline for maniging demenita in parimary care. Primary care physicians need to keep acquring up-to-date knowlege about dementia and to screen and detect dementia in suspected dementia patients. They should provide appropriate treatments for patinets in the collaboration with specialists and infrom their patients available social services.
치매는 단일 질환을 일컫는 말이 아니라 일련의 질환에 의해 기억력을 비롯한 다른 인지기능의 장애로 인해 일상생활 및 사회활동의 장애를 유발하는 증후군을 지칭한다. 치매를 유발하는 가장 흔한 질환은 알츠하이머병이며 다음으로 뇌혈관 질환에 의한 혈관성 치매가 많다. 알츠하이머치매 외에 가장 흔한 퇴행성 뇌질환에 의한 치매는 루이소체치매와 전측두엽 치매가 있으며, 우리나라에서는 지속적인 음주에 의한 알코올성 치매도 흔하다. 현재 치매 환자에 대한 가장 효과적인 관리는 조기에 진단을 하여 이른 시기에 치료를 시작함으로써 중증 치매 단계에 이르기까지의 기간을 최대한 지연시킴으로써 환자의 기능 상실을 최소화 하고 치매 환자 보호자의 부담을 가능한 경감시키는 것이다. 향후 질병의 경과를 변화시키는 치료기법이 나오더라도 조기에 치매를 진단하여 이른 시기에 치료를 시작하는 것은 치매 치료에 있어서 핵심적인 부분일 것이다.
치매는 한두 가지의 검사 결과에 의존하여 진단을 확정할 수 있는 질환이 아니다. 기억력을 비롯한 인지기능장애가 의심되는 환자에서 증상에 대한 자세한 병력청취 및 평가를 통해 인지기능의 장애로 인한 일상생활 및 사회활동의 장애를 확인하고, 이학적 검사, 신경학적 검사, 표준화된 신경심리검사, 뇌 영상 검사, 검사실 검사 등 종합적인 진단적 평가를 통해 원인질환을 밝혀 치매 아형을 진단해야 한다.
치매를 조기에 진단하기 위해서는 환자 및 보호자에 의해서 주관적으로 인지기능 저하에 대한 증상이 보고되기 전에 일차의료 현장에서 증상에 대한 탐색이 이뤄지는 것이 중요하다. 이를 위해서 진료 의사는 기억력 및 인지저하를 시사하는 다양한 단서에 대해 주의를 기울여야 한다. 예를 들면, 노인 환자에서 예약된 진료일이 아닌 날에 내원을 하거나 투약 순응도가 떨어지는 것으로 확인 될 때, 이러한 문제가 기억력 저하로 나타나는 것이 아닌지 의심하고 환자 및 보호자에게 이에 대해 확인하는 것이 필요하다[2]. 치매의 가족력이 있거나 치매 발생의 위험도를 높이는 당뇨, 고지혈증, 고혈압과 같은 공존 질환으로 치료 받는 노인 환자, 뇌혈관 질환이나 두부 외상 기왕력이 있는 노인 환자, 알코올 문제를 가진 환자 등에서는 기억력 저하에 대해서 진료의사가 먼저 조사해야 한다.
치매 진단기준으로는 Diagnostic and Statistical Manual of Mental Disorder (DSM) 제4판이 흔히 쓰이고 있고[3], 보험처리, 사인정리 등에는 International Statisitical Calssification of Disease and Related Health Problems 제10판(ICD-10)에 기반을 둔 한국표준질병분류가 이용되고 있다[4]. 치매 진단에 흔히 쓰이는 DSM-IV 진단기준에 의하면, 기억력 장애와 함께 실어증, 실행증, 실인증, 집행기능장애 중 하나 이상이 인지기능장애가 동반되어야 하며, 이러한 인지기능장애들이 과거에 비해 확실한 감퇴를 보여야하고, 이로 인해 현재 사회적, 직업적 장애를 일으키기에 충분한 경우 치매를 진단하게 된다. 2013년 발표된 DSM-5 진단기준에서는 치매라는 용어 대신 좀더 포괄적으로 주요 신경인지장애(major neurocognitive disorder)와 경도 신경인지장애(mild neurocognitive disorder)로 진단기준을 개정하였다. 이는 기존의 치매 기준에 비해 증상이 경한 환자에서도 임상적 관심을 기울이고 진단하는 것이 필요하다는 요구가 반영된 것으로 볼 수 있다.
알츠하이머 치매 진단기준에 DSM-IV 진단기준과 더불어 National Institute of Neurological and Communicative Diosrders and Stroke and the Alzheimer's Disease and Related Disorders Association (NINCDS-ADRDA)이 흔하게 사용되어 왔다[5]. 2010년을 전후로 이에 대한 개정의 필요성이 대두되면서, Dubois 등[6]을 주축으로 전문가들이 제시한 진단기준과 McKhann 등[7]이 개정한 진단기준이 발표되었다. 이들 모두 알츠하이머 치매의 초기 및 잠복기에 해당하는 환자들까지를 진단할 수 있도록 진단적 개념을 확장하고, 그 동안의 연구를 통해 알려진 생물학적 표지자를 진단기준에 포함하는 방향으로 진단기준을 개정할 것을 제안하였다.
일차의료 현장에서 인지기능 저하가 의심되는 환자에서 일차적인 선별목적으로 가장 널리 쓰이는 검사는 Mini-Mental State Examination (MMSE)라고 할 수 있다. 검사시행지침을 숙지하기 용이하며 5-10분 정도의 짧은 시간에 시행할 수 있는 장점이 있다. 국내에서는 MMSE-K, K-MMSE, MMSE-KC가 표준화되어 사용 중에 있다[11]. MMSE-K는 무학 대상자에게 가산점을 부여하는 방식으로 점수를 보정할 수 있다. MMSE-KC, K-MMSE는 연령, 성별, 교육수준에 따라 층화된 집단의 총점 평균 및 표준편차 값을 선별기준에 이용할 수 있다[1213]. 보통 선별 대상자에서 -1.5 이하의 표준편차 점수를 보이는 경우에 정밀검사를 고려하는데, 표준편차 점수는 아래와 같이 산출할 수 있다.
표준편차 점수=(대상자의 MMSE 총점-규준집단의 MMSE 총점 평균)/규준집단의 MMSE 표준편차
MMSE 검사는 선별검사일 뿐이지 MMSE를 이용하여 치매를 진단하는 것이 아님을 유념해야 한다. 특히, 무학 노인에서는 치매가 아님에도 MMSE 점수의 저하를 보이는 경우가 흔히 있을 수 있다. 고학력자나 과거 기억력이 좋았던 대상자들에서도 MMSE 점수를 해석함에 주의하여야 한다. 이러한 대상자들에서는 MMSE 점수 자체가 정상 범주에 있더라도 치매가 시작되었을 수 있으므로, 주관적 인지감퇴에 대한 호소가 있거나 신뢰할 만한 보호자에 의해 인지감퇴가 보고된다면 유의하여 평가하여야 한다.
환자의 증상에 대한 병력 청취는 기억력, 언어, 지남력, 판단력, 행동 및 성격변화, 정서적 문제에 대해 포괄적으로 이뤄져야 한다. 각각의 증상이 시작된 양상, 진행 양상, 증상의 양상 및 시간에 따른 변화에 대해서 자세히 파악하여야 하며, 증상으로 인한 환자의 일상생활 및 사회활동의 장애가 초래되었는지 여부를 판단해야 한다. 임상평가를 시행할 때에는 인지기능의 저하를 유발한 원인질환을 감별하고 치매아형을 진단하기 위해 이학적 검사 및 신경학적 검사를 반드시 함께 시행하여야 한다. 임상적 평가 시 다음과 같은 척도 및 도구들을 활용할 수 있다.
치매의 전반적인 증상을 평가하고 증상의 심각도를 결정하기 위해 Clinical Dementia Rating (CDR) [14]과 Global Deterioration Scale (GDS) [15]이 흔히 쓰이고 있다. 이는 치매 약제 처방 시에 국민건강보험관리공단으로부터 급여혜택을 받기 위해서도 시행하여야 한다. CDR은 환자 및 보호자를 대상으로 기억력, 지남력, 판단력 및 문제해결력, 사회활동, 집안생활과 취미, 그리고 위생 및 몸치장의 여섯 가지 세부항목에 대해 0-5점으로 평가하도록 되어 있다. GDS는 인지기능 저하의 진행 및 그에 따른 기능의 퇴화에 따라, 전치매 단계를 포함하여 1-7단계로 평가하도록 되어 있다.
일상생활능력(activities of daily living, ADL)은 크게 신체적 일상생활능력과 도구적 일상생활능력으로 구분한다. 신체적 일상생활능력(physical ADL)에는 개인 위생 관리, 식사, 착의, 대소변 관리, 이동과 같은 기본적이고 육체적인 기능들이 포함된다. 도구적 일상생활능력 instrumental ADL, IADL)은 전화사용, 물건사기, 음식장만, 재정관리, 교통수단 이용 및 길 찾기, 복약, 세탁 등 신체적 일상생활에 비해 복잡한 기능들을 포함하며 보통 치매 초기에서 먼저 손상을 보이는 기능이다. 국내에서 표준화되어 사용 중인 일상생활능력 평가 도구에는 K-IADL [16], Bayer ADL [17], Disability Assessment for Dementia Scale (DAD-K) [18], Seoul-ADL [19], Seoul-IADL [20]이 있다.
치매 환자들은 인지기능 저하 외에 정서, 사고, 성격, 행동상에서 임상적으로 관심 및 치료를 요하는 다양한 정신심리행동증상(behavioral and psychiatric symptoms of dementia, BPSD)을 보인다. 대표적인 평가도구로는 Neurospsychiatric Inventory (NPI)가 있으며, 이는 망상, 환각, 초조/공격성, 우울/낙담, 불안, 다행감/기분의 들뜸, 무감동/무관심, 탈억제, 과민/불안정, 비정상적인 반복행동, 야간의 행동, 식욕/식습관의 변화의 12가지 영역에 대해 평가하도록 구성되어 있다[21]. 좀 더 간단하게 사용할 수 있는 NPI-10, NPI-Q와 같은 개정판도 있다. 이외에도 Behavior Pathology in Alzheimer's Disease Rating Scale (BEHAVEAD)가 흔히 사용된다[22].
노인 우울증 환자에서는 인지 저하 증상이 흔하게 나타나며[23], 심한 우울증에서 보일 수 있는 가성치매와 같은 경우에는 치매와 구분하는 것이 어려울 수도 있다. 따라서, 인지저하 및 기분 증상 중 선행된 증상이 어떤 것인지, 각 증상의 진행된 경과와 증상의 양상은 어떠한지에 대해 자세히 평가하여 감별진단하는 것이 필요하다. 또, 치매 환자에서도 정신심리행동증상의 하나로써 우울증이 흔하게 동반되며 치료를 요하는 경우가 많기 때문에 적절한 평가가 필요하다. 평가도구로는 30문항으로 구성된 노인우울척도(Geriatric Depression Scale)나 15문항으로 구성된 단축형 노인우울척도가 흔히 쓰이며[2425], 성인에서 자가보고척도로 널리 쓰이고 있는 Beck Depression Inventory (BDI) 역시 노인환자들에서도 유용하다[26]. 임상 현장에서 좀더 짧은 시간이 소요되며 국민건강영양조사에 포함되어 있는 Patient Health Questionnaire for depression (PHQ-9)도 노인의 우울증상 평가를 위해 이용될 수 있다[27]. 치매 환자의 우울증상 평가를 목적으로 만들어진 Cornell Scale for Depression in Dementia도 있다[28].
최근에 표준화된 치매증상 통합척도(Gottfries-Brane-Steen scale, GBS scale) [29]는 인지기능과 일상생활능력 뿐만 아니라 감정표현 및 정신심리행동증상까지 하나의 척도를 이용하여 평가할 수 있도록 구성되어 있다. 이 도구는 보호자나 주 조호자의 보고를 바탕으로 평가할 수 있기 때문에, 병식이 부족하거나 신체적 이유로 내원이 힘든 치매 환자 및 요양기간 입소 치매 환자의 평가에도 이용할 수 있는 장점이 있다.
인지기능의 심층적인 평가를 위한 포괄적인 신경인지기능 검사 중 국내에서 치매 환자를 대상으로 흔히 쓰이고 있는 신경심리검사 총집에는 Consortium to Estabilish a Registr for Alzheimer's Disease-Neuropsychological Assessment Battery (CERAD-NP) [30] 및 Seoul Neuropsychological Screening Battery (SNSB) [31]가 있다. 이외에도 치매환자의 인지기능을 평가를 위해 한국판 Dementia Rating Scale (K-DRS) [32], 한국판 Memory Assessment Scales (K-MAS) [33] 등도 국내에서 사용되고 있다. 이러한 검사는 정신건강의학과 전문의와 같은 전문가의 지도감독하에 임상 심리학자나 숙련된 검사자가 시행하고 결과를 해석하는 것이 원칙이다. 일차의료기관의 경우와 같이 검사 여건이 충분치 못한 상황에서는 전문의료기관으로 의뢰하거나 각 지역 치매지원센터나 각 지역구 내에서 시행되고 있는 조기검진 사업 기관에 의뢰하여 시행토록 할 수 있다.
치매의 일차적 원인 및 치매와 감별해야 하는 의학적 상태를 평가하고, 공존 질환이나 치매의 위험인자를 밝히기 위해 시행된다. 일차의료 현장에서도 치매에 대한 초기 평가시에 혈액 침강율, 전혈구수치, 전해질, 칼슘, 당, 신기능, 간기능, 갑상선 호르몬 검사, 비타민 B12, 엽산 수치, 매독, 인간면역결핍바이러스 등의 검사가 흔히 권장된다.
치매 환자 평가를 위해 구조적 뇌영상 검사인 뇌 전산화단층촬영과 뇌 자기공명영상과 기능적 뇌영상 검사인 일광자방출단층촬영과 양전자방출단층촬영을 시행할 수 있다. 뇌영상 검사는 인지저하를 유발할 수 있는 원인 질환을 감별하고, 치매의 아형을 진단하는데 도움이 된다. 특히, 일차의료현장에서 가역적인 치매를 유발할 수 있는 정상압 수두증, 종양, 혈종 등이 의심되는 경우에는 반드시 구조적 뇌영상검사의 시행을 고려하는 것이 필요하다.
치매로 진단을 하는 경우에는 반드시 환자 및 보호자에게 치매 진단에 대해서 설명을 하고, 환자 및 보호자가 치매진단에 대해 어떻게 느끼고 받아들이는지에 대해서도 물어봐야 한다. 치매에 대해 올바르게 이해할 수 있도록 설명하고, 치료방법 및 제반 사회서비스 등에 대해서도 알려주면서 안심시키고 지지해주는 것이 필요하다[34]. 정확한 진단이 내려지기 이전이나 진단에 대한 확신이 부족하여 환자 및 보호자에게 자세한 설명 없이 인지기능개선제를 먼저 투여하며 경과 관찰을 하는 것은 치료 순응도를 떨어뜨리고 예후에 좋지 않은 영향을 미칠 수 있으므로 피하는 것이 좋다[35].
치매는 확진하는 것이 어렵고, 더욱이 일차의료 현장에서는 주로 임상양상에 의존하여 진단적 평가를 시행하게 되는 경우가 많기 때문에 진단의 어려움이 더 클 수 있다. 이 경우에는 일차진료의가 고려하고 있는 임상적 인상과 그 진단적 ‘가능성'에 대해서 설명하여 주는 것이 필요하다. 치료자가 치매가 의심은 되나 진단적으로 확신이 없거나 비전형적인 양상을 보여 전문 치료 기관으로 의뢰할 때에도 환자 및 보호자에게 치매 진단의 ‘가능성'이 어느 정도이며 다른 진단과의 감별이 필요함에 대해서 함께 설명을 해주는 것이 향후의 치료적 관계에 있어서도 중요하다.
Iliffe 등[36]에 의하면 일차의료 현장에서 ‘치매 환자를 치료해서 뭐하나 크게 좋아지는 것도 없을 텐데.'와 같은 치료에 대한 비관론(therapeutic nihilism)이 흔하게 보여진다고 한다. 치료자가 병을 바라보는 태도가 환자의 치료 순응도 및 환자가 질환에 대처하는 자세에 영향을 미치기 때문에 치료자가 긍정적인 태도로 치료에 임하는 것이 중요하다. 현재 임상현장에서 치매에 대해 이뤄지고 있는 치료적 접근은, 전체 치매의 10-15%에 해당하는 일부 가역적인 치매를 제외하고는, 병전 기능의 회복을 치료적 목표로 하고 있지는 않다. 즉, 질병의 경과를 변화시키는 약제(disease modifying drug)은 아직 실용화된 것이 없는 실정이다. 하지만, 치매가 만성적인 경과를 밟게 되고, 특히 중증 치매의 경우에는 경도나 중등도의 치매에 비해서 환자의 조호를 위한 물리적, 경제적 부담이 급격하게 증가하기 때문에 질환의 경과를 지연시키는 것만으로도 큰 치료적 의의를 갖고 있다. 치매 환자의 진행 경과를 최대한 늦춰 환자의 기능을 가능한 유지시키는 것은 향후 새로운 치료 약제가 나왔을 때 환자에게 좀더 많은 치료적 혜택을 줄 수 있는 길이기도 하다. 또, 치매 환자에서 동반되는 여러 정신심리행동 증상의 경우는 치료적으로 조절이 가능한 경우가 많다. 일차의료의는 이러한 치료적 이득에 대해서 명확하게 이해하고 환자에게 치료의 긍정성에 대한 메시지를 전달하고 환자와 환자 보호자를 격려하고 지지해주는 것이 필요할 것이다.
현재 국내에서는 다음의 네 가지 치매 약제가 대표적으로 사용되고 있다. 아세틸콜린 분해 효소의 억제에 관여하는 것으로 알려진 도네페질, 리바스티그민, 갈란타민 세 가지 약제와, NMDA 수용체에 작용하는 것으로 알려진 메만틴이 있다. 체계적 문헌고찰 결과 이들 약제는 알츠하이머 치매환자에서 효과가 있었으며[37], 일부 혈관성 치매 환자에서도 도움이 될 것으로 생각된다[38]. 약물 투여를 하면서 정기적으로 증상에 대한 추적 평가를 하는 것이 필요한데, 현재 국내에서 이들 치매 약제가 국민건강보험공단으로부터 급여 적용을 받기 위해서는 6개월에서 1년 마다 정기적으로 MMSE와 CDR 혹은 MMSE와 GDS를 시행하여야만 한다. Table 1에서 각 약제에 따른 보험인정기준을 제시하였다.
치매 환자에서는 수면 문제, 우울증상, 환각, 충동적인 행동, 공격성, 배회증상, 상동행동 등 다양한 정신심리행동증상이 동반된 경우가 많다. 도네페질, 리바스티그민, 갈란타민, 메만틴과 같은 인지기능 치료 약제가 정신심리행동증상의 경감에도 도움이 되는 것으로 알려져 있다. 하지만, 실제 임상 현장에서는 이러한 치매 약제로 충분히 정신심리행동증상이 조절되지 않을 경우가 많다. 이 때에는 항우울제, 항전간제, 벤조디아제핀 계열의 항불안제 등이 도움이 될 수 있으며, 비약물학적 치료를 통해 증상을 개선하는 것이 필요한 경우도 많다[39]. 2012년 개정된 미국 노인병학회 Beers Criteria에서는 치매 환자를 포함한 노인에서 행동장애나 수면장애에 대한 안정제 혹은 항정신병 약물 사용에 대해 엄격한 제한을 권장하고 있기 때문에[40], 정신건강의학과 전문의 혹은 치매 치료 전문의와의 협진이 효과적이다.
치매를 앓고 있는 많은 노인환자들에서 당뇨, 고혈압, 고지혈증 등과 같은 공존질환에 이환되어 있다[41]. 이러한 질환들이 잘 관리되지 않으면, 뇌혈관 질환을 악화시켜 혈관성치매뿐만 아니라 알츠하이머 치매의 경과를 악화시킬 수 있다. 따라서, 이러한 공존 질환의 관리가 질환 자체뿐만 아니라 치매 치료에도 도움이 됨을 설명하고 적극적으로 관리해줘야 한다. 또, 알코올 의존이나 문제음주와, 흡연과 같은 니코틴 중독에 대해서도 치료적으로 접근하는 것이 필요하다. 알코올 의존이나 문제음주를 보이는 치매 환자나 인지기능장애 환자에서는 고용량의 티아민(100-300 mg/day)을 장기적(6개월 이상)으로 처방하는 것이 도움이 된다.
치매는 인지기능의 손상으로 인해 독립적인 일상생활 수행에 장애를 초래하기 때문에 가족 및 보호자의 조호가 필요하다. 질환의 특성상 만성적인 경과를 밟게 되고 증상이 심해지면서 가족들의 심리적, 물리적, 경제적인 부담도 함께 커지게 된다. 주된 치매 환자의 조호를 맡고 있는 가족의 경우에는 지치게 되고 우울증을 앓게 되는 경우도 많다. 일차의료현장에서 이러한 치매 가족에 대한 지지가 필요하며 전문적인 치료가 요하는 경우에는 정신건강의학과 전문의에게 의뢰하는 것이 좋다[42]. 일부 가족에서는 질병에 대한 이해가 부족하여 치료를 받지 않게 내버려 두거나, 동반된 정신심리행동 문제에 대해서 병으로 이해하지 못하고 감정적이고 폭력적인 방법으로 대처하는 경우도 있다. 치료자는 환자 보호자가 치매 증상에 대해 올바르게 이해할 수 있도록 돕고 가족치료나 가이드 북과 같은 리소스를 안내할 수 있어야 한다[43]. 치매 환자에게 있을 수 있는 가족들의 학대나 방임에 대해서도 유의해야 한다.
치매 환자의 치료에 있어서 다양한 비약물학적 치료도 도움이 될 수 있다. 대표적으로 인지재활치료 프로그램이 치매 환자들에게 효과가 있으며[44], 음악치료, 미술치료, 인정치료 등도 치매 환자의 증상 개선에 부분적으로 도움이 되는 것으로 알려져 있다[45]. 이러한 치료에 대해서도 환자 및 보호자에게 충분히 정보를 제공하고 치료를 원할 경우 치료여건이 갖춰진 전문병원으로 의뢰하여야 한다. 각 지역사회에서 운영되고 있는 치매지원센터에서도 인지재활치료, 음악치료, 미술치료 등의 비약물학적 치료 프로그램과 가족치료 프로그램이 운영되고 있으므로 이를 활용할 수도 있다.
치매 환자는 국민건강보험공단에 의해 운영되는 장기요양보험을 통해 시설 급여, 재가 급여, 방문 목욕, 방문 간호, 주야간 보호 등과 같은 서비스를 받을 수 있다. 이를 위해 국민건강보험공단 측에 의사 소견서를 제출하고 장기요양보험을 신청하면 공단 측으로부터 등급판정을 받은 뒤 그에 따른 서비스를 제공받게 된다.
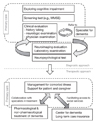
치매 환자는 가능한 한 치매가 시작되는 초기에 진단하여 일찍 치료를 시작하는 것이 필요하다. 따라서, 일차의료 현장에서 기억 및 인지장애가 의심되는 환자에서 적극적인 진단적 평가가 이뤄져야 하며, 치매가 진단된 환자들이 적절한 치료를 받을 수 있도록 도와야 할 것이다. 이를 위해 일차의료인은 지속적으로 치매에 대한 최신지견을 익히고 치매 치료 전문가와의 협진을 강화하며 치매 환자를 대상으로 하는 각 지역의 사회서비스 프로그램에 대해서도 이해를 넓혀 실제 임상 현장에서 환자를 연계할 수 있어야 한다. 이와 함께 전문가와 국가 기관이 협력하여 국내 여건에 맞춰 일차의료인을 대상으로 한 체계화된 치매 진료 교육프로그램을 제공하고 일차의료 현장에서의 치매관리에 대한 표준화된 지침을 마련하기 위한 노력도 병행되어야 할 것이다.
본 논문은 일차 의료 현장에서 의료인이 알고 있어야 할 치매 전반에 대한 소개와 진단 및 치료에 대해 알기 쉽게 기술한 논문이다. 고령화로 인해 알츠하이머병을 비롯한 치매에 대한 사회적 관심이 높아지고 있다. 따라서 노인 연령층이 일차 의료기관을 이용하는 빈도는 늘어날 것이며 치매에 대한 올바른 인식은 일차 의료인에게 필수적이다. 이 논문은 치매의 진단 및 평가에 대해 간결하면서 중요한 점을 잘 기술해 놓았으며 가족, 사회서비스까지 기술한 점은 실제 임상에서 유용한 자료로 인식될 것이다. 치매는 인지기능의 현격한 저하, 정신 행동장애, 기분장애, 운동장애 및 일상생활 기능의 저하 등을 동반하고 결국 전반적인 기능의 황폐화를 초래한다. 따라서, 일차의료 현장에서 기억 및 인지장애가 의심되는 경우 적극적인 평가 및 치료가 이루어질 수 있도록 최선의 도움이 주어져야 한다. 이러한 배경으로 볼 때 본 종설은 일차 치료의 책임을 맡고 있는 임상의들에게 치매의 진단에 있어서 기본적이며 실용적이고 포괄적인 지식을 정리하여 전달한다고 볼 수 있다. 특히 진단 부분에서 실제 임상진료 현장에서 즉시 사용 할 수 있는 간단한 척도들과 보다 특성화/전문화된 기관들과 연계하여야 할 부분을 잘 정리 하였으며 현재의 최신 약물 치료 경향도 잘 반영하고 있다
[정리: 편집위원회]
Figures and Tables
Acknowledgement
This study was supported by a grant of the Korean Health Technology R&D Project, Ministry of Health & Welfare, Republic of Korea. (A070001)
References
2. Bamford C, Eccles M, Steen N, Robinson L. Can primary care record review facilitate earlier diagnosis of dementia? Fam Pract. 2007; 24:108–116.

3. American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV. 4th ed. Washington, DC: American Psychiatric Association;1994.
4. World Health Organization. ICD-10: international statistical classification of diseases and related health problems. 10th ed. Geneva: World Health Organization;1992.
5. McKhann G, Drachman D, Folstein M, Katzman R, Price D, Stadlan EM. Clinical diagnosis of Alzheimer's disease: report of the NINCDS-ADRDA Work Group under the auspices of Department of Health and Human Services Task Force on Alzheimer's Disease. Neurology. 1984; 34:939–944.

6. Dubois B, Feldman HH, Jacova C, Dekosky ST, Barberger-Gateau P, Cummings J, Delacourte A, Galasko D, Gauthier S, Jicha G, Meguro K, O'brien J, Pasquier F, Robert P, Rossor M, Salloway S, Stern Y, Visser PJ, Scheltens P. Research criteria for the diagnosis of Alzheimer's disease: revising the NINCDS-ADRDA criteria. Lancet Neurol. 2007; 6:734–746.

7. McKhann GM, Knopman DS, Chertkow H, Hyman BT, Jack CR Jr, Kawas CH, Klunk WE, Koroshetz WJ, Manly JJ, Mayeux R, Mohs RC, Morris JC, Rossor MN, Scheltens P, Carrillo MC, Thies B, Weintraub S, Phelps CH. The diagnosis of dementia due to Alzheimer's disease: recommendations from the National Institute on Aging-Alzheimer's Association workgroups on diagnostic guidelines for Alzheimer's disease. Alzheimers Dement. 2011; 7:263–269.

8. Roman GC, Tatemichi TK, Erkinjuntti T, Cummings JL, Masdeu JC, Garcia JH, Amaducci L, Orgogozo JM, Brun A, Hofman A. Vascular dementia: diagnostic criteria for research studies. Report of the NINDS-AIREN International Workshop. Neurology. 1993; 43:250–260.

9. Bonanni L, Thomas A, Onofrj M. Diagnosis and management of dementia with Lewy bodies: third report of the DLB Consortium. Neurology. 2006; 66:1455.

10. Oslin DW, Cary MS. Alcohol-related dementia: validation of diagnostic criteria. Am J Geriatr Psychiatry. 2003; 11:441–447.

11. Lee KS, Cheong HK, Oh BH, Hong CH. Comparison of the validity of screening tests for dementia and mild cognitive impairment of the elderly in a community: K-MMSE, MMSE-K, MMSE-KC, and K-HDS. J Korean Neuropsychiatr Assoc. 2009; 48:61–69.
12. Han C, Jo SA, Jo I, Kim E, Park MH, Kang Y. An adaptation of the Korean mini-mental state examination (K-MMSE) in elderly Koreans: demographic influence and population-based norms (the AGE study). Arch Gerontol Geriatr. 2008; 47:302–310.

13. Lee DY, Lee KU, Lee JH, Kim KW, Jhoo JH, Youn JC, Kim SY, Woo SI, Woo JI. A normative study of the mini-mental state examination in the Korean elderly. J Korean Neuropsychiatr Assoc. 2002; 41:508–525.
14. Hughes CP, Berg L, Danziger WL, Coben LA, Martin RL. A new clinical scale for the staging of dementia. Br J Psychiatry. 1982; 140:566–572.

15. Reisberg B, Ferris SH, de Leon MJ, Crook T. The Global Deterioration Scale for assessment of primary degenerative dementia. Am J Psychiatry. 1982; 139:1136–1139.

16. Kang SJ, Choi SH, Lee BH, Kwon JC, Na DL, Han SH. Korean Dementia Research Group. The reliability and validity of the Korean Instrumental Activities of Daily Living (K-IADL). J Korean Neurol Assoc. 2002; 20:8–14.
17. Choi SH, Na DL, Lee BH, Kang SJ, Ha CK, Han SH, Erzigkeit H. Validation of the Korean version of the Bayer activities of daily living scale. Hum Psychopharmacol. 2003; 18:469–475.

18. Suh GH. Development of the Korean Version of Disability Assessment for Dementia Scale (DAD-K) to assess function in dementia. J Korean Geriatr Soc. 2003; 7:278–287.
19. Ku HM, Kim JH, Lee HS, Ko HJ, Kwon EJ, Jo S, Kim DK. A Study on the Reliability and Validity of Seoul-Activities of Daily Living (S-ADL). J Korean Geriatr Soc. 2004; 8:206–214.
20. Ku HM, Kim JH, Kwon EJ, Kim SH, Lee HS, Ko HJ, Jo S, Kim DK. A Study on the Reliability and Validity of Seoul-Instrumental Activities of Daily Living (S-IADL). J Korean Neuropsychiatr Assoc. 2004; 43:189–199.
21. Cummings JL, Mega M, Gray K, Rosenberg-Thompson S, Carusi DA, Gornbein J. The Neuropsychiatric Inventory: comprehensive assessment of psychopathology in dementia. Neurology. 1994; 44:2308–2314.

22. Reisberg B, Borenstein J, Salob SP, Ferris SH, Franssen E, Georgotas A. Behavioral symptoms in Alzheimer's disease: phenomenology and treatment. J Clin Psychiatry. 1987; 48:Suppl. 9–15.
23. Lim J, Oh IK, Han C, Huh YJ, Jung IK, Patkar AA, Steffens DC, Jang BH. Sensitivity of cognitive tests in four cognitive domains in discriminating MDD patients from healthy controls: a meta-analysis. Int Psychogeriatr. 2013; 25:1543–1557.

24. Jung IK, Kwak DI, Shin DK, Lee MS, Lee HS, Kim JY. A reliability and validity study of geriatric depression scale. J Korean Neuropsychiatr Assoc. 1997; 36:103–112.
25. Lee SH, Kang MH, Kim CE, Lee JS, Bae JN, Cho MJ. Comparing various short-form geriatric depression scales in elderly psychiatric patients in Korea. J Korean Geriatr Psychiatry. 2009; 13:32–37.
26. Jo SA, Park MH, Jo I, Ryu SH, Han C. Usefulness of Beck Depression Inventory (BDI) in the Korean elderly population. Int J Geriatr Psychiatry. 2007; 22:218–223.

27. Han C, Jo SA, Kwak JH, Pae CU, Steffens D, Jo I, Park MH. Validation of the Patient Health Questionnaire-9 Korean version in the elderly population: the Ansan Geriatric study. Compr Psychiatry. 2008; 49:218–223.

28. Alexopoulos GS, Abrams RC, Young RC, Shamoian CA. Cornell scale for depression in dementia. Biol Psychiatry. 1988; 23:271–284.

29. Oh I, Huh Y, Lim J, Han C. A Preliminary study for the standardization of the Korean version of the GBS scale. J Korean Geriatr Psychiatry. 2012; 16:117–126.
30. Lee JH, Lee KU, Lee DY, Kim KW, Jhoo JH, Kim JH, Lee KH, Kim SY, Han SH, Woo JI. Development of the Korean version of the Consortium to Establish a Registry for Alzheimer's Disease Assessment Packet (CERAD-K): clinical and neuropsychological assessment batteries. J Gerontol B Psychol Sci Soc Sci. 2002; 57:P47–P53.

31. Ahn HJ, Chin J, Park A, Lee BH, Suh MK, Seo SW, Na DL. Seoul Neuropsychological Screening Battery-dementia version (SNSB-D): a useful tool for assessing and monitoring cognitive impairments in dementia patients. J Korean Med Sci. 2010; 25:1071–1076.

32. Chey JY, Lee SA. Development of the norms for the Korean Dementia Rating Scale. Korean J Clin Psychol. 1997; 16:423–433.
33. Lee HS, An CI, Jeong IK. A preliminary study on standardization of K-MAS (Korean version of Memory Assessment Scales). Korean J Clin Psychol. 1999; 18:221–241.
34. Iliffe S, Robinson L, Brayne C, Goodman C, Rait G, Manthorpe J, Ashley P. DeNDRoN Primary Care Clinical Studies Group. Primary care and dementia: 1. diagnosis, screening and disclosure. Int J Geriatr Psychiatry. 2009; 24:895–901.

35. Clare L. Managing threats to self: awareness in early stage Alzheimer's disease. Soc Sci Med. 2003; 57:1017–1029.

36. Iliffe S, Wilcock J, Haworth D. Obstacles to shared care for patients with dementia: a qualitative study. Fam Pract. 2006; 23:353–362.

37. Birks J. Cholinesterase inhibitors for Alzheimer's disease. Cochrane Database Syst Rev. 2006; (1):CD005593.

38. Kavirajan H, Schneider LS. Efficacy and adverse effects of cholinesterase inhibitors and memantine in vascular dementia: a meta-analysis of randomized controlled trials. Lancet Neurol. 2007; 6:782–792.

39. Overshott R, Byrne J, Burns A. Nonpharmacological and pharmacological interventions for symptoms in Alzheimer's disease. Expert Rev Neurother. 2004; 4:809–821.

40. American Geriatrics Society 2012 Beers Criteria Update Expert Panel. American Geriatrics Society updated Beers Criteria for potentially inappropriate medication use in older adults. J Am Geriatr Soc. 2012; 60:616–631.
41. Woo EK, Han C, Jo SA, Park MK, Kim S, Kim E, Park MH, Lee J, Jo I. Morbidity and related factors among elderly people in South Korea: results from the Ansan Geriatric (AGE) cohort study. BMC Public Health. 2007; 7:10.

42. Robinson L, Iliffe S, Brayne C, Goodman C, Rait G, Manthorpe J, Ashley P, Moniz-Cook E. DeNDRoN Primary Care Clinical Studies Group. Primary care and dementia: 2. Long-term care at home: psychosocial interventions, information provision, carer support and case management. Int J Geriatr Psychiatry. 2010; 25:657–664.

43. Lee DY, Woo JI. Interventions for Alzheimer's disease: a caregiver's complete reference. Seoul: One-Book;2013.




 PDF
PDF ePub
ePub Citation
Citation Print
Print



 XML Download
XML Download